Симптом шляттера – Болезнь Шляттера: причины, лечение и последствия
Болезнь Шляттера — симптомы, диагностика и лечение
Оставьте заявку и в течение нескольких минут мы подберем вам проверенного врача и поможем записаться к нему на прием. Или подберите врача самостоятельно, нажав на кнопку «Найти врача».
Найти врачаОбщая информация
Большеберцовая кость – кость голени, верхний край которой соединяется с бедренной костью, формируя коленный сустав, а нижний – с таранной, переходя в медиальную лодыжку. В верхней части большеберцовой кости расположена бугристость – зона, к которой крепится сухожилие четырехглавой мышца бедра.
У детей все трубчатые кости имеют точки роста – места соединения костей с хрящами. Благодаря этим зонам кости могут расти в длину. Бугристость большеберцовой кости – одна из точек окостенения. У детей с остальной частью кости она сращена рыхло и легко травмируется, что приводит к остеохондропатии – нарушению доставки питательных веществ к костной ткани и асептическому некрозу (отмиранию) бугристости.
Данное состояние было описано в 1906 году врачом Осгудом-Шляттером. Оно развивается у подростков в возрасте 10-18 лет. Может затрагивать одну или обе ноги. По мере роста место соединения бугристости и основной части большеберцовой кости становится крепким, поэтому болезнь Шляттера у взрослых не возникает.
Причины
Причина болезни Осгуда-Шляттера – травмирование бугристости и ядра большеберцовой кости в период активного роста скелета. Патологию могут вызвать прямые повреждения коленного сустава – растяжения и разрывы связок, переломы, вывихи. Но чаще она возникает из-за хронической микротравматизации при интенсивных занятиях спортом.
К видам спорта, которые чаще всего провоцируют болезнь Шляттера у подростков, относятся хоккей, футбол, фехтование, велоспорт, волейбол, баскетбол, тяжелая атлетика, спортивная гимнастика, борьба, акробатика, горные лыжи, фигурное катание и так далее.
Болезнь Шляттера диагностируют у 15-20% детей, занимающихся спортом. Уровень заболеваемости среди подростков, не испытывающих значительных физических нагрузок, – 3-5 %. Вероятность развития недуга не зависит от половой принадлежности. Но мальчики сталкиваются с ним чаще из-за того, что активно участвуют в спортивных секциях.
Патогенез
Болезнь Шляттера у детей развивается следующим образом. Стрессовые нагрузки на сухожилие трехглавой мышцы, возникающие при прыжках, сдавливаниях или травмах, передаются на незрелую бугристость большеберцовой кости. В результате ее кровоснабжение и питание нарушаются, из-за чего возникают участки некроза, приводящие к разрыву.
Из-за натяжения сухожилия обломки бугристости не могут совместиться с основной частью кости. Как следствие, в этой зоне возникают патологические костные разрастания, отек и воспаление – основные проявления болезни Шляттера.
Симптомы
Симптомы болезни Осгуда-Шляттера проявляются постепенно. Сначала возникают слабые боли в колене при его сгибании, приседаниях, ходьбе по лестнице. По мере развития патологии или после интенсивных нагрузок неприятные ощущения усиливаются, к ним добавляются другие признаки.
Симптомы болезни Шляттера на этапе манифестации:
- боли режущего характера в передней части колена, увеличивающиеся во время движения и ослабевающие в состоянии покоя;
- припухлость (отечность) коленного сустава без покраснения и гипертермии кожи;
- напряжения мышц бедра;
- ограничение подвижности сустава;
- формирование шишки из костной ткани на передней части голени под коленной чашечкой, которая не нарушает работу колена.
 Мужчина с болезнью Осгуда — Шляттера
Мужчина с болезнью Осгуда — ШляттераСила болевых ощущений может варьироваться от незначительных до очень сильных. Болезнь Осгуда-Шляттера характеризуется хроническим течением: на протяжении 2 лет обострения длительностью от 2 недель до 2-3 месяцев сменяются периодами ремиссии.
Диагностика
Диагностика болезни Осгуда-Шляттера осуществляется на основании:
- сбора анамнеза;
- осмотра и пальпации;
- инструментальных методов;
- лабораторных исследований.
Во время сбора анамнеза доктор выясняет, что беспокоит пациента, когда появились первые симптомы, были ли травмы конечностей и так далее. При осмотре колена обнаруживается его припухлость, а при пальпации области бугристости – болезненность и плотноэластичная отечность, сквозь которую прощупывается выступ.
Основной инструментальный метод – рентгенография. Она осуществляется в прямой и боковой проекциях. Целесообразно отслеживать рентгенологическую картину в динамике.
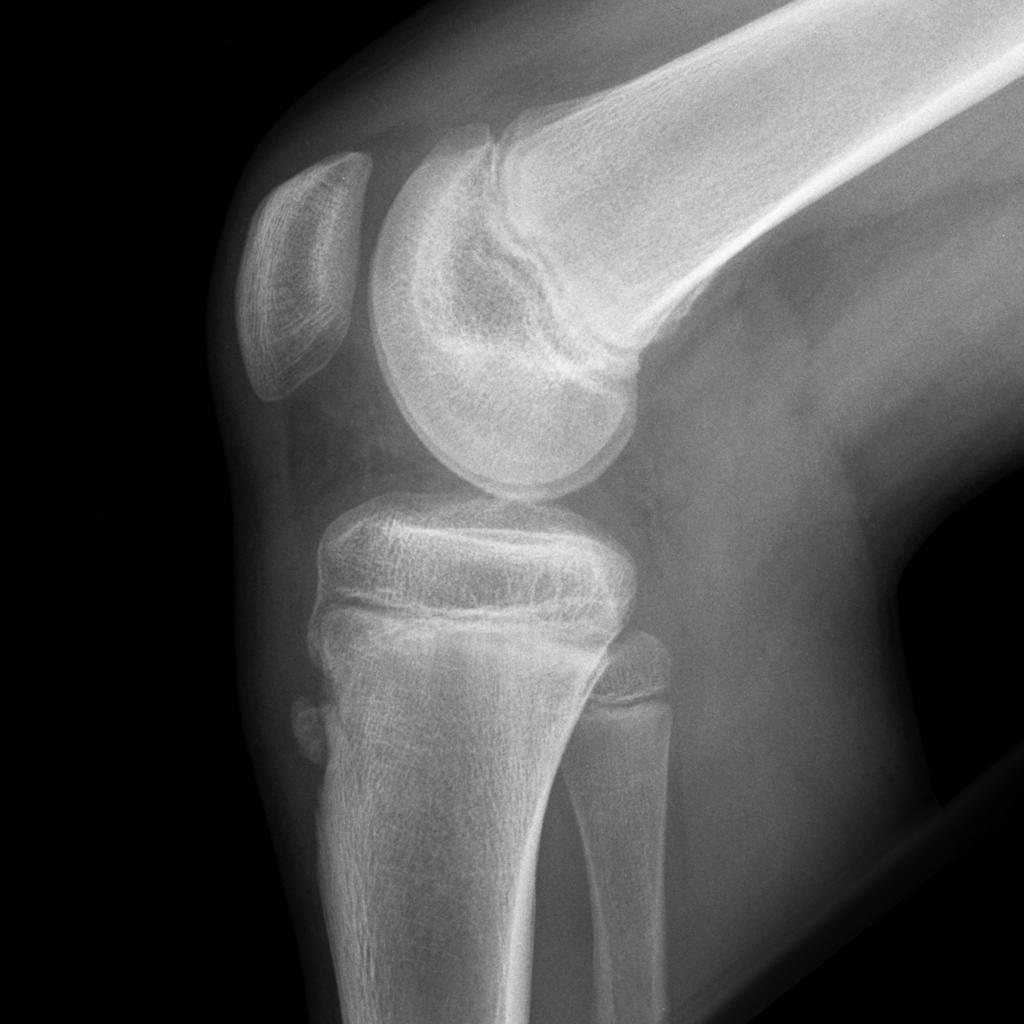
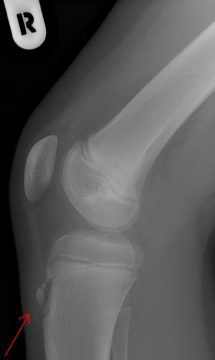 Боковая рентгенограмма коленного сустава подростка с болезнью Шляттера
Боковая рентгенограмма коленного сустава подростка с болезнью Шляттера- на начальной стадии – уплощение покрова бугристости большеберцовой кости и поднятие нижней границы жировой ткани, при этом изменения в ядрах отсутствуют;
- на этапе прогрессирования – смещение ядер окостенения вверх и вперед, нечеткость их структуры и контуров, костный агломерат – шиповидный выступ из патологически разросшейся ткани.
Другим методом диагностики болезни Шляттера является радиоизотопное сканирование. Его суть состоит в введении в организм пациента радиоактивного препарата – безопасных для здоровья изотопов, испускающих слабые лучи. После распределения вещества в тканях проводится оценка уровня излучения, и выявляются патологические участки.
Дополнительно могут применяться такие способы инструментальной диагностики, как УЗИ, МРТ или КТ коленного сустава, а также денситометрия – рентгенологический метод определения плотности костей.
Лабораторные анализы при болезни Шляттера проводятся с целью исключения инфекционного характера воспалительного процесса. Они включают:
- общий анализ крови;
- пробы на ревматоидный фактор.
Заболевание дифференцируют от артрита, перелома, сифилиса, остеомиелита, рака, туберкулеза.
Лечение
Как лечить болезнь Шляттера, определяет врач-ортопед. Выбор тактики зависит от состояния пациента и динамики патологического процесса. Обязательно терапевтической мерой является ограничение физических нагрузок. Иногда требуется полное освобождение от занятий физической культурой в острый период.
При тяжелом течении конечность рекомендуется обездвижить путем наложения гипсовой манжеты. Если боли слабые, необходимо зафиксировать сустав бандажом или эластичной повязкой.
 Бандаж для фиксации коленного сустава человека с болезнью Шляттера
Бандаж для фиксации коленного сустава человека с болезнью Шляттера- медикаменты;
- физиотерапевтические процедуры;
- ЛФК и массаж.
Фармакологическая терапия основана на использовании нестероидных противовоспалительных средств, которые обладают анальгезирующим эффектом. Среди них – ибупрофен, нимесулид и прочие. Детям их выписывают короткими курсами. Кроме того, для уменьшения боли к колену можно прикладывать холод.
Физиотерапия направлена на улучшение кровообращения и питания тканей пораженного сустава, восстановление кости, уменьшение воспаления и неприятных ощущений. Болезнь Шляттера у подростков предполагает применение таких методик, как:
- электрофорез с кальцием, прокаином, лидокаином, аминофиллином;
- ударно-волновая терапия;
- грязевые ванны;
- парафиновые аппликации;
- УВЧ;
- озокерит.
Лечебная физкультура включает упражнения на растяжение мышц бедра и разработку подколенных сухожилий. Благодаря этому снижается нагрузка на зону сочленения бугристости и сухожилия мышцы бедра.
Лечение болезни Шляттера, симптомы которой отличаются значительной выраженностью, может быть хирургическим. Суть операции состоит в удалении очагов бугристости, подвергшихся некрозу, и ее последующем сращивании с большеберцовой костью с помощью трансплантата.
Оперативное лечение болезни Шляттера проводится детям старше 14 лет при неэффективности консервативной терапии. После операции назначается курс физиопроцедур для ускорения восстановления нормальной работы конечности.
Лечение болезни Шляттера у подростков в домашних условиях народными средствами, например, масляными компрессами, неэффективно. Но их можно использовать в качестве вспомогательной терапии после согласования с доктором.
Прогноз
Болезнь Шляттера у детей имеет благоприятный прогноз. При условии соблюдения рекомендаций врача в большинстве случаев она проходит к моменту окончания развития скелета – 17-19 годам.
Возможные последствия болезни Осгуда-Шляттера:
- безболезненная шишка на передней поверхности ноги ниже колена;
- дискомфорт в коленном суставе при перемене погоды.
В редких случаях при тяжелом течении патологии происходит деформация коленного сустава, и возникаете его остеоартроз – заболевание, которое сопровождается поражением хрящевой ткани. Человек испытывает болевой синдром при опоре на конечность.
Чтобы снизить вероятность негативных последствий при болезни Шляттера, во время и после курса лечения пациенту следует избегать занятий, предполагающих прыжки, приседания, бег и любую нагрузку на колени. Оптимальный вид спорта – плаванье.
Берут ли в армию при болезни Осгуда-Шляттера? Согласно нормативным документам эта патология не является основанием для признания призывника негодным к военной службе. Исключение могут составлять случаи тяжелых нарушений в работе коленного сустава, вызванные остеохондропатией бугристости большеберцовой кости.
Профилактика
Профилактика болезни Осгуда-Шлятера состоит в контроле интенсивности занятий спортом в период активного роста ребенка, избегании травм и своевременном обращении за медицинской помощью при появлении болей в коленном суставе.
Liqmed напоминает: чем раньше вы обратитесь за помощью к специалисту, тем больше шансов сохранить здоровье и снизить риск развития осложнений.
Найти врачаliqmed.ru
Болезнь Шляттера – симптомы, лечение, последствия
Болезнью Шляттера называют патологический процесс асептического разрушения ядра и бугристости большеберцовой кости, возникающий на фоне их частого травмирования. Как правило, болезнь развивается во время интенсивного роста скелета. Основными ее проявлениями являются боли, локализирующиеся в коленном суставе (нижней его части).
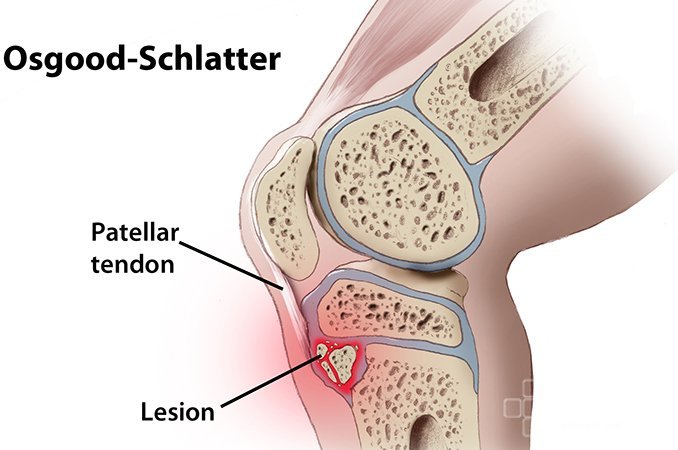
Диагностируется болезнь Шляттера исходя из осмотра, комплексной оценки данных анамнеза, рентгена и компьютерной томографии коленного сустава, а также лабораторных исследований и локальной денситометрии. Для лечения болезни Шляттера обычно назначают обезболивающие и противовоспалительные лекарственные средства, ЛФК, массаж, физиотерапевтические процедуры, а также рекомендуют соблюдать щадящий двигательный режим для пораженного коленного сустава.
Причины развития болезни Шляттера
Впервые болезнь Шляттера была описана Осгудом Шляттером в начале 20 столетия. Она имеет невоспалительный генез и сопровождается некрозом костной ткани. Заболеваниенаблюдается у детей 10-18 лет во время наиболее интенсивного роста костей, чаще всего у мальчиков. В некоторых случаях патология возникает на одной конечности, но зачастую болезнь поражает обе ноги.
Факторами, способствующими ее развитию, могут быть:
- Травмы, включая вывихи, повреждения связок коленного сустава, различные переломы;
- Постоянные незначительные травмы колена, возникающие во время занятий спортом.
Согласно статистике болезнь Шляттера возникает у каждого пятого подростка, активно занимающегося спортом. Среди наиболее опасных видов спорта, способствующих развитию заболевания, врачи отмечают хоккей, баскетбол, волейбол, спортивную гимнастику, футбол, фигурное катание. Также спровоцировать развитие болезни могут занятия балетом. Значительно реже (в 5% случаев) патология развивается у менее активных детей.
Симптомы болезни Шляттера
Симптомы болезни Шляттера развиваются постепенно. Как правило, боли в колене при сгибании, приседании, подъеме и спуске сначала незначительные. По мере развития заболевания они становятся более интенсивными, особенно при повышенных физических нагрузках, а в области коленного сустава обычно отмечается припухлость.
При осмотре колена врачи отмечают его отечность, а также сглаживающие контуры бугристости большеберцовой кости. При пальпации эта область имеет локальную болезненность, а сквозь припухлость можно прощупать твердый выступ.
Помимо основного симптома болезнь Шляттера практически не характеризуется никакими признаками воспалительного процесса – температура тела не повышается, покраснение в месте отечности не возникает.
Заболевание имеет хронический характер с периодами обострения. Как правило, по окончании роста костей (17-19 лет) боли прекращаются и последствий болезнь Шляттера не имеет.
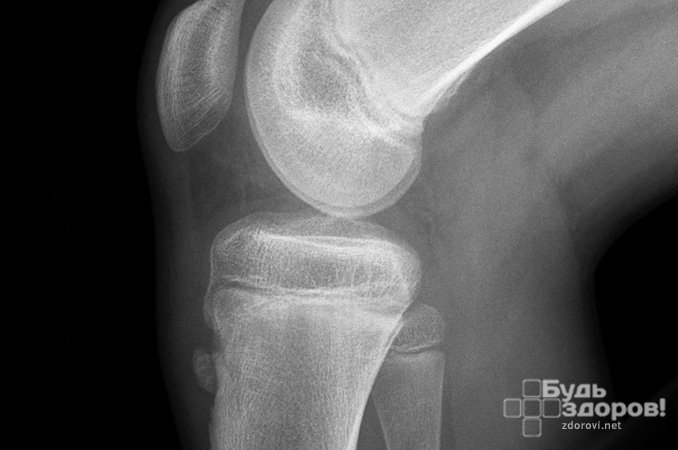
Лечение болезни Шляттера
При возникновении симптомов заболевания необходимо пройти диагностические исследования, назначаемые ортопедом, хирургом и травматологом. Диагностируют болезнь Шляттера по совокупности клинических признаков и свойственной заболеванию локализации патологических изменений с учетом пола, возраста и нагрузок. Решающим для постановки диагноза является рентгенологическое обследование, проводимое в прямой и боковой проекции. Также рекомендуется для большей информативности проводить его в динамике. Иногда дополнительно проводят ультразвуковое исследование, КТ и МРТ.
Лабораторная диагностика необходима для того, чтобы исключить наличие инфекционного процесса в коленном суставе (специфического и неспецифического артрита).
В начале развития болезнь Шляттера характеризует уплощение мягкого покрова бугристости большеберцовой кости без изменений в ядрах окостенения. С развитием заболевания с помощью рентгена можно определить смещение ядер окостенения вперед и вверх на 2-5 мм. Также может наблюдаться неровность контуров ядер и нечеткость их трабекулярной структуры.
После подтверждения диагноза в большинстве случаев проводят консервативное амбулаторное лечение болезни Шляттера, включающее:
- Применение противовоспалительных и обезболивающихлекарственных средств;
- Исключение повышенных физических нагрузок и обеспечение максимально возможного покоя пораженного коленного сустава. В особо тяжелых случаях на сустав накладывают фиксирующую повязку;
- Назначение физиотерапевтических процедур, включая магнитотерапию,грязелечение, УВЧ, парафинолечение, ударно-волновую терапию, массаж, электрофорез с кальцием;
- Занятия лечебной физкультурой, которые включают комплексупражнений на растягивание четырехглавой мышцы бедра и подколенных сухожилий.
В отдельных случаях могут возникать осложнения в виде смещения надколенника вверх, деформации и остеоартроза коленного сустава. Это приводит к появлению ноющих болей при опоре на согнутое колено, а также к возникновению болезненных ощущений при перемене погоды.
При развитии выраженных изменений костной ткани возможно оперативное лечение болезни Шляттера, заключающееся в подшивании костного трансплантата после удаления некротических очагов.
Последствия болезни Шляттера
По окончании лечения чтобы избежать развития осложнений необходимо ограничить нагрузки на коленный сустав – избегать прыжков, стояния на коленях, бега, приседаний. Наиболее оптимальный вид спорта, подходящий для периода реабилитации – плаванье.
В большинстве случаев последствием болезни Шляттера является шишковидное выпячивание бугристости большеберцовой кости. Однако это не причиняет боль и не нарушает функцию сустава.
zdorovi.net
причины, симптомы, диагностика, лечение, профилактика
Патологическое состояние, обусловленное развитием асептического разрушения бугристости и ядра большеберцовой кости, которое возникает на фоне их хронического травмирования в период интенсивного роста скелета.
Причины
Основным фактором, который провоцирует развитие болезни Шляттера служат прямые травмы, такие как повреждение связок коленного сустава, переломы голени и надколенника, вывихи, и систематическая микротравматизация колена при занятиях спортом. Если верить статистическим данным, то болезнь Шляттера возникает примерно у 20% подростков, которые активно занимаются спортом и только у 5% детей, которые не занимаются спортом.
К видам спорта, обусловленным высокой вероятностью развития болезни Шляттера относят баскетбол, хоккей, волейбол, футбол, спортивную гимнастику, балет и фигурное катание. В связи с тем, что заболевание развивается на фоне спортивных травм болезнь Шляттера, чаще всего, выявляется у мальчиков.
Симптомы
Для заболевания характерно малосимптомное начало. В большинстве случаев больные не связывают начало болезни с травмой колена. Недуг манифестирует возникновением неинтенсивных болей в колене при попытке его сгибания, а также при приседаниях, подъеме или спуске по лестнице. Манифестация недуга чаще всего возникает после повышенных нагрузок на коленный сустав, обусловленных интенсивной тренировкой или поднятием тяжестей.
Больные жалуются на появление блей в нижней части колена, которые усиливаются при его сгибании, во время бега и ходьбы. Стихание болей происходит в состоянии покоя. В остром периоде недуга возможно появление острых болевых приступов режущего характера, которые локализуются в передней области коленного сустава (в зоне прикрепления сухожилия надколенника к бугристости большеберцовой кости). Помимо этого, может отмечаться появление припухлости коленного сустава. Заболевание не сопровождается развитием изменений общего состояния либо развитием местных воспалительных симптомов в виде повышения температуры, покраснения кожи и отечности в зоне повреждения.
При физикальном осмотре у больного может выявляться отек коленного сустава, сглаживающий контуры бугристости большеберцовой кости. При проведении пальпации коленного сустава в области бугристости выявляется болезненность и отечность, которые имеют плотноэлатичную консистенцию. Сквозь припухлость может пальпироваться плотное выступающее образование. Активные движения в коленном суставе вызывают интенсивную боль различной степени выраженности. Заболевание отличается хроническим течением и обусловлено развитием выраженных периодов обострения. Как правило, длительность заболевания может варьироваться от 1 до 2 лет и, в большинстве случаев заканчивается полным выздоровление. Чаще всего этот период совпадает по времени с окончанием роста костей, что соответствует возрасту ребенка от 17 до 19 лет.
Диагностика
Диагноз выставляется на основании совокупности клинических признаков и типичной локализации патологических изменений. При постановке диагноза учитывают возраст и пол больного. Решающим моментов в постановке диагноза является рентгенологическое обследование, которое для большей информативности следует проводить в динамике. Рентгенография коленного сустава выполняется в прямой и боковой проекциях.
В некоторых случаях может потребоваться дополнительное назначение ультразвукового исследования, а также магниторезонансной либо компьютерной томографии коленного сустава. Для исключения инфекционного характера поражения больному назначается клинический анализ крови, анализ крови на С-реактивный белок и ревматоидный фактор, ПЦР-исследования.
Лечение
Лечение заболевания основано на исключении физических нагрузок и обеспечении максимально возможного покоя пораженного коленного сустава. В тяжелых случаях возможно наложение фиксирующей повязки на сустав. В основе медикаментозного лечения болезни Шляттера лежат назначение противовоспалительных и обезболивающих препаратов. Широко применяют также физиотерапевтические методы, такие как грязелечение, магнитотерапию, УВЧ, ударно-волновую терапию, парафинолечение, массаж нижней конечности. Для восстановления разрушенных участков большеберцовой кости может быть назначен электрофорез с кальцием.
При тяжелых деструктивных изменениях костной ткани в области головки большеберцовой кости может потребоваться назначение хирургического лечения.
Профилактика
Профилактика болезни Шляттера предусматривает исключение избыточных нагрузок и продуманный режим тренировок при занятиях спортом.
www.obozrevatel.com
Болезнь Шляттера – причины, симптомы и лечение.
На сегодняшний день распространены заболевания опорно-двигательного аппарата разной этиологии. К большому сожалению эти проблемы затрагивают наших детей. Казалось бы, что в молодом возрасте такие болезни не имеют места. Сегодня, я думаю, необходимо обратить внимание на заболевание, которое возникает в возрасте от 10 до 18 лет на фоне физического и эмоционального здоровья. Это патология носит название «болезнь Шляттера», но иногда можно встретить под названием «болезнь Осгут-Шляттера». В некоторых медицинских справочниках она может звучать «остеохондропатия бугристости большеберцовой кости». Такое название отражает саму суть патологического процесса. Иными словами, болезнь Шляттера – это невоспалительное заболевание большеберцовой кости голени в области эпифиза (бугристости или головки кости, т.е. в области колена), которое сопровождается некрозом костной ткани.
Болезнь Шляттера возникает у подростков независимо от пола, но чаще появляется у людей, которые подвержены большим физическим нагрузкам, чаще мальчиков – спортсменов.
Для того, чтобы понять, как возникает данная проблема необходимо знать анатомическое строение организма. Итак, самая большая мышца бедра – это четырехглавая мышца, на которую и приходится основная нагрузка. Ее сухожилия прикрепляются к бугристости кости в области передней поверхности, под коленом.
В результате действия постоянных больших нагрузок и быстро растущего подросткового организма, возможно нарушение микроциркуляции, что приводит к нарушению доставки питательных веществ костной ткани и ее ослабиванию.
Под действием сильных ударов в этой области, больших нагрузок на мышцы, переломов и вывихов, разрывов сухожилий возможно возникновение патологического процесса в кости, результатом чего является омертвление ограниченного участка костной ткани. По данным мировой статистики известно, что у 5% подростков с болезнью Шляттера не имеют отношения к спорту.
Обратите внимание, если ваш ребенок занимается такими видами спорта, как: футбол, баскетбол, хоккей, гимнастика, легкая атлетика , большой теннис и др., то необходимо быть чуть-чуть внимательней к здоровью ребенка, так как риск возникновения болезни Шляттера возрастает.
Особенность данной патологии в том, что нет конкретного специфического лечения, только основные подходы для купирования выраженной симптоматики. Болезнь Шдяттера проходит сама, только для этого необходим покой голени длительное время.
Болезнь Шляттера симптомы.
Прогрессирование заболевания происходит постепенно, при этом общее и локальное состояние не страдает.
Самыми первыми вестниками патологии является:
- Наличие припухлости в области колена за счет отека мягких тканей.
- Локальная болезненность в области верхней трети голени, которая увеличивается при движении (чаще во время приседаний).
Постепенно болезненность усиливается, приобретая постоянный характер. При незначительных физических нагрузках (при ходьбе, подъеме на лестницу и др.) возникают приступы интенсивной режущей боли в области колена.
Болезнь Осгут-Шляттера носит хронический характер с периодическим обострением. Длительность заболевания варьирует, возможно выздоровление за 1 -2 года, но чаще после замедления роста костей.
Данная патология приносит не только физический дискомфорт, но и эмоциональный, потому что возникновение болезни Шляттера приводит к полному отстранению от спорта на длительное время, не зависимо от достигнутого результата. Это переносят болезненно не только дети, но и их родители.
Диагностика болезни Шляттера.
Окончательный диагноз устанавливает врач травматолог – ортопед. Постановка диагноза основывается на жалобах пациента и данных рентгенологического исследования голени. На рентгенограмме при наличии данной патологии наблюдается разрастание бугристости в области эпифиза и нарушение структуры костной ткани в этой же области. В некоторых случаях для диагности используют КТ или МРТ.
Болезнь Шляттера лечение.
Специфической медикаментозной терапии в данный момент не существует. Но при четком соблюдении рекомендаций врача выздоровление наступает часто. При интенсивной боли принимаются обезболивающие средства. Одним из неприятных фактов является то, что у перенесенных эту болезнь очень часто отмечается метиозависимость. Но в целом, можно сказать, что прогноз благоприятен для жизни. В некоторых случаях возможна деформация кости ввиде большой бугристости.
Основные направления в лечении:
- Покой пораженной ноги (иногда рекомендуют наложение гипсовой повязки).
- Снижение физической нагрузки на организм в целом.
- Выполнение ЛФК под контролем специалиста, макссаж.
- Принятие грязевых ванн.
- Физиотерапевтические процедуры.
- Санаторно – курортное лечение.
Болезнь Шляттера достаточно долго лечится (от 6-9 месяцев до 5-6 лет). Чем раньше его диагностируют, тем быстрее и благоприятнее результат лечения. Поэтому, не затягивайте визит к врачу при появлении похожих жалоб. В редких случаях возможно хирургическое лечение, после которого прежнее состояние здоровья вернуть труднее, т.е. реабилитационный период затягивается еще на 6-12 месяцев.
Небольшое видео касательно диагностики этой болезни.
med-brand.ru
Болезнь Шляттера: причины, симптомы, лечение
Болезнь Шляттера – заболевание, характеризующееся возникновением дистрофического поражения (омертвления) головки большеберцовой кости.
Большеберцовая кость представляет собой длинную трубчатую кость голени, верхняя часть которой, соединяясь с бедренной костью, образует коленный сустав. В том случае, когда сухожилие подколенной чашечки отходит от мощных мышц передней части бедра и оказывает постоянное тянущее давление на коленный сустав, – происходит преждевременный износ тканей бугра большеберцовой кости и, таким образом, возникает болезнь Шляттера.
Как правило, заболевание поражает одну ногу, но в некоторых случаях могут пострадать и обе нижние конечности. Формированию болезни Шляттера способствуют занятия такими видами спорта, где существует сильная нагрузка на опорно-двигательный аппарат человека (хоккей, футбол, баскетбол, волейбол, тяжелая и легкая атлетика, большой теннис, фигурное катание, аэробика, травмоопасные виды борьбы).
Заболевание чаще развивается у детей и подростков (в среднем от 10 до 18 лет), в основном, у мальчиков, т.к. лица мужского пола чаще подвержены повышенным физическим нагрузкам. К тому же различные травмы и ушибы колена являются провоцирующим фактором развития.
Симптомы
К главным симптомам болезни Шляттера относят:
- боль, которая усиливается при ходьбе;
- болевые ощущения в нижней части колена;
- отек мягких тканей в области коленного сухожилия;
- болевые ощущения при приседании и сгибании больной ноги;
- регулярно возникающие приступы острой режущей боли в месте воспаления.
Заболевание развивается незаметно, постепенно, поэтому больные редко связывают его с определенной травмой. Продолжительное время единственным симптомом болезни Шляттера, на который указывает пациент, может являться небольшая боль при сгибании колена или, например, при подъеме по лестнице. При этом явные признаки воспаления отсутствуют, но они могут проявиться после сильных физических нагрузок четырехглавой мышцы (например, после интенсивных спортивных тренировок). В данном случае возникает припухлость в зоне бугристости большеберцовой кости, при этом больной испытывает выразительную боль во время ходьбы или бега, а также при активном сгибании-разгибании голени. Болевые ощущения стихают в состоянии покоя.
При пальпации колена специалист может выявить локальную боль и отечность тканей. Помимо этого, симптомом является сглаживание контуров бугристости большеберцовой кости за счет припухлости.
Некоторые родители убеждены, что со временем данное заболевания может пройти самостоятельно, если ребенок не будет подвергаться повышенным физическим нагрузкам на ногу. Но, как показывает практика, эта тактика не всегда оправдана. Зачастую «механизм» развития заболевания уже запущен и даже абсолютное исключение нагрузки не может его остановить. В тех случаях, когда ребенок жалуется на регулярно возникающие боли в колене или на припухлость области коленного сустава, необходимо показать его врачу-хирургу.
Диагностика
Болезнь Шляттера можно выявить с помощью рентгенографического исследования и радиоизотопного сканирования. В некоторых случаях дополнительно назначают УЗИ коленного сустава.
При данном заболевании рентгеновское исследование осуществляют для выявления существующих изменений на месте прикрепления пателлярного сухожилия (сухожилия подколенной чашечки). В отличие от рентгена, радиоизотопное сканирование дает возможность исследовать структуру костей. Данная процедура безболезненна и заключается в том, что пациенту в вену вводят специальный низкорадиактивный раствор, который попадает в его кости. Спустя 4 часа, когда эта жидкость поглотится костями в нужной степени, врач осуществляет сканирование с помощью специальной камеры, которая, двигаясь вдоль указанных участков тела больного, проводит необходимое исследование.
Так же для диагностики заболевания могут применять компьютерную томографию (КТ) и магнитно-резонансную томографию (МРТ).
Лечение
При легкой степени заболевания лечение предполагает снижение нагрузки на коленный сустав, а также полное исключение активности, которая способствует травматизации большеберцовой кости: прыжков, бега, стояния на коленях. К тому же, чтобы избежать негативных последствий рекомендуется заменить травматичные виды спорта более щадящими.
В случае подострого (регулярно повторяющегося) отрывного перелома, осуществляют обездвиживание коленного сустава гипсовой шиной в положении разгибания. Приблизительная продолжительность сращения перелома составляет около двух месяцев, при этом болевые ощущения должны исчезнуть. С целью ускорения срастания перелома, рекомендуют такие методы физиотерапии как: электрофорез попеременно с новокаином и кальцием, грязелечение, парафинотерапию и озокерит.
В том случае, если терапия не приводит к исчезновению болей, а болезнь прогрессирует (имеют место существенные костные разрастания и ограничение подвижности в суставе), то лечение проводят хирургическим путем.
При проведении данной операции хирург удаляет омертвевшие фрагменты кости, а также костные разрастания, что позволяет достигнуть сращения отрывного перелома и, соответственно, возобновления работы коленного сустава.
Что касается послеоперационного периода, то пациенту назначают ряд процедур (массаж, физиотерапию, лечебную физкультуру) с целью восстановления силы и эластичности четырехглавой мышцы бедра, а также подвижности в коленном суставе. К тому же на здоровье пациента благоприятно отразится санаторное лечение.
Что касается лекарственных препаратов, то при данном заболевании применяют противовоспалительные и обезболивающие средства. Прогноз лечения благоприятный, но в некоторых случаях после успешной терапии на всю жизнь сохраняется деформация в виде шишки под коленным суставом. Помимо этого, после выздоровления человек может испытывать ломоту и тянущие боли в колене при резкой смене погоды.
Последствия
В том случае, если терапия не проводится, а нагрузки остаются прежними, возможны некоторые последствия. К ним можно отнести продолжительное существование перелома, который регулярно проявляется чувствительностью и болями в области коленного сустава, а также нарушением подвижности в нем.
Если консервативная терапия не привела к выздоровлению больного, то в течение всей жизни у него сохраняются такие последствия болезни Шляттера, как костные разрастания шаровидной, округлой формы. По сути, они являются безболезненными и в дальнейшем не оказывают влияния на функцию сустава.
Хирургическое лечение болезни Шляттера, как правило, обеспечивает полное излечение пациента. После операции деятельность коленного сустава восстанавливается в полной мере. К тому же, как указывают специалисты, человек через 1,5–2 месяца после операции может продолжить активные занятия спортом.
dolgojit.net
Болезнь Осгуда — Шляттера
Болезнь Осгуда — Шляттера — это остеохондропатия возникающая за счет многократного микротравмирования связки надколенника в области ее прикрепления к бугристости большеберцовой кости, обычно развиваться в возрасте 10-15 лет.
Эпидемиология
Болезнь Осгуда — Шляттера встречается в подростковом периоде, чаще у мальчиков, двустороннее поражение встречается у 1/4 пациентов [1-3]. Возрастная группа зависит от пола поскольку центр (ы) оссификации сливаются между собой в разном возрасте, у мальчиков пик приходиться на 10-15 лет, у девочек – 8-12 лет [4].
Патолгия
Механизм до конца не изучен, но считается тракция что в основе лежит тракционный остеохондрит, вторичный по отношению к многократному микротравмированию бугристости большеберцовой кости. Сокращения четырехглавой мышцы, передающиеся связке надколенника, вызывают частичное авульсионное воздействие на переднюю поверхность бугристости большеберцовой кости.
Клиническая картина
Клинически заболевание проявляется болью и отеком в области бугристости большеберцовой кости, усиливающиеся при физической активности.
Диагностика
Рентгенография
В ранней острой фазе отек мягких тканей проявляется потерей четких границ связки надколенника. Для постановки диагноза в этом периоде необходим соответствующий анамнез и клиническая картина.
Через 3-4 недели от начала заболевания формируется фрагментация в области бугористости большеберцовой кости.
Изолированная «фрагментация» апофиза не является болезнью Осгуда — Шляттера, так как вполне могут быть вызвана наличием вторичного центра окостенения.
УЗИ
Ультразвуковое исследование связки надколенника позволяет визуализировать изменения аналогичные находкам при рентгенографии, компьютерной или магнитно-резонансной томографии. УЗИ проявления болезни Осгуда-Шлаттера включают [3]:
- отечность неоссифицированного хряща и окружающих мягких тканей
- фрагментация и неравномерность центра оссификации с пониженной внутренней эхогенностью
- утолщение дистальных отделов связки надколенника
- инфрапателлярный бурсит
Магнитно-резонансная томогрифия
МРТ является более чувствительным и специфичным методом обследования и позволяет визуализировать:
- отек мягких тканей в области бугристости большеберцовой кости
- увеличение угла инфрапателлярной жировой подушки Хоффа
- утолщение и отек нижних отделов связки надколенника в виде повышения интенсивности МР сигнала на Т1 и Т2 изображениях – тендинит
- инфрапателлярный бурсит
- растянутажение глубокой инфрапателлярной сумки [5]
- отек костного мозга в области бугристости большеберцовой кости
Лечение и прогноз
Лечение, как правило, консервативное и включает в себя покой или снижение активности, упражнения на четырехглавую мышцу и укрепление подколенного сухожилия. Спонтанно разрешается при закрытии пластинки роста. В редких случаях, хирургическое иссечение кости и / или хряща.
История и этимология
Впервые описана бостонским хирургом-ортопедом Robert B. Osgood (1873-1956) и швейцарским хирургом Carl Schlatter (1864-1934)
Дифференциальный диагноз
- синдром Синдинга-Ларсена-Иогансона: аналогичное состояние, поражающее нижний полюс надколенника
- колено прыгуна (тендинит надколенника): поражение связки надколенника, а не кости, по сути является тендинопатией с очаговой болезненностью
- инфрапателлярный бурсит
radiographia.info
Болезнь Шляттера у подростков – причины, симптомы и лечение
Болезнь Шляттера (другое название – Осгуда – Шляттера) является воспалением опорно-двигательного аппарата, при котором страдает та или иная часть трубчатых длинных костей, то есть бугристость кости большеберцовой. Имеется целый перечень подобных патологий, которые наблюдаются чаще всего у подростков и детей, называются они остеохондропатиями.
Настоящие причины возникновений такого заболевания в настоящее время точно не установлены, однако большая часть специалистов соглашается в том, что оно появляется из-за дисгармонии процессов роста кровеносных сосудов и костей, питаемых ими, при физических перегрузках человека.
Возможные причины
У подростков болезнь Шляттера развивается преимущественно во время интенсивного роста, то есть с десяти до восемнадцати лет. Кульминация заболеваемости отмечается у мальчиков в 13-14 лет и у девочек – в 12. Патология является довольно распространенной и встречается, в соответствии со статистическими сведениями, у одиннадцати процентов тех подростков, которые занимаются активными разновидностями спорта. Чаще всего начало заболевания наблюдается после получения спортивной травмы, порой даже совсем незначительной.
Факторы риска
Существует три главных фактора риска появления данной болезни:
- Возраст пациента. Патология преимущественно затрагивает подростков и детей, а в более взрослом возрасте встречается очень редко и лишь как остаточное явление, проявляющееся в форме шишки под коленом.
- Занятия спортом. Заболевание в пять раз чаще характерно для детей, которые активно занимаются теми или иными видами спорта по сравнению с ведущими малоподвижный образ жизни. Наиболее «опасны» с этой точки зрения такие его виды, как баскетбол, хоккей, футбол, волейбол, фигурное катание, спортивные танцы, балет и спортивная гимнастика.
- Пол. Остеохондропатия особенно часто встречается у мальчиков, однако в последнее время из-за более активного участия девочек в различных видах спорта данные показатели постепенно выравниваются.
Развитие заболевания
У детей под болезнью Шляттера подразумевается поражение бугристости большеберцовой кости. Этот участок кости расположен непосредственно под коленом. Данное анатомическое образование в первую очередь отвечает за присоединение связки надколенника.
Бугристость располагается там же, где апофиз, то есть место, благодаря которому кость растет в длину. Именно этот фактор и влияет на развитие болезни.
Дело в том, что у апофиза существуют отдельные кровеносные сосуды, обеспечивающие кислородом и другими нужными веществами ростковую зону. Во время активного роста в детстве эти сосуды просто «не успевают» за повышением количества костной массы, и это становится причиной недостатка питательных элементов и гипоксии. Следствием данного процесса становится то, что костный участок приобретает большую склонность к повреждениям и становится слишком хрупким.
При воздействии в это время неблагоприятных факторов, таких как перманентная перегрузка ног и микротравмы связки надколенника, вероятность появления болезни Шляттера повышается.
Под влиянием подобных патологических факторов развивается процесс воспаления, а из-за него наблюдется оссификация бугристости, сформированной не окончательно. Вследствие этого можно увидеть гиперактивное увеличение кости в данной зоне, проявляющееся специфическим бугром, который располагается под коленом, что является главным признаком болезни Шляттера коленного сустава.
Нужно знать также о том, что сформированная в результате ткань кости очень хрупкая и при продолжении физических нагрузок может случиться секвестрация, то есть отделение части кости, а порой отрывается связка надколенника. Подобное осложнение бывает достаточно часто и нуждается в хирургическом лечении.
Симптомы патологии коленного сустава
Специфической чертой такой разновидности остеохондропатии выступает доброкачественное и зачастую совсем бессимптомное протекание заболевания. Через некоторое время оно само по себе регрессирует, и пациент может вообще ничего не знать о своем состоянии. Иногда случается такое, что болезнь Шляттера у подростков случайно обнаруживается во время рентгенографии суставов колена по другому поводу.

Однако определенное количество подростков и детей все-таки страдает от ряда проявлений остеохондропатии. Особенно частым симптомом патологии становится «шишка», расположенная непосредственно под коленным суставов на ноге, а именно на ее передней поверхности. Подобное образование вообще неподвижно, при прощупывании очень твердое (плотность кости), цвет эпидермиса над бугорком типичный, не горячее на ощупь. Таким образом, все перечисленные черты говорят о неинфекционном характере новообразования. В некоторых случаях в зоне шишки можно увидеть несильный отек, при пальпации возникает болезненность, однако чаще всего подобные симптомы отсутствуют.
Боль
Помимо других признаков при болезни Шляттера коленного сустава у подростка отмечается боль. Этот синдром колеблется от небольшого дискомфорта во время физических нагрузок до проявляющейся боли уже при обыкновенных повседневных движениях. Болезненность может быть характерна для всего периода заболевания или возникать во время обострений, которые были вызваны физическими перенапряжениями. При наличии у ребенка болевого синдрома необходимо обратиться к врачу, который назначит активную терапию. В других же случаях остается лишь наблюдать и ждать естественного разрешения ситуации.
Лечение болезни Шляттера коленного сустава должно быть своевременным и комплексным.

Возможные последствия
Отрицательные последствия заболевания встречаются в очень редких случаях. В подавляющем количестве патология имеет доброкачественный характер и самостоятельно регрессирует после того, как останавливается рост человека, то есть от 23 до 25 лет. Как раз в это время происходит закрытие зон роста трубчатых костей, а значит, устраняется непосредственно субстрат возникновения болезни Осгуда – Шляттера. Порой у взрослого человека остается внешний дефект в форме бугорка, расположенного под коленом. Он никак не влияет на функционирование коленного сочленения и в целом нижних конечностей. Однако в некоторых случаях может быть диагностировано осложнение – фрагментация бугристости, под которой понимается отсоединение костного секвестра и отрыв от большеберцовой кости связки надколенника. В таких случаях нормальное функционирование ноги возвращается только при помощи вмешательства хирурга, благодаря которому целостность связки восстанавливается.
Диагностика
Если болезнь Шляттера коленного сустава протекает типично и присутствуют описанные выше факторы риска, то диагностика совсем не вызывает каких-либо трудностей и специалист может поставить верный диагноз сразу после осмотра пациента, не используя дополнительные исследовательские методы.
Чтобы подтвердить заболевание, врачи советуют сделать рентгенологическое обследование сустава колена в боковой позиции. Благодаря этим снимкам можно хорошо рассмотреть остеохондропатию и костную фрагментацию, если такая имеет место.
Если случай более сложный для диагностики, то пациенту могут назначить УЗИ, КТ и МРТ. Каких-то особенных лабораторных симптомов заболевания нет. Показатели мочи и крови находятся в нормальных возрастных пределах.

Лечение заболевания
В подавляющем числе случаев не нужно специально лечить болезнь Шляттера у подростков. Патология регрессирует самостоятельно в течение определенного периода при соблюдении охранного режима и отсутствии перенапряжения нижних конечностей. Однако при сопровождении болезни болью, дефектами функционирования ноги и в целом ухудшении качества жизни подростка или ребенка назначается терапия.
Способы консервативного лечения болезни Шляттера
Подобное лечение имеет целью купирование синдрома боли и уменьшение воспалительных признаков в зоне бугристости, приведение в норму процесса апофизной оссификации и предупреждение в дальнейшем разрастания ткани кости. Чаще всего из медикаментозных препаратов назначаются:

- противовоспалительные нестероидные средства и анальгетики краткими курсами;
- лекарства с витаминами Е, группы В, D и кальцием.
Каждому пациенту требуется придерживаться диетического рациона, насыщенного витаминами и микроэлементами, щадящий режим. Активно занимающимся спортом детям во время консервативной терапии нужно обязательно прервать все физические тренировки (от четырех месяцев до полугода).
Кроме того, целесообразно пользоваться особым бандажом и ортопедическими конструкциями, которые фиксируют связку надколенника, снижают нагрузку и имеют защитное влияние.
Физиотерапия
Также при болезни Шляттера коленного сустава у подростка необходима физиотерапия. Отличный результат позволяют получить лазерная и ударно-волновая терапия, магнитотерапия, ультразвук с гидрокортизоном, УВЧ, электрофорез с хлоридом кальция, гиалуронидазой, йодидом калия, прокаином, аминофиллином и никотиновой кислотой.
Пациентам необходимо заниматься особой лечебной гимнастикой и посещать массажиста. Обычно лечение длится от четырех до шести месяцев. За этот период патология регрессирует и симптомы исчезают. При отсутствии результата от консервативного лечения в течение девяти месяцев и прогрессировании заболевания, развитии осложнений нужно прибегнуть к оперативному вмешательству.
Хирургическое лечение
Существуют следующие показания к вмешательству хирурга при наличии болезни Шляттера (МКБ-10 присваивает ей код M92.5):
- длительность течения патологии свыше двух лет;
- отсутствие эффекта стандартного лечения за девять месяцев;
- присутствие осложнений;
- возраст человека свыше восемнадцати лет во время диагностики заболевания.
Операция является несложной, однако пациента ждет долгий процесс реабилитации, и от него зависит функционирование ноги в дальнейшем, а также объем восстановления.
fb.ru

