Радикулит кто лечит: Радикулит (Радикулопатия):Причины,Симптомы,Причины | doc.ua
Радикулит (Радикулопатия):Причины,Симптомы,Причины | doc.ua
Классификация
По месту локализации болевых ощущений разделяют
- заболевание грудным радикулитом;
- верхним шейным радикулитом;
- шейно-плечевым радикулитом;
- поястнично-крестцовым радикулитом.
Среди всех перечисленных разновидностей наиболее встречающимся является поясничный радикулит
Причины
Радикулит может возникнуть как следствие развития остеохондроза позвоночного отдела – болезни, где межпозвоночные хрящи теряют необходимую пластику и начинают давить на нервные окончания, дистрофии хрящей позвоночника и сопутствующего смещения позвонков – так начинают развиваться грыжи.
Второй причиной появления радикулита можно назвать наличие врожденных нарушений в строении позвонков, заболеваний органов, развитие воспаления в суставах позвоночника и дисков, опухоли в нервной системе и воспаления гинекологического характера, перенесенные травмы позвоночного отдела и прочие инфекции.
Симптомы
Частыми проявлениями радикулита являются- болезненность на всем протяжении нервных окончаний;
- нарушение их чувствительности, и даже сбои в двигательной функции.
Радикулит может проявляться резкими, болезненными ощущениями в области шейного отдела, верхних и нижних конечностей человека, в области груди, боль в пояснице, ноющая или острая,в районе паховой области и живота.
Заболевание зависит от места образования, где происходит ущемление нерва, также на характер боли может повлиять и ткань, в районе которой произошло ущемление.
Значительные болевые ущемления выражаются при сжатии нервных окончаний костными наростами, дисковыми соединениями или плотными тканями, такой болезненный характер наблюдается у межпозвоночной грыжи.
Если давление осуществляется мягкими тканями (связками или мышцыми), тогда боль менее выражена и приступы ее слишком незаметны. Чаще всего он происходит очень остро и болезненно, но иногда переходит в хронический с постоянными приступами.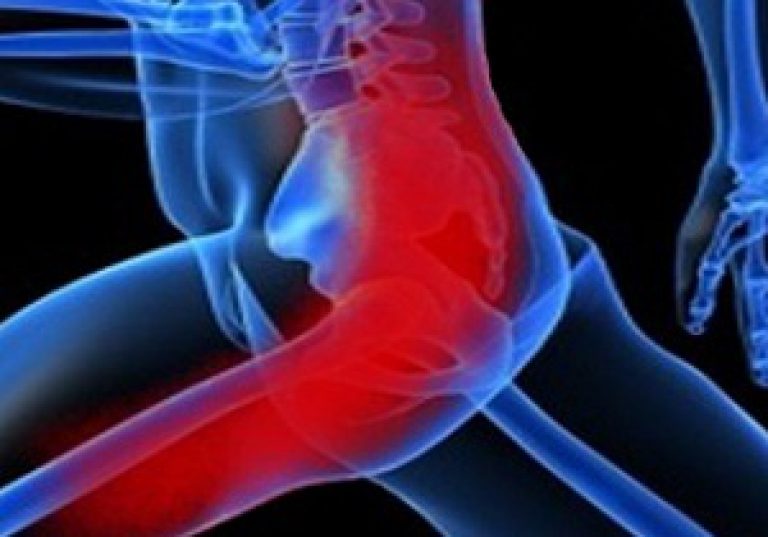
При пораженной грудной клетке этим заболеванием, пострадавшего мучают систематические тупые и опоясывающие ощущения в межреберной части, усиливающиеся при резком порыве или вдохе.
При заболевании шейным радикулитом болевые ощущения сосредотачиваются в области шейной и затылочной части головы, значительно увеличиваются при поворотах и наклонах головой, покашливании и прочих рывках.
Вырабатывается своеобразная защита организма – голова отклоняется назад. При этом заболевании, в сочетании с остеохондрозом, спондилезом и другими осложнениями, появляются головокружения, нарушения функций слуха, покачивания во время ходьбы.
Радикулит поясничный развивается как следствие физиологического изменения в позвонках и связках. На фоне подобных отклонений развиваются остеохондроз, грыжа. Такое заболевание, чаще всего, приобретает хронический характер и часто обостряется с резкими ухудшениями.
Болевые ощущения концентрируются в поясничном отделе позвоночника, в области седалищного нерва, значительно ощущаются во время движения или наклонов корпуса.
Лечение
Предварительно следует провести всестороннее обследование симптомов радикулита, и проводить лечение после полученных результатов. Для полного и всестороннего обследования проводится рентгенография позвоночного отдела в прямом и боковом ракурсах, которая предоставляет полную картину о характере заболевания.
Параллельно рекомендуется посетить женского врача, уролога и онколога с целью своевременного обнаружения возможных наростов и новообразований в определенной области, которые также могут влиять на ущемление нервных ответвлений и оказывать на них раздражающее влияние.
Обычно лечение радикулита проходит по такому графику: строгий постельный режим на жесткой кровати, прием анальгетиков и противовоспалительных препаратов, или обезболивающие блокады после назначения неврологом. Иногда, в пораженный участок вводят протеолитические препараты.
Индивидуально назначают применение витаминных комплексов (В1,12), может быть показана дегидратационная терапия или гормональные ферменты. Прием ганглиоблокаторов и миорелаксантов помогает снизить болевой синдром и приносит значительное облегчение пациенту.
Прием ганглиоблокаторов и миорелаксантов помогает снизить болевой синдром и приносит значительное облегчение пациенту.
После устранения острых болезненных ощущений показаны физиотерапевтические процедуры – УФ-воздействие, ток Бернара, индуктотерапия, УВЧ и процедуры на электрофорезе, легкие и расслабляющие физические процедуры (гимнастика), массажные процедуры шеи, мышц спины.
В целях проведения профилактических мер назначается курортное лечение: сеансы лечебных ванн, обматывания грязями, проведение бальнеотерапии, прием лекарственных препаратов, повышающих циркуляцию крови.
Радикулопатия – обобщающий термин, под которым медики понимают перечень симптомов, свойственных радикулиту.
Радикулит крестцовый требует более тщательного подхода при проведении лечебных процедур. Во время профилактических занятий следует разместиться на наклонной жесткой поверхности с фиксацией под мышками – такое положение способствует вытягиванию позвоночника, расширяет междисковые пространства и значительно уменьшает сдавливание нервных окончаний.
Радикулит или корешковый синдром – болезнь, которая может развиться на фоне многих заболеваний, и для устранения ее симптомов потребуется длительное и взвешенное лечение, но и мерами профилактики тоже не следует пренебрегать.
Какой врач лечит радикулит
Острая боль, мышечная слабость, онемение и покалывание, возникающие в различных областях спины или шеи и передающиеся в конечности – все это хорошо знакомые признаки радикулита. Но в чем причина данного недуга? И какой врач лечит радикулит? Попробуем разобраться.
Немного о самом заболевании
В первую очередь следует обозначить, что радикулит, или по-научному «радикулопатия», является не самостоятельным заболеванием, а синдромом, который объединяет целый ряд симптомов, вызванных раздражением или компрессией ответвляющихся от спинного мозга нервных корешков.
К основным причинам возникновения радикулита относятся последствия
дегенеративного процесса в межпозвоночном диске, телах позвонков и
фасеточных суставах: протрузии, межпозвонковые грыжи,
остеофиты при спондилезе, спондилоартроз.
Если у Вас возникли вопросы,
спросите нашего специалиста!
Задать вопрос
Подобные структурные изменения, способные вызвать сдавление нервных корешков спинного мозга, могут возникнуть в любой части позвоночника, но чаще всего радикулит встречается в области поясницы.
Какой врач лечит радикулит?
При подозрении на радикулит обратиться необходимо к неврологу. Именно этот специалист занимается диагностикой и лечением нарушений в работе не только центральной, но и периферической нервной системы и может правильно оценить имеющиеся симптомы и быстро определить их источник.
В ряде случаев помочь избавиться от боли может и терапевт, но все
же именно неврологу следует доверить полноценную диагностику и
разработку плана лечения. Ведь самое важное в лечении радикулита
избавиться не от болезненных ощущений, а от причины развития данного
синдрома. Только такой подход позволит избежать в будущем развития
рецидива.
Только такой подход позволит избежать в будущем развития
рецидива.
Кто и как лечит радикулит в клинике МАРТ?
В медицинском центре МАРТ лечением радикулопатии так же занимается врач-невролог. Стратегию лечения для каждого пациента он определяет, основываясь на данных подробного обследования, в том числе с применением магнитно-резонансной томографии, и с учетом всех сопутствующих заболеваний и индивидуальных противопоказаний.
В нашем медицинском центре лечение радикулита проводится с помощью
консервативной терапии. Как правило, такое безоперационное лечение
включает в себя различные комбинации медикаментозной терапии, физиотерапевтического лечения, мануальной терапии и занятий лечебной физкультурой.
Весь процесс лечения проходит под строгой курацией лечащего врача,
который оценивает получаемые результаты и при необходимости вносит
коррективы, позволяющие сделать лечение более эффективным.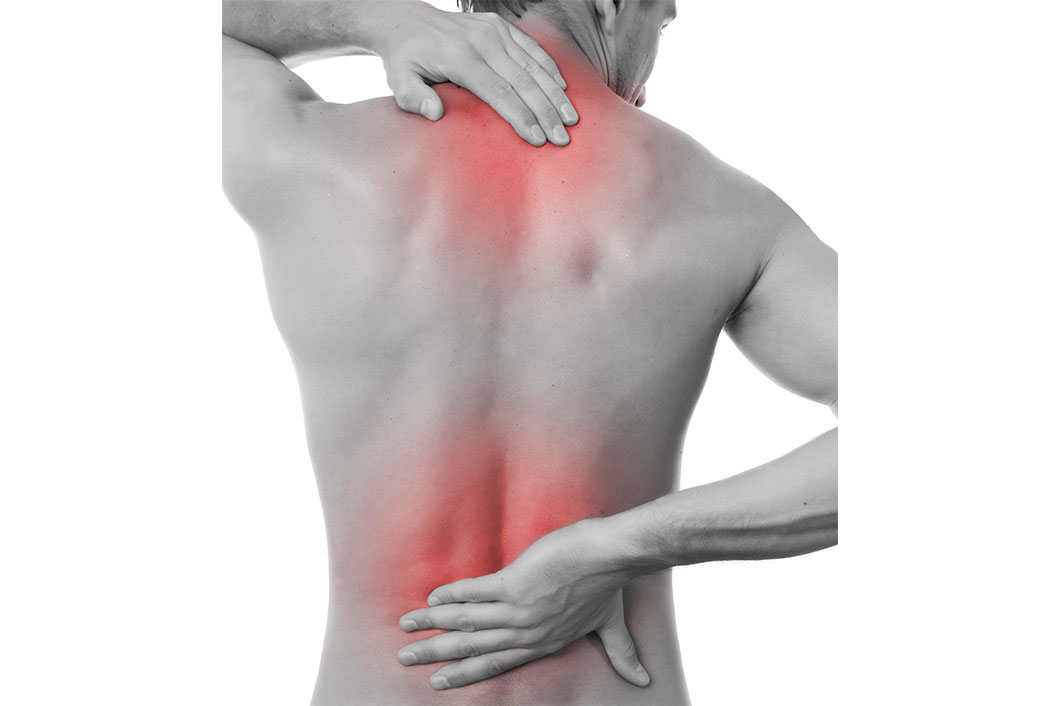
Будьте здоровы!
Радикулит симптомы и лечение. Как лечить радикулит.
Радикулит: симптомы болезни и лечение
Радикулит – это воспалительное заболевание, затрагивающее нервные корешки спинного мозга. Радикулит может быть острым и хроническим. Острая форма, к сожалению, часто переходит в хроническую. Острый радикулит характеризуется очень сильной, внезапно возникающей болью, которая ограничивает подвижность человека. Вопреки распространенному мнению, радикулит локализуется не только в пояснице. Он бывает нескольких разновидностей: шейный, шейно-плечевой, грудной, пояснично-крестцовый.
У кого бывает радикулит?
Независимо от пола, воспаление нервных корешков может возникать как у пожилых людей, так и у довольно молодых. Однако c возрастом риск развития радикулита повышается. Дело в том, что радикулит появляется преимущественно на фоне остеохондроза, который, как правило, прогрессирует в более зрелом возрасте.
Приступ радикулита может быть спровоцирован подъемом тяжестей или резкой сменой положения тела. Симптомы радикулита часто возникают у беременных. Это связано с увеличением нагрузки на позвоночник во время роста плода.
Где болит радикулит: симптомы и локализация
Боль при радикулите локализуется в зависимости от места повреждения нервных корешков.
- При шейном или шейно-плечевом радикулите болит шея, иногда возникает головная боль, головокружение, дискомфорт в плечах, затылке. В некоторых случаях это может повлиять на ухудшение слуха, зрения или координацию движений. Чтобы подтвердить связь этих симптомов радикулита с воспалением нервных корешков, необходимо сделать рентген шейного отдела позвоночника, ведь жалобы на головокружение, ухудшение координации движений и слуха могут быть связаны и с другими причинами.

- При грудном радикулите ощущается боль, охватывающая грудную клетку.
- При пояснично-крестцовом радикулите возникают жалобы наиболее типичные для термина «радикулит»: боль в пояснице, боль при ходьбе, невозможность наклониться или разогнуться, боль в бедре, ягодице или ноге.
- При радикулите любой локализации боль обычно появляется внезапно, усиливается при подъеме выпрямленной ноги лежа, при наклонах головы вперед, при кашле и чихании.
В некоторых случаях воспаление нервных корешков может привести к потере чувствительности или онемению конечности.
Как лечить радикулит?
Прежде всего, при лечении радикулита важно уменьшить боль, которая негативно влияет на качество жизни и значительно снижает трудоспособность. При остром болевом синдроме в месте воспаления нерва ухудшается кровоснабжение прилегающих тканей, что вызывает спазмирование мышц и усиление боли.
При выборе, чем лечить радикулит, необходимо отталкиваться от локализации проблемы и силы симптомов при радикулите.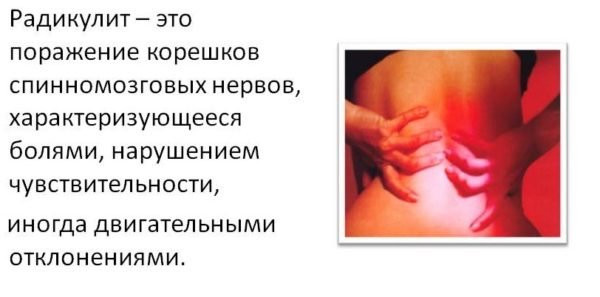 Для быстрого снятия боли применяются нестероидные противовоспалительные средства, блокады обезболивающими препаратами в месте воспаления, а также витамины группы B, в частности — витамин B1 (бенфотиамин) и B6 (пиридоксин). Они принимают участие в обменных процессах нервной системы, обладают легким противовоспалительным действием, поэтому назначаются при всех заболеваниях, связанных с поражением нервов, в том числе воспалительных. При достаточном количестве витамина B процессы восстановления в организме происходят намного быстрее, именно поэтому при лечении радикулита часто назначают препарат Мильгамма® таблетки. Благодаря воздействию непосредственно на нервные волокна, он позволяет эффективно влиять на причину возникновения боли и значительно уменьшает воспаление.
Для быстрого снятия боли применяются нестероидные противовоспалительные средства, блокады обезболивающими препаратами в месте воспаления, а также витамины группы B, в частности — витамин B1 (бенфотиамин) и B6 (пиридоксин). Они принимают участие в обменных процессах нервной системы, обладают легким противовоспалительным действием, поэтому назначаются при всех заболеваниях, связанных с поражением нервов, в том числе воспалительных. При достаточном количестве витамина B процессы восстановления в организме происходят намного быстрее, именно поэтому при лечении радикулита часто назначают препарат Мильгамма® таблетки. Благодаря воздействию непосредственно на нервные волокна, он позволяет эффективно влиять на причину возникновения боли и значительно уменьшает воспаление.
Из лекарственных средств при радикулите также применяются препараты местного действия, которые наносят на кожу в зоне поражения массирующими растирающими движениями. После такой процедуры важно обеспечить тепло, так как переохлаждение может вызвать новый приступ обострения радикулита.
Лечение радикулита нужно проводить после диагностики, в которой важную роль играют магнитно-резонансная томография и рентгенографический метод. В период острой боли нужно ограничить физические нагрузки, применять методы физио- и рефлексотерапии. Во время ремиссии рекомендуются лечебная физкультура и плаванье, благодаря которым улучшается состояние позвоночника при остеохондрозе и грыжах межпозвоночных дисков.
Всегда ли боль в пояснице – радикулит?
Обычно любую боль в пояснице называют радикулитом, хотя это неправильно. Например, при остеохондрозе поясничного отдела позвоночника возникают похожие симптомы, хотя боль может быть менее острой или возникнуть не так внезапно, как при радикулите. Боль в пояснично-крестцовом отделе может вызывать, в частности, нестабильность позвонков, являющаяся следствием слабости мышц спины, удерживающих позвоночник в правильном положении. Даже незначительное смещение позвонков может стать причиной сжатия нервных корешков. Иногда такое сжатие провоцирует развитие воспаления, и только в таком случае можно диагностировать симптомы радикулита.
Радикулит. Лечение, профилактика
Радикулит – достаточно распространенное заболевание периферической нервной системы. В основе заболевания поражение пучков нервных волокон, так называемых нервных корешков отходящих от спинного мозга. Любое их повреждение или воспаление является радикулитом.
Причины появления радикулита
Основными достоверно установленными причинами являются:
-грыжа дисков в одном из отделов позвоночника -сужение спинномозгового канала -сужение канала, где находится нервный корешок -травма -опухоль -дегенерация позвонковых дисков -остеофиты (костный отросток, нарост, не нормальный для здорового скелета, является полноценной костной массой, которая образуется в результате защитной реакции позвоночника на перегрузки) Спровоцировать приступ радикулита могут нарушение обмена веществ, инфекции, поднятие тяжестей, сон в неудобном положении, неловкое движение. В группе риска заболеть радикулитом состоят профессиональные спортсмены, люди занятые тяжелым физическим трудом, дачники, а также люди, ведущие малоподвижный образ жизни.
Виды радикулита
Чаще всего заболевание развивается остро и в большей части переходит в хроническую форму с временными обострениями. В зависимости от локализации радикулит делят на четыре вида.
• Пояснично-крестцовый радикулит, характеризуется поражением корешков крестцового отдела позвоночника. В этом случае боль возникает и усиливается при движении, наклонах, ходьбе. Это тот случай, когда вы нагнулись завязать шнурки, а разогнуться уже не можете, поскольку это причиняет сильнейшую боль. Данный случай радикулита наиболее часто встречается в медицинской практике.
• Шейно-плечевой, характеризуется болью в шее, плечах, и руках. Боль усиливается при движении руками или головой, также при кашле.
• Шейный радикулит заставит страдать от боли в шее и затылке. Движения головой боль усиливают.
• Грудной радикулит. Из всех видов радикулита этот наиболее редкий. Сопровождается болью в межреберных промежутках.
Все-таки общим и основным симптомом радикулита для любого отдела позвоночника является простреливающая боль (как от удара электрическим током) в месте поражения по ходу нерва.
Позднее может, появится онемение, покалывание в месте поражения. Может снизиться или вообще отсутствовать болевая и температурная чувствительность. Наблюдается слабость мышц и сосудистые расстройства.
Методы лечения радикулита
Лечение радикулита зависит от тяжести проявления симптомов. В острый период необходим строгий постельный режим (желательно на жесткой постели) и прием противовоспалительных и болеутоляющих средств.
Лечить радикулит лучше комплексно, сочетая традиционную медицину и медицинские практики с народными средствами. В целом процесс лечения проводят с помощью медицинских препаратов, физиотерапии, мануальной терапии, иглорефлексотерапии, ЛФК и народными средствами.
В особо тяжелых случаях, при ярко выраженной клинической картине или в случае наличия стойкого болевого синдрома требуется хирургическое вмешательство.
Лечение радикулита медикаментозно
Суть лечения радикулита медицинскими препаратами состоит в снятии спазмов в мышцах и устранении болевых ощущений. К сожалению, медикаментозное лечение радикулита носит временный характер. Для закрепления результатов лечения необходимо пройти курс ЛФК и воспользоваться возможностями физиотерапии, мануальной терапии или иглорефлексотерапии.
К сожалению, медикаментозное лечение радикулита носит временный характер. Для закрепления результатов лечения необходимо пройти курс ЛФК и воспользоваться возможностями физиотерапии, мануальной терапии или иглорефлексотерапии.
При лечении радикулита медикаментозно используют наркотические анальгетики — миорелаксаны (метакарбомал и циклобензаприн) Унять боль помогут и простые анальгетики, такие как парацетамол, панадол, аспирин, ифупрофен (нурофен), пенталгин, баралгин.
Теперь подробнее о не медикаментозном лечении радикулита. Физиотерапия помогает улучшить процесс кровообращения в тканях,
прилегающих к корешку, улучшить проведение нервных импульсов по нервным волокнам, а также уменьшить болевые ощущения.
Существует множество методик лечения радикулита с помощью физиотерапии, например ультразвук, электрофорез и динамический ток. Массаж и мануальная терапия позволяют снять мышечные спазмы и блоки, что тоже способствует уменьшению болевого синдрома.
Иглорефлексотерапия призвана восстановить процесс проведения импульсов по нервным волокнам, путем воздействия на биологически активные точки организма.
ЛФК призвано помочь восстановить естественную биомеханику позвоночника и нормализовать движения.Иногда при помощи упражнений путем перераспределения нагрузки на мышцы удается снять компрессию корешка. Упражнения способствуют увеличению эластичности мышц и связок, а также могут приостановить дегенеративные процессы в позвоночнике, что позволяет увеличить объем движений.
Регулярные занятия являются хорошей профилактикой рецидивов радикулита. Наибольший эффект дают упражнения на тренажерах.
Аэротерапия это комплексное воздействие закаливания, плаванья, солнцелечения и воздействия воздуха на организм пациента. Аэротерапия дает не плохие результаты лечения радикулита.
Воздушные процедуры являются наиболее простой формой закаливания. Воздушные ванны оказывают на организм химическое, механическое и температурное воздействие. Особенно целебны морской и лесной воздух. Воздушные ванны для наибольшего эффекта лучше принимать раздетым.
Благотворное влияние солнечных процедур будет только при правильном их проведении. Средний курс лечения 20 — 40 процедур, при этом необходимо делать перерыв на каждый седьмой день. Загорать рекомендуют с утра, в тени зелени и не более двух часов в день.
Средний курс лечения 20 — 40 процедур, при этом необходимо делать перерыв на каждый седьмой день. Загорать рекомендуют с утра, в тени зелени и не более двух часов в день.
Если солнца мало, особенно в северных районах, можно перед процедурой выпить отвар зверобоя, что усилит воздействие солнечных лучей на организм. Терапию солнцем нужно прекращать, если появился один из симптомов: повышенное сердцебиение, головокружение, потеря аппетита. В любом случае нельзя загорать до ожогов или солнечного удара.
Полезными процедурами при радикулите считаются контрастный душ и купания. Контрастный душ стимулирует клетки кожи, работу сосудов и нервных
окончаний, что немаловажно для больных радикулитом. Кроме того, контрастный душ имеет эффект закаливания.
Наибольший эффект купание принесет в естественном водоеме, где не поддерживается одинаковая температура воды и воздуха в течение года. Помимо укрепляющего эффекта для мышц спины от плаванья, здесь можно получить еще все плюсы закаливания.
Диета при радикулите
Всем известно, что пища в значительной степени влияет на состояние организма. Для профилактики приступов радикулита рекомендуется придерживаться диеты. Питаться нужно понемногу 4 — 5 раз в день.
В рационе должно присутствовать много клетчатки, полезны овощи и фрукты . Особенно полезны помидоры, огурцы, редис, морковь, капуста. Из фруктов чаще нужно кушать бананы, курагу, чернослив, хурму, гранаты и цитрусовые.
Весьма полезна при радикулите ягода черная бузина. Кроме того нужно отказаться от жирного мяса, крепких мясных бульонов, кофе, алкоголя, газированных напитков, соленого, копченого, специй.
Неполезно есть мучное и сладкое. Необходимо 2 — 3 раза в неделю есть рыбу. Полезны каши, особенно овсяная, рисовая и гречневая. Рекомендуют, есть горох, фасоль, кукурузу.
Профилактика радикулита
Для того чтобы, болезненные приступы радикулита были как можно реже, необходимо заниматься профилактикой радикулита. Ведь легче предупредить болезнь, чем мучиться от пронзающих болей.
Ведь легче предупредить болезнь, чем мучиться от пронзающих болей.
Профилактика радикулита состоит из нескольких важных направлений.
* Не забывать проводить профилактику остеохондроза
* Проводить профилактику патологий спинного мозга и спинного столба
* Держать осанку (правильно держать спину)
* Вовремя лечить инфекционные и простудные заболевания
* Избегать переохлаждения.
* Избегать длительных положений в неудобной позе, длительной статистической нагрузки, подъема тяжестей и очень резких движений
* Избегать слишком мягких постелей, где позвоночник всю ночь находиться в неправильном положении и спина не отдыхает (лучше всего иметь ортопедический матрас, ну или хотя бы любой хороший жесткий матрас)
* Не забывать делать гимнастику, в том числе лечебную Огромное значение в предупреждении заболевания и лечении радикулита имеет правильные физические нагрузки. Надо помнить, что умеренные физические упражнения снимают напряжение с мышц, тренируют мускульный каркас и укрепляют позвоночник.
Комплекс ЛФК при остеохондрозе шейного отдела позвоночника (неострые формы течения):
1. Разминка Разминка представляет собой обычную ходьбу на полной стопе, а затем на носках и пятках. Причем ходить необходимо до тех пор, как появится ощущение теплоты.
2. Расслабление шейного отдела позвоночника Нужно встать прямо, при этом руки должны свободно свисать вдоль тела. Затем надо напрячь руки и удерживать напряжение в течение 30 секунд, при этом необходимо выпрямлять спину, а плечи и лопатки опускать. Затем давление нужно ослабить, а рукам дать свободно покачаться.
3. Махи руками назад Надо встать прямо, корпус при этом должен быть опущен параллельно полу. Затем надо протянуть руки в стороны, при этом не нужно тянуться плечами к ушам, макушку надо постараться отвести вперед, в то же время опуская лопатки по направлению к позвоночнику. Надо представить, что лопатки – это ваши крылья. Далее следует сделать “взмах” – с силой притянуть лопатки к позвоночнику, при этом движении прямые руки перемещаются чуть назад. Не стоит двигать руками за счет инерции, надо стараться работать мышцами спины. Комплекс ЛФК при остеохондрозе грудного отдела позвоночника: 1. Разминка Разминка данного комплекса ЛФК такая же как в ЛФК при шейном остеохондрозе. Упражнение “Лодка” Для выполнения этого упражнения необходимо лечь на живот, затем оторвать грудь от пола, а руки должны образовать перпендикуляр спине. Затем надо стараться сдвинуть лопатки одна к другой, острыми углами тянуться к позвоночнику. При этом надо стараться, чтобы руки немного сдвигались назад. Необходимо чувствовать напряжение только мышц спины, а не рук.
Не стоит двигать руками за счет инерции, надо стараться работать мышцами спины. Комплекс ЛФК при остеохондрозе грудного отдела позвоночника: 1. Разминка Разминка данного комплекса ЛФК такая же как в ЛФК при шейном остеохондрозе. Упражнение “Лодка” Для выполнения этого упражнения необходимо лечь на живот, затем оторвать грудь от пола, а руки должны образовать перпендикуляр спине. Затем надо стараться сдвинуть лопатки одна к другой, острыми углами тянуться к позвоночнику. При этом надо стараться, чтобы руки немного сдвигались назад. Необходимо чувствовать напряжение только мышц спины, а не рук.
Комплекс ЛГ (лечебная гимнастика) при остеохондрозе поясничного отдела позвоночника:
1. Разминка Разминка в данном комплексе ЛФК аналогична разминкам в предыдущих комплексах.
2. Опрокидывание таза Нужно встать прямо, при этом колени и бедра должны быть расслаблены, руки не напрягать. Далее надо подтянуть ягодицы, как бы опрокидывая таз внутрь. Цель данного упражнения – абсолютно плоская поясница в профиль. Данное движение необходимо выполнять медленно, позвонок за позвонком.
Данное движение необходимо выполнять медленно, позвонок за позвонком.
3. Вращение тазом Надо выполнять движения, позволяющие скручивать таз вправо-влево, при этом постепенно выдвигая вперед то правое, то левое бедро. Данное движение похоже на элемент из восточных танцев. При выполнении этого упражнения верхняя часть тела должна быть зафиксирована в стабильной позе, грудная клетка должна качаться, а вот сгибаться в талии вперед и назад не следует.
4. Упражнение “Кошка-Корова” Для выполнения этого упражнения надо встать на четвереньки таким образом, чтобы бедра были строго перпендикулярны полу, а ладони находились под плечами. Затем следует расслабить мышцы и прогнуться поясницей вниз, при этом растягивая область шеи и отводя голову назад. В данном положении необходимо потянуться 20 секунд, а затем выполнить обратное движение, выгибая поясницу вверх, и стремиться грудным отделом позвоночника к бедрам. Все упражнения данных комплексов ЛФК при остеохондрозе необходимо выполнять регулярно, систематически, однако перед тем, как начинать занятия, следует проконсультироваться с врачом.
Информация предоставлена на основании публикаций сайта NewsMedical, Россия
Врач – физиотерапевт ФТО Алейникова Н.Е.
Радикулит
Кто и почему сталкивается с радикулитом | Симптомы | Можно ли не лечить? | Лечение в “Доктор Ост” |
Радикулит спины успешно лечат в «Доктор Ост». Запатентованные методики помогают справиться не только с радикулитом, но и в целом оздоровить позвоночник, вернуть ему естественную гибкость. Избавиться от болей при радикулите можно и нужно! И для этого не нужно пить горстями таблетки и тем более соглашаться на операцию.
Запишитесь в “Доктор Ост”!
Записаться
Диагноз радикулит или радикулопатия широко известен. Воображение тут же рисует пожилого человека, скрюченного и скованного от внезапной боли в спине.
Правда, считать радикулит болезнью пенсионеров весьма ошибочно! На самом деле, радикулит, как и остеохондроз, не спрашивает о возрасте, и в последнее время молодые люди обращаются к врачу с типичной клинической картиной радикулита всё чаще.
КТО И ПОЧЕМУ СТАЛКИВАЕТСЯ С РАДИКУЛИТОМ ПОЗВОНОЧНИКА
По сути, радикулит – не самостоятельное заболевание, а симптом или острое воспалительное состояние на фоне повреждения нервных корешков, вызванного тем или иным недугом. По статистике в группе риска находятся мужчины и женщины старше сорока. В этом возрасте половина взрослого населения хорошо знакома с характерной резкой болью в спине. К 60 годам симптомы радикулита и лечение этого заболевания становятся животрепещущей темой уже для 70% человечества. Частота и сила проявлений, как и следует ожидать, зависят от образа жизни. Традиционно повреждениям межпозвонковых дисков особенно подвержены профессиональные спортсмены и те, кто работает за компьютером.
Задать вопросОсновные причины острого радикулита:
Спровоцировать приступ могут слишком интенсивные физические нагрузки, стрессы, инфекции, ослабляющие иммунитет (в том числе, простудные), местное переохлаждение.
РАДИКУЛИТ: СИМПТОМЫ
Состояние проявляется болью в области поражённого сегмента позвоночника и окружающих тканей. Так, поясничные боли отдаются в крестец, ягодицы и ноги, а грудные охватывают всё межрёберное пространство и затрудняют дыхание. Боль усиливается при движениях. Вместе с болью при радикулите часто наблюдается:
- отёчность над повреждёнными позвонками;
- напряжение мышц, скованность;
- локальное повышение температуры;
- общее недомогание.
В запущенных стадиях добавляются ощущения мурашек и онемение конечностей – верхних при локализации процесса в шейном или грудном отделе, и нижних при пояснично-крестцовой форме.
ОСЛОЖНЕНИЯ ПРИ РАДИКУЛИТЕ: МОЖНО ЛИ НЕ ЛЕЧИТЬ?
Остеохондроз, протрузии и другие патологические изменения в позвоночнике, увы, не проходят сами по себе, только прогрессируют. Лекарства от радикулита лишь временно снимают или облегчают боль. Без должного внимания со стороны специалистов остеохондроз ведёт к разрушению тел позвонков, неизлеченные протрузии становятся грыжами межпозвонковых дисков. Раздражение нерва становится хроническим и поврежденный корешок беспокоит всё чаще. Дегенеративные изменения могут привести даже к частичному или полному параличу.
Иногда приходится прибегать к кардинальным средства лечения радикулита, если иначе спасти нерв от постоянного износа не удается, назначают операцию. Хирурги заменяют повреждённые позвонки, удаляют изношенные диски, иссекают грыжи – все, чтобы освободить нервный корешок.
Хирургическое лечение – крайняя мера, всегда связанная с риском для здоровья! Нужно быть готовым к длительному восстановительному периоду и возможным осложнениям. Если операция прошла успешно, болезненных ощущений пациент будет испытывать меньше. Но! Нет никаких гарантий гарантий, что острое состояние не вернется вновь. Ведь заболевание осталось не вылеченным,а прооперированный позвоночник не стал более здоровым.
Вот почему так важно получить системное, а не симптоматическое лечение на ранней стадии. МЦ «Доктор Ост» работает по собственным безоперационным схемам лечения радикулита. Современные аппаратные методики помогают не только избавиться от боли, но и от причин её появления.
КАК ЛЕЧИТЬ РАДИКУЛИТ
Во время приступа нужно как можно скорее снять мучительные симптомы радикулита и лечение на этой стадии носит экстренный и временный характер. Далее следует перейти к основному этапу лечения, так как вылечить радикулит навсегда можно, только избавившись от провоцирующих его причин. Лечение радикулита медикаментозно включает:
- Анальгетики и противовоспалительные средства, которые принимают внутрь и в виде уколов. У этих сильнодействующих препаратов много побочных эффектов;
- Блокады быстро снимают чувствительность нерва и снимают острое состояние. Но существуют серьезные ограничения по частоте назначений блокад. Такой укол можно сделать только в условиях клиники.
Какое именно медикаментозное лечение для снятия симптомов радикулита выбрать в том или ином случае, определяет врач. При остром состоянии пациенты, как правило, обращаются за профессиональной помощью. Но как только приступ ликвидирован, возникает соблазн найти способ, чтобы лечиться в домашних условиях. В ход идут пояс от радикулита или аптечный прибор для массажа при радикулите. Серьезную проблему пытаются исправить сомнительными средствами, пренебрегая по-настоящему действенными методиками и упуская драгоценное время. Не повторяйте таких ошибок!
Пройдите полный курс лечения позвоночника в Доктор Ост, чтобы оздоровить костно-мышечную систему и забыть про радикулит навсегда! Даже острый приступ боли мы готовы снять всего за один сеанс с помощью высокоинтенсивного лазера или болеутоляющей системы EPS. Эти современные аппаратные методики действуют щадяще, но эффективно. Они позволяют сократить медикаментозную нагрузку на организм и вероятность побочных нежелательных последствий от применения медикаментов. После стабилизации состояния начинается главный этап избавления от радикулита без таблеток и хирургического вмешательства. Ускорить восстановление поврежденного нервного корешка помогает ВТЭС. Стимулирует местный иммунитет и регенерацию рефлексотерапия с аллоплантом, PRP. Справиться с дегенеративными изменениями позвоночника, чтобы исключить дальнейшее повреждение нерва, помогают:
-бережное вытяжение позвоночника на роботах DRX и ExtenTrak;
-мануальная терапия;
-занятия с реабилитологами ЛФК, PNF, на тренажере Экзарта.
Лечением радикулита в “Доктор Ост” занимается невролог, мануальный терапевт. Стоимость консультации специалиста ищите в разделе “Консультативный приём” нашего прайса. Следите за акциями, не упустите выгодную цену!
Приведенные на сайте обзоры не являются заменой профессионального совета врача и не должны служить руководством к самодиагностике или самолечению.
Радикулит. Лечение радикулита в клинике остеопатии «Остмед» г Москва
Остеопатия: лечение острого и хронического радикулита без боли и побочных эффектов
Радикулит — одна из наиболее распространенных причин острой боли в спине. При нем происходит сжатие и затем воспаление нервных корешков, отходящих от спинного мозга. Именно из-за того, что затронуты нервы, боль столь острая и сильная.
По статистике, радикулитом страдает каждый восьмой человек. Самый распространенный возраст для развития этого заболевания — 30-50 лет. Чаще всего он настигает тех, кто много сидит за компьютером, или же профессионально занимается поднятием тяжестей.
Что скрывается за диагнозом «радикулит»?
Самая частая причина радикулита — остеохондроз. Недаром они проявляют себя в одном и том же возрасте, схожи по симптомам и лечатся в классической медицине похожим образом. При остеохондрозе межпозвоночные хрящевые диски утрачивают эластичность, между ними откладываются кристаллы соли. При повороте, наклоне и другом подобном движении твердые выступы сдавливают нервные корешки и вызывают боли.
Спровоцировать приступ радикулита могут инфекции, в том числе грипп, переохлаждение, стресс и нарушения обмена веществ. К тому же результату могут привести травмы и даже просто резкие движения: поворот или наклон туловища, головы. Прострел случается внезапно: человек, например, вышел утром отряхнуть снег с машины, неловко нагнулся — и его скрутило так, что невозможно ни ходить, ни сесть, ни лечь. Часто, кроме поясницы, боли отдают в туловище, конечности и шею. Из-за острой боли человек практически теряет работоспособность на несколько дней.
В отличие от прострела, когда боль возникает внезапно, при хроническом радикулите связь между определённым движением и приступом с сильной болью найти трудно. Интенсивные боли вызывают даже самые простые движения. Подъём с постели, выход из автомобиля. Конечно, со временем больной человек на опыте узнаёт, какое движение и поза усиливает, а какое облегчает боль. И, к сожалению, в большинстве случаев радикулит переходит именно в хроническую форму.
Как лечит радикулит классическая медицина?
Как правило, классическая медицина сосредотачивается на снятии острой боли и продлении периодов безболезненного существования. Пациентам предлагаются мази, бальзамы, физиотерапевтические процедуры, иногда процедуры мануальной терапии, вытяжку.
При этом облегчение острой боли далеко не всегда достигается применением щадящих средств. Нередко приходится использовать ударные медикаменты — прием нестероидных противовоспалительных средств в таблетках, уколы кортикостероидных гормонов и т.п. Все эти препараты можно применять только по назначению врача, так как они имеют серьезные побочные эффекты: нарушения свертываемости крови, желудочно-кишечные кровотечения, головокружение, слабость и т.п.
Кроме того, даже после снятия приступа симптомы радикулита в более легкой форме остаются на долгое время, и при неловком движении человек может вновь получить обострение. Таким образом, классическая медицина обычно довольно быстро купирует приступы радикулита, но, как правило, не устраняет его причину. Радикулит, как хроническое заболевание, она вылечить не способна.
Что предлагает остеопатия?
Врач-остеопат никогда не удовлетворится констатацией факта: радикулит. Остеопатическое лечение радикулита начинается с глубокой диагностики. Врач-остеопат выявляет истинную причину заболевания: спазм мышц и сухожилий, смещение костей, деформация межпозвонковых дисков. После этого используются особые методы остеопатического лечения — техники структуральной остеопатии. Внешне ее приемы могут показаться похожими на мануальную терапию, но, на самом деле, они отличаются как забивание свай и вышивка гладью.
Мануальная терапия использует жесткое воздействие на позвонки, поэтому она недопустима при обострении радикулита. Структуральная остеопатия же использует очень мягкое ручное воздействие на мышцы спины, которое нормализует их тонус и за счет этого мягко устраняет зажимы нервных корешков. При необходимости, после снятия острой боли врач-остеопат может так же мягко и нетравматично провести более глубокие процедуры, восстанавливая положение смещенных позвонков и перерастянутых или, наоборот, спазмированных, межпозвонковых связок.
За счет мягкости процедур и щадящего ручного воздействия остеопатические методики лечения радикулита легко переносятся, не имеют противопоказаний и не приводят к осложнениям. Хороший остеопат снимает острый приступ радикулита за один сеанс, и это не волшебство, а лишь результат хорошего знания анатомии и большого практического опыта. Остеопатические приемы позволяют не только поставить на место сустав, кость или связку, но и вытянуть и расслабить нервные окончания, избавить человека от боли, вернуть ему радость движения.
Советы остеопата
К сожалению, при любой, даже незначительной, травме позвоночника радикулит может вернуться. Поэтому не забывайте о профилактике обострений!
- Соблюдайте гигиену труда и отдыха. Спальное место, подушки, матрас должны соответствовать состоянию вашей спины, не допускать перекосов позвоночника и перегибов шеи во время сна.
- Перед занятиями спортом или поднятием тяжестей хорошо разминайтесь и растягивайте связки и мышцы.
- Утром, вставая с кровати, не делайте резких движений, слегка разомните и разогрейте мышцы еще лежа.
- Не допускайте переохлаждения поясницы, а если это случалось по независящим о от вас причинам, используйте профилактические меры — прогрев, массаж, физиотерапию.
- Если радикулит уже перешел в хроническую форму, не дожидайтесь обострений, пройдите курс профилактического лечения у остеопата, и тогда приступов можно будет избежать.
Отзывы пациентов
Пару лет назад во время второй беременности у меня начался радикулит, боли были адские, ни сесть, ни встать…При этом никто из врачей не брался мне помочь, и все говорили: “потерпите, вот родите…”, а терпеть предстояло еще 3 месяца. Знакомые посоветовали обратиться к остеопату. В интернете нашла сайт Остмеда, позвонила, мне рекомендовали Александра Семеновича, пришла на прием и о Чудо, после первого же приема я сама смогла встать с кушетки, и в течение последующих 2х недель все полностью восстановилось, боли ушли. ЮлияПросмотров статьи: 7390
Вконтакте
Запишитесь на прием
Получив заявку, администратор клиники свяжется с вами для согласования даты/времени приема.
Обратите внимание: обязательные поля помечены звездочкой (*).
Прострел опять поспел. Как лечить радикулит | Здоровая жизнь | Здоровье
Диагноз «радикулит» (как и «люмбаго», и «ишиас») современные врачи уже не ставят. Но не потому, что само явление исчезло, а потому, что теперь его принято называть иначе – «радикулопатия». Она бывает разная – шейная, поясничная, грудная (в зависимости от того, какой отдел позвоночника пострадал), но, говоря о радикулите, люди чаще всего имеют в виду резкую и сильную (чаще одностороннюю) боль в пояснице.
Виноват образ жизни
При этом нарушении воспаляются корешки спинного мозга. Их сдавливает разрушенный межпозвоночный диск, часть которого выпячивается в просвет позвоночного канала. Отсюда и боль. Конечно, эта неприятность редко случается ни с того ни с сего. Как правило, обострению радикулита предшествуют переохлаждение, длительное нахождение в неудобной позе, резкие физические перегрузки (например, неправильный подъём чего-то очень тяжёлого). Но, как уже говорилось, все эти моменты являются лишь провокаторами заболевания.
А настоящая причина – это преждевременное изнашивание и разрушение межпозвоночных дисков (остеохондроз), который сегодня можно встретить не только у пожилых, но и у совсем молодых людей. Виной тому и чрезмерное неправильное питание, из-за которого растёт лишний вес, и сидячий образ жизни, ослабляющий мышечный корсет, и вредные привычки. Кстати, не только гиподинамия, но и чрезмерная физическая активность приводит к изнашиванию межпозвонковых дисков. К вредным для спины видам спорта относятся тяжёлая атлетика, бег, прыжки. К полезным – плавание, йога (стретчинг), ЛФК и скандинавская ходьба. Если не поддерживать здоровье позвоночника, обострения радикулита, увы, будут повторяться вновь и вновь.Не тяните с лечением
Если острая боль в пояснице возникла впервые, лечиться нужно как можно скорее, чтобы радикулит не стал хроническим. Если всё делать правильно, радикулит пройдет за несколько дней. В тяжёлых случаях понадобится 2–3 недели.
Первым делом при обострении нужно лечь на бок, согнув ноги (эта поза поможет расслабить мышцы в области позвоночника, и болеть будет меньше). Спину следует закутать шерстяным шарфом. Постельный режим надо соблюдать несколько дней, но залёживаться сверх этого не следует. Наоборот, нужно как можно раньше начинать активно двигаться – это залог более быстрого и эффективного восстановления.
Чтобы справиться с сильной болью, надо принять нестероидный противовоспалительный препарат (НПВП) в минимально эффективной дозе. Такими препаратами не следует злоупотреблять, поскольку они могут плохо влиять на слизистую оболочку желудка (а при язвенной болезни и вовсе противопоказаны). Чтобы усилить обезболивающий эффект, лучше дополнить приём НПВП эффективными местными средствами (мазями и гелями, например, на основе яда гадюки). А вот прикладывать грелки, спиртовые компрессы или принимать горячие ванны при простреле категорически нельзя: тепло усилит отёк и воспаление. Подержать холод на больном месте можно, но только недолго и с перерывами.
Когда станет полегче, лечение можно дополнить физиотерапией (магнитной или лазерной), мануальной терапией. Но если через 2–3 недели лучше не становится, а тем более если появляются посторонние симптомы (например, слабость и онемение в ноге, ощущение ползающих мурашек, недержание мочи или другие нарушения функции тазовых органов), необходимо как можно скорее обратиться к неврологу. Врач подскажет, какое исследование лучше сделать. Это необязательно МРТ, иногда более показателен обычный рентген. Кстати, без снимков ни в коем случае нельзя соглашаться на проведение массажей и мануальной терапии – последствия могут быть опасными.
Смотрите также:
Лучшие способы лечения боли при радикулите
Боль в спине – одна из самых разрушительных форм хронической боли, но некоторые формы боли в спине легче идентифицировать и лечить, чем другие. Одна из самых узнаваемых и поддающихся лечению – боль при ишиасе, вызванная давлением на седалищный нерв. Наиболее частой причиной боли при ишиасе является грыжа межпозвоночного диска в нижней части спины, как правило, в результате травмы или возраста.
Боль при ишиасе может быть очень болезненной, но хорошая новость заключается в том, что это состояние обычно проходит в течение нескольких недель.Лишь ограниченному числу пациентов требуется хирургическая процедура для снятия нервного давления. Если вы испытываете боль при ишиасе в ягодицах одной ноги вместе с любым из следующих симптомов, вам следует немедленно обратиться к врачу:
- Боль не уменьшается безоперационным лечением
- Сильная или изнурительная боль
- Падение стопы
- Нарушение двигательной функции
- Слабость мышц в ноге
- Любые изменения функции мочевого пузыря или кишечника
Что такое ишиас?
Седалищный нерв – самый длинный нерв в теле человека, он тянется от нижней части спины вниз по обеим ногам.Ишиас – это общий термин, который включает любую боль или неврологические симптомы, влияющие на любую часть этого длинного нерва.
Наиболее частой физической причиной ишиаса является выпуклый диск в поясничной области спины. Между позвонками расположены губчатые диски, которые смягчают и поддерживают позвоночник. Если есть травма, то этот диск может сместиться и надавить на седалищный нерв. Кроме того, со временем жесткий внешний вид диска может ухудшиться; следовательно, желеобразная внутренняя часть может выступать через разрывы и защемлять седалищный нерв.
Хотя боль в одной стороне ягодиц является отличительным признаком ишиаса, это состояние может также проявляться следующими симптомами:
- Онемение
- Покалывание
- Жжение
- Покалывание
Боль при радикулите обычно начинается в пояснице и распространяется по бедру одной ноги и в голень и ступню. Большинство пациентов характеризуют боль как жжение, остроту или ощущение электричества. Боль часто усиливается в положении стоя или сидя и уменьшается в положении лежа или при ходьбе.
Безоперационные методы лечения боли при радикулите
Большинство врачей рекомендуют консервативные методы лечения для лечения боли в спине при ишиасе. Среди наиболее часто назначаемых:
- Постельный режим— В большинстве случаев врачи не рекомендуют длительный постельный режим. Хотя после обострения боли в спине при ишиасе может потребоваться короткий период отдыха, вы должны оставаться максимально активными, чтобы ускорить выздоровление и ограничить риск прогрессирования вашего состояния до хронического.Слишком частый постельный режим может ослабить мышцы, необходимые для поддержки позвоночника, а также высушить и укрепить позвоночные диски, что сделает их более подверженными повреждению. e
- Тепловая или ледяная терапия – Применение холода для снятия боли в спине и уменьшения отека оказалось весьма эффективным для многих больных. Короткие периоды обледенения – 20 минут или меньше – следует чередовать с тепловой терапией, которая также может успокоить боль, улучшить кровообращение и ускорить заживление.
- Противовоспалительные препараты – Одна из ключевых физиологических реакций на боль при ишиасе – воспаление окружающей ткани, которое может еще больше усугубить болевые симптомы.Вот почему многие врачи рекомендуют противовоспалительные препараты, такие как НПВП (например, аспирин, ибупрофен, напроксен), чтобы уменьшить отек. В некоторых случаях ваш врач может порекомендовать инъекции стероидов, чтобы уменьшить воспаление и боль.
- Физиотерапия— для многих пациентов физиотерапия, которая включает в себя растяжку и упражнения для укрепления спины, может помочь облегчить боль в спине при ишиасе. Эти упражнения помогут растянуть спину и снизить давление на седалищный нерв. Они также могут помочь выровнять позвоночник, придав ему более естественную и менее болезненную позу.Важно соблюдать режим физиотерапии до тех пор, пока врач не скажет вам прекратить, чтобы вы могли получить максимальную пользу.
- Физические упражнения – Одним из ключевых факторов для многих пациентов с болью в ишиасе является наличие жира на животе. Это не только оказывает давление на позвоночник, делая вас более склонным к грыже межпозвоночного диска, но также может усугубить состояние ишиаса, увеличивая давление на седалищный нерв. Это одна из основных причин, по которой вы должны поддерживать регулярный режим упражнений, который включает растяжку, сердечно-сосудистые упражнения и упражнения для наращивания мышц.Обсудите любую новую фитнес-программу со своим врачом перед тем, как начать, чтобы предотвратить травмы.
- Обезболивающие – Одним из приоритетных направлений лечения боли в спине ишиаса является устранение болевых симптомов, поэтому ваш врач должен назначить обезболивающие сразу после постановки диагноза. Хотя боль может быть сильной, большинство врачей рекомендуют пациентам с болью в спине ишиас на начальном этапе принимать безрецептурные обезболивающие; Это связано с тем, что безрецептурные препараты для многих пациентов могут быть столь же эффективны, как и рецептурные, и многие из этих препаратов обладают противовоспалительными свойствами, которые помогают облегчить боль.Если ваша боль не поддается лечению безрецептурными препаратами, ваш врач может назначить опиоиды или миорелаксанты на короткие периоды времени.
Хирургическое лечение боли при радикулите
Примерно от 5 до 10 процентов пациентов с болью при ишиасе единственным вариантом является хирургическое вмешательство. Эти пациенты не ответили на более консервативные методы лечения в течение как минимум трех месяцев, поэтому лучшим вариантом для этих пациентов с болью в радикулите является дискэктомия или ламинэктомия.
- Дискэктомия – эта хирургическая процедура удаляет часть позвоночного диска или костную шпору, которая ущемляет седалищный нерв.Хотя цель состоит в том, чтобы отрезать только ту часть кости или диска, которая давит, в некоторых случаях хирурги могут удалить весь диск. Многие пациенты, прошедшие эту процедуру, могут вернуться домой в тот же день.
- Ламинэктомия – при этой процедуре пластинка – костная пластинка в позвоночном канале – удаляется. Такое удаление пластинки снижает давление на седалищный нерв и уменьшает боль и неврологические симптомы.
Хирургия, конечно, сопряжена с некоторыми серьезными рисками, но некоторые из этих потенциальных осложнений могут быть смягчены новыми хирургическими методами, в которых используются микроскопические разрезы и минимально инвазивные процедуры.Это позволит вам оказаться амбулаторным в течение 24 часов, хотя для полного выздоровления может потребоваться от 2 до 4 недель.
Статья написана: Д-р Роберт Могим – генеральный директор / основатель Colorado Pain Care
M.D. Заявление об отказе от ответственности: взгляды, выраженные в этой статье, являются личными взглядами Роберта Могима, доктора медицины и не обязательно отражают и не предназначены для представления взглядов компании или ее сотрудников. Информация, содержащаяся в этой статье, не является медицинской консультацией, а чтение или доступ к этой информации не создают отношений между пациентом и поставщиком медицинских услуг.Комментарии, которые вы публикуете, будут доступны всем посетителям этой страницы. Функция комментариев не регулируется HIPAA, и вы не должны публиковать какую-либо личную медицинскую информацию.
Диагностика и лечение радикулита | Mount Sinai
Ишиас (технически известный как поясничная радикулопатия) относится к боли в области седалищного нерва, самого большого нерва в организме, размером примерно с палец. Если у вас ишиас, вы, вероятно, почувствуете боль, начинающуюся в пояснице и бегущую по ягодицам и ногам.Ишиас обычно вызывается выступающим диском, который давит на седалищный нерв.
Симптомы ишиаса
Ишиасная боль может быть тупой, острой или жгучей. Вы также можете периодически испытывать приступы стреляющей боли в пояснице, бедрах и икрах. Боль может распространяться ниже колена, а иногда и до ступней. Вы можете почувствовать слабость, онемение или ощущение покалывания иглами. Чихание или кашель могут усилить боль. Обычно ишиас поражает только одну сторону тела.
Возможные причины ишиаса
Ишиас чаще всего возникает в результате общего износа или внезапного давления на диски, смягчающие позвонки нижнего отдела позвоночника. Грыжа межпозвоночного диска может давить непосредственно на нервные корешки, ведущие к седалищному нерву. Из поврежденного диска также может вытекать жидкость, которая может вызвать воспаление и раздражение нервов. Другие, менее распространенные причины ишиаса включают остеохондроз, стеноз поясничного отдела позвоночника, истмический спондилолистез, сакроилеит, синдром пояснично-фасеточного сустава, синдром грушевидной мышцы и подвздошно-поясничный синдром.В редких случаях это также может быть вызвано инфекцией или опухолью.
Диагностика ишиаса
Чтобы диагностировать ваше состояние, мы начинаем с вашей истории болезни, проверки принимаемых вами лекарств, проведения физического и неврологического обследования и, при необходимости, заказа рентгеновских снимков, магнитно-резонансной томографии (МРТ) и компьютерной томографии (КТ). .
Лечение радикулита
Мы разрабатываем лечение ишиаса, чтобы помочь вам справиться с болью без длительного приема лекарств.Мы можем порекомендовать несколько дней постельного режима во время острой фазы с небольшой активностью, например стоянием и ходьбой, чтобы уменьшить воспаление. Чтобы облегчить боль, приложите к болезненным мышцам легкое тепло или холод. Мы также можем порекомендовать ввести в область позвоночника кортизоноподобный препарат. Также могут помочь физиотерапия и короткие прогулки. В большинстве случаев этот консервативный подход поможет вам почувствовать себя лучше в течение нескольких недель.
Хирургическое лечение радикулита
Если эти консервативные методы не помогли, мы можем порекомендовать операцию.Ламинотомия – наиболее распространенное хирургическое лечение радикулита, вызванного грыжей межпозвоночного диска. Хирургическое вмешательство по поводу грыжи диска почти всегда является плановым решением, касающимся качества жизни.
Читать далее
Ишиас – симптомы, причины, лечение, профилактика
Что такое ишиас?
Ишиас – это название любого вида боли, вызванной раздражением или сдавлением седалищного нерва.
Седалищный нерв – самый длинный нерв в вашем теле.Он проходит от задней части таза, через ягодицы и вниз по обеим ногам, заканчиваясь у ваших ступней.
Боль при ишиасе обычно ощущается в ягодицах и ногах.
Большинство людей считают, что болезнь проходит естественным путем в течение нескольких недель, хотя в некоторых случаях болезнь может длиться год и более.
Эта тема охватывает:
Симптомы
Когда обращаться за медицинской помощью
Причины
Лечение
Профилактика
Симптомы ишиаса
Когда седалищный нерв сдавливается или раздражается, это может вызвать:
- боль
- онемение
- ощущение покалывания, которое исходит от нижней части спины и распространяется по одной из ног к ступне и пальцам ног
- слабость в икроножных мышцах или мышцах стопы и голеностопного сустава
Боль может варьироваться от легкой до очень болезненной и может усиливаться от чихания, кашля или длительного сидения.
Хотя у людей с ишиасом также может быть общая боль в спине, боль, связанная с ишиасом, обычно больше затрагивает ягодицы и ноги, чем спину.
Когда обращаться за медицинской помощью
Обратитесь к врачу, если ваши симптомы тяжелые, стойкие или со временем ухудшаются.
Ваш врач обычно может подтвердить диагноз ишиаса на основании ваших симптомов и порекомендовать соответствующее лечение. Иногда они могут направить вас к врачу-специалисту или физиотерапевту за дополнительной помощью.
Простой тест, известный как тест на пассивное поднятие прямой ноги, также может помочь вашему врачу определить, есть ли у вас ишиас.
Этот тест заключается в том, чтобы лечь на спину с прямыми ногами и поднимать по одной ноге за раз. Если поднятие одной из ног вызывает боль или усугубляет симптомы, обычно это указывает на ишиас.
Вам следует немедленно вызвать скорую помощь по номеру 999, если вы испытываете все следующие симптомы:
- покалывание или онемение между ног и вокруг ягодиц
- недавняя потеря контроля над мочевым пузырем или кишечником, или и того, и другого
- радикулит обеих ног
Хотя эти симптомы встречаются редко, они могут быть признаком серьезного состояния, называемого синдромом конского хвоста.
Причины ишиаса
В подавляющем большинстве случаев причиной ишиаса является смещение межпозвоночного диска. Скольжение диска возникает, когда один из дисков, который находится между костями позвоночника (позвонками), поврежден и давит на нервы.
Не всегда ясно, что вызывает повреждение, хотя с возрастом ваши диски становятся менее гибкими и с большей вероятностью разорвутся.
Менее распространенные причины включают:
- стеноз позвоночного канала – сужение нервных ходов в позвоночнике
- спондилолистез – когда позвонок выскальзывает из положения
- травма или инфекция позвоночника
- рост в позвоночнике – например, опухоль
- Синдром конского хвоста – редкое, но серьезное заболевание, вызванное сдавлением и повреждением нервов спинного мозга
Лечение ишиаса
Большинство случаев ишиаса проходит примерно через шесть недель без необходимости лечения.
Комбинация вещей, которые вы можете делать дома – например, прием противовоспалительных обезболивающих при любой боли в спине, поддержание активности и физические упражнения, а также использование горячих или холодных компрессов – может помочь уменьшить симптомы до тех пор, пока состояние не улучшится.
В некоторых случаях может потребоваться дальнейшее лечение, например:
- программа упражнений под наблюдением физиотерапевта
- инъекций противовоспалительных и болеутоляющих средств в позвоночник
- более сильные таблетки обезболивающего
- мануальная терапия (такие процедуры, как манипуляции с позвоночником и массаж, обычно выполняемые физиотерапевтами, мануальными терапевтами или остеопатами)
- психологическая терапия и поддержка
В редких случаях для устранения проблемы в позвоночнике может потребоваться операция.
Подробнее о лечении радикулита.
Профилактика ишиаса
Вы можете минимизировать риск повторного приступа радикулита:
- Улучшение осанки и техники подъема на работе
- растяжка до и после тренировки
- регулярно тренируются
Во время сна ваш матрас должен быть достаточно твердым, чтобы поддерживать ваше тело, поддерживая вес ваших плеч и ягодиц, а позвоночник должен оставаться прямым.
Если ваш матрас слишком мягкий, подложите под матрас твердую доску. Поддержите голову подушкой, но убедитесь, что ваша шея не приподнята под крутым углом.
Подробнее о:
Как правильно поднимать
Как правильно сидеть
Как разогреться перед тренировкой
Растяжка после тренировки
Лечение ишиаса
Лечение ишиаса не всегда необходимо, так как состояние часто улучшается естественным путем в течение примерно шести недель.
Если у вас серьезные или стойкие симптомы, ваш врач может порекомендовать меры самопомощи и такие методы лечения, как медикаменты и физиотерапия.
Однако не совсем ясно, насколько эффективны многие из этих методов лечения ишиаса.
В небольшом количестве случаев может быть рекомендовано хирургическое вмешательство для исправления проблемы с позвоночником, которая, как считается, является причиной ваших симптомов.
Самопомощь
Есть ряд вещей, которые вы можете сделать самостоятельно, чтобы уменьшить неприятные симптомы ишиаса.
Сюда входят:
Упражнение
При ишиасе важно оставаться как можно более физически активным.
Простые упражнения, такие как ходьба и легкая растяжка, могут помочь уменьшить тяжесть симптомов и укрепить мышцы, поддерживающие спину.
Хотя постельный режим может временно облегчить боль, длительный постельный режим часто считается ненужным и бесполезным.
Если вам пришлось взять отпуск из-за ишиаса, вы должны стремиться вернуться к работе как можно скорее.
Подробнее об упражнениях при радикулите.
Компрессоры
Некоторые люди считают, что использование горячих или холодных компрессов на болезненных участках может помочь уменьшить боль.
Вы можете сделать компрессы холодным способом самостоятельно, завернув пакет с замороженным горошком в полотенце. Пакеты для горячего сжатия обычно можно приобрести в аптеке.
Возможно, вы сочтете эффективным использовать один тип упаковки, а затем другой.
Лекарства, отпускаемые по рецепту
Если у вас постоянная или неприятная боль в области седалищного нерва, есть несколько более сильных лекарств, доступных по рецепту, которые могут помочь.
Сюда входят:
- некоторые типы антидепрессантов, такие как амитриптилин и дулоксетин – эти лекарства изначально были разработаны для лечения депрессии, но с тех пор было обнаружено, что они помогают облегчить нервную боль.
- противосудорожные препараты, такие как габапентин и прегабалин – эти препараты изначально были разработаны для лечения эпилепсии, но они также могут быть полезны для лечения нервной боли
- лекарство под названием диазепам при мышечных спазмах
Эти лекарства подходят не всем, особенно при длительном применении, поэтому важно обсудить все доступные варианты со своим врачом.Некоторые из этих лекарств также могут вызывать у некоторых людей серьезные побочные эффекты.
Если обезболивающие, прописанные врачом, не помогают, вас могут направить в специализированную клинику для лечения боли для дальнейшего лечения.
Спинальные инъекции
Если другие методы обезболивания не помогли и ваша боль сильная, ваш врач может направить вас к специалисту для инъекции спинномозгового кортикостероида или местного анестетика.
Доставляет сильное противовоспалительное и болеутоляющее лекарство прямо на воспаленную область вокруг нервов позвоночника.
Спинальные инъекции очень эффективны для снятия давления на седалищный нерв и временного уменьшения боли на несколько месяцев.
Физиотерапия
В некоторых случаях ваш врач может порекомендовать вам подходящий план упражнений или направить вас к физиотерапевту.
Физиотерапевт научит вас ряду упражнений, которые укрепят мышцы, поддерживающие вашу спину, и улучшат гибкость позвоночника.
Они также могут научить вас, как улучшить осанку и снизить нагрузку на спину в будущем.
Ваш врач может также посоветовать вам принять участие в групповом занятии под руководством физиотерапевта.
Подробнее о физиотерапии.
Мануальная терапия
Мануальная терапия – это название группы процедур, при которых терапевт использует свои руки, чтобы двигать, массировать и прикладывать осторожную силу к мышцам, костям и суставам в позвоночнике и вокруг него.
Обычно это делают хиропрактики] (yourmd: / condition / chiropractic), [остеопаты или физиотерапевты, хотя хиропрактика и остеопатия широко не доступны в NHS.
Мануальная терапия может помочь уменьшить боль при ишиасе, но ее не следует использовать самостоятельно. Его следует использовать только вместе с другими мерами, такими как упражнения.
Психологическая поддержка
Ваш врач может порекомендовать психологическую терапию как часть вашего плана лечения в дополнение к другим видам лечения, таким как упражнения и мануальная терапия.
Такие методы лечения, как когнитивно-поведенческая терапия (КПТ), могут помочь вам лучше справиться с болью, изменив ваше отношение к своему состоянию.
Хотя боль в спине вполне реальна, то, как вы думаете и чувствуете о своем состоянии, может усугубить ее.
Если вы страдаете от боли в течение длительного времени, вам может быть предложена специальная программа лечения, которая включает комбинацию групповой терапии, упражнений, релаксации и просвещения по вопросам боли и психологии боли.
Хирургия
При ишиасе хирургическое вмешательство требуется редко.
Но можно рассмотреть вариант операции, называемой декомпрессией поясничного отдела позвоночника, если:
- условие имеет идентифицируемую причину, например, проскальзывание диска
- симптомы не подействовали на другие формы лечения
- симптомы ухудшаются
Декомпрессионная хирургия может включать несколько различных техник, например:
- дискэктомия – удаление части грыжи межпозвоночного диска, давящей на нерв; это наиболее распространенный тип хирургического вмешательства
- Операция слияния – возможно слияние позвонка, который соскользнул с места, с помощью металлической или пластиковой клетки между позвонком, поддерживаемой металлическими стержнями и винтами
- ламинэктомия – процедура, часто используемая для лечения стеноза позвоночника, при которой удаляется часть позвонка, называемая пластинкой
У многих людей результат операции положительный, но, как и все хирургические процедуры, операция на позвоночнике сопряжена с определенными рисками.
Возможные осложнения варьируются от относительно незначительных, таких как инфекция в месте операции, до более серьезных, таких как необратимое повреждение спинномозговых нервов.
Прежде чем выбрать операцию на позвоночнике, ваш хирург обсудит с вами относительные риски и преимущества.
Симптомы боли в седалищном нерве | Клиника позвоночника в Салеме, штат Орегон
Боль в седалищном нерве
Если вы испытываете боль в спине и / или ноге, вы можете задаться вопросом, виноват ли ваш седалищный нерв.Боль в седалищном нерве может быть изнурительной. Важно, чтобы вы работали с профессионалом в области здравоохранения, который знает, как лечить ишиас, избавляя от боли навсегда. Ишиас сам по себе не является диагнозом. Это признак другого заболевания, например грыжи межпозвоночного диска или проблем с грушевидной мышцей. Боль в седалищном нерве возникает, когда седалищный нерв защемлен или испытывает давление в пояснице, бедрах или ягодицах. В клинике хиропрактики клиники позвоночника в Салеме мы знаем, как определить, лечить и облегчить боль в седалищном нерве.Давайте поговорим о пяти наиболее распространенных симптомах ишиаса.
Боль, которая усиливается при сидении
Когда мы сидим, наш позвоночник сжимается. Если диск оказывает давление на седалищный нерв, длительное сидение может усилить боль.
Постоянная или почти постоянная боль в одной ягодице или ноге
Седалищный нерв проходит по обеим ногам, но обычно только один сжимается, вызывая боль в седалищном нерве. Большинство людей испытывают боль только в одной стороне тела.
Покалывание, жжение или жгучая боль в ноге
Боль в седалищном нерве не притупляется. Это часто описывается как сильное покалывание (ощущение покалывания), жгучая или жгучая боль. Ишиас сильно отличается от болезненности мышц.
Острая боль при попытке встать или ходить
Движение при переходе из положения сидя в положение стоя или из положения стоя в ходьбу может вызвать сдавливание седалищного нерва.
Боль, которая распространяется вниз по ноге, в ступню и пальцы ног
У некоторых людей боль в седалищном нерве прекращается чуть ниже колена.У других он исходит от стопы и пальцев ног.
Позвоните нашему салемскому мануальному терапевту по поводу радикулита!
Если вы подозреваете, что страдаете от боли в седалищном нерве, важно как можно скорее обратиться за лечением, чтобы вы могли вернуться к своей обычной деятельности. Позвоните хиропрактикам клиники позвоночника в Салеме, чтобы записаться на прием по телефону (503) 362-5555.
Апекс Физическая медицина и реабилитация
Что такое радикулит?
Относительно частая причина боли в пояснице, ишиас – это заболевание, которое затрагивает ваш седалищный нерв – большой нерв, который берет начало в пояснице (пояснице), а затем делится на две половины, при этом одна половина идет вниз по каждой ноге.
Давление на седалищный нерв в месте его выхода из нижней части позвоночника вызывает боль и другие неприятные ощущения, в том числе:
- Покалывание
- Онемение
- Проблемы с контролем мышц
- Слабость
- Снижение подвижности
обычно вызывает сильную боль, которая проникает через бедро в ногу. Боль усиливается, когда вы сидите или лежите, но часто несколько ослабевает, если вы встаете.
Симптомы, которые вы испытываете при ишиасе, различаются в зависимости от степени давления на нерв.
Что вызывает радикулит?
Давление на седалищный нерв может развиться в результате нескольких состояний, в том числе:
- Грыжа межпозвоночного диска
- Мышечные спазмы
- Стеноз поясничного отдела позвоночника
- Спондилолистез
- Дегенеративное заболевание диска
Ишемическая болезнь при беременности , а избыточный вес или ожирение увеличивает риск его развития.Обувь на высоком каблуке также может повысить предрасположенность к радикулиту, потому что пятки заставляют позвоночник и суставы принимать неестественное положение.
Заболевание, которое вызывает симптомы, очень похожие на ишиас, – это синдром грушевидной мышцы. Это нервно-мышечное заболевание, при котором мышца в верхней части бедра, называемая грушевидной мышцей, сдавливает седалищный нерв.
Как лечится радикулит?
Доктор Бисселл лечит ишиас, уменьшая давление на седалищный нерв.Диагностические визуализационные тесты могут показать, что вызывает сдавление нерва и насколько оно серьезно, что позволяет вашему врачу составить эффективную программу лечения.
Лечебные процедуры, которые могут быть включены в ваш план, включают:
- Противовоспалительные препараты
- Низкие дозы опиоидов
- Массаж
- Физическая терапия
- Упражнения на растяжку
- Эпидуральные инъекции стероидов
- А
Блокады спинномозгового нерва
Подобная комбинация мер эффективна для большинства пациентов с радикулитом.Если после выполнения программы лечения вы все еще испытываете боль, доктор Бисселл может порекомендовать инфузии кетамина для лечения ишиаса.
Инфузия кетамина – это жидкость, содержащая мощный анестетик, который попадает прямо в кровь через внутривенную иглу. Это относительно новое средство от хронической боли, но оно имеет большие перспективы.
Инфузии кетамина подходят только для пациентов с устойчивой к лечению хронической болью. Апекс «Физическая медицина и реабилитация» – одна из немногих практик, предлагающих вливания кетамина при страховой поддержке.
Если вы испытываете симптомы ишиаса, позвоните в Apex Physical Medicine and Rehabilitation, чтобы назначить консультацию или записаться на прием онлайн сегодня.
Физиотерапия и лечение радикулита на Восточном лугу, Грейт-Шее
Заботливые врачи отделения реабилитационной медицины Лонг-Айленда обладают высокой квалификацией в области диагностики и лечения радикулита. Если вас мучает непрекращающаяся, часто очень сильная боль, связанная с этим заболеванием, и вы ищете облегчения, вы попали в нужное место.Наши физиотерапевты (врачи, специализирующиеся на обезболивании и восстановлении функций) в течение многих лет успешно лечили пациентов с ишиасом на Лонг-Айленде и в крупных городах Нью-Йорка. В пяти удобно расположенных офисах мы предлагаем безоперационные, очень успешные методы лечения радикулита.
Что такое ишиас?
Ишиас – это боль, которая распространяется по пути седалищного нерва, длинного нерва, который разветвляется от спинного мозга к ногам.Боль возникает в результате сдавления этого нерва в пояснично-крестцовом (нижнем) отделе позвоночника. Как правило, ишиас поражает только одну сторону тела, при этом боль распространяется через бедро и ягодицу вниз по пораженной ноге.
Иногда боль в области седалищного нерва имитируется в верхней части тела при защемлении нерва в шейном отделе позвоночника. Когда это происходит и в результате возникает боль в верхней конечности или конечности, это состояние называют «ишиасом руки».
Причины радикулита
Существует ряд причин боли в седалище, включая давление на седалищный нерв из-за:
- Костная шпора
- Грыжа межпозвоночного диска
- Стеноз позвоночного канала
- Локализованные воспалительные состояния
- Врожденный дефект
- Спазм мышц спины или ягодиц
- Спондилолистез (заболевание, при котором один позвонок 7000 смещается вперед еще 9000). медицинские условия
Какой бы ни была причина компрессии седалищного нерва, давление на нерв может вызвать ряд симптомов с различной степенью дискомфорта.
Факторы риска радикулита
Некоторые люди, по-видимому, имеют врожденную склонность к радикулиту, о чем свидетельствует тот факт, что у нескольких родственников в разных поколениях была такая же проблема. Другими факторами риска развития радикулита являются:
.- Курение – способствует более серьезной дегенерации позвоночника
- Старение, которое делает грыжи межпозвоночных дисков и костные шпоры позвонков более распространенными
- Диабет, который также может вызывать периферическую невропатию и может сделать спинномозговые нервы более уязвимыми
- Занятия или образ жизни, связанные с поднятием тяжелых грузов или длительным сидением за столом или в автомобиле, и когда такие действия проводятся с неправильной формой или осанкой
- Ожирение, которое может способствовать снижению общей физической формы и силы окружающей мускулатуры позвоночник
Однако наши врачи хорошо осведомлены о том, что отсутствие факторов риска ишиаса мало успокаивает вас, когда вы испытываете его острую боль.
Симптомы ишиаса
Как и большинство симптомов, с которыми мы обращаемся к врачу, симптомы ишиаса вызывают сильный дискомфорт и недееспособность, что в конечном итоге мешает нашему обычному распорядку дня. Пациенты, которые обращаются к нам за помощью при ишиасе, обычно жалуются на одно или несколько из следующего:
- Мышечный спазм и воспаление
- Боль в спине
- Боль в бедре, ягодице, бедре или в колене, икре, ступне или пальцах ног
- Онемение или покалывание в конечности или конечностях
- Проблемы с сидением, стоянием или изгиб
Распространяющаяся боль, которую пациенты страдают от радикулита, может быть периодической или постоянной.Его можно описать как «колющий», «жгучий», «болящий», «электрический», «стреляющий» или «мучительный». Определенные действия могут усугубить ситуацию, например чихание, кашель, стояние или сидение в течение длительного времени, напряжение, чтобы поднять или приложить силу, или подняться из низкого положения сидя. В тяжелых случаях ишиас может сопровождаться значительной слабостью ног и / или недержанием мочи.
Диагноз ишиаса
Несмотря на то, что симптомы ишиаса трудно пропустить, в Long Island Spine мы не будем пытаться лечить вас от этого состояния, пока не проверим диагноз.После тщательного медицинского обследования мы также можем попросить вас пройти визуализацию, такую как рентген или МРТ поясничного отдела позвоночника или шейного отдела позвоночника, если боль затрагивает шею и руку. В отдельных случаях мы можем также провести электродиагностическое исследование (ЭМГ и исследование нервной проводимости), если диагноз менее ясен или если необходимо более точно установить тяжесть травмы. В некоторых случаях эти исследования помогут нам дифференцировать ишиас или защемление спинномозгового нерва от периферической невропатии, плексопатии или защемления нерва в локте или запястье, например, синдрома запястного канала с сопутствующим онемением руки.
Лечение радикулита с помощью Long Island Spine
К счастью, в Long Island Spine мы предлагаем несколько вариантов лечения радикулита. Основное внимание наших врачей уделяет облегчению боли при ишиасе и восстановлению нормальной функции спины и ног. Мы направим вас к хирургу только в крайнем случае. Наши безоперационные методы лечения радикулита снова и снова оказываются успешными, даже у пациентов, которые почти потеряли надежду когда-либо снова прожить безболезненную жизнь.
Физиотерапия радикулита
Наши врачи определили группу терапевтов по всему региону, которые прошли специальную подготовку по лечению пациентов с заболеваниями позвоночника. Мы можем помочь вам найти этих терапевтов, чтобы вы получили лучший уход за позвоночником.
Медикаментозное лечение
Наша цель – уменьшить вашу боль с помощью самой низкой эффективной дозы лекарства. Хотя мы можем сначала прописать более сильные анальгетики или более сильные противовоспалительные средства от острой боли, мы будем усердно работать над совместным использованием других методов лечения, чтобы можно было быстро уменьшить ваши дозы и снизить зависимость от лекарств, таких как нестероидные противовоспалительные препараты. -воспалительные препараты (НПВП).Мы также можем прописать миорелаксанты, чтобы облегчить боль и облегчить сон и вечерний дискомфорт. Мы всегда будем уделять пристальное внимание вашей истории болезни и обычному режиму приема лекарств и добавок, чтобы избежать опасных взаимодействий.
Спинальные процедуры
Наши методы лечения радикулита включают несколько видов инъекций, иногда вводимых один раз, а иногда во время серии последовательных посещений. Наши терапевтические инъекции включают:
- Трансфораминальные избирательные эпидуральные инъекции под контролем рентгеноскопии
- Спинальные эпидуральные инъекции под контролем рентгеноскопии
Эти инъекции кортикостероидов и местного анестетика значительно уменьшают или устраняют боль, уменьшая воспаление и сдавление пораженного спинномозгового нерва.
Бесплатная медицина
Мы также лечим ишиас с помощью:
- Иглоукалывание (доступно в наших офисах East Meadow и Great Neck)
- Терапия травами, проводимая нашим лицензированным специалистом по травам и клиницистом восточной медицины
- Дополнительные рекомендации по купированию и устранению боли
Какие методы лечения ишиаса мы используем, чтобы облегчить вашу боль и получить Если вы встали и снова заработали, вы можете быть уверены, что они будут безопасными и безоперационными, не требующими периода восстановления.
Свяжитесь с нами, чтобы получить физиотерапевтическое лечение радикулита сегодня
Мы здесь, чтобы помочь и сделать облегчение вашей боли нашим главным приоритетом. Свяжитесь с нами для консультации и первичного обследования как можно скорее. Мы с нетерпением ждем возможности избавить вас от боли и беспокойства одновременно.
Мы обслуживаем пациентов в пяти пунктах по всему Лонг-Айленду, включая Ист-Мидоу, Грейт-Нек, Хантингтон и Лавенсон.
Специалист по ишиасу – Фресно, Калифорния: Инновационный медицинский центр: Центр хиропрактики и реабилитации
Что такое радикулит?
Седалищный нерв – это нерв, который проходит от нижней части спины через бедра и вниз по ногам.Ишиас – болезненное состояние, которое развивается при сдавливании или раздражении седалищного нерва. В то время как некоторые случаи ишиаса проходят сами по себе, другие требуют профессионального лечения.
Каковы симптомы ишиаса?
Наиболее частым признаком ишиаса является боль, которая распространяется от нижней части спины к бедру и по задней части ноги пациента. Некоторые пациенты ощущают эту боль как постоянную, а другие замечают резкое жжение. Пациенты также могут заметить онемение, покалывание или мышечную слабость в пораженной ноге.Ишиас обычно поражает только одну сторону тела за раз и может ухудшиться, когда пациент кашляет или чихает.
Что вызывает радикулит?
Ишиас возникает при защемлении или раздражении седалищного нерва. Наиболее частой причиной этого раздражения является костная шпора на позвонках или грыжа межпозвоночного диска. В очень редких случаях ишиас может возникнуть как осложнение диабета или опухоли позвоночника.
Как в Инновационном медицинском центре лечат ишиас?
В большинстве случаев врачи Инновационного медицинского центра могут диагностировать ишиас на основании симптомов пациента и результатов медицинского осмотра.Врач также может назначить рентген, чтобы определить причину боли. Как только врачи подтвердят диагноз ишиаса, они составят комплексный план лечения, направленный на устранение боли у пациента и снижение вероятности рецидива.


