Псориатическая артропатия что это такое – виды и причины развития заболевания у взрослых и детей, патологические симптомы и способы диагностики, методы лечения и профилактики, прогноз для жизни
что такое и как лечить ?
Одним из самых тяжёлых форм псориаза (чешуйчатого лишая) является псориатическая артропатия – поражение суставов и околосуставных поверхностей преимущественно в кистях, стопах, позвоночном столбе.
Содержание статьи:
Псориатическая артропатия – что это такое?
Пусковые факторы возникновения заболевания:
- генетическая предрасположенность. Практически у трети больных псориазом болеют ближайшие родственники;
- сильное эмоциональное перенапряжение, тяжёлые стрессы;
- болезни инфекционной (вирусной, бактериальной, грибковой) природы;
- прием некоторых медикаментов: противовоспалительных нестероидных (Диклофенак, Ибупрофен и других), противомалярийных, антигипертензивных средств (Атенолол, Эгилок), солей лития;
- провоцирующими факторами часто являются курение, злоупотребление спиртными напитками;
- травматические повреждения суставов;
- гормональные нарушения.





Этиология заболевания
До конца не выяснена. Основную роль, согласно исследованиям, играет патологическая иммунная реакция организма, что сопровождается выработкой антител к клеткам кожи (в основном эпидермиса) и суставов. В результате этого возникают характерные местные воспалительные проявления.

Артропатический псориаз – тяжёлое состояние, часто приводящее к инвалидности.
Распространенность
Возникает в 10-15% от общего числа заболеваний чешуйчатым лишаем. У детей проявляется крайне редко, в 2% случаев, чаще манифестирует с 11-13 лет в виде ювенильного псориатического артрита.
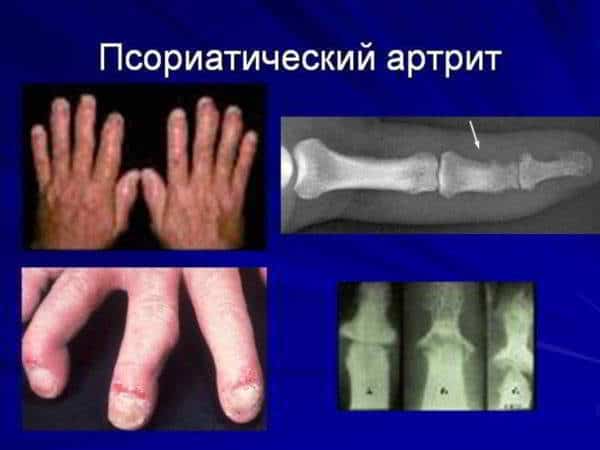

Обычно начинается уже на фоне кожных проявлений псориаза, но в некоторых случаях выступает первичным симптомом. Первый вариант обычно характеризуется постепенным началом, благоприятным течением.
В случае манифестации псориаза в виде артропатии проявления чаще резкие, протекают с повышением температуры, общей интоксикацией организма, мышечными болями, астенизацией.
Различают также злокачественную форму, для которой характерно внезапное, быстропрогрессирующее начало с быстрой потерей массы тела, истощением, деформацией различных суставов. Без своевременного лечения в скором времени приводит к инвалидности, в некоторых случаях даже к летальному исходу.
УЗНАЙТЕ БОЛЬШЕ:
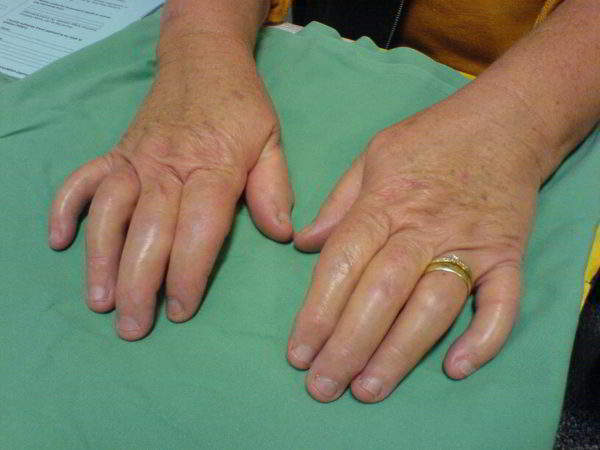
Проявления болезни
Возникают боли в суставах, чаще – в дистальных фалангах пальцев стоп и кистей.
Кожа над пораженной областью приобретает синюшно-багровый цвет. Образуется отечность, пастозность тканей. Движения затруднены. Для болевого синдрома характерно нарастание в покое, выраженность утром, после сна. В течение дня артралгия уменьшается, к вечеру может исчезать.
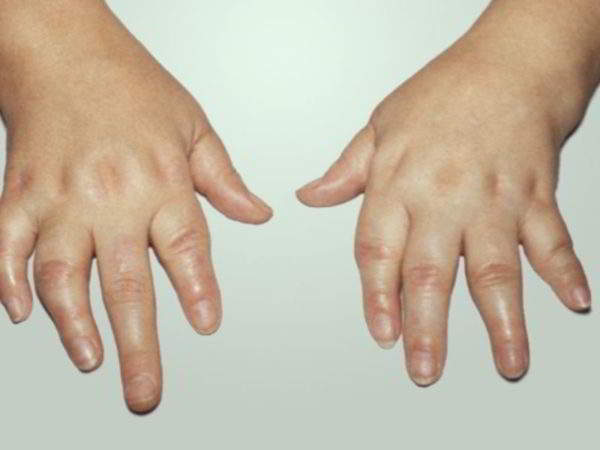
Артритические изменения приводят к деформации пальцев, остеолитическим процессам в кости, образованию анкилозов и очагов остеопороза.


Достаточно часто вовлечены суставы позвоночника. Возникает спондилоартрит, затруднение и болезненность при поворотах и наклонах туловища. Встречаются также воспалительные изменения в малоподвижных крестцово-подвздошных, ключично-акромиальных, грудинно-ключичных суставах.
Патологический процесс вовлекает внутреннюю поверхность суставов, суставную капсулу (лежит в основе возникновения бурситов), прилежащий связочный аппарат (инициирует тендовагиниты).
Различают следующие формы псориатической артропатии:
- Асимметричный олигоартрит – поражение нескольких межфаланговых суставов с обеих сторон, могут вовлекаться и крупные суставы (коленные, тазобедренные).
- Симметричный олигоартрит – поражение симметричных участков тела.
- Псориатический спондилит – поражение межпозвонковых суставов с образованием спондилоартроза. Проявляется в виде болей в том или ином отделе позвоночника, нарушением его подвижности, скованностью.
- Мутилирующая (деструктивная) форма, при которой происходит остеолиз и отмирание концевых фаланг, ногтевых лож вплоть до мутиляции (отпадания) дистальных участков пальцев.
- Дистальный межфаланговый артрит.
Диагностика
Для постановки точного диагноза учитывают характерную клиническую картину, проводят дифференциальный анализ с другими артрозами, прежде всего, с ревматоидным артритом, особенно при отсутствии кожных проявлений чешуйчатого лишая.
Общий анализ крови показывает воспалительный процесс, во время обострения повышается число лейкоцитов, СОЭ. Биохимический указывает на увеличенное количество гамма-глобулинов, общего белка, АСТ, АЛТ. Ревматоидный фактор отрицательный.

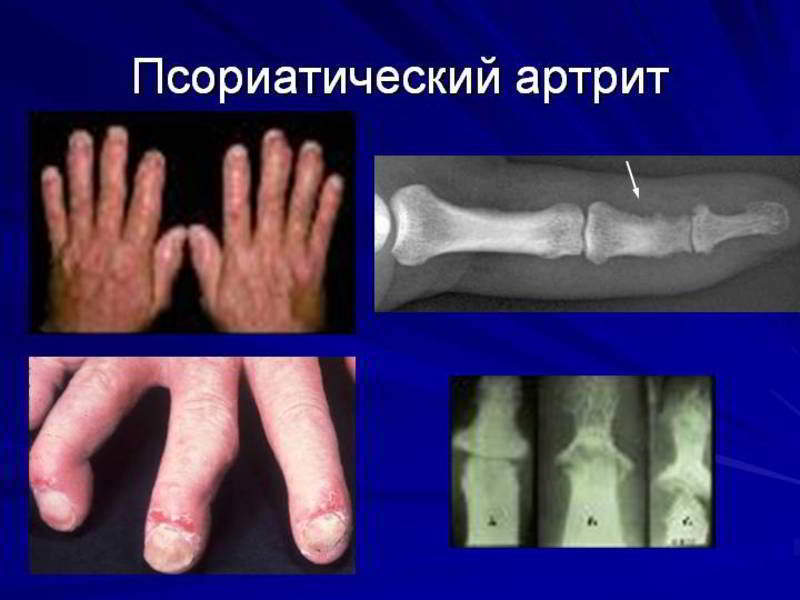
Важным диагностическим методом является рентгенография поражённой области. На снимках можно выявить характерный остеолиз, участки деформации и остепороза, а также наличие костных наростов, анкилозирующего артрита.
Ультразвуковое исследование помогает выявить распространенность воспалительного процесса, уровень выпота в суставной сумке, степень поражения мягких тканей.
Исследование синовиальной жидкости. Для артропатического псориаза характерны снижение вязкости, плотности, увеличенное количество лейкоцитов. Отсутствие молочной кислоты применяется для дифференциального диагноза с подагрой.
Артроскопические методы направлены на визуализацию изменений внутренней поверхности.
Основные признаки, подтверждающие диагноз артропатического псориаза:
- Часто – длительные симметричные артралгии, чередование периодов обострений с ремиссиями.
- Поражение дистальных межфаланговых суставов, в особенности 1 пальцев стопы и кисти;
- Поражение нескольких суставов, резкая отечность и набухание одного пальца, симптом «сосиски».
- Боли в пяточной области, тендовагит ахиллова сухожилия, связи с чем нарушается походка.
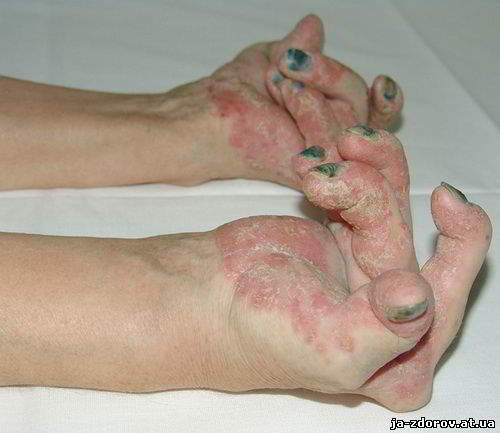
- Присутствие на теле больного красных бляшек, склонных к шелушению. Их размеры могут варьировать от совсем мелких до очень крупных – до десятков сантиметров.
- Поражение ногтевых пластин, исчерченность, изменение цвета, иногда выпадение ногтя из ложа.
- Воспалительные процессы слизистых оболочек (иридоциклит, увеит, стоматит, уретрит, простатит и другие).
- Нередким сопутствующим явлением является псориатическая нефропатия за счет образования в канальцах почек солевых отложений либо из-за амилоидоза.
- Воспалительные изменения в крови, отрицательный ревматоидный фактор. При обследовании на гистосовместимость – обнаружение антигена А27.
- Признаки остеолиза, остеопороза, образования очагов окостенения в межпозвонковых суставах, сакроилеита.
- В периоды обострений часто возникает гипертермия, увеличение лимфоузлов.
- Может сопровождаться увеличением печени, селезенки (гепатоспленомегалия).
- Редко поражается центральная нервная система. Это выражается спутанностью сознания, бредом, порой судорогами и даже эпилептическими припадками.
Лечение псориатической артропатии
Направлено на снятие симптомов заболевания, уменьшение количества выраженности обострений, а также на удлинение периодов ремиссий.
Для борьбы с воспалительным синдромом используются Перейти к статье на эту тему, причём предпочтение отдаётся селективным ингибиторам циклооксигеназы II (Диклофенаку, Ортофену, Мелоксикаму и другим).
При тяжелом течении, злокачественной или мутилирующей форме показан прием глюкокортикостероидов (Преднизолона, Дексаметазона), цитостатиков (Метотрексата, Циклоспорина). Хорошим эффектом обладает Сульфасалозин.

Хондропротекторы необходимы для восстановления пораженной поверхности. Используются хондроитина сульфат, гиалуроновая кислота, глюкозамина сульфат.
В связи с частым развитием остеопороза, признаки которого выявляются при рентгенологическом исследовании и денситометрии, показан прием препаратов кальция и витамина D.
Вазоактивные препараты направлены на улучшение кровоснабжения воспаленных тканей, нормализацию работы микроциркуляторного русла и обеспечение скорого восстановления (кавинтон, пентоксифиллин, актовегин и другие).
Высокой эффективностью обладает внутрисуставное введение лекарств. Делается прокол в межсуставную щель и вводятся обезболивающие средства, обычно это новокаин. Местное действие кортикостероидов и хондропротекторов обычно выражено очень хорошо.
Для снятия симптомов стресса и переутомления назначают седативные препараты на основе травяных экстрактов (валериана, зверобой, пустырник).
Если медикаментозная терапия недостаточно эффективна, проводят сеансы плазмофереза – очищения крови от антител и факторов воспаления.
В комплексе с лекарственными препаратами очень эффективны физиотерапевтические процедуры: фонофорез, магнитотерапия, действие токами высокой частоты, электрофорез с новокаином, димексидом, ультрафиолетовая терапия.

Для облегчения мышечной скованности, восстановления функции суставов и профилактики дальнейшего прогрессирования крайне важна лечебная физкультура. Комплекс упражнений подбирается индивидуально, в зависимости от распространённости и локализации артроза. Одним из эффективных способов физических нагрузок являются занятия в воде.
Всем больным показано санаторно-курортное лечение с использованием местных грязевых аппликаций, разного вида ванн.


Важный аспект – соблюдение диеты, ограничение приёма раздражающих ЖКТ продуктов: копчёностей, жареной еды, алкогольных напитков.
Необходимо соблюдение режима труда и отдыха, посильные физические нагрузки. В некоторых случаях при сильно выраженном артрите используется шинирование конечности для предотвращения повреждения суставных поверхностей.
Больным следует избегать переохлаждений, заражения вирусными и бактериальными инфекциями.
Прогноз
Артропатический псориаз при отсутствии лечения или при недостаточных терапевтических мероприятиях часто приводит к обездвиженности в ряде суставов и к инвалидности. Поэтому больным псориазом важно при любых начальных проявлениях артрита сразу обращаться к ревматологу.
диагностика артрита, лечение, причины и симптомы
Псориатическая артропатия – патологическое поражение суставов, развивающееся на фоне псориаза. Причины развития заболевания до конца не выяснены. Псориатический артрит наиболее часто поражает мелкие суставы дистальных фаланг пальцев рук и нижних конечностей. Кроме пальцев рук и ног, псориатический артрит поражает суставы:
- коленные,
- тазобедренные,
- позвоночные,
- плечелопаточные.
Псориатический спондилит (воспаление позвонков) в некоторых случаях приводит пациента к инвалидности. Процент летального исхода при наиболее тяжелых формах повышается, так как прикованный к постели пациент часто страдает из-за развития пневмонии и формирования пролежней.
Псориатический артрит у детей – явление очень редкое. Заболевание характеризуется симптомами артрита в сочетании с кожным поражением в виде пустул. При патологии поражаются мелкие и более крупные суставы пальцев верхних и нижних конечностей.
Причины
Развитие псориатической артропатии связывают с состоянием организма, при котором происходит атака иммунною системой здоровых клеток. При этом вызываются суставные воспаления. Причинами такого явления являются генетические и экологические предпосылки. Исследователями были обнаружены генетические маркеры, предположительно связанные с псориатическим артритом.
К факторам, провоцирующим заболевание, относят:
- Псориаз. Наличие хотя бы одной псориатической бляшки.
- Ногтевой псориаз.
- Наследственная предрасположенность.
- Возрастной фактор.

Чаще псориатическая артропатия диагностируется у людей, чей возраст находится в промежутке 30–50 лет
Классификация
Псориатический артрит по особенностям клинических проявлений делят на следующие группы:
- Олигоартрит с ассиметричным поражением суставов. Составляет около 70% всех форм псориатической артропатии.
- Артрит межфаланговых суставов. Является типичным проявлением псориатического артрита, нередко выявляется вместе с другими поражениями суставов.
- Ревматоидоподобный симметричный артрит. При данной форме поражаются пястно-фаланговые и проксимально межфаланговые суставы верхних конечностей. Характерно беспорядочное деформирование суставов.
- Мутилирующий артрит с необратимым деформированием суставов. Характеризуется развитием остеолиза, при котором укорачиваются и деформируются пальцы. Часто наблюдается поражение позвоночника.
- Спондилит. Диагностируется у 40% пациентов. Часто проявляется вместе с периферическим артритом. Симптомы похожи на клинические проявления при болезни Бехтерева. Иногда наблюдается бессимптомное течение заболевания.
Злокачественное проявление псориатического артрита встречается редко.
Симптомы
При псориатической артропатии поражение суставов может происходить на одной или на обеих сторонах тела. Симптомы заболевания нетрудно спутать с признаками ревматоидного артрита. Обе патологии характеризуются болезненными, горячими на ощупь суставами.
Характерные признаки псориатического артрита: отеки пальцев верхних и нижних конечностей (болезнь нередко приводит к образованию сосисковидной дефигурации пальцев), боль в нижних конечностях (болевые ощущения наблюдаются в местах, где прикрепляются связки и сухожилия к костям), боль в области поясницы (вызывается спондилитом – воспалением суставов, которые соединяют позвоночник).
Осложнения заболевания
Псориатический артрит способен спровоцировать мутилирующий артрит, инвалидизирующую форму заболевания, при которой разрушаются мелкие кости пальцев, что вызывает их деформацию. Нередко наблюдаются осложнения со стороны органа зрения.
Конъюнктивит характеризуется болезненностью, покраснением глаз. В некоторых случаях отмечается помутнение зрения. Пациенты с псориатической артопатией подвержены развитию болезней сердечно-сосудистой системы.
Диагностика псориатического артрита
Предварительный диагноз устанавливается после составления ревматологом анамнеза заболевания и детального осмотра, включающего:
- Выявление болезненности и опухания суставов.
- Обследование ногтей на предмет точеной коррозии и отслоений.
- Пальпация подошвы стоп и области вокруг пяток.
Инструментальное обследование
Для того чтобы подтвердить предварительный диагноз, необходимо применить аппаратные методы исследования:
- Рентгенография. Рентген дает возможность выявить характерные изменения в суставах, возникающие при псориатической артропатии.
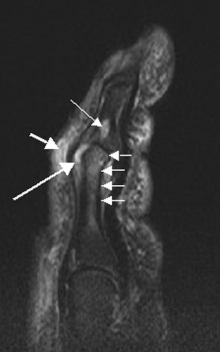
- МРТ. Применяется, чтобы получить подробные изображения тканей организма. МРТ дает возможность подтвердить присутствие изменений в сухожилиях, коленном суставе.
- УЗИ. Метод выявляет избыток жидкости в суставной полости, воспаление сухожилий. Также выявляются изменения конфигурации сустава и суставного хряща.

Диагностика псориатического поражения суставов должна быть комплексной
Лабораторные анализы
Проведение общего анализа крови дает возможность отследить присутствие маркеров воспаления: высокой СОЭ (скорости оседания эритроцитов) и СРБ (С-реактивного белка), а также наличие носительства гена HLA-B27. Следует учесть, что отсутствие названного гена не исключает возможного развития псориатической артропатии. Дифференцированная диагностика проводится для исключения полиартрита и ревматоидного поражения.
Важно! Если у больного псориазом появилось отекание и боль в суставах, следует немедленно записаться на прием к ревматологу. Обязательно нужно сообщить врачу о псориатическом поражении организма. Раннее выявление болезни значительно облегчает лечение, улучшает прогноз.
Лечение
Вылечить псориатический артрит невозможно, поэтому терапия направлена на предотвращение инвалидизации путем борьбы с воспалениями в пораженных суставах.
Лечение псориатической артропатии препаратами
При заболевании применяют:
- Нестероидные противовоспалительные препараты (НПВС). Обезболивающие препараты, уменьшают воспалительные процессы. К побочным эффектам относятся поражения слизистой оболочки желудка, патологии сердца, болезни почек и печени.
- Противоревматические препараты. Приостанавливают прогресс псориатической артропатии. К ним относятся Сульфасалазин, Метотрексат,Лефлуномид. К побочным эффектам относятся повреждения печени, инфекционные процессы.
- Ингибаторы ФНО-альфа. Терапия препаратами этой группы приводит к уменьшению боли, убирает утреннюю скованность. К данной группе относятся следующие медикаменты: Инфликсимаб, Голимумаб, Этанерцепт. Возможны проявления побочных эффектов: диареи, тошноты, облысения. Наружная терапия включает использование мазей Фторокорт, Синалар, салициловую мазь.
Учеными активно апробируется новый препарат Апремиласт, пероральное лекарство, относящееся к избирательным иммунодепрессантам, модулирующим работу медиаторов воспаления.
Хирургические методы
Хирургическая коррекция при псориатическом артрите подразумевает эндопротезирование сустава, замену искусственными металлическими протезами.
Помощь в домашних условиях
Псориатический артрит требует особого внимания к больному со стороны близких людей. Пациент также должен приспосабливаться к новым условиям жизнедеятельности. Ежедневно необходимо выполнять следующие рекомендации:
- Избегать нагрузки на суставы.
- Предотвратить увеличение массы тела, что очень важно для снижения нагрузки на суставы. При снижении веса до рекомендуемых цифр боль уменьшается, мобильность увеличивается.
- Выполнение ежедневных физических упражнений должно стать нормой.
- Необходимо находить время для отдыха несколько раз в продолжение дня.
Поддержка друзей и близких помогает справиться с физическими и психологическими проблемами, возникающими при псориатической артропатии.
Диета
Питание больного псориатическим артритом имеет кардинальные отличия от питания здоровых людей. При псориатической артропатии нужно следить за постоянством кислотного и щелочного баланса. При этом необходимо доминирование щелочных реакций. Для постоянного выполнения данного требования необходимо соблюдать диету для указанной категории пациентов.
К продуктам, положительно влияющим на самочувствие при псориатическом артрите, относятся все фрукты и ягоды за исключением смородины, клюквы, черники, сливы и чернослива, а также некоторые овощи. Полностью исключаются: картофель, перец, баклажаны, помидоры. Можно употреблять в ограниченном количестве: бобовые, капусту, тыкву.

Сладости при псориазе лучше не включать в рацион питания
Также позволены напитки с добавлением свежевыжатого сока, минеральные воды – «Ессентуки» и «Боржоми». Кислотообразующие продукты, составляющие 30% каждодневного рациона должны употребляться отдельно: курица, мясо, морепродукты, молочные продукты, каши (гречка, рис, кукурузная, гречневая), сахар.
Следует исключить:
- Печенье, десерты.
- Уксус.
- Напитки с красителями и консервантами.
- Алкоголь.
Диету при заболевании лучше строить на основе раздельного питания, при которой усвоение продуктов проходит быстрее. Крайне важным является питьевой режим. При помощи воды ускоряется обмен веществ, что обеспечит клеткам отсутствие голода. Для приготовления пищи подходит любая форма, кроме обжаривания. Полезно частое употребление рыбы, но дневное употребление продукта не должно превышать 150 г.
Мясо птицы должно быть нежирным, есть нужно белую его часть. Мясные блюда разрешается готовить из баранины, но дневная норма не должна превышать 170 г, допускается употребление мясных блюд 2 раза в неделю. Яйца можно есть в вареном виде. Кофе можно пить ежедневно в минимальных количествах. Необходимо исключить переедание.
Читайте также:
Лечение народными средствами
Лекарства по рецептам народных целителей применяются, чтобы облегчить состояние больного псориатическим артритом. Существуют следующие способы применения растительных средств при псориатической артропатии. Снять сильную боль в суставе можно при помощи горячих травяных подушек. Одинаковое количество лечебных растений (черная бузина, ромашка, хмель, донник) прогреть в воде. Отжатую траву помещают в льняной мешочек и прикладывают на воспаленную область на 20 минут. Курс лечения – 14 дней.
Болевой синдром можно снизить, если смазывать воспаленные участки настоем из почек сирени. Для этого необходимо залить 2 стакана почек спиртом или водкой. Настаивать 10 дней. В течение дня смазывать пораженные места. Курс лечения – 12 дней. Воспаленные суставы также оборачивают молодыми листьями капусты.
Профилактика
Избежать опасной патологии поможет выполнение следующих советов врача:
- Необходимо активно заниматься лечебной физкультурой, найти время для занятий плаванием.
- Строго контролировать осанку.
- Исключить выполнение тяжелой физической работы.
- Полностью отказаться от курения.
- Регулярно принимать прописанные таблетки.

Необходимо своевременно посещать лечащего врача, хотя бы раз в год сдавать анализы для лабораторных исследований
Самое важное
Для максимального эффекта необходимо выполнять установленный режим питания. Ежедневно следует выпивать до 8 стаканов качественной воды. Каждый день нужно посвятить время выполнению утренней гимнастики. Комплекс упражнений должен быть одобрен лечащим врачом. Очень важен при псориатическом артрите позитивный настрой больного.
Псориатическая артропатия – что это такое, симптомы и лечение
Псориатическая артропатия суставов является хроническим заболеванием и развивается на фоне псориаза. Это одна из разновидностей ревматоидного артрита, которая называется серонегативной и отличается отсутствием в крови специфических показателей (ревматоидного фактора). Патология быстро прогрессирует и без качественного лечения часто приводит к инвалидности.
Механизм развития
При псориатических артропатиях преимущественно поражаются мелкие суставы. Началу болезни предшествует псориаз любой формы. Механизм возникновения патологии до конца не изучен.
Важно!
Согласно результатам проведенных исследований, артропатии при псориазе развиваются почти у половины родственников пациентов с таким диагнозом. Это свидетельствует об участии в процессе генетических факторов.
Путем изучения состава синовиальной жидкости, предположена аутоиммунная природа заболевания. Есть также версии, что артропатия возникает у больных псориазом на фоне вирусных и бактериальных инфекций.
Причины
Так как этиология болезни до конца не выяснена, к причинам относят провоцирующие факторы. Основным показателем является наличие псориаза, чаще хронического. Также на развитие артропатии влияют:
- длительные стрессы;
- инфекции и вирусы;
- эндокринные болезни;
- нарушения иммунного статуса;
- наследственные факторы;
- патологии пищеварения и обмена веществ.
На заметку!
Часто псориатическую артропатию диагностируют при длительном лечении отдельными группами препаратов, содержащих соли лития и ацетилсалициловую кислоту, а также средствами от малярии и высокого давления.
Симптомы


Артропатия на фоне псориаза чаще развивается не сразу. Суставы поражаются при хроническом течении кожной патологии. В редких случаях признаки воспаления возникают одновременно с высыпаниями на теле или опережают их. Начало болезни может быть скрытым или острым. Среди основных симптомов:
- кожный зуд;
- боль в области пораженных суставов;
- слабость;
- повышение местной и общей температуры;
- скованность движений.
Болевой синдром проявляется в виде ноющих, дергающих и нестерпимых болей, не зависящих от двигательной активности. Патология протекает с периодами ремиссии и обострения. Уменьшение воспаления в суставах сопровождается улучшениями состояния кожных покровов.
Внешние признаки
Заметить артропатию при псориазе не всегда удается на первых стадиях. Внешние изменения обычно присутствуют при формах, сопровождающихся деформациями. Основные проявления заключаются в наличии:
- нательной сыпи разного размера и локализации;
- покраснения и опухоли суставов;
- изменений цвета и структуры ногтей;
- увеличения периферических лимфоузлов.
Важно!
При обострении сыпь распространяется на слизистые оболочки и объединяется в большие очаги. Движения становятся неестественными, походка нарушается, суставы до конца не разгибаются. При агрессивном течении присутствует сильный болевой синдром.
Классификация и формы


Общий код псориатической артропатии по мкб 10 соответствует значению М07. Существует несколько клинических форм заболевания. Они отличаются по симптоматике, тяжести течения и локализации.
| Классификация | Особенности |
|---|---|
| Артрит дистальных отделов межфаланговых суставов. | Характерной особенностью является вовлечение в процесс ногтевых пластин. Они утолщаются, темнеют и становятся неровными с точечными углублениями. |
| Мутилирующий или деструктивный артрит. | Редкая форма патологии. Поражает в основном больных с тяжелыми разновидностями псориаза. Страдают мелкие суставы ног и позвоночный столб. Болезнь приводит к обезображиванию конечностей и быстро прогрессирует. |
| Спондилит псориатической природы | Диагностируется почти у половины пациентов с псориазом. Может сопровождаться воспалением крупных суставов позвоночника, таза и ног. |
| Олигоартрит (асимметричный). | Поражаются несколько суставов одновременно, как с одной стороны, так и с разных. Страдает в основном тазобедренная область и голеностопы. |
| Ревматоидноподобный псориатический артрит (симметричный). | Зеркальное поражение с обеих сторон. Воспаление наблюдается в нескольких очагах и локализуется в мелких суставах. Вызывает деформации конечностей. |
Каждая форма псориатической артропатии может протекать как самостоятельное заболевание или в комплексе с другими типами ревматоидного артрита.
В редких случаях развивается злокачественный тип поражения. Для него характерны признаки истощения пациента, наличие лихорадки и совокупное поражение органов и систем организма.
Важно!
Если к симптомам псориатической артропатии внезапно присоединились признаки резкого снижения веса или постоянного повышения температуры тела, следует срочно пройти дополнительное обследование.
Стадии развития


Болезнь имеет три степени, характеризующие интенсивность воспалительного процесса. Они определяются в соответствии с критериями течения ревматоидного артрита.
- Первая. Минимальная стадия активности с легким болевым синдромом во время ходьбы. Скованность по утрам не ощущается или присутствует не более получаса. Температура в норме, СОЭ в пределах допустимых цифр.
- Вторая. Степень активности соответствует умеренным проявлениям. Болевой синдром наблюдается независимо от движений. Скованность в суставах по утрам длится до 3 часов. Может присутствовать субфебрильная лихорадка. В крови повышение СОЭ до 40 и лейкоцитоз.
- Третья. Самая тяжелая стадия активности. Пациентов мучают сильные и постоянные боли. Скованность утром длится до нескольких часов или совсем не проходит. Температура поднимается до высоких цифр. Общее состояние неудовлетворительное. В анализах признаки активного воспаления. При псориатической форме артропатии возможны ремиссии.
Диагностирование
У пациентов с псориазом выявить артропатию можно путем внешнего осмотра и на основании жалоб. При отсутствии сыпи на теле или в случае дебюта заболевания диагноз ставят на основании:
- биохимии и общего анализа крови;
- результатов исследования внутрисуставной жидкости;
- определения иммунологического статуса;
- рентгена или КТ.
Также назначается анализ на С-реактивный белок и ревматоидный фактор. Обязательным условием правильной диагностики является обследование на схожие системные патологии суставов и соединительной ткани.
Результаты рентгена


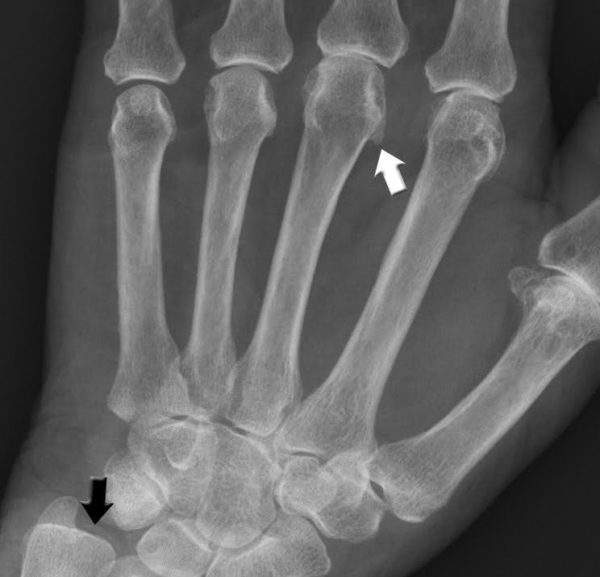
При псориатической артропатии на снимках хорошо видны костные разрастания в области мелких фалангов ступней и крупных суставов. Признаки остеопороза обычно отсутствуют. В области межфаланговых промежутков присутствуют очаги воспаления и эрозий. При тяжелой степени на рентгене видны деформации и окостенения суставов.
Осложнения и последствия
При тяжелых формах или неэффективности лечения псориатической артропатии развиваются нарушения в различных органах и системах. Патология вызывает:
- Воспаления мочевого пузыря небактериального характера с образованием псориатических бляшек. Может наблюдаться цистит и простатит.
- Нефропатию (страдает почти половина пациентов).
- Поражения глаз, проявляющиеся коньюктивитом, иридоциклитом и склеротическими изменениями хрусталика.
- Язвенные и некротические процессы в желудке и кишечнике.
- Увеличение печени и лимфатических узлов.
- Энтезопатии – воспаления в местах прикрепления сухожилий.
Самым тяжелым осложнением является поражение сердечной мышцы. В результате системного воспаления развивается перикардит и миокардиодистрофия.
Важно!
Суставные патологии при псориазе, протекающие с высокой активностью, становятся причиной инвалидности и могут закончиться летально.
Лечение псориатической артропатии
Терапией занимается ревматолог при непосредственном участии дерматолога. Правильно подобранная схема лечения псориатической артропатии помогает снять воспаление и добиться длительной ремиссии.
Медикаменты


Применяются в целях уменьшения симптоматики и снятия болевого синдрома. Среди эффективных препаратов:
- Нестероидные противовоспалительные средства в таблетках и уколах (Ибупрофен, Диклофенак, Мелоксикам, Кетопрофен, Кеторол, Мовалис). Они устраняют боль и воспаление.
- Гормональные препараты для внутримышечного и внутрисуставного введения (Дексаметазон, Гидрокортизон). В таблетках используют Преднизолон по схеме. Средства помогают бороться и симптомами псориаза и с болями.
- Цитостатики и специфические препараты (Метотрексат, Циклофосфан, Циклоспорин). Назначаются с целью подавления роста патологических клеток и в качестве иммуномодуляторов.
- Хондропротекторы. Препараты, содержащие хондроитин и глюкозамин. Эти вещества активно участвуют в процессах регенерации хрящевых тканей. Курс лечения длительный.
- Общеукрепляющая терапия. Заключается в назначении витаминов, минералов, препаратов железа и кальция.
При обострении псориаза показано использование седативных средств и лекарственных ванн.
Важно!
Терапия артропатии медикаментами имеет много противопоказаний и побочных эффектов, самолечение противопоказано.
Физиотерапия
Для достижения результатов необходимо одновременно воздействовать и на суставы, и на кожу. В качестве физиолечения при псориатической артропатии применяют:
- горячие обертывания;
- электрофорез с лекарственными препаратами;
- ультразвук;
- УФО кожи;
- магнитотерапию.
Хороший эффект дает процедура плазмафереза и бальнеолечение. Также показаны занятия ЛФК и массаж.
Важно!
Физические методы при суставных болезнях запрещены в период обострения.
Прогноз
Полностью вылечить болезнь невозможно. Но при своевременно начатой терапии воспаление может затихнуть на долгие годы.
Прогноз более неблагоприятный при агрессивных формах псориатической артропатии, не реагирующих на специфическую терапию. Исход заболевания часто зависит от состояния иммунной системы и профессионализма лечащего врача.
Псориатическая артопатия – симптомы, лечение, диагностика
Псориатическая артропатия – одна из разновидностей псориаза, при которой поражаются не только кожные покровы, под влияние болезни попадают суставы и кости. Считается наиболее тяжелой формой заболевания, поскольку развивается быстро, симптомы иногда протекают вяло, если лечение запаздывает, человек становится инвалидом.

Псориатическая артропатия, что собой представляет
Особенность заболевания в том, что оно совмещает в себе признаки псориаза и артрита. Вначале воздействию подвергаются мелкие суставы и соединительная ткань на пальцах конечностей, развиваясь, недуг охватывает колени, предплечья, крестец, позвоночник. Если процесс не остановить, больней теряет способность передвигаться самостоятельно.
Возрастной диапазон диагностирования псориатической артропатии от 25 до 40 лет. У 70% больных уже присутствуют псориатические поражения кожи, но в 20% случаев она является предшественником болезни. У некоторых пациентов проявления кожного и суставного псориаза обнаруживаются параллельно.
По международной классификации болезней псориатическая артропатия по мкб 10 имеет код L40.5, течение ее хроническое, волнообразное, после обострений наступает нестойкая ремиссия. Процесс активизации в большинстве случаев приходится на холодные периоды, ее часто путают с ревматоидным артритом.
Причины
Истоки развития псориаза не определены до настоящего времени. Исследования помогли выявить определенную закономерность в развитии заболевания:
- Ведущая роль принадлежит наследственному фактору. У трети пациентов псориазом страдали близкие родственники.
- Неполадки в иммунной системе сдвигают баланс химических реакций в тканях кожи и суставах, что тоже является причиной псориаза суставов.
- Увеличение иммуноглобулина, образование патологических антител к клеткам кожи становится толчком к развитию болезни.
Провоцирующим фактором выступают:
- травмы;
- сильные стрессы,
- эмоциональны потрясения;
- бактериальная или вирусная инфекция тоже становится пусковым механизмом прогрессирования болезни;
Симптомы
 Заболевание может проявить себя по-разному: иногда развивается по нарастающей с постепенным усилением болевого синдрома. Бывает, воспалительный процесс начинается внезапно сильными болями, отеком окружающих тканей:
Заболевание может проявить себя по-разному: иногда развивается по нарастающей с постепенным усилением болевого синдрома. Бывает, воспалительный процесс начинается внезапно сильными болями, отеком окружающих тканей:
- человек ощущает слабость;
- в местах поражений появляются боли и гиперемия;
- на коже образуются высыпания в виде красных пятен;
- беспокоит зуд;
- постепенно суставы деформируются;
- движения затруднены.
Эти проявления напоминают ревматоидный артрит, но симптомы псориатической артропатии можно отличить:
- по проявлениям дерматита;
- комбинированному поражению суставов;
- асимметричности воспаления;
- охвату всех суставов фаланги пальца;
- увеличению их величины.
Сопутствующие заболевания
Какие изменения происходят в организме при псориатической артропатии?
- Нарушение трофики затрагивает ногтевую пластину, ногти подвергаются псориатическим поражениям. Меняется цвет, структура, они отслаиваются или деформируются.
- Сыпь может появляться на слизистой в любой части тела. Нередко развивается конъюнктивит, уретрит и цистит, простатит, воспаления в сосудах.
- Часто у больных с этой разновидностью псориаза развивается нефропатия, у половины больных в почках обнаруживаются оксалаты или ураты.
- Прогрессирует лимфоаденопатия, увеличиваются лимфоузлы в паху и области бедер, в моменты ремиссий размеры их уменьшаются.
Формы

Псориаз артропатический формы имеет разнообразные, к ним относится:
- Асимметричный воспалительный олигоартрит встречается у 40% больных. При этой форме недуг захватывает небольшие суставы конечностей, в процесс вовлекаются околосуставные ткани и мышцы. Участок воспаления отекает, краснеет, если охвачены пальцы, они становятся похожими на сардельки. Заболевание зачастую проявляется внезапно, но общие симптомы неяркие, особых изменений в состоянии не наблюдается.
- Симметричный полиартрит поражает мелкие и крупные, симметрично расположенные суставы, напоминает ревматоидный артрит. Но болезнь проявляет себя не так выражено, течение более спокойное.
- Доминирующий артрит дистальных межфаланговых суставов, форма -прерогатива мужского пола. При ней страдают ногтевые фаланги, прилегающие ткани. В массе случаев обострение осложняется ногтевой онихией.
- Псориатический спондилит охватывает позвоночник, но проявления его не всегда выражены, поэтому определить развитие сложно. Проявляется самостоятельно или развивается, как последствие других поражений.
- Мутилирующий артрит поражает эрозиями хрящевые ткани мелких суставов рук и ног, они постепенно разрушаются, что приводит к уменьшению длины пальцев, их подвижности.

Диагностика
Псориатическую артропатию просто определить, если на коже присутствуют кожные поражения, но при их отсутствии, диагностика затрудняется. Врач ориентируется на основе опроса и осмотра пациента, лабораторных исследованиях:
- по общему анализу крови определяют воспалительный процесс;
- биохимия покажет отрицательный результат на ревматизм.
Рентгенография – основной помощник ревматолога в постановке правильного диагноза, на результатах обследования можно увидеть:
- атрофические эрозии в области суставов;
- их разрушение;
- изменения на дистальных фалангах пальцев;
- разрастание тканей мелких костей;
- несимметричное воспаление крестцово-подвздошной области;
- изменения в околопозвоночных мышцах.

Лечение
В период лечения псориатической артропатии врач ставит цель:
- снизить болевые ощущения;
- уменьшить частоту рецидивов;
- замедлить развитие дегенеративных процессов;
- предотвратить захват заболеванием других суставов:
- не дать возможность стать человеку инвалидом.
Лечение — процесс длительный, успешный исход зависит от непрерывности, системного и комплексного подхода, в него входит несколько методик.
Медикаментозная терапия включает в себя:
- Применение нестероидных противовоспалительных препаратов «Диклофенака», «Индометацина». Используется и новое поколение лекарственных средств, не оказывающих радикального влияния на ЖКТ.
- Назначают базовые противовоспалительные препараты «Сульфасалазин», «Метотрексат».
- Глюкокортикостероиды вводят непосредственно в суставы при моноолигоартикулярной форме, для того чтобы снизить симптомы сакроилеита — в крестцово-подвздошные сочленения.
- Ингибиторы ФНО-а применяют при отсутствии эффективности терапевтического лечения противовоспалительными средствами
К немедикаментозному лечению относится:
- физиотерапевтические процедуры, эффективна лазерная терапия;
- лечебная гимнастика, показана для уменьшения болевого синдрома, увеличения подвижности суставов;
- рекомендуется санаторное лечение, сероводородные и радоновые ванны.
- соблюдение диеты — одно из главных условий положительного результата.
Когда разрушение сустава, отвечающего за передвижение больного значительное, рекомендуется оперативное вмешательство.
Народные средства
 Если поставлен диагноз псориатическая артропатия, лечение народными средствами поддерживает организм, снижает симптоматику, облегчает течение болезни. Применяют ванны из отваров трав, примочки, компрессы, растирания, употребляют внутрь:
Если поставлен диагноз псориатическая артропатия, лечение народными средствами поддерживает организм, снижает симптоматику, облегчает течение болезни. Применяют ванны из отваров трав, примочки, компрессы, растирания, употребляют внутрь:
- Весной и летом применяют обертывания из листьев сирени. Через несколько процедур боли беспокоятся, подвижность пальцев увеличится. Предварительно листья распаривают в горячей воде, приложив к суставам, закрепляют и дополнительно утепляют.
- Настойка из корня лопуха – старинное средство в борьбе с суставными болями, это прекрасный антисептик, неплохо снимает боль и воспаление, проникая сквозь кожу, питает ткани полезными веществами. Заготавливают корни осенью, когда питательные соки сконцентрированы в этой части растения. Их тщательно моют, режут на мелкие кусочки и заливают водкой, чтобы уровень спиртного возвышался над сырьем на 3 см. Емкость убирают в темное место на 3 недели. Посуду необходимо периодически встряхивать. Готовый настой можно использовать для растираний, разрешается употреблять внутрь по ложке перед приемом пищи за 30 мин.
- При артрите эффективны березовые почки, в них сосредоточены основные витамины и полезные вещества. Отвар помогает затянуться ранам, снимает воспаление, устраняет болевые ощущения. 5 г сырья заливают 200 г кипятка и кипят еще 15 мин. Потом отвар переливают в термос и настаивают еще около часа. В итоге должно получиться 200 г отвара, его делят на 4 части и принимают в течение суток 4 раза.
- Мокрица считается одним из действенных природных средств. Траву просто рвут, набивают в обувь и ходят целый день.
Прогрессирует артропатический псориаз очень быстро, поэтому, если на коже присутствуют специфические бляшки, при появлении незначительных болей в суставах, важно, вовремя обратиться к врачу, в этом случае человек на долгие годы сохранит трудоспособность, качество жизни.
Псориатический артрит — Википедия
Материал из Википедии — свободной энциклопедии
Псориатический артрит (Psoriatic Arthritis, ПсА) — хроническое прогрессирующее заболевание суставов, сопровождающееся псориазом. В основном поражаются мелкие суставы (межфаланговые пальцев кистей и стоп, позвоночника, крестцово-подвздошные)[2].
Распространённость псориаза в популяции составляет 2—3 %, а распространённость артрита среди больных псориазом колеблется от 13.5 до 47 %. Наиболее часто псориатический артрит начинается в возрасте от 20 до 50 лет, причём мужчины и женщины заболевают одинаково часто. Встречаются случаи особенно тяжелого течения псориатического артрита у молодых мужчин. Профилактика псориатического артрита не разработана, из-за отсутствия знания о его причине. Проводится так называемая вторичная профилактика (то есть профилактика ухудшения состояния больных после начала заболевания), направленная на сохранение функциональной способности суставов и замедление темпов прогрессирования псориатического артрита.
Этиология псориатического артрита до сих пор не известна, предполагают влияние генетических, иммунологических и средовых факторов[3].
Главную роль в патогенезе синовита и деструктивных изменений суставов играет ФНО-α, который активирует клетки эндотелия, стимулирует пролиферацию фибробластов, способствует экспрессии матриксных металлопротеиназ, стимулирует синтез коллагеназы и простагландина Е2, активирует остеокласты, регулирует продукцию ряда хемокинов.
Дистальная форма— поражаются в основном дистальные межфаланговые суставы стоп и кистей. Изолированное поражение дистальных межфаланговых суставов стоп и кистей встречается у 5% больных.
Асимметричный моно-, олигоартрит — поражаются коленные, лучезапястные, голеностопные, локтевые суставы и проксимальные межфаланговые суставы стоп и кистей. Встречается у 70% больных псориатическим артритом.
Ревматоидоподобная — поражаются парные суставы областей как при ревматоидном артрите. Встречается у 15-20% больных, в основном симметричный полиартрит, но бывает и асимметричный.
Псориатический изолированный или в сочетании с периферическим артритом — воспалительное поражение позвоночника, крестцово-подвздошного сочленения как при анкилозирующем спондилите. Достаточно часто сочетается с периферическим артритом, лишь в 2-4% случаев изолированный спондилит.
Мутилирующий артрит — остеолиз с укорочением пальцев кистей и/или стоп с формированием “телескопической” деформации, разнонаправравленных подвывихов пальцев. Редкая форма, встречается лишь у 7% больных, локальный остеолиз может развиться при всех клинических формах псориатического артрита[4].
Основными проявлениями псориатического артрита являются периферический артрит, дактилит, энтезит, спондилит.
- Периферический артрит клинически проявляется болью, припуханием, ограничением подвижностью суставов. Характерными признаками являются асимметричное поражение суставов нижних конечностей, которое со временем трансформироваться в полиартрит; осевой артрит; дактилит и сосискообразная деформация пальцев кистей и стоп.
- Дактилит — это острое или хроническое воспаление пальца, клинически проявляющееся болью, цианотическим окрашиванием пальцев, плотным отеком пальцев, болевым ограничением сгибания, характерной для псориатического артрита сосискообразной деформацей пальцев. Является типичным признаком псориатического артрита, возникающий в результате одновременного поражения сгибателей и/или разгибателей пальцев, а также артрита межфаланговых суставов.
- Теносиновит проявляется болью, припуханием по ходу сухожилий, а также ограничением функции (сгибание пальцев).
- Спондилит характеризуется воспалительной болью в спине и ограничением в разных отделах позвоночника[4].
Диагноз ПсА устанавливают на основании критериев CASPAR. Согласно критериям СASPAR, пациенты должны иметь признаки воспалительного заболевания суставов (артрит, спондилит или энтезит) и ≥3 баллов из следующих пяти категорий.
| Признак | Балл |
|---|---|
1. Псориаз:
| 2 1 1 |
| 2. Псориатическая дистрофия ногтей (точечные вдавления, онихолизис, гиперкератоз) | 1 |
| 3. Отрицательный ревматоидный фактор (кроме латекс-теста) | 1 |
4. Дактилит:
| 1 1 |
| 5. Рентгенологические признаки внесуставной костной пролиферации по типу краевых разрастаний (кроме остеофитов) на рентгенограммах кистей и стоп. | 1 |
Псориатический артрит следует дифференцировать со следующими воспалительными и дегенеративными заболеваниями суставов:
- Ревматоидный артрит.
- Реактивный артрит.
- Анкилозирующий спондилит.
- Остеоартрит.
- Микрокристалические артриты (подагра, пирофосфатная артропатия).
- Болезнь Рейтера.
Для лечения ПсА используют следующие группы лекарственных препаратов:
- Нестероидные противовоспалительные препараты: диклофенак, индометацин.
- Глюкокортикоиды: метилпреднизолон, бетаметазон.
- Базисные противовоспалительные препараты: сульфасалазин, метотрексат.
- Таргетные синтетические базисные противовоспалительные препараты: апремиласт, тофацитиниб[4].
- На русском языке
причины, лечение, инвалидность и прогноз
1944 0
 Псориатическая артропатия (артропатический псориаз)— это хроническое воспаление суставов, развивающееся на фоне псориаза.
Псориатическая артропатия (артропатический псориаз)— это хроническое воспаление суставов, развивающееся на фоне псориаза.
Патология относится к группе серонегативных артритов и наблюдается у 5—7 процентов пациентов, страдающих чешуйчатым лишаем.
Содержание статьи
Этиология и патогенез нарушения
Причины и механизм развития псориатической артропатии до конца неизвестны. Считается, что большое значение в проявлении патологии имеют:
- наследственность;
- аутоиммунные реакции;
- инфекционные заболевания различной этиологии;
- постоянные стрессы;
- болезни пищеварительной и эндокринной системы;
- отдельные фармпрепараты (антималерийные средства, соли лития, β-блокаторы).
Согласно статистическим данным поражения суставов при псориазе наблюдается у 40% близких родственников, это свидетельствует о том, что в основе болезни принимают участие генетические факторы.
Обнаружение в коже и в синовиальной жидкости больных суставов иммуноглобулинов указывает, что в развитие патологии принимают участие иммунные механизмы.
Предполагают что появление псориатической артропатии связано с вирусами и стрептококковыми инфекциями, но это до конца еще доказано.
Клиническая картина
У 70% пациентов страдающих псориазом сначала наблюдаются изменения со стороны кожных покровов и только затем присоединяются  поражения суставов.
поражения суставов.
Приблизительно у 15—20% заболевших в патологический процесс вовлекаются суставы и лишь через некоторое время (иногда много лет) можно увидеть кожные проявления чешуйчатого лишая. У 10% больных псориазом поражения суставов и кожных покровов начинаются одномоментно.
Начаться артропатический псориаз может постепенно. У больного в этом случае наблюдается общая слабость, мышечная или суставная боль.
У других наблюдается острое начало патологии, схожее с подагрой или септическим артритом, характеризующиеся резкими болевыми ощущениями в суставах и их сильной пастозностью. У 20% пациентов, когда именно началось заболевание определить невозможно, и проявляется оно только артралгиями.
Первыми в патологический процесс вовлекаются дистальные, центральные межфаланговые суставы верхних конечностей, коленные и пястно- и плюснефаланговые, плечевые суставы.
Болевой синдром особенно выражен в покое, ночью, в утренние часы сразу после пробуждения, днем во время движения боль немного стихает. По утрам наблюдается скованность в пораженных суставах.
В большинстве случает болезнь протекает в виде моно- и олигоартрита.
В отличие от ревматоидного артрита при начальных стадиях псориатической артропатии поражаются межфаланговые суставы большого пальца и проксимальный межфаланговый сустав мизинца.Одномоментно в патологический процесс вовлекаются все суставы одного пальца, кроме этого наблюдается тендовагинит сгибателей, и больной палец по форме становиться похож на «сосиску». Кожа над аномальным суставом приобретает багрово-синюшную окраску. Обычно это характерно для пальцев ног.
Клинические формы заболевания
В настоящее время существует 5 клинических форм псориатической артропатии:
- Асимметричный олигоартрит. Самое распространенное поражение суставов при псориазе. Встречается у 70% больных.
 Патологический процесс затрагивает до 4 суставов с одной стороны тела или же разные суставы на левой и правой стороне тела. Страдать могут крупные суставы: тазобедренный, голеностопные, лучезапястные и коленные.
Патологический процесс затрагивает до 4 суставов с одной стороны тела или же разные суставы на левой и правой стороне тела. Страдать могут крупные суставы: тазобедренный, голеностопные, лучезапястные и коленные. - Артрит дистальных межфаланговых суставов. Одно из характерных проявлений артропатии. Как правило, встречается в комплексе с повреждением других суставов. Чаще диагностируется у мужчин. При этой форме заболевания ногтевая пластинка обычно утолщается, меняется ее цвет, на ней появляются ямочки.
- Симметричный ревматоидноподобный артрит. Поражения одних и тех же суставов наблюдается в левой и правой части туловища, одновременно страдают 5 и более суставов. Деформируются пястно-фаланговые и центральные межфаланоговые суставы верхних конечностей. Такая форма патологии чаще встречается у женщин. Псориаз, сопровождающий симметричный артрит протекает особенно тяжело.
- Мутилирующий или как его еще называют деструктивный или обезображивающий артрит. Встречается довольно редко, наблюдается у пациентов с тяжелыми кожными проявлениями чешуйчатого лишая. С годами болезнь прогрессирует, в результате разрушаются мелкие суставы рук, особенно страдают пальцы, они деформируются и перестают выполнять свои функции. Зачастую деструктивная форма патологии сопровождается поражениями позвоночного столба.
- Псориатический спондилит. Встречается у 40% пациентов и нередко сопровождается периферическим артритом. Для этой формы болезни характерны боли в спине, может сопровождаться воспалением всего позвоночника, или только шейного или поясничного отдела, или же воспалительный процесс может наблюдаться в суставах соединяющих кости таза и позвоночник. При такой форме заболевания возможна скованность позвоночника, хотя его подвижность ограничена не у всех пациентов, а у кого-то вообще нет никаких признаков спондилита.

В комплексе с поражением суставов возможны миофасциальные боли, воспаление грудинно- и акромиально-ключичных суставов, бурсит стопы и ахиллового сухожилия, поражение органов зрения (конъюнктивит, передний увеит), иногда амилоидоз почек.
В редких случаях возможно развитие злокачественной формы псориатической артропатии, которая характеризуется рядом признаков:
- истощением пациента;
- температурой гектического типа;
- тяжелым псориатическим поражением кожных покровов, суставов позвоночного столба;
- генерализованным полиартритом с сильными болями и формированием рубцовых анкилозов;
- генерализованной лимфаденопатией;
- поражением органов зрения, сердца, почек, печени, ЦНС и ПНС.
Осложнения и последствия заболевания
Псориатическая артропатия может сопровождаться сильными болями и поражать все новые суставы даже, несмотря на лечение.
Кроме этого, болезнь несет ряд угроз и опасностей:
- Если в процесс вовлекаются мелкие суставы пальцев рук и ног, то они распухают. В результате человеку сложно выполнять различные манипуляции руками или из-за опухоли проблематично подобрать обувь.
- Нередко наблюдается энтезопатия, которая сопровождается болями и воспалениями сухожилий. Обычно страдает пяточное сухожилие. Из-за болей в ступне пациенту тяжело ходить.
- При вовлечении в патологический процесс суставов позвоночника наблюдаются болезненные ощущения в спине и шее.
Псориатическая артропатия часто становиться причиной инвалидности больного. Злокачественная форма может привести к летальному исходу
Диагностические методы
Врач ставит диагноз на основании клинической картины и данных лабораторных исследований.
Из симптомов при псориатической артропатии врачи отмечают:
- Повреждения дистальных межфаланговых суставов верхних и нижних конечностей, а особенно, I пальцев ног. Суставы болезненны, опухшие, кожные покровы над ними синюшные или багрово-синюшные.
- Одновременное поражение всех суставов на одном пальце, в результате чего они становятся похожими на «сосиски».
- Вовлечение в патологический процесс в начале болезни большого пальца ноги.
- Пяточная невралгия, которая сопровождается болями.
- Кожные проявления псориаза, изменения ногтевой пластинки (ее помутнение, появление на ней различных линий, симптом «наперстка»).
- Чешуйчатый лишай в анамнезе.
Специалист может назначить ряд анализов и исследований:
- Рентген. С его помощью можно увидеть изменения свойственные псориатической артропатии.
- Анализ синовия. С помощью иглы из коленного сустава забирают синовиальную жидкость и исследуют ее на присутствие молочной кислоты. Исключают подагру.
- Повышенная СОЭ, гипохромия, лейкоцитоз.
- Отрицательный ревматоидный фактор.
Что можно сделать…
 К сожалению не многое… Полностью вылечить заболевание в настоящее время не удается.
К сожалению не многое… Полностью вылечить заболевание в настоящее время не удается.
Терапия направлена главным образом на купирование болевого синдрома, снятие воспалительного процесса и предупреждения потери суставами своих функций.
Из медикаментов назначают:
- Нестероидные противовоспалительные средства. Желательно использовать селективные ингибиторы ЦОГ 2, к ним относятся препараты на основе Мелоксикама. Они в меньшей степени вызывают обострения псориаза.

- Глюкокортикоиды, к примеру, Дипроспан.
- Фармпрепараты длительного действия или как их еще называют базисный. Это Метотрексат и Сульфасалазин.
- Иммуносупрессивные препараты.
При злокачественном течении болезни назначают плазмаферез и УФ-облучение крови.
В целях профилактики
 Первичной профилактики псориатической артропатии на сегодняшний день не существует, так как не известны причины заболевания.
Первичной профилактики псориатической артропатии на сегодняшний день не существует, так как не известны причины заболевания.
Чтобы приостановить развитие патологии больной должен поддерживать в норме свой вес, вести активный образ жизни, избегать стрессов, вирусных и бактериальных инфекций, сбалансировано питаться, принимать витамин Д.
Кроме этого существуют следующие методы профилактики заболевания:
- Шинирование. С помощью шин суставу можно придать правильное положение, контролировать воспалительный процесс, уменьшить эрозию суставов.
- Гидротерапия. Упражнения, выполняемые в воде, помогают укрепить суставы и сохранить их функцию.
- Холодные и горячие компрессы. Если их по очереди прикладывать к пораженным суставам, то они купируют боль и убирает отечность.
Нужно чередовать физические нагрузки и отдых, не перегружать суставы, в случае необходимости использовать вспомогательные средства для передвижения, например, трости, тележки, они помогают уменьшить нагрузку на суставы.
Соблюдения всех этих правил позволит снизить риск прогрессирования заболевания и улучшит качество жизни.
что это такое, симптомы и лечение у детей
Псориатическая артропатия – это воспаление суставов с изменением их кожной формы. Причина, по которой возникает данная болезнь, до сих пор неуточненная. Вылечить полностью болезнь невозможно, так как специфической терапии не существует. Цель лечения направлена только на устранения воспалительного процесса, боли. Почему же возникает этот недуг, особенно у детей, и как начать адекватное лечение?
Содержание
[ Раскрыть]
[ Скрыть]
Особенности болезни
Как правило, болезнь возникает уже на базе существующей. Например, у пяти процентов людей со псориазом псориатический артрит возникает как осложнение. Как утверждают врачи, причины появления недуга до конца не изучены. Но многие специалисты говорят, что генетический фактор и аутоиммунный играет не последнюю роль.
Факторы риска возникновения заболевания:
- Наследственность.
- Возраст от тридцати до пятидесяти лет.
- Псориаз.
У детей такое заболевание возникает вследствие кишечной или урогенитальной инфекции, которая в свою очередь и поражает суставы. Чаще всего недуг встречается у мальчиков или юношей. То есть первая причина, по которой возникает данная хворь, это именно нарушения в работе иммунной системы.
Существует следующая классификация артрита:
- Олигоартрит. В таком случае суставы вовлекаются в недуг асимметрично.
- Артрит, который поражает только межфаланговые суставы.
- Ревматоидный артрит.
- Тяжелая форма мутирующего артрита, которая характеризуется полной деформацией суставов.
- Спондилит.
Псориатический артрит – это такое заболевание, которое может поражать каждого. Поэтому не стоит не обращать внимания на общее состояние своего здоровья.


Причины возникновения
Почему возникает данный недуг? Никто не может найти стопроцентных причин, объясняющих появление артрита. Но медики пришли к выводу, что у каждого третьего человека, страдающего артрозом, у родителей или близких родственников был псориаз. Псориаз может быть вызван множеством фактором, среди которых:
- Перенесение ангины.
- Скарлатина.
- Нарушение в аутоиммунных процессах.
Так как в иммунитете уже происходят сильные изменения, ввиду развития инфекционных и воспалительных заболеваний, то и во внутренних суставных поверхностях также происходят изменения. Если говорить про реактивную артропатию, которая встречается преимущественно у детей, то выделить можно следующие причины:
- Уретрит, вызванный бактериями. Чаще всего возбудителями выступают хламидии.
- Кишечная инфекция, возбудителями которой являются сальмонеллы, ерсиниями, шигеллами.


Симптомы
При данном недуге отмечаются следующие симптомы:
- Поражение кожи.
- Воспаление в суставах.
- Псориатическое поражение ногтей.
Нарушения в работе суставов начинается не сразу, а спустя какое-то время после того, как запущен псориаз. Иногда возможно развитие одновременно и псориаза, и поражения суставов. В очень редких случаях воспаление в суставах начинается раньше, чем возникают признаки псориаза.
По статистике, суставы поражаются асимметрично. Как правило, под поражение попадают мелкие суставы, но иногда происходит поражение голеностопного и тазобедренного сустава.
Признаки поражения:
- Боль и скованность.
- Ограничение подвижности.
- Кожа над больным местом красная и горячая.
- Появление характерных бляшек на коже, а также изменение внешнего вида ногтей.
- Деформация пальцев.
- Отечность рук.
- Сакроилеит, то есть воспаление крестцово-подвздошного сочленения


Псориатическая артропатия также поражает и внутренние органы. Но такое положение встречается довольно редко. Если и происходят какие-то нарушения, то наблюдаются они в легких, области глаз, плевре, формировании пороков сердца. Также реактивная артропатия может характеризоваться и общим повышением температуры.
Диагностика
Если есть подозрение, что это псориатический артрит, то в первую очередь необходимо обратиться к ревматологу и дерматологу за подробной консультацией.
Первое, на что обращает внимание специалист, это:
- Поражение пальцев рук и ног.
- Отек и деформация пальцев.
- Появление бляшек на коже.
- Возникновение сакроилеита.
Лечение начинается только после тщательной диагностики, которая включает в себя:
- Проведение теста на ревматоидный фактор.
- Общий анализ крови, мочи.
- Биохимический анализ крови.
- Рентген.
- Артроскопия.
- Пункция сустава.


Благодаря грамотному проведению диагностических методик, можно назначить оптимальную терапию, которая и способная просто приостановить развитие заболевания.
Методы лечения
На сегодняшний день все терапевтические методы основываются на том, чтобы снизить болевой синдром, а также снизить частоту возникающих приступов. Если говорить о принципе консервативного лечения, то он заключается в следующих факторах:
- Снижение боли.
- Уменьшение частоты приступов.
- Остановка процесса развития заболевания.
- Предотвращение возможности заражения новых участков и суставов.
- Недопущение инвалидности человека.
Медикаменты
Прежде всего применяются нестероидные противовоспалительные средства, которые обладают обезболивающим, антитромбическим, противовоспалительным эффектом. Помимо них могут назначаться следующие группы медикаментов.


- Хондопротекторы. Эти средства позволяют восстановить разрушенный хрящ. Чаще всего используются Артрон-флекс, Гиалуроновая кислота, Артродар. Их могут назначать как в виде таблеток, так и в виде инъекций. Как правило, врач самостоятельно определяет методику лечения в зависимости от тяжести состояния пациента и сопутствующих болезней.
- Цитостатики. Применяются, если вместе с кожным поражением присутствует и поражение суставов. Выделить какие-либо медикаменты нет необходимости, так как у них всех определенный спектр действия. Применяются они строго под наблюдением лечащего врача в определенной и строго контролируемой дозировке.
- Успокаивающие средства. Данная группа средств помогает справиться с напряжением, болью, а также успокаивают нервную систему. К наиболее результативным относятся настойка валерианового корня, настойка пиона, Ново-пассит,Персен.
Физиотерапевтические методы
Но не только медикаментозной терапией можно спастись от данного недуга. Необходимо применять и другие процедуры, среди которых плазмаферез, профессиональный расслабляющий массаж. Также полезно применение ванн – углекислых, радоновых, сульфидных, морских, йодобромных.
Плазмаферез назначается при следующих условиях:
- Спад боли и отступление острого периода.
- Снижение болевого синдрома.
- Борьба со скованность в суставах.
- Изменение методики лечения, когда больному назначаются новые медикаменты взамен старых.


Курс плазмафереза составляет от трех до двадцати процедур. Все зависит от общего состояния больного, а также стадии недуга. Длится одна процедура в среднем около двух часов. Методика проведения заключается в том, что из организма больного удаляют старую плазму, а помещают вместо нее специальный раствор.
Как утверждают и врачи, и пациенты, при всех проявлениях артрита этот способ весьма эффективен. Так, улучшаются клинико-лабораторные показатели, приходит в норму количество циркулирующих иммунных комплексов. Для того чтобы эта процедура не стала толчком для нового заболевания, проводить ее может только профессионал на специальном стерильном аппарате.
Применения различных ванн способствует не только избавлению от недуга, но и борются с бессонницей, восстанавливают нормальное кровообращение. Для того чтобы воспользоваться этим методом необходимо консультироваться с терапевтом и получить от него направление на санаторное лечение, где будут включены эти ванны. Также придется сдать немало анализов, так как у применения этого метода есть масса противопоказаний, среди которых:
- Заболевания в острой стадии.
- Венерические недуги.
- Наличие гнойных воспалений на коже.
- Открытая форма туберкулеза.
- Заболевания крови.
- Опухоли как доброкачественные, так и злокачественные.
- Период беременности и лактации.


Лечебная гимнастика
ЛФК и все его упражнения должны выполняться только с разрешения врача. Доктор подбирает специальный комплекс, который поможет справиться со скованностью в суставах, болью и мышечным спазмом.
Примерный список упражнений:
- Первое задание – сжимать и разжимать кулак.
- Кончиком большого пальца касаться всех остальных пальцев по очереди.
- Положить руки на стол, раздвигать и соединять пальцы. Выполнять упражнения, прикладывая усилия.
- Вращать каждым пальцем по часовой стрелке.
Несмотря на кажущуюся примитивность данных упражнений, они довольно эффективны, так как помогают восстановить нормальное кровоснабжение пораженных суставов, а также борются с болью.
Нетрадиционные средства
Народные методы могут также быть эффективны, если пользоваться им с умом и по рекомендации врача. Они не помогут полностью избавиться от недуга, но будут результативны в снижение болевого синдрома, воспаления.


Рассмотрим самые распространённые рецепты из народной медицины:
- Взять две ложки брусники и залить стаканом кипятка, прокипятить минут пятнадцать, дать остыть и процедить. Выпивать в течение дня небольшими глотками.
- Взять лекарственный одуванчик – шесть граммов. И залить стаканом воды, дать прокипеть десять минут, настояться полчаса. Пить за полчаса до еды три раза в день.
- Взять столовую ложку зверобоя, залить кипятком и дать постоять минут двадцать-тридцать. Выпивать по одной столовой ложке три-четыре раза в день.
- Срубить еловых веток, залить кипятком и настоять, пока температура не достигнет 37-38 градусов. После чего окунуть туда руки, ноги и держать около получаса. После этого сразу лечь в кровать и полежать минимум один час. Повторять процедуру каждые два дня.
- Нагреть семена льна, наложить в мешочки и прикладывать к больным суставам.
- Можно также применять обертывания. Весной можно делать обертывания из листьев мать-и-мачехи, летом же хорошо применять листья лопуха, зимой можно пользоваться листьями капусты. Обертывания нужно делать ежедневно примерно пару месяцев для достижения положительного результата.
Видео «Что такое плазмаферез»
Подробнее узнать о том, что собой являет процедура плазмафереза и когда ее применяют предлагаем посмотреть на видео.


 Патологический процесс затрагивает до 4 суставов с одной стороны тела или же разные суставы на левой и правой стороне тела. Страдать могут крупные суставы: тазобедренный, голеностопные, лучезапястные и коленные.
Патологический процесс затрагивает до 4 суставов с одной стороны тела или же разные суставы на левой и правой стороне тела. Страдать могут крупные суставы: тазобедренный, голеностопные, лучезапястные и коленные.