Посттравматическая нейропатия лучевого нерва – причины повреждения и как проявляется заболевание, код по мкб, а также диагностика и лечение в которое входит массаж, электрофорез и лфк
Нейропатия лучевого нерва: травматическая, симптомы и лечение
 Нейропатия лучевого нерва — распространенное заболевание, которое обычно возникает из-за сдавливания нерва.
Нейропатия лучевого нерва — распространенное заболевание, которое обычно возникает из-за сдавливания нерва.
Проблема может возникнуть и по другой причине. Обязательно проводится лечение.
Мучает какая-то проблема? Введите в форму “Симптом” или “Название болезни” нажмите Enter и вы узнаете все лечении данной проблемы или болезни.Сайт предоставляет справочную информацию. Адекватная диагностика и лечение болезни возможны под наблюдением добросовестного врача. У любых препаратов есть противопоказания. Необходима консультация специалиста, а также подробное изучение инструкции! Здесь можно записаться на прием к врачу.
Симптомы патологии

При первом типе повреждается подмышечная впадина. Врачи называют это заболевание «костыльный паралич».
При этом типе у больного наблюдаются симптомы:
- Потеря чувствительности пальцев;
- Слабость в мышцах: при попытке поднять руку у больного будет «свисать» кисть;
- Атрофия трехглавой мышцы плеча.
- Тяжело разгибать, сгибать кисть, предплечье;
- Сильные боли, покалывания в пальцах.
При втором типе повреждается нерв в области средней части плеча. Пациент может спокойно разгибать предплечье, но присутствуют онемение кисти, сложность в разгибании фаланг.
При третьем типе возникает компрессия в области локтевого сустава.
Часто пациенты сталкиваются с проблемами:
- Отечность в месте поражения нерва;
- Спазмы, судороги;
- Трудности при совершении любых действий руками;
- Сильные боли в областях локтевого, лучезапястного суставов;
- Проблема с координацией движений верхних конечностей.
Есть и общие признаки патологии:
- Отечность;
- Судороги, спазмы, непроизвольные мышечные сокращения;
- Ощущение «мурашек»;
- Возникновение боли при сгибании, вращении кисти;
- Нарушение координации движений;
- Проблемы при совершении движений руками.
Травматическая невропатия лучевого нерва
Нейропатия может возникать при травмах. Нерв поражается при:
- Переломе кости плеча;
- Травмах плечевого, локтевого суставов руки;
- Вывихе предплечья;
- Изолированном переломе верхней части лучевой кости.
Лечение заболевания
Перед назначением схемы лечения врач проводит диагностику заболевания с помощью:
- Электромиографии;
- Электронейрографии;
- Рентгенографии;
- МРТ.
Иногда может потребоваться лабораторное обследование: специалист проведет гормональные тесты, биохимию, общий анализ крови, общий анализ урины.
После установления причины неврита специалист назначит комплексное лечение, при котором пациент должен принимать лекарственные средства, вовремя посещать физиотерапевтические процедуры.
Пациенту выписывают:
- Препараты, расширяющие сосуды;
- Противовоспалительные лекарственные средства;
- Витамины группы B;
- Средства против отеков;
- Антихолинэстеразные лекарства.
К физиотерапевтическим процедурам относятся:
- Лечебная гимнастика, которая подбирается для каждого пациента индивидуально;
- Массаж;
- Иглорефлексотерапия;
- Лечение с помощью грязи;
- Озокерит;
- Магнитная терапия.
Если консервативное лечение синдрома не дает результатов, то прибегают к хирургическому вмешательству.
Как поможет криолечение при нейропатии
Криотерапия — один из методов физиотерапии, при котором на организм пациента влияют низкой температурой (от -70 до -130 градусов). Есть 2 вида криотерапии:
- Общая, которая оказывает действие на весь организм. При данном типе используют пар жидкого азота.
- Локальная, действующая на конкретный участок организма. Используется лед, холодный воздух или жидкий азот.
Благодаря холоду в начале процедуры сосуды сужаются, а в конце терапии они снова расширяются, насыщая ткани организма питательными веществами и кислородом. Холод нормализует работу нервной системы, что позволяет улучшить состояние пациента.
Нейропатия — что это, причины появления, формы и симптомы
Нейропатия — поражение нервных волокон невоспалительного характера, не всегда сопровождающееся болевым синдромом. Пациенты обычно говорят о покалываниях, онемении, проблемах с чувствительностью определенной зоны, снижении степени подвижности конечностей.
Некоторые формы патологии связаны с дисфункциональными изменениями мочеполовой системы, органов ЖКТ.
Причина — пораженные нервы вызывают нарушение питания мышц, ограничивают их функции. Мышцы перестают нормально сокращаться, нервы некорректно передают импульсы, в результате степень чувствительности конкретной зоны падает.
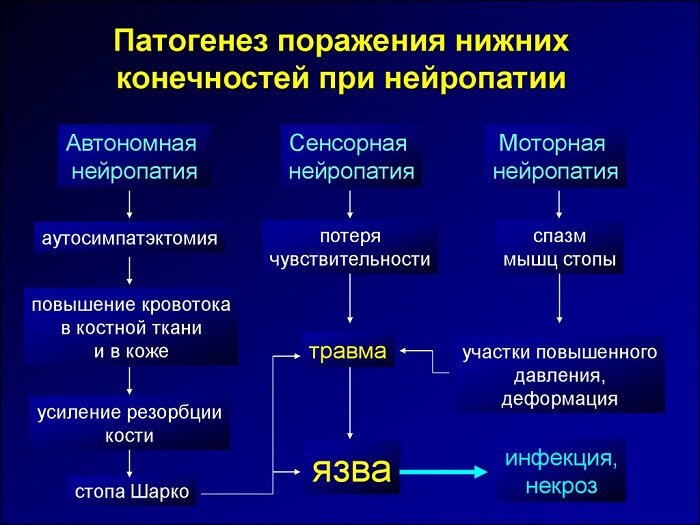
Прогрессирование нейропатии занимает значительное время, в течение которого симптомы заболевания могут отсутствовать. Провоцирующими факторами к развитию патологических изменений будут стрессы, употребление алкоголя, обострения хронических заболеваний.
Формы нейропатии:
- Хроническая сенсомоторная — для нее характерна положительная симптоматика неврологического характера, которая проявляется или усиливается ночью, в состоянии покоя. С отрицательными симптомами сталкиваются тяжело больные пациенты. В запущенных стадиях развивается характерная деформация ступней, пальцевых фаланг, сопровождающаяся ограничением суставной подвижности.
- Острая сенсорная — форма сопровождается выраженной сенсорной симптоматикой, разные виды чувствительности, основные рефлексы могут сохраняться. Боль выраженная, пациент часто резко теряет вес, могут развиваться нервные нарушения, депрессивные расстройства. При углубленном исследовании диагностируются измененные показатели гликемического индекса (гликемический контроль может ухудшаться или улучшаться). Патогенетическая основа — формирование артериовенозных шунтов с образованием замещающих сосудистых структур внутри интраневрального тока крови.
- Гипергликемическая — вызывает обратимые неврологические изменения быстро, к основным относят умеренную симптоматику сенсорного типа, нарушение нормальной скорости распространения нервного возбуждения по волокнам. Форма проявляется у лиц с выявленным впервые заболеванием, склонным к ухудшению функции гликемического контроля. Нормализация текущих показателей гликемии приводит к облегчению степени выраженности неврологической симптоматики.
- Автономная — одна из часто встречающихся форм диабетической невропатии. Может иметь разные проявления с учетом тяжести течения.
- Мультифокальная и фокальная — это тоннельные формы нейропатии, развиваются у лиц преклонного возраста (исключения бывают, но редко). Самая известная форма — тоннельная, локализованная в запястном канале, вызываемая сдавливанием срединного нерва поперечной запястной связкой.
- Краниальная — редко встречающийся вид, обычно диагностируется у стариков, пациентов, которые давно болеют сахарным диабетом.
- Амиотрофия диабетическая — встречается в возрасте после 50-60 лет, сопровождается атрофией мышц бедра, симптоматика тяжелая, пациенты жалуются на сильные боли.
- Хроническая воспалительная — развивается в результате быстрого прогрессирования полинейропатии. Лечение длительное иммуномодулирующее, предполагает применение азатиоприна, плазмафереза, кортикостероидов, внутривенных вливаний иммуноглобулинов.
Главный фактор риска и причина развития нейропатии — сахарный диабет. Он, как и интоксикации, травматические воздействия, вызывает поражение нервных волокон. Затрагиваются в первую очередь те нервы, которые отвечают за передачу импульсов в конечностях — отсюда онемение пальцев ног, рук, боли, нарушение чувствительности.
Автономная нейропатия всегда сопровождается сбоями в работе внутренних органов и систем, проблемами с мочеполовой, выделительной, пищеварительной функциями.
Пациент с диагнозом диабет должен контролировать показатели глюкозы в крови — если они повышены, нарушится снабжение мышц кровью. Со временем они атрофируются, изменится структура кожных покровов, а их восстановление проходит долго и тяжело.
Нужно избегать употребления токсичных веществ: в основном алкоголя и его суррогатов, мышьяка, тяжелых металлов, агрессивных лекарств. Токсическая нейропатия вызывает преимущественно повреждения нервов конечностей, при алкоголизме она есть у всех, но жалобы возникают не всегда.
Травматические нейропатии — последствия сдавливания нервов в результате переломов костей, неправильного формирования рубцовой ткани, травмирования нерва растущим новообразованием.
Как диагностируют нейропатию любого типа
Порядок диагностики нейропатии:
- Сбор клинического анамнеза, разбор жалоб.
- Осмотр ног, оценка их состояния.
- Оценивание установленных симптомов.
- Применение электрофизиологических методов обследования.
- Другие диагностические методики: биопсия нерва, панч-биопсия кожи, неинвазивные методики.
Сначала врач должен опросить пациента на предмет основных жалоб, задать ему наводящие вопросы, расспросить об ощущениях, вызываемых прогрессирующей патологией.
Типичная симптоматика нейропатии: парестезии, покалывания, чувство жжения, прострелы в состоянии покоя, выраженная боль даже при отсутствии раздражителя. Нужно выяснить, когда появились симптомы, с чем они связаны, усиливаются ли в ночное, вечернее время.
Осмотр стоп и других частей конечностей обязателен, он покажет наличие кератоза (мозолей) в областях с избыточным давлением, обратит внимание на повышенную сухость кожи, наличие изъязвлений, явных деформаций стоп.
Для анализа субъективных и объективных симптомов применяются соответствующие шкалы, опросники. Независимо от применяемой шкалы, визуальный анализ состояния конечностей проводится. Для определения тактильной чувствительности удобно использовать аппарат — монофиламент.
Болевой синдром тестируют путем укалывания тыльной поверхности стоп, области концевой фаланги пальца. Для проверки температурной чувствительности используют инструмент типа тип-терма. Сухожильные рефлексы исследуют с применением классической схемы — сначала оценивают ахилловы, затем коленные.
Электрофизиологические методы (например, стимуляционная электронейромиография) дополняют результаты общей клинической диагностики.
Они бывают:
- Неинвазивные — объективные и надежные;
- Оценивающие степень тяжести, динамику, характер прогрессирования патологии;
- Несущие информацию о функции нервных волокон, их структурных особенностях;
- Проводящие дифференциальную диагностику нейропатий.
Недостаток электрофизиологической диагностики в том, что она достаточно болезненная.
Самые известные лекарства, мази, таблетки для лечения
Лечение нейропатии должно быть комплексным, оно предполагает точную постановку диагноза и работу с заболеванием, которое стало первопричиной патологических изменений в организме.
Примеры:
- Терапия сахарного диабета;
- Отказ от алкоголя;
- Выведение остатков токсинов, которые вызвали поражение нерва;
- Лечение травмы.
Непосредственное воздействие на пораженный нерв, ткани, которые окружают его, возможно благодаря массажам, акупунктуре, ЛФК, физиотерапии.
Дополнительно могут применяться препараты для восстановления функции, структуры нерва. Это витамины В группы и некоторые другие вещества. Часто врачи назначают таблетки «Мильгамма» с пиридоксином, бенфотиамином, купирующие боль и позволяющие снижать дозировки нестероидов.
Нужно придерживаться правильной диеты, сбалансировать содержание витаминов в рационе. При диабете больной следит за уровнем глюкозы в крови.
Метаболики, регулирующие кровоток препараты
Первая группа препаратов, используемых в лечении полинейропатии- метаболики. Они улучшают питание нервных тканей и волокон, эффективно борются со свободными радикалами, ускоряют кровоток. Но при нейропатии нижних конечностей эффективны не все препараты.
Принимать нужно такие:
- Тиоктовая кислота — мощный антиоксидант, используется медиками в мире. Сроки приема — 1-6 месяцев. Сначала кислота вводится внутривенно, потом больного переводят на терапию таблетками. Эффект накопительный, в первые дни приема его ожидать рано.
- Инстенон — комплексный трехкомпонентный препарат. Формула расширяет сосуды, активирует работу нейронов, улучшает передачу импульсов, запускает активные процессы кровотока. Питание нервов улучшается, и они начинают активно выздоравливать. Средство применяют курсами, форма выпуска — инъекции и таблетки.
- Церебролизин — белковое лекарство, получаемое из головного мозга свиней. Мощный нейрометаболик, останавливающий разрушение нервных клеточных структур, ускоряющий белковый синтез. Церебролизин сохраняет нервные клетки живыми или как минимум повышает шансы на это. Формы введения препарата: внутривенная и внутримышечная.
- Пантотенат кальция — препарат, стимулирующий регенерационные процессы, восстанавливающий периферические нервные волокна.
- Мексидол — мощнейший антиоксидант, который действует на мембранном уровне. Он восстанавливает клеточные структуры и обеспечивает нормальное прохождение импульсов. Мексидол повышает стойкость волокон к отрицательным стрессовым воздействиям среды.
- Цитофлавин — комплексный антиоксидант, восстанавливает энергетический нейронный обмен, нейтрализует негативное действие свободных радикалов, помогает клеткам выстаивать при дефиците питательных веществ.
Чаще из указанного списка назначают Тиоктовую кислоту, Актовегин.
Витамины
Витамины в лечении полинейропатии применяют. — это препараты В группы (В1, В6, В12). Их дефицит сам вызывает поражение периферических нервов. Желательно применять комбинированные, а не однокомпонентные формы.
Инъекции и таблетки одинаково эффективны, идеальный в вашем случае вариант порекомендует врач. В уколах витамин В может идти в чистом виде и с лидокаином. Для достижения стойких результатов нужен минимум месячный курс.
Популярный препарат этой категории — Келтикан. Он, помимо витамина В12, содержит фолиевую кислоту, уридинмонофосфат.
Средства, улучшающие качество проведения нервного импульса
При выраженных нарушениях чувствительности или ее полной утрате, мышечной слабости назначаются антихолинэстеразные средства, которые повышают проводимость нервно-мышечных волокон.
В случае дефектов, локализованных в нервных оболочках, препараты улучшают прохождение импульса по оставшимся, не затронутым ранее участкам. Дополнительно назначаются препараты, ускоряющие регенерацию нервов. За счет этого мышечная сила с чувствительностью сохранятся.
Препараты группы:
- Аксамон;
- Нейромидин;
- Амиридин;
- Ипигрикс.
Они имеют идентичный состав, одно активное вещества. Формы выпуска — таблетки, ампулы для инъекций. Курс лечения — 1-2 месяца.
Перечисленные препараты применяются в лечении полинейропатий разной этиологии, всех форм. Лучше они работают в комплексе, курс терапии длительный, нужен постоянный контроль.
Особенности питания при патологии
При обнаружении этого заболевания необходимо начать его лечение и скорректировать рацион питания, в зависимости от причины функционального нарушения ног.
Питание больного должно быть правильным, сбалансированным. Содержать необходимые микроэлементы, витамины, полезные жиры, углеводы и белки для поддержания всего организма в рабочем состоянии, и способность сопротивления этому заболеванию.
Стараться исключить из своего рациона еду, которая может нанести вред, и усугубить состояние этого заболевания. Например, это сильно острые, копчено-соленые или соленые блюда, разные консервы, майонез, кетчуп, магазинные соусы.
Ограничить до минимума потребление колбасных и кондитерских изделий. Не употреблять алкоголь, газированные напитки, не курить сигареты. Любая еда с красителями тоже должна быть исключена из питания.
Если причиной развития такой патологии стал сахарный диабет, то нужно подобрать специальную диету, снижающую уровень сахара в крови, и поддерживать его на нормальном уровне. При такой диете необходимо питаться часто и мелкими порциями. Рекомендовано не употреблять сладости и мучные продукты. Стараться не допускать чувство голода. Для его утоления лучше сделать перекус из легких продуктов.
Если причиной этого заболевания стало отравление организма токсичными веществами, лекарственными препаратами, алкоголем, то больному рекомендовано больше употреблять жидкости и молочных продуктов, выступающих в роли сорбентов. Употреблять продукты, богатые клетчаткой. Строго запрещено употребление спиртосодержащих напитков.
Рацион питания при нейропатии играет важную роль. При употреблении здоровой пищи и проведении лечения, возможность выздоровления увеличивается.
Нейропатия: симптомы лечения нейропатии нижних конечностей, малоберцового нерва, локтевого нерва
Закрыть- Болезни
- Инфекционные и паразитарные болезни
- Новообразования
- Болезни крови и кроветворных органов
- Болезни эндокринной системы
- Психические расстройства
- Болезни нервной системы
- Болезни глаза
- Болезни уха
- Болезни системы кровообращения
- Болезни органов дыхания
- Болезни органов пищеварения
- Болезни кожи
- Болезни костно-мышечной системы
- Болезни мочеполовой системы
- Беременность и роды
- Болезни плода и новорожденного
- Врожденные аномалии (пороки развития)
- Травмы и отравления
- Симптомы
- Системы кровообращения и дыхания
- Система пищеварения и брюшная полость
- Кожа и подкожная клетчатка
- Нервная и костно-мышечная системы
- Мочевая система
- Восприятие и поведение
- Речь и голос
- Общие симптомы и признаки
- Отклонения от нормы
- Диеты
- Снижение веса
- Лечебные
- Быстрые
- Для красоты и здоровья
- Разгрузочные дни
- От профессионалов
- Монодиеты
- Звездные
- На кашах
- Овощные
- Детокс-диеты
- Фруктовые
- Модные
- Для мужчин
- Набор веса
- Вегетарианство
- Национальные
- Лекарства
- Антибиотики
- Антисептики
- Биологически активные добавки
- Витамины
- Гинекологические
- Гормональные
- Дерматологические
- Диабетические
- Для глаз
- Для крови
- Для нервной системы
- Для печени
- Для повышения потенции
- Для полости рта
- Для похудения
- Для суставов
- Для ушей
- Желудочно-кишечные
- Кардиологические
- Контрацептивы
- Мочегонные
- Обезболивающие
- От аллергии
- От кашля
- От насморка
- Повышение иммунитета
- Противовирусные
- Противогрибковые
- Противомикробные
- Противоопухолевые
- Противопаразитарные
- Противопростудные
- Сердечно-сосудистые
- Урологические
- Другие лекарства
- Врачи
- Клиники
- Справочник
- Аллергология
- Анализы и диагностика
- Беременность
- Витамины
- Вредные привычки
- Геронтология (Старение)
- Дерматология
- Дети
- Женское здоровье
- Инфекция
- Контрацепция
- Косметология
- Народная медицина
- Обзоры заболеваний
- Обзоры лекарств
- Ортопедия и травматология
- Питание
- Пластическая хирургия
- Процедуры и операции
- Психология
- Роды и послеродовый период
- Сексология
- Стоматология
- Травы и продукты
- Трихология
- Другие статьи
- Словарь терминов
- [А] Абазия .. Ацидоз
- [Б] Базофилы .. Булимия
- [В] Вазектомия .. Выкидыш
- [Г] Галлюциногены .. Грязи лечебные
- [Д] Дарсонвализация .. Дофамин
- [Е] Еюноскопия
- [Ж] Железы .. Жиры
- [З] Заместительная гормональная терапия
- [И] Игольный тест .. Искусственная кома
- [К] Каверна .. Кумарин
- [Л] Лапароскоп .. Лучевая терапия
- [М] Магнитотерапия .. Мутация
- [Н] Наркоз .. Нистагм
- [О] Общий анализ крови .. Отек
- [П] Паллиативная помощь .. Пульс
- [Р] Реабилитация .. Родинка (невус)
- [С] Секретин
Лечение нейропатии – ишемической, туннельной, периферической, срединного, локтевого и нейропатию лучевого нерва в клинике СОЮЗ.
Хирургическое лечение
Успешное лечение зависит как от типа, так и от давности повреждения.
Лечение посттравматических нейропатий
Посттравматические нейропатии, связанные с повреждением любого нервного ствола на предплечье (локтевой, лучевой и срединный нервы), лечатся в свежие сроки путем восстановления анатомической целостности.
В этом случае показано выполнение невролиза – хирургической операции, направленной на освобождение нерва от сдавливания рубцовой тканью. Таким образом, чем раньше обратиться к специалисту с посттравматической нейропатией, тем лучше пройдет процесс лечения и тем меньше возникнет послеоперационных осложнений.
Если же после начала развития поражения прошло уже достаточно длительное время (от 2-3 месяцев), то хирургическое вмешательство будет намного объемнее. В этом случае придется либо вшивать нервы в неудобном положении верхней конечности (для снижения натяжение рука специально сгибается и разгибается в определенных суставах), либо проводить пластику (пересадку).
Чем больше проходит времени после травмы, тем больше вероятность развития нейрогенной контрактуры кисти – пораженный нерв перестает иннервировать определенные мышцы и возникают необратимые изменения в виде мышечной контрактуры. Эти контрактуры можно устранить только при помощи различных ортопедических операций, во время которых выполняется транспозиция сухожилий и мышц.
Также одним из относительно новых, но очень популярных методов хирургической коррекции или профилактики нейрогенных контрактур конечности при высоком уровне повреждения является невротизация – восстановление утраченной иннервации мышц.
Лечение компрессионных нейропатий
При раннем обращении пациента с начальными проявлениями компрессионной нейропатии возможно лечение методами консервативной терапии:
- производится шинирование (фиксация с помощью шины или ортеза) конечности в физиологическом положении
- назначаются НПВС (нестероидные противовоспалительные средства), препараты улучшающие трофику и регенерацию нервной ткани (такие как «Трентал», «Нейромидин», витамины группы В, «Прозерин»)
- физиотерапия.
Отдельной проблемой при лечении является введение гормональных препаратов в предполагаемую область компрессии нерва. Такие инъекции уместны только при идиопатической причине заболевания, потому что таким образом не устраняются объемные образования, служащие причиной заболевания.
Кроме того, в месте введения гормонального препарата всегда обнаруживается участок дистрофии и дегенерации окружающих тканей с измененной васкуляризацией и препарат может попасть в область нерва или проходящие рядом сухожилия. Все это может привести к развитию стойких контрактур кисти, неврологическим расстройствам, выраженному болевому синдрому. В своей практике мы стараемся избегать применения методов, которые могут привести к таким осложнениям.
Лечение туннельного синдрома
Самый распространенный вид поражения – ишемическая туннельная нейропатия (туннельный синдром). Это синдром запястного канала, при котором срединный нерв, находящийся в карпальном канале, сдавливается либо утолщенной стенкой этого канала, либо какими-то объемными образованиями (опухолью). Также он может сдавливаться за счет измененных оболочек сухожилий-сгибателей.
Если сдавливание происходит на уровне карпального канала, самый распространенный вид лечения ишемической нейропатии локтевого нерва – это рассечение стенки карпального канала.
Рассечение выполняется либо открытым способом (открытый релиз), либо при помощи эндоскопических технологий. Отличие между этими хирургическими методами лечения заключается только в размере оперативного доступа. Использование эндоскопии позволяет проводить операции через небольшие разрезы, но при открытом релизе удается визуализировать весь канал, что дает лучший обзор и позволяет убедиться в отсутствии объемных образований.
Лечение синдрома кубитального канала
Вторым по распространенности синдромом ишемической нейропатии является синдром кубитального канала. Это ишемическая нейропатия локтевого нерва, который проходит на уровне локтевого сустава в кубитальном канале, образованным локтевой костью и соединительно-тканной «перемычкой».
В зависимости от измененности стенок канала, возможны различные варианты лечения – от простого рассечения стенки канала соединительно-тканной перемычки до транспозиции нерва в неизмененные ткани. Например, если есть деформация в области костных стенок этого канала, есть необходимость в перемещении локтевого нерва в ладонную сторону относительно локтевого сустава.
Еще один вид компрессионной нейропатии – ишемическая нейропатия локтевого нерва на уровне канала Гийона. Этот канал расположен на кисти (также как и запястный) и образуется костями запястья и соединительно-тканной перемычкой. Эта патология возникает достаточно редко и лечится путем декомпрессии канала (рассечением одной из его стенок).
Выбор анестезиологического пособия зависит от вида и объема операции – если это простой вариант рассечения стенки канала, то достаточно проводниковой анестезии. При более длительных и серьезных операциях предпочтителен общий наркоз.
Дополнительное лечение
В послеоперационном периоде обязательна иммобилизация оперированной конечности в физиологическом положении (при компрессионных нейропатиях или при пластики нервов). При сшивании с небольшим натяжением, целесообразна фиксация в вынужденном положении, при котором натяжение нерва будет наименьшим.
В процессе лечения нейропатии, вне зависимости от причины поражения, нужно применять и медикаментозную терапию:
- обязательно назначаются витамины группы В, препараты «Трентал», «Прозерин», который улучшает нейро-мышечную передачу, «Нейромидин», «Дибазол» в минимальных дозах
- лечение должно сопровождаться иммобилизацией прооперированной конечности (до 3 недель) для минимизации образования рубцов в области операции. Кроме того, иммобилизация необходима для снижения риска разрыва шва в послеоперационном периоде
- также необходимо проведение адекватной лечебной физкультуры, цель которой заключается в профилактике развития контрактур в оперированной конечности и применение физиотерапии, которая будет направлена на уменьшение образования рубцовой ткани в области операции
Для оценки динамики восстановления поврежденного нерва после операции необходимо периодически производить электронейромиографию.
Невропатия лучевого нерва: причины, симптомы, лечение
Невропатия лучевого нерва (син. неврит лучевого нерва) – это поражение подобного сегмента, а именно: метаболическое, посттравматическое, ишемическое или компрессионное, локализующееся на любом его участке. Заболевание считается самым распространенным среди всех периферических мононевропатий.
Онлайн консультация по заболеванию «Невропатия лучевого нерва».
Задайте бесплатно вопрос специалистам: Невролог, Травматолог.В подавляющем большинстве случаев в качестве предрасполагающего фактора выступают патологические причины. Однако есть ряд физиологических источников, например, неправильная поза руки во время сна.
Клиническая картина включает в себя специфические проявления, а именно: симптом «висячей кисти», понижение или полное отсутствие чувствительности области от плеча до тыльной поверхности среднего и безымянного пальца, а также мизинца.
Для установления правильного диагноза зачастую бывает достаточно проведения неврологического осмотра. Однако может потребоваться широкий спектр инструментальных диагностических процедур.
Лечение очень часто ограничивается применением консервативных терапевтических методик, среди которых: прием лекарственных препаратов и выполнение упражнений лечебной гимнастики.
Опираясь на международную классификацию заболеваний десятого пересмотра, подобная патология обладает отдельным шифром – код по МКБ-10: G56.3.
Главная причина, на фоне которой наиболее часто развивается невропатия лучевого нерва – его длительное сдавливание, а это происходит из-за влияния следующих факторов:
- неправильная или неудобная поза для сна;
- длительное сдавливание руки жгутом;
- сдавливание верхних конечностей костылями;
- проведение инъекций в наружную часть плеча – это возможно лишь при аномальной локализации нерва;
- многократное или длительное резкое сгибание верхних конечностей в локте во время бега;
- ношение наручников.
Однако такое заболевание также может развиваться из-за патологических источников, а именно:
Из этого следует, что диагностировать и лечить невропатию может не только невролог, но также травматолог, ортопед и спортивный медик.
В зависимости от места локализации, невропатия лучевого нерва руки может повреждать такие области нейроволокон, как:
- Подмышечная впадина – такой разновидности свойственно появление паралича разгибательных мышц предплечья, а также ослабление их сгибания и атрофия трехглавой мышцы.
- Средняя треть плеча – считается наиболее распространенной формой недуга.
- Область локтевого суставного сочленения – поражение в описываемой зоне называется «синдром теннисного локтя». По причине дистрофических изменений в области крепления связок в локтевом суставе, разгибательных мышцах кисти и пальцев, заболевание приобретает хроническое течение.
- Запястье.
От места компрессии нерва зависит клиническая картина подобной патологии.
Основываясь на вышеуказанных этиологических факторах, существует несколько типов заболевания, отличающихся по происхождению:
- посттравматическая форма;
- ишемическая невропатия;
- метаболическая разновидность;
- компрессионно-туннельная форма;
- токсический тип.

Лучевой нерв
Как было сказано выше, симптоматика такого расстройства во многом определяется местом локализации компрессии нерва. Поражение в зоне подмышечной впадины развивается достаточно редко и имеет второе название – «костыльный паралич».
Для такой формы характерны следующие признаки:
- трудности с разгибанием кисти;
- симптом «висячей кисти» – кисть свисает при попытке поднять руку вверх;
- нарушение разгибательного локтевого рефлекса;
- снижение чувствительности большого и указательного пальца;
- онемение и парестезия;
- чувство «мурашек» на коже.
Если повреждена средняя треть плеча, то симптоматика будет представлена:
- незначительным нарушением разгибания предплечья;
- сохранением разгибательного рефлекса;
- отсутствием разгибательных движений кисти и пальцев больной руки;
- легким нарушением чувствительности в области плеча;
- полной утратой чувствительности с тыльной стороны кисти.
Повреждение лучевого нерва в зоне локтя способствует появлению таких внешних признаков, как:
- болевой синдром в зоне разгибательных мышц предплечья;
- возникновение болевых ощущений во время сгибания или вращения кистью;
- боли при активном разгибании фаланг пальцев;
- ярко выраженные боли в зоне верхней части предплечья и в локте;
- ослабление и понижение тонуса разгибательных мышц предплечья.
Невропатия лучевого нерва в области запястья обладает следующей клинической картиной:
- синдром Зудека-Турнера;
- радикальный туннельный синдром;
- онемение тыльной части кисти;
- жгучие боли в большом пальце – болезненность очень часто распространяется на предплечье или плечо больной конечности.
Подобные внешние проявления при протекании такого недуга могут возникнуть у абсолютно каждого человека,независимо от половой принадлежности и возрастной категории.

Висячая кисть
Основным методом диагностирования выступает неврологический осмотр. Тем не менее с точностью подтвердить диагноз, а также установить его причины поможет только комплексное обследование организма.
Прежде всего, клиницисту следует самостоятельно выполнить несколько манипуляций:
- изучить историю болезни – для поиска главного патологического этиологического источника;
- собрать и проанализировать жизненный анамнез – для выявления факта влияния более безобидных причин;
- провести физикальный и неврологический осмотр, включающий в себя наблюдение за пациентом при выполнении им простейших движений руками;
- детально опросить пациента для составления врачом полной симптоматической картины и выяснения степени выраженности характерных клинических проявлений.
Что касается лабораторных исследований, то они ограничиваются осуществлением:
- гормональных тестов;
- общеклинического анализа крови;
- биохимии крови;
- общего анализа урины.
Инструментальные диагностические мероприятия включают в себя:
- элекромиографию;
- электронейрографию;
- КТ и МРТ;
- рентгенографию больной конечности.
Дополнительными мерами диагностирования являются консультации у ортопеда, эндокринолога и травматолога.
Невропатию лучевого нерва в обязательном порядке следует дифференцировать от:
- корешкового синдрома;
- невропатии локтевого нерва;
- неврита срединного нерва.
Терапия такого заболевания проводится преимущественно консервативными методиками, среди которых:
- прием лекарственных препаратов;
- физиотерапия;
- ЛФК.
Медикаментозное лечение предполагает применение:
- противовоспалительных нестероидных средств;
- противоотечных веществ;
- сосудорасширяющих лекарств;
- биостимуляторов;
- антихолинэстеразных препаратов;
- витаминных комплексов.
Также могут потребоваться новокаиновые и кортизоновые блокады.
Среди физиотерапевтических процедур стоит выделить:
- иглорефлексотерапию;
- лекарственный электрофорез;
- электромиостимуляцию;
- магнитотерапию;
- озокерит;
- грязевые аппликации.

Иглорефлексотерапия
Хорошие результаты в комплексной терапии показывает лечебный массаж. При этом важно учитывать, что на все время лечения необходимо ограничить функциональность больной верхней конечности.
При нормализации состояния больного, клиницисты рекомендуют проводить мероприятия лечебной гимнастики.
Самые эффективные упражнения:
- Согнуть руку в локте, при этом лучше всего упереть ее о стол. Большой палец опускать, одновременно указательный поднимать. Выполнять подобные движения следует поочередно по 10 раз.
- Руку располагают так же, как и для вышеуказанного занятия. Указательный палец опускают, а средний поднимают. Количество выполнений – не менее 10 раз.
- Основные фаланги четырех пальцев захватить пальцами здоровой конечности, затем их сгибать и разгибать здоровой рукой 10 раз. Потом повторить те же движения для другой руки тоже 10 раз.
- Собирать в кулак пальцы поврежденной конечности и выпрямлять их – повторять это нужно 10 раз.
Не менее эффективной является гимнастика, проводимая в воде, при которой все движения повторяются по 10 раз.
Основные упражнения:
- Каждый сегмент больной руки поднимают и опускают здоровой рукой.
- Отдельно взятый палец поврежденной конечности отводят назад здоровой рукой. Движение лучше всего начинать с большого пальца.
- Каждым пальцем выполняют круговые движения в разные стороны.
- Поднимают и опускают 4 пальца, кроме большого, при этом выпрямляют их в зоне основных фаланг.
- Кисть поднимают здоровой рукой и опускают на ребро ладони так, чтобы мизинец оказался снизу. После этого выполняют по и против часовой стрелки круговые движения лучезапястных суставов, придерживая кисть за кончики 3-5 пальцев.
- Кисть ставят вертикально на согнутые в воде основные фаланги пальцев. Здоровой рукой сгибают и выпрямляют пальцы в каждой фаланге.
- Ставят кисть, как указано выше, затем сгибают пальцы. Выпрямлять их следует пружинящими движениями.
- На дно ванны кладут полотенце, которое необходимо захватить и сжать в руке.
- Захватывают больной конечностью резиновые предметы разного размера и сжимают их.
К хирургическому вмешательству обращаются только тогда, когда причиной недуга послужила какая-либо травма или же по иным индивидуальным показаниям. При этом выполняют невролиз или пластику нерва.
При своевременно начатой терапии восстановить функционирование лучевого нерва в полной мере удается за 1-2 месяца.
Сроки выздоровления диктуются следующими факторами:
- глубина поражения описываемого сегмента;
- степень тяжести протекания заболевания на момент начала лечения;
- возрастная категория больного и индивидуальные особенности организма.
Крайне редко патология приобретает хронический характер.
Чтобы не возникла невропатия лучевого нерва, необходимо придерживаться нескольких несложных рекомендаций.
Профилактические мероприятия включают в себя:
- избегание каких-либо травм и переломов верхних конечностей;
- занятие удобной позы для сна;
- отказ от вредных привеска, в частности, от распития алкогольных напитков;
- недопущение ситуации, при которой понадобится долго сжимать руку жгутом, наручниками или костылями;
- раннее диагностирование и устранение заболеваний, которые могут спровоцировать возникновение подобного нарушения;
- регулярное прохождение (не реже 2 раз в год ) всестороннего обследования в клинике.
Прогноз описываемой патологии преимущественно благоприятный, в особенности при проведении комплексной терапии и соблюдении всех рекомендаций лечащего врача. Недуг не приводит к осложнениям, однако, это не означает, что не возникнут последствия болезни-провокатора.
Посттравматическая невропатия лучевого нерва
Содержание статьи
Мы предлагаем современные и действенные способы хирургического лечения нейропатий. Операции аналогичного профиля требуют особенной подготовки в нашей клинике их проводит хирург, специализирующийся на болезнях кисти и владеющий огромным практическим опытом в данной области.
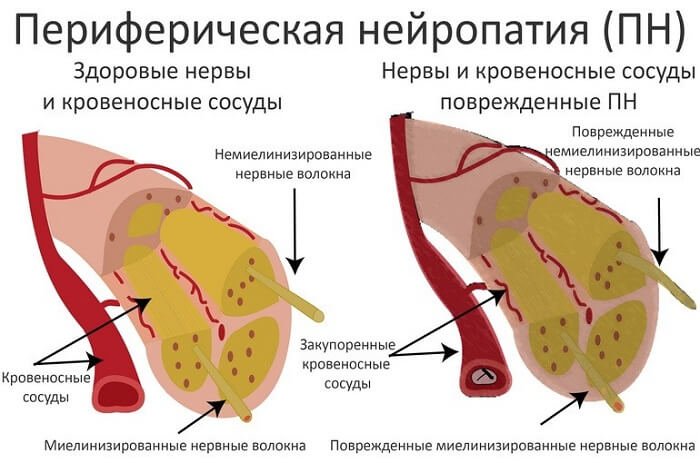
Нейропатия это часто видящаяся патология, проявляющаяся поражением нерва. Со своей стороны, периферическая нейропатия это нейропатия любого из периферических нервов.
Периферическая посттравматическая нейропатия. Поражение происходит в следствии травмы (ушиба, пореза, перелома). Кроме того в случае если нерв не был поврежден в следствии прямого действия, то рубцовые процессы, каковые появляются в области заживления раны, смогут его сдавливать. Чаще всего видящиеся патологии этого типа нейропатия локтевого нерва, кожный покров лучевого нерва и нейропатия срединного нерва.
Периферическая компрессионная нейропатия. Проявляется при сдавливании нервного ствола в пределах разных узких каналов, в большинстве случаев, карпального и кубитального. Как мы знаем, что значительно чаще данная патология появляется у людей страдающих ревматоидным артритом, деформирующим артрозом, тиреоидитом, сахарным диабетом. Довольно часто она появляется и по окончании переломов лучевой кости руки в обычном месте. Конкретно в канале нерв может сдавливаться утолщенной стенкой канала, деформированной по окончании перелома либо на фоне деформирующего артроза костной стенкой канала, мышцами, если они проходят в канале, утолщенными оболочками сухожилий при теносиновите, опухолями, синовиальными кистами.
В случае если у вас периферическая нейропатия, симптомы, появляющиеся наряду с этим заболевании, очень свойственны:
- понижение чувствительности (онемение)
- мышечная атрофия
Больные, как правило, жалуются на онемение в пальцах кисти, время от времени усиливающееся по ночам, понижение силы схвата кисти, парестезии, время от времени гиперестезии, наличие отека кисти.
Диагностика нейропатии
Диагностика содержится, первым делом, в визуальном осмотре, направленном на:
- выявление территорий пониженной либо повышенной чувствительности
- наличия синдрома Тинеля
- нарушения дискриминационной чувствительности (способности воспринять и различить два однообразных раздражителя, в один момент наносимых на кожу).
Помимо этого, для диагностики компрессионной нейропатии срединного нерва на уровне карпального канала (синдром карпального канала) проводится тест Фалена. Он считается положительным, в случае если при большом сгибании кисти в кистевом суставе, улучшается онемение (сгибательная поверхность 1-4 пальцев). Кроме этого на протяжении осмотра возможно выяснить атрофию мышц. Чаще моторные нарушения проявляются позднее сенсорных расстройств.
По окончании первичного осмотра и сбора анамнеза, назначается проведение инструментального обследования:
- Одним из действенных диагностических способов есть электронейромиография. потому, что с ее помощью возможно выяснить прохождение импульса по нерву. Эти сведенья разрешают делать выводы о степени поражения (полное либо неполное) и уровня компрессии.
- Ультрасонография и ультразвуковое изучение для визуализации.
- Более хорошим вариантом визуализации есть исполнение магнитно-резонансной томографии. которая дает более четкую картину. В случае если мы подозреваем наличие какого-либо объемного образования, то магнитно-резонансная томограмма дает полное представление о виде, размере и месте локализации этого образования.
- Кроме этого имеется вывод о необходимости исполнения доплеровской флоуметрии в предоперационном периоде и по окончании операции для подтверждения динамики восстановления.
Основываясь на взятых данных, мы выбираем нужный вид хирургического лечения периферической нейропатии.
Хирургическое лечение
Успешное лечение зависит как от типа, так и от давности повреждения.
Лечение посттравматических нейропатий
Посттравматические нейропатии, связанные с повреждением любого нервного ствола на предплечье (локтевой, лучевой и срединный нервы), лечатся в свежие сроки методом восстановления анатомической целостности.
В этом случае продемонстрировано исполнение невролиза операции , направленной на освобождение нерва от сдавливания рубцовой тканью. Так, чем раньше обратиться к эксперту с посттравматической нейропатией, тем лучше пройдет процесс лечения и тем меньше появится послеоперационных осложнений.
В случае если же по окончании начала развития поражения прошло уже достаточно долгое время (от 2-3 месяцев), то хирургическое вмешательство будет намного объемнее. В этом случае придется или вшивать нервы в неудобном положении верхней конечности (для понижения натяжение рука намерено сгибается и разгибается в определенных суставах), или проводить пластику (пересадку).
Чем больше проходит времени по окончании травмы, тем больше возможность развития нейрогенной контрактуры кисти пораженный нерв перестает иннервировать определенные мускулы и появляются необратимые трансформации в виде мышечной контрактуры. Эти контрактуры возможно устранить лишь при помощи разных ортопедических операций, на протяжении которых выполняется транспозиция сухожилий и мышц.
Кроме этого одним из относительно новых, но весьма популярных способов хирургической коррекции либо профилактики нейрогенных контрактур конечности при большом уровне повреждения есть невротизация восстановление потерянной иннервации мышц.
Лечение компрессионных нейропатий
При раннем обращении больного с начальными проявлениями компрессионной нейропатии вероятно лечение способами консервативной терапии:
- производится шинирование (фиксация посредством шины либо ортеза) конечности в физиологическом положении
- назначаются НПВС (нестероидные противовоспалительные средства), препараты улучшающие трофику и регенерацию нервной ткани (такие как Трентал, Нейромидин, витамины группы В, Прозерин)
- физиотерапия .
Отдельной проблемой при лечении есть введение гормональных препаратов в предполагаемую область компрессии нерва. Такие инъекции уместны лишь при идиопатической причине заболевания, по причине того, что так не устраняются объемные образования, служащие обстоятельством заболевания.
Помимо этого, в месте введения гормонального препарата постоянно обнаруживается участок дистрофии и дегенерации окружающих тканей с поменянной васкуляризацией и препарат может попасть в область нерва либо проходящие рядом сухожилия. Все это может привести к формированию стойких контрактур кисти, неврологическим расстройствам, выраженному болевому синдрому. В своей практике мы стараемся избегать применения способов, способные привести к таким осложнениям.
Лечение туннельного синдрома
Самый популярный вид поражения ишемическая туннельная нейропатия (туннельный синдром). Это синдром запястного канала, при котором срединный нерв, находящийся в карпальном канале, сдавливается или утолщенной стенкой этого канала, или какими-то объемными образованиями (опухолью). Кроме этого он может сдавливаться за счет поменянных оболочек сухожилий-сгибателей.
В случае если сдавливание происходит на уровне карпального канала, самый популярный вид лечения ишемической нейропатии локтевого нерва это рассечение стены карпального канала .
Рассечение выполняется или открытым методом (открытый релиз), или при помощи эндоскопических технологий. Отличие между этими хирургическими способами лечения содержится лишь в размере своевременного доступа. Применение эндоскопии разрешает проводить операции через маленькие разрезы, но при открытом релизе удается визуализировать целый канал, что дает лучший обзор и разрешает убедиться в отсутствии объемных образований.
Лечение синдрома кубитального канала
Вторым по распространенности синдромом ишемической нейропатии есть синдром кубитального канала. Это ишемическая нейропатия локтевого нерва, который проходит на уровне локтевого сустава в кубитальном канале, грамотным локтевой костью и соединительно-тканной перемычкой.
В зависимости от измененности стенок канала, вероятны разные варианты лечения от несложного рассечения стены канала соединительно-тканной перемычки до транспозиции нерва в неизмененные ткани. К примеру, в случае если имеется деформация в области костных стенок этого канала, имеется необходимость в перемещении локтевого нерва в ладонную сторону относительно локтевого сустава.
Еще один вид компрессионной нейропатии ишемическая нейропатия локтевого нерва на уровне канала Гийона. Данный канал расположен на кисти (кроме этого как и запястный) и образуется костями запястья и соединительно-тканной перемычкой. Эта патология появляется достаточно редко и лечится методом декомпрессии канала (рассечением одной из его стенок).
Выбор анестезиологического пособия зависит от вида и объема операции в случае если это простой вариант рассечения стены канала, то достаточно проводниковой анестезии. При более долгих и важных операциях предпочтителен неспециализированный наркоз.
Дополнительное лечение
В послеоперационном периоде обязательна иммобилизация оперированной конечности в физиологическом положении (при компрессионных нейропатиях либо при пластики нервов). При сшивании с маленьким натяжением, целесообразна фиксация в вынужденном положении, при котором натяжение нерва будет мельчайшим.
В ходе лечения нейропатии, вне зависимости от обстоятельства поражения, необходимо использовать и медикаментозную терапию:
- в обязательном порядке назначаются витамины группы В, препараты Трентал, Прозерин, который усиливает нейро-мышечную передачу, Нейромидин, Дибазол в минимальных дозах
- лечение должно сопровождаться иммобилизацией прооперированной конечности (до 3 недель) для минимизации образования рубцов в области операции. Помимо этого, иммобилизация нужна для понижения риска разрыва шва в послеоперационном периоде
- кроме этого нужно проведение адекватной лечебной физкультуры, цель которой содержится в профилактике развития контрактур в оперированной конечности и использование физиотерапии, которая будет направлена на уменьшение образования рубцовой ткани в области операции
Для оценки динамики восстановления поврежденного нерва по окончании операции нужно периодически создавать электронейромиографию.
Повреждение сенсорного нерва. Посттравматическая невропатия
20.07.2018
Автор статьи — Дахно Л.А.
кандидат медицинских наук, врач стоматолог-хирург, врач рентгенолог.
Посттравматическая невропатия системы тройничного нерва – это сенсорные нарушения с или без невропатической боли, часто приводящие к функциональным и психологическим последствиям.
Тройничный нерв — самый большой сенсорный нерв в организме и именно он ответственный за орофациальную область. Ятрогенные травмы тройничного нерва (trigeminalnerveinjuries -TNI) приводят к боли у 70% пациентов, что в свою очередь приводит к функциональным нарушениям речи, питания, поцелуев, бритья, нанесения макияжа, чистки зубов и т.д., а значит существует негативное влияние на самооценку, качество жизни и психологию пациента.
Нужно понимать, что после повреждения тройничного нерва полное выздоровление происходит редко, за исключением случаев незначительной травмы, поэтому очень важно сохранить доверительные отношения между стоматологом и пациентом и не давать ложных заверений о полном выздоровлении.
Повреждение нерва может возникать во время проведения любых стоматологических манипуляций: инъекций местной анестезии, удаления зуба мудрости, эндодонтического лечения, а также на всех этапах имплантации — от введения анестетика и подготовки ложа имплантата до внедрения имплантата, аугментации кости и/или отека мягких тканей после операции.
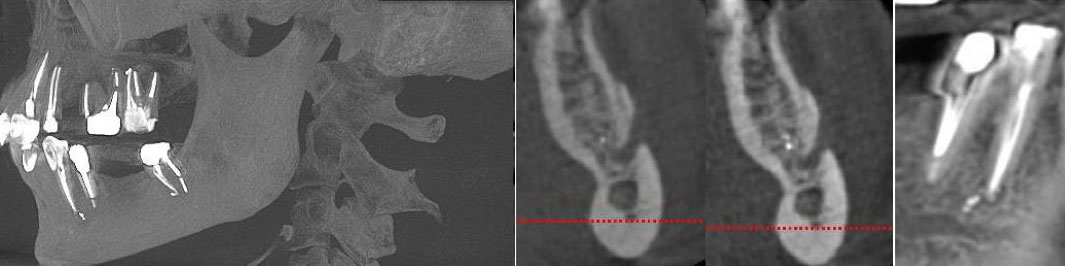
Рис. 1 Клинический случай. На изображениях компьютерной томографии КЛКТ визуализируются фрагменты силера, которые непосредственно прилежат к просвету нижнечелюстного канала в области ментального отверстия. Жалобы пациента на парестезию и болезненные ощущения от прикосновений и ветра в области подбородка и нижней губы слева, которые появились после эндодонтического лечения 34 зуба. Через 6 месяцев — парез (двигательное нарушение) левой половины нижней губы, что привело к невозможности полноценного питья и еды (пациентка удерживает губу пальцами во время приёма пищи во избежание выпадения пищи и жидкости изо рта) и, как следствие, стрессовое расстройство сопровождающееся беспокойством, страхом и приступами гнева.
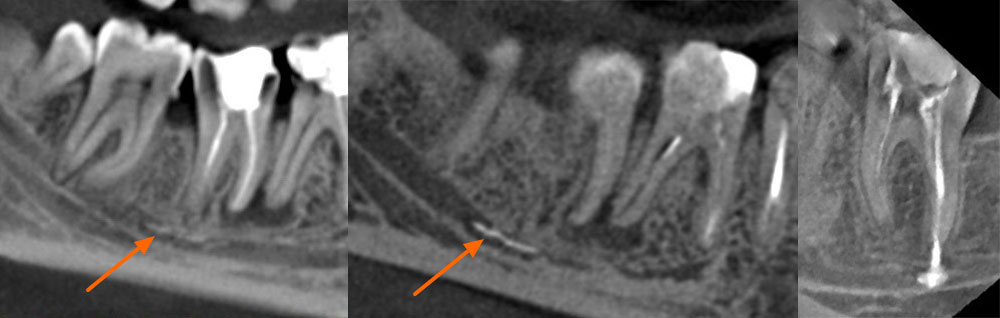
Рис 2. Выведение силера в нижнечелюстной канал в результате отсутствия апикального упора
Что касается имплантации — боль во время препарирования кости пилотным сверлом может быть показателем близости нерва и, если это не учесть немедленно (принять решение о внедрении более короткого имплантата), можно получить постоянное повреждение нерва.
Повреждение нерва во время имплантации связано прежде всего с предоперационными факторами, включая плохое предоперационное планирование, что приводит к неточным измерениям и неверному выбору места имплантации и типа имплантата (диаметр и длина).
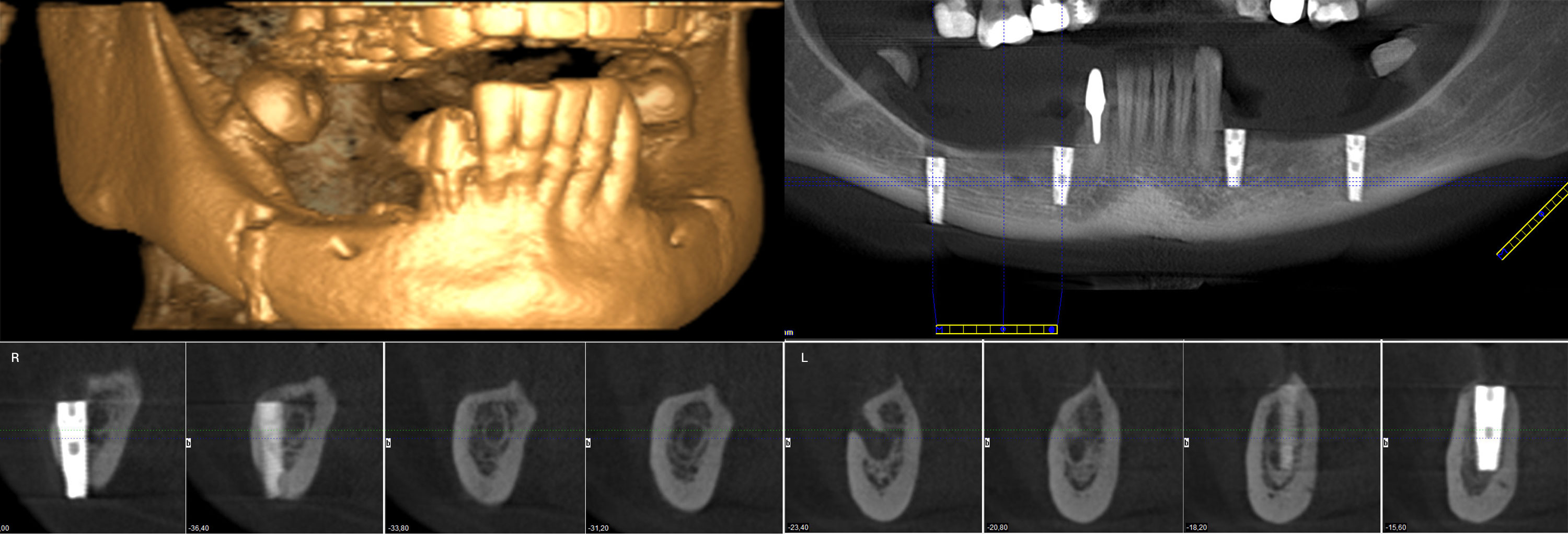
Рис 3а. Ошибка планирования.
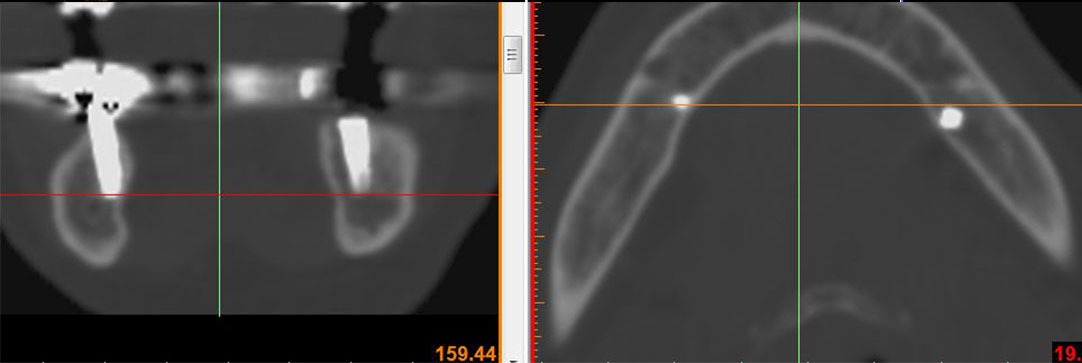
Рис 3б. Неверный выбор длины имплантатов.
Рис 3-а,б. Изображения КЛКТ двух клинических случаев демонстрируют повреждение нерва связанное с имплантацией. Имплантаты внедрены непосредственно в канал нижнего альвеолярного нерва, что связано с ошибками предоперационного планирования.
Привычка тщательно планировать имплантацию на основе данных компьютерной томографии, проводить имплантацию под инфильтрационной анестезией с помощью хирургических шаблонов, делать интраоперационный рентгенконтроль и использовать стоперы сверла (ограничители сверления) может свести к минимуму возможную травму нерва во время имплантации.
Любые повреждения (проникновение или компрессия), а также кровоизлияния в нижнечелюстной канал приводят к острой и часто тяжелой интраоперационной боли невралгического типа и крайне важно, чтобы врач использовал соответствующий протокол инфильтрационной местной анестезии для того, чтобы пациент мог указать на близость хирургических инструментов к нижнечелюстному каналу.
Поскольку имплантация – это хирургия выбора, травму нерва, которая приводит к потенциально необратимым последствиям даже после повторного хирургического вмешательства (извлечение имплантата) можно всегда избежать.
Физиологические последствия повреждения сенсорного нерва являются немедленными и часто необратимыми. Нижний альвеолярный нерв проходит в костном канале, который может подвергнуться компрессии и повреждению ишемического типа. Сжатие периферических сенсорных нервов в течение 6 часов может вызвать атрофию нервных волокон.
Ишемия сама по себе даже без прямого повреждения нерва вызовет достаточное воспаление и повреждение нерва, которое может привести к постоянному поражению нерва.
Рис 4. Сагиттальные срезы КЛКТ демонстрируют допустимое соотношение имплантанта с просветом канала нижнего альвеолярного нерва, однако клиническая картина соответствует ишемии, которая вызвала боль и парестезию. В течении первых суток принято клиническое решение об удалении имплантата и назначении медикаментозного лечения.
Через три месяца после травмы нижнего альвеолярного нерва произойдут уже постоянные изменения нервной системы как центральные так и периферические, которые вряд ли будут поддаваться хирургическому лечению или реагировать на медикаментозное лечение и периферические вмешательства.
Когда возникает повреждение нерва, клиницист должен уметь распознавать тип и степень травмы, обеспечить наиболее подходящую послеоперационную помощь и уметь дать рекомендации.
Виды повреждений нервов:
— полная или частичная резекция нерва (перерезание),
— компрессия, разможжение, растяжение, ущемление, тепловые и ишемические повреждения.
Суммарный сенсорный дефицит может варьироваться от незначительной потери чувствительности до постоянной, тяжелой и изнурительной болевой дисфункции, но чаще всего сочетается анестезия, парестезия (безболезненное измененное ощущение), дизестезия (неудобное измененное ощущение) и невропатическая боль.
В настоящее время не существует у стоматолога стандартизированного протокола для диагностики и лечения повреждений нервов после имплантации.
Мы попробуем заполнить этот пробел.
Посттравматическое повреждение сенсорного нерва. Терминология.
Ассоциация по изучению боли стандартизировала номенклатурную систему, которая определяет наиболее часто используемые невросенсорные описательные термины Classification of Chronic Pain, Second Edition: International Association for the Study of Pain Task Force on Taxonomy, ed.: H Merskey and N. Bogduk. IASP Press IASP Council in Kyoto, November 29-30-2007.
- Парестезия — не болезненное измененное ощущение. Может описываться пациентами как мурашки, легкое ощущение жжения или покалывания. НОВЫЕ ощущения — растягивание, тянущие ощущения.
- Дизестезия — извращенные ощущения. Аномальные, иногда неприятные ощущения, испытываемые человеком с частичным повреждением чувствительных нервных волокон во время прикосновения к коже.
— Неприятное ненормальное ощущение, спонтанное или спровоцированное.
Примечание: дизестезия — это не боль, когда больно и не парестезия. Особые случаи дизестезии — гипералгезия и аллодиния. Дизестезия всегда должна быть неприятной, а парестезия не должна быть неприятной, хотя признается, что граница может создавать определенные трудности, когда речь идет о том, приятные или неприятные эти ощущения. Всегда следует указать, являются ли ощущения спонтанными или спровоцированными. - Невропатическая боль (IASP) — боль, вызванная поражением или заболеванием соматосенсорной нервной системы.
- Невропатия (IASP) — нарушение функции или патологическое изменение в нерве: в одном нерве — мононейропатия; в нескольких нервах — мононейропатический мультиплекс; если диффузная и двусторонняя — полинейропатия.
Примечание: Неврит является особым случаем нейропатии и в настоящее время термин предназначен для воспалительных процессов, влияющих на нервы.
— чувствительный (прикосновение, тепло, боль)
— двигательный (движение). - Аллодиния — боль от непагубных стимулов (боль при лёгком прикосновении / на холоде / в жару). Появление боли в ответ на стимул, который у здоровых людей ее не вызывает. Термическая аллодиния, особенно холодовая аллодиния — особенность экстраорального дерматома у пациентов с IANIs. Некоторые пациенты сообщают о сниженной вкусовой и тепловой чувствительности. Извращение чувствительности характеризуется повышенным порогом чувствительности и увеличенной длительностью восприятия, отсутствием точной локализации ощущений имеющих неприятный характер, склонностью к иррадиации. Боль продолжается при удалении стимула.
- Гипералгезия — повышенная чувствительность к болевым раздражителям
- Анестезия — онемение
- Гиперестезия и Гипостезия — это термины, которые часто используются для описания изменений чувствительности в большую или меньшую сторону соответственно.

Рис. 5 Анатомия II (верхнечелюстной) и III (нижнечелюстной) веток тройничного нерва. Важно заметить, что ветви верхнего альвеолярного нерва ретроградно «вливаются» в подглазничный нерв, что объясняет симптоматику отека и боли подглазничной области при повреждении верхнего зубного сплетения.
Посттравматическая сенсорная невропатия – это боль, развивающаяся после медицинского вмешательства (операция, лечение, анестезия), минимальной продолжительностью 2 месяца при этом исключены другие причины боли (инфекция, стойкая малигнизация, неправильное диагностирование и др.), также должна быть исключена предоперационная боль от других причин.
Важно добавить, что невропатическая область не обязательно должна четко указываться пациентом, однако около 80% пациентов могут локализовать и указать на невропатический участок.
ЗДЕСЬ можно больше прочитать о частоте «фантомной зубной боли» (атипичная одонтальгия) после эндодонтического лечения, которая классифицируется как стойкая дентоальвеолярная боль (persistent dentoalveolar pain PDAP тип 2) и встречается до 3% случаев.
Факторы, влияющие на неврологический ответ при травме нерва
— Необходимо проводить предоперационный скрининг невропатической боли. Предшествующая невропатическая зубная боль (PDAP тип 1), которая существует до операции, может быть вызвана множеством различных системных состояний, принимаемыми медикаментами и другими поражениями. Крайне важно, чтобы хирурги признавали предхиругические невропатические состояния, поскольку невропатическая боль не реагирует на хирургическое вмешательство, а часто может привести и к ухудшению боли. Кроме того, плохо контролируемая предоперационная боль и повреждение нерва могут вызвать хроническую послеоперационную боль.
— Основными показателями прогнозирования хронической постхирургической боли являются психологические факторы, в том числе уровень беспокойства, невротизм (фундаментальная черта личности в психологии, характеризуется тревожностью, страхом, быстрой сменой настроения, фрустрацией и чувством одиночества. Считается, что невротические люди хуже справляются со стрессом, склонны преувеличивать отрицательную сторону той или иной ситуаций.), катастрофизация и интроверсия. Таким образом, у врача есть возможность не проводить хирургию выбора (имплантацию) у таких пациентов, а принять решение в пользу альтернативого плана лечения.
— Концентрация используемого анестетика — до 2% лидокаин — принятый стандарт, т.к. более высокая концентрация обладает бо́льшым нейротоксичным эффектом, что может стать причиной постоянной нейропатии. Избегайте использования нескольких (повторных) анестезирующих блокад в одной области по той же причине.
— Предоперационный медицинский осмотр должен исключить следующие заболевания: Болезнь Рейно, Эритромелалгию (болезнь Митчелла), Синдром раздраженного кишечника (IBS), Мигрени, Фибромиалгию.
— Локализация хирургии — это еще один фактор, связанный с неврологическим ответом. Травма в дистальном отделе челюсти более значительна (например, область угла и ветви челюсти) чем в области ментального отверстия, т. к. чем ближе проксимальный участок повреждения нерва, тем выше риск повреждения клеток ганглия тройничного нерва и инициирование ретроградных эффектов дифференцировки в центральную нервную систему.
Таким образом, тщательное собеседование и обследование пациента, детальное предварительное планирование имплантации на основе данных КЛКТ, соответствующая визуализация плана имплантации и использование хирургических шаблонов, выбор оптимальных размеров имплантатов с расширенными зонами безопасности, использование ограничителей свёрления и, конечно, опытная команда врачей, которые проведут имплантацию с последующим ранним послеоперационным наблюдением — все эти факторы будут способствовать более безопасной практике и оптимизации результатов для пациента.
Особенности проявлений ятрогенного повреждения тройничного нерва
- Болевой дискомфорт, изменение ощущений, онемение (анестезия).
- Функциональные последствия — пациенты, испытывающие боль от прикосновения или холода, часто испытывают трудности с ежедневными функциями: поцелуи, общение, речь, еда и питье и т. д. https://www.ncbi.nlm.nih.gov/pubmed/22677874
- Психологические последствия — у пациентов развиваются различные беспокойства, страх, гнев, посттравматическое стрессовое расстройство. Психологические расстройства могут усугубляться в тех случаях, если до медицинского вмешательстване не было подписано информированное осознанное согласие на имплантацию, эндодонтическое лечение, ортогнатическую хирургию и т. д., где конкретно указано о возможном повреждении нерва.
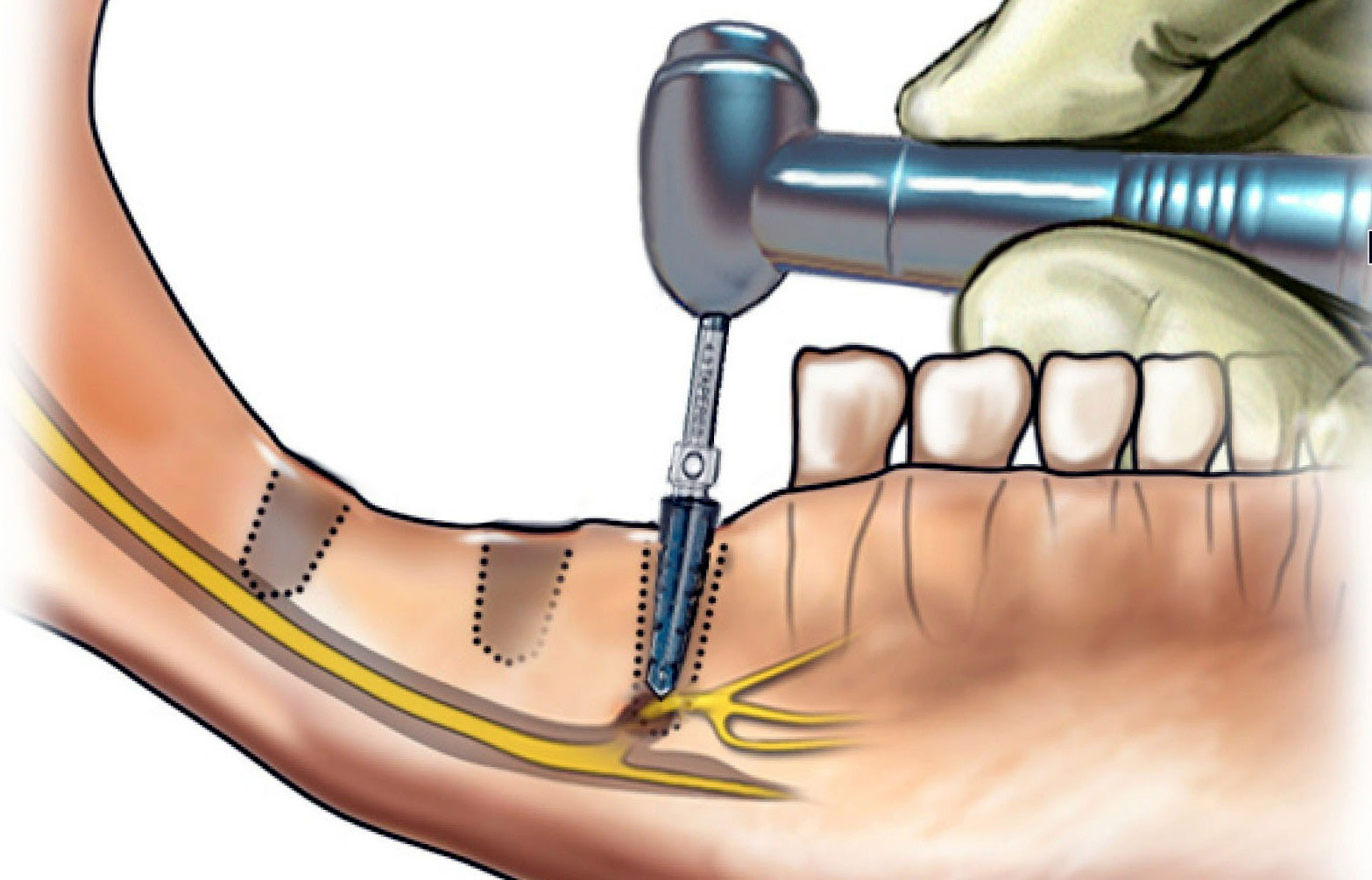
Рис. 6. Схематическое изображение соотношения веток нижнего альвеолярного нерва с формируемым ложе имплантата. Боль во время сверления — важный диагностический критерий близости нерва.
Клинический алгоритм определения посттравматической нейропатии
Анкета оценки нейропатии тройничного нерва
Важно! Сильная боль, испытываемая во время лечебных манипуляций — может быть подтверждением вероятной травмы нерва.
- История первичного возникновения боли.
- Развитие боли.
- Продолжительность боли.
- История регулярной боли SOCRATES (Site, Onset, Character, Radiation, Associated signs, Timing, Exacerbating and relieving factors, Severity) — Локализация, Возникновение (частота возникновения приступов), Характер, Иррадиация, Связанные симптомы, Продолжительность, Факторы обострения и облегчения (что усиливает и купирует боль), Тяжесть боли.
- Психологический скрининг.
- Функциональный скрининг (влияние на повседневную жизнь).
Механосенсорные тесты (картирование области поражения)
Протокол обследования дерматомы с целью оценки экстра-оральной механосенсорной функции альвеолярной ветки тройничного нерва.
Дерматомы — сегменты кожи, на которые подразделяется вся поверхность человеческого тела в связи с иннервацией ее различными корешками спинного мозга, в данном случае — тройничного нерва.

Рис 7. Дерматомы веток тройничного нерва
1. Протоколирование области поражения.
Используя хирургический пинцет, пройти от нормальной к невропатической (измененной) области, предупреждая пациента, что может быть повышенная чувствительность и/или пониженная чувствительность. Выделите область на лице пациента маркерными метками и сделайте фотографию. Оцените % или область экстра-оральный дерматомы, на который влияет нейропатия.
2. Протоколирование оценки субъективного ощущения.
Плотно (но не больно) прижмите хирургический пинцет или зонд к руке пациента несколько раз с интервалами (5 раз в минуту) объясняя, что это «нормальная» субъективная оценка функций по шкале 10 из 10. Нажмите с тем же давлением на не пораженную сторону лица или языка и повторите стимуляцию, объясняя, что это должно быть 10 из 10. Затем уберите пинцет или зонд и объясните, что отсутствующая стимуляция равна 0 из 10. Только после этого повторите такие же действия в области нейропатии, которую вы уже подтвердили и отметили маркерными метками, и попросите пациента сообщить уровень раздражителя из возможных 10 (если > 10 = гиперестезия и <10 = гипостезия). Этот тест нужно повторить в разных областях нейропатии (кайма губ, кожа губ, подбородок, язык и т. д.)
3. Протоколирование оценки легкого прикосновения
Для оценки порогов легкого прикосновения рекомендуется использовать разлохмаченный ватный тампон, повторяя прикосновения с интервалом 5 раз в мин. Сначала с здоровой стороны, а затем повторяя на пораженной стороне попросите пациента сообщить о различиях. Если пациент испытывает онемение, то при стимуляции будет снижен порог обнаружения легкого касания, однако, если пациент страдает от гиперестезии и возможной аллодинии (боль при прикосновении), то этот тест может быть очень не комфортным и раздражающим.
Интерпретация карты вовлечения дерматомы и оценка нейропатии
— Соответствует ли область нейропатии области дерматомы, в котором была проведена операция?
— Динамика площади вовлеченной внеротовой и внутриротовой области при картировании невропатических участков (надежность критерия низкая)
Важно! Локальная сенсорная нейропатия не всегда присутствует у пациентов, однако почти всегда есть область аномального ощущения, а максимальная боль у пациента связана с областью сенсорного дефицита, то есть страдает от сочетания боли, онемения и измененного ощущения. Это важное диагностическое отличие сенсорной нейропатии.
Субъективная функция
- Нейропатия является гиперестезией или гипостезией?
- Тест на термическую аллодинию — возникновение боли при воздействии тепла или холода. Термическая аллодиния, особенно холодовая аллодиния — особенность для пациентов с повреждением тройничного нерва.
- Тест на термическую гипералгезию. Повышенная боль, возникающая на слабое воздействие раздражителя.
- Тест «Направление движения». Пациент закрывает глаза, доктор при помощи мягкой кисточки определяет способность пациента обнаруживать как ощущение, так и направление движения кисточки.
- Тест на чувствительность к температурным раздражителям. ватный тампон со спрей для холодового теста и нагретая ручка стоматологического зеркала до 43 — 45 ° C — используются для определения способности пациента чувствовать холод и тепло. Альтернативно, можно заполнить пробирки горячей (43 -45 ° C) водой и холодной водой.
Существуют рекомендации ВОЗ относительно того, какие параметры периферических сенсорных последствий нужно учитывать для прогноза результатов микрохирургического восстановления поврежденного сенсорного нерва. Zuniga JR и Yates DM адаптировали рекомендации к поражениям тройничного нерва. Подробнее здесь: Zuniga JR и Yates DM Factors Determining Outcome After Trigeminal Nerve Surgery for Neuropathic Pain. J Oral Maxillofac Surg 2016 Jul;74(7):1323-9.
Сегодня уже принят гайдлайн обязательного рентгенконтроля после эндодонтического лечения и операции дентальной имплантации с целью индикации соотношения корня и корневой пломбы, а также близости ложе имплантата и/или самого имплантата к каналу нижнеальвеолярного нерва. Считается, что достаточно интраоральной дентальной рентгенографии для выявления ятрогении, хотя посттравматическая нейропатия является прежде всего клиническим диагнозом.
Renton T, Yilmaz Z. Managing iatrogenic trigeminal nerve injury: a case series and review of the literature. Int J Oral Maxillofac Surg 2012 May;41(5):629-637.
Что происходит после повреждения нерва?
Взаимодействие между периферическими сенсорными нервами и центральной нервной системой необычайно сложное. Доказано, что незначительная травма такая как компрессия, сотрясение, контузия (ушиб) или «защип» может привести только к онемению, однако более серьезная травма (химический ожог, анатомический перерыв частичный или полный) может привести к дизестезии и/или невропатической боли, что вызывает постоянный дискомфорт у пациентов (особенно ночью) и влияет на качество их жизни.
- После повреждения волокон нижнего альвеолярного нерва в течение всего нескольких минут развивается дегенерация со всего места повреждения: ретроградная по направлению к ЦНС и валлерианова по направлению к периферии.
- При острой компрессии немедленно нарушается аксоплазматический ток, что приведёт к снижению мембранной возбудимости. Если компрессию не убрать = хроническая компрессия, стартует развитие аксолизиса и валлериановой дегенерации, что в свою очередь приведет к развитию фиброза, образованию невромы и прогрессированию невропатии.
- Даже если нервные волокна частично прерваны, сохраняется возможность спонтанной регенерации нерва за счет врастания аксонов концевых отделов его центрального отрезка в периферический участок при условии немедленного удаления имплантата. Между прерванными нервными волокнами сохраняется линейный массив шванновских клеток, которые значительно увеличивают фактор роста нервов. Кроме того, значительно активизируется работа гена, кодирующего рецепторную мРНК и активируется регенерация нерва. Эти защитные механизмы и реакции репарации могут быть завершены в течение 2 — 3 недель. Таким образом, нерв вновь может подключаться достаточно быстро, за исключением случаев тяжелой нейропатии или полного разрыва.
Несмотря на то, что гистологически будет наблюдаться регенеративная репарация и подключение нерва, тем не менее функция полностью не восстанавливается. Повторное подключение (соединение) нерва не означает заживление, а при определенных условиях может стать причиной боли у пациентов.
Нижний альвеолярный нерв является смешанным и отвечает за болевую чувствительность, чувствительность к прикосновению, теплу, холоду и давлению, хотя механизм каждого вида чувствительности отличается. Можно провести аналогию с подземной сетью труб в большом городе, где транспортируются газ, электричество, телефон, вода и канализация, но каждая труба по отдельности и по своему маршруту. Если нервные сети повреждены, изолированность структуры скомпрометирована, и когда происходит регенерация, соседние нервные волокна могут быть случайно подключены друг к другу. Это значит, что импульсы от периферических нервов могут передаваться в неправильное место назначения, а оттуда — к ЦНС. Если принять аналогию с трубопроводом, то это как если бы подземные воды и электрические кабеля, разорванные в результате землетрясения, были бы перекрестно связаны.
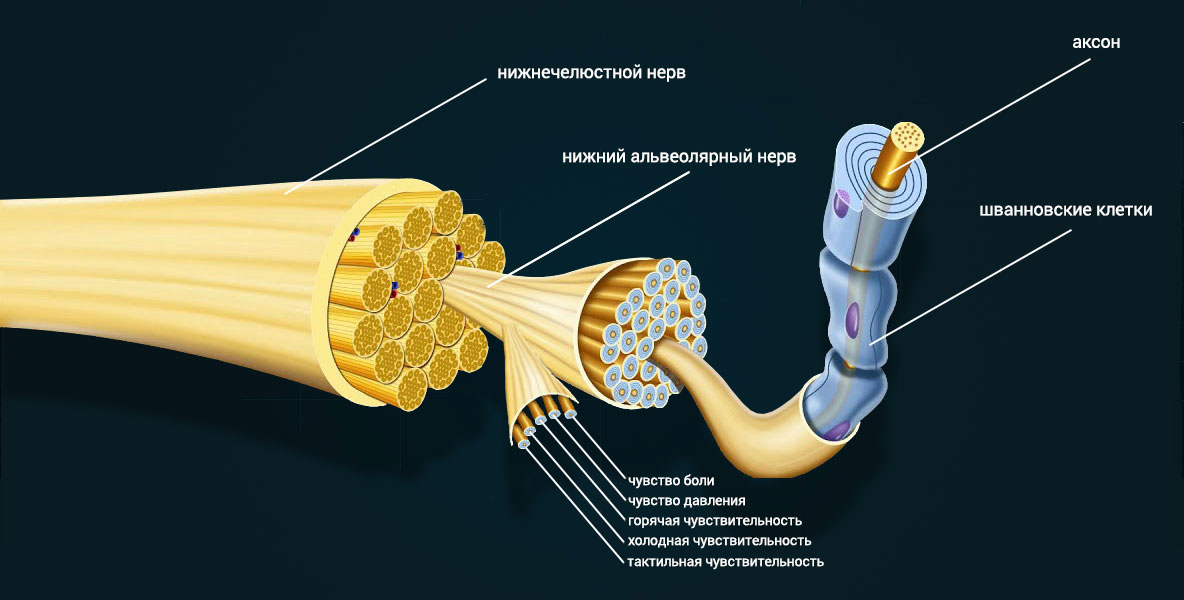
Рис. 8. Нижний альвеолярный нерв. Смешанная чувствительность. Каждое волокно отвечает за свой вид чувствительности.
Такая ненадлежащая связь называется «эфапсией» и была доказана на лабораторных животных ещё в 70-е годы прошлого столетия. https://www.ncbi.nlm.nih.gov/pubmed/224343
Таким образом, после травмы функция нерва никогда полностью не восстанавливается, даже если регенерация нерва гистологический завершается путем активной его репарации.
Рассмотрим случай, когда нервные волокна, предназначенные для передачи чувства холода случайно связываются с тепловыми, что может поставить под угрозу способность пациента реагировать на изменения температуры. Существует бесчисленное количество нервных волокон, поэтому травма любого конкретного нерва может привести к соединению с любым количеством других нервов в зависимости от тяжести травмы. Большое количество неправильных подключений нервных волокон и приводит к образованию невромы.
Невромы часто генерируют спонтанный разряд. Этот электрический импульс и вызывает дизестезию, а такие пациенты жалуются, как правило, на онемение, покалывания или мурашки на коже. https://www.joms.org/article/0278-2391(90)90385-F/pdf
Таким образом заживление поврежденного нерва невероятно сложный процесс, который не ограничивается только участком травмы, а вовлекается в процесс вся система от периферии к ЦНС, в отличие от процессов заживления слизистой или кости. Регрессивные изменения в аксонах и миелиновой оболочке, а также регенерация нерва влияет на все нейроны не только гистологически, но и молекулярно и электрофизиологически. Формирующийся эфапс создаёт участок соприкосновения, в котором возбуждение с одной клетки на другую передается посредством электрического тока без участия медиаторов.

Рис. 9. Перекрестное возбуждение соседних волокон холодной и горячей чувствительности за счет эфаптической передачи электрического импульса. Возможно взаимодействие волокон разного диаметра (например волокон холодовой и болевой чувствительности), при этом сигнал распространяется в обоих направлениях, что лежит в основе стимулозависимых симптомов боли и объясняет ненормальное восприятие непагубной стимуляции при аллодинии и гиперпатии.
Прогноз посттравматической нейропатии
Важно! Невозможно классифицировать степень и прогноз повреждения сенсорного нерва, основываясь на клинических данных раннего периода после травмы. Таким образом, чтобы оценить реальный результат повреждения нерва, необходимо провести повторный опрос, осмотр и тестирование пациента через 2 — 3 недели медикаментозного лечения.
Прогноз восстановления после повреждения нижнего альвеолярного нерва во время имплантации:
Полное восстановление– 50%
Частичное восстановление – 44%
Без признаков восстановления – 6%
Скоро часть 2
Лечение посттравматической сенсорной невропатии
Нейропатия лучевого нерва
При нейропатии лучевого нерва страдают верхние конечности. По статистике, из всех нервов в них расположенных этому страдать приходится чаще всего. Поражение бывает разных степеней, но в основном восстановить работоспособность конечностей удается относительно просто.
Причины нейропатии лучевого нерва
Лучевой нерв располагается за плечевой артерией и тянется по плечевой кости. Он состоит из двух ветвей – поверхностной и глубокой. Последняя проходит через большой палец до лучезапястного сустава. И если она сдавливается, диагностируется неврит.
Посттравматическая нейропатия лучевого нерва ставится, если сдавливание произошло в результате механического повреждения:
При этом сам нерв может оставаться целым. Но на травмированной коже в процессе заживления образуются рубцы, которые и оказывают давление.
Очень часто рефлексотерапия при нейропатии лучевого нерва требуется из-за того, что человек сдавливает его во время сна, положив руку под голову или туловище. Важно понимать, что речь идет только о слишком глубоком сне – как при алкогольном опьянении, например, – в остальных случаях люди, ощущая дискомфорт, обязательно просыпаются.
Совсем редко неврит провоцируют инфекции и интоксикации.
Симптомы нейропатии лучевого нерва
Симптоматика напрямую зависит от того, насколько поражен нерв. Но всегда проявления болезни связаны с нарушениями двигательной активности. Определить неврит можно по некоторым несложным упражнениям:
- Когда больной поднимает руки перед собой, кисть свисает.
- Если при нейропатии сложить руки ладошами друг к другу и попытаться развести пальцы, на пораженной руке они только согнутся.
- Пациенты не могут одновременно коснуться плоскости и пальцами, и тыльной частью кисти.
Лечение нейропатии лучевого нерва
Терапия применяется комплексная. При неврите помогают антиоксиданты, дегитротационные и антихолинэстеразные препараты, витамины группы В. Очень эффективными бывают упражнения ЛФК и массаж.

