Переломы диафизарные – Переломы диафиза плечевой кости: классификация, симптомы, особенности
Диафизарные переломы костей голени
Лечение диафизарных переломов костей голени остается одной из важнейших проблем травматологии. По данным НИИСП им. Н. В. Склифосовского, они составляют до 14% от всех травм опорно-двигательного аппарата.Временная нетрудоспособность пострадавших с диафизарными переломами голени колеблется в широких пределах: от 3—4 мес при изолированных переломах больше-берцовой кости без смещения до 5—7 мес при переломах со смещением, иногда достигает 9—10 мес. Процент первичного выхода на инвалидность в результате диафизарных переломов голени составляет от 5,1 до 39,9. В структуре инвалидности переломы голени также занимают ведущее место и составляют от 7 до 37,6% от всех травм опорно-двигательного аппарата.
Длительная нетрудоспособность и высокий процент первичного выхода на инвалидность можно объяснить большим количеством осложнений, которые встречаются как при оперативном лечении, так и при классических консервативных способах. Все это в значительной мере обусловлено анатомическими особенностями голени. Большеберцовая кость является основной опорной костью, от целости которой в основном зависит функции голени. Кость расположена эксцентрично и соединена с малоберцовой костью плотной межкостной мембраной, играющей существенную роль в характере смещения отломков. Мышцы расположены по задней и наружной поверхностям и прикрепляются на уровне верхней и средней третей голени, на нижней трети прикрепления мышц нет. Передневнутренняя поверхность голени мышц не имеет. Отсутствием мышечного футляра можно объяснить сравнительно большее количество отломков, переломов со смещением в нижней трети по сравнению с переломами в верхней трети.
По данным НИИСП им. Н. В. Склифосовского, переломы в средней трети голени составили 55,7%, в нижней трети — 38,9%, в верхней трети — 4,5%, двойные — 0,9%. Смещение отломков по ширине при переломе обеих конечностей зависит от направления внешней силы. Смещение в сторону в зависимости от механизма его возникновения не может быть типичным, однако вследствие эластической ретракции мышц при прочих равных условиях периферический отломок имеет тенденцию к смещению кпереди и внутрь. Ретракция мышц вызывает угловое смещение, а при наличии бокового смещения — и по длине. Угловое смещение вследствие эластической ретракции мышц и силы тяжести 368 чаще всего наблюдается под углом, открытым кнаружи. Смещение отломков при косых и винтообразных переломах зависит от направления плоскости излома.
Переломы голени возможны от прямого воздействия, при этом возникают поперечные и оскольчатые переломы одной или обеих костей. От непрямого воздействия при вращении тела с фиксированной стопой возникают винтообразные переломы обеих костей голени, реже — одной большеберцовой. Винтообразные переломы являются наиболее распространенными и составляют в среднем 40% от числа других видов переломов голени.
Диафизарные переломы голени часто сопровождаются смещением отломков (80% случаев). Отломки вправляются с трудом, после вправления нередко наступает вторичное смещение.
Диагностика переломов обеих костей голени или только большеберцовой не представляет трудностей. Болыпеберцовая кость на всем протяжении по передневнутренней поверхности покрыта кожей без мышц и легко может быть пальпирована. При пальпации следует выявить локальную болезненность, а при внимательном осмотре иногда можно определить и характер линии перелома. В случае переломов обеих костей голени четко определяются деформация, крепитация, подвижность костных отломков.
Изолированный перелом малоберцовой кости для диагностики труден, особенно в верхней трети, где много мышц. Единственным признаком перелома является болезненность при пальпации. Если диагноз вызывает сомнение, то при оказании первой помощи надо поступать, как при переломе.
Для уточнения диагноза необходимо получить рентгеновский снимок в двух проекциях. При наличии винтообразного перелома большеберцовой кости в нижней трети следует проверить состояние малоберцовой кости в средней и нижней третях и убедиться в отсутствии перелома ее, поэтому надо сделать рентгенограмму всего сегмента голени.
Лечение диафизарных переломов обеих костей голени независимо от локализации не имеет принципиальных различий. Эти переломы всегда сопровождаются смещением костных отломков, поэтому при поступлении больного в стационар целесообразно применить постоянно скелетное вытяжение.
Постоянное вытяжение может быть самостоятельным методом лечения или комбинированным с последующим применением гипсовой повязки или оперативного лечения. В период лечения больного на вытяжении надо убедиться в возможности репозиции перелома, интерпозиции тканей, состоянии кожи мягких тканей поврежденной конечности, оценить общее состояние больного для определения последующей тактики лечения. В зависимости от опыта врача можно, минуя постоянное вытяжение, применить тот или иной метод консервативного или оперативного лечения.
Постоянное вытяжение осуществляют на стандартной шине. Предварительно проводят анестезию места перелома: вводят в гематому 20—25 см3 2% раствора новокаина. В пяточную кость вводят спицу и натягивают скобой. Большое значение для репозиции перелома имеет создание ложа на шине для голени и бедра. Для этого на шину должны быть надеты два гамачка с тесемками: один для голени, другой для бедра. Натягивать гамачок надо нетуго, чтобы создать ложе по форме икроножной мышцы. Изменяя натяжение гамачка, можно придать различное положение костным отломкам. В практике укоренилось бинтование шины марлевыми бинтами с целью создания ложа. Это неверно и недопустимо, так как теряется смысл возможности репозиции костных отломков с помощью гамачков.
Ногу укладывают на шину, стопу укрепляют в вертикальном положении: приклеивают клеолом на стопе бинт или надевают на подошву чулок-гамачок. Для вытяжения голени вешают груз 6—8 кг и через 20—30 мин репонируют перелом с учетом имеющегося смещения отломков. Продольная тяга осуществляется грузом за скобу, что ликвидирует смещение по длине и под углом. При поперечных переломах часто остается неликвидированным вальгусное положение, что в случае срастания перелома резко нарушает функцию суставов. В норме голень имеет некоторое искривление кнутри, т. е. варусное положение. Для ликвидации вальгусного положения применяют боковые тяги с помощью мягких колец или прибинтовывают пелот. Вальгусное положение можно исправить поворотом стопы кнутри и зафиксировать в этом положении стопу на специальной шине. Смещение костных отломков кпереди и кзади достигается натяжением гамачка.
После репозиции перелома уменьшают груз до 3—5 кг, что достаточно для удержания отломков в правильном положении. Затем делают контрольный рентгеновский снимок. В течение первых 3 нед необходимо ежедневно контролировать положение ноги на шине и возможность возникновения вторичных смещений костных отломков. Контроль осуществляет весь медицинский персонал, имеющий отношение к лечению больного, и сам больной. Если больной не может контролировать положение ноги на скелетном вытяжении, то лечение этим методом бессмысленно.
Клиническим контролем срастания голени является возможность активно поднять голень при снятом грузе, при этом больной не должен ощущать болей в области перелома. Перелом голени срастается при нормальном течении репаративного процесса через 1,5— 2 мес. Этот срок является сроком клинического срастания, когда образуется только периостальная мозоль, достаточная, чтобы больной ходил с костылями, осуществляя дозированную нагрузку на ногу. После того как снято вытяжение, больной ходит с костылями еще 1,5—2 мес, касаясь пола поврежденной ногой и постепенно увеличивая нагрузку. Затем такой же срок ходит с палочкой. Лечение перелома костей голени постоянным вытяжением занимает 5—6 мес. Постоянное вытяжение необходимо с первых дней сочетать с лечебной гимнастикой, которая заключается в активных движениях стопой, пальцами и напряжением мышц.
Метод постоянного вытяжения должен соответствовать следующим требованиям: обеспечить раннюю и удовлетворительную репозицию отломков, оптимальную тягу мышц, исключить ретракцию мышц в патологическом положении костных отломков, своевременно предупредить и устранить ущемление мягких тканей между отломками, обеспечить надежную консолидацию костных отломков, сохранить физиологический тонус мышц поврежденной конечности и функцию близлежащих суставов, поддержать тонус всего организма.
Сложности в выполнении указанных требований скелетного вытяжения связаны прежде всего с несовершенством используемого оборудования — единственной выпускаемой промышленностью стандартной шины Белера для лечения переломов голени. Эта шина выпускается одного размера с постоянными тазобедренным и коленным углами, что не позволяет во многих случаях обеспечить положение покоя и расслабления мышц. Роликовые блоки, которыми оснащена шина Белера, плохо вращаются, из-за чего теряется часть тяги. Увеличивают массу груза, требуемого для репозиции отломков, и применяемые для его подвески матерчатые шнуры вместо капроновой лески. Использование детально разработанной системы демпферного скелетного вытяжения позволяет уменьшить груз для репозиции. Отпала необходимость подъема ножного конца кровати для противотяги, что привело к снижению летальности в группе пожилых больных от обострения сопутствующих сердечно-легочных заболеваний.
Многие авторы подчеркивают, что стандартная шина Белера имеет весьма ограниченные возможности репозиции отломков и их стабилизации в процессе лечения.
Для устранения смещений под углом во фронтальной плоскости, как и для устранения смещений по ширине, стандартная шина Белера приспособлений не имеет. Наиболее часто для устранения этих видов смещения применяют ватно-марлевые петли с грузами, прижимные пелоты и т. д. Эти способы репозиции нефизиологичны, так как в результате длительного давления петель и пелотов на голень нарушается местное кровообращение, развивается отек конечности с явлениями хронической венозной недостаточности, постоянное давление на мягкие ткани, сосуды, нервы может привести к их повреждению. Более совершенным способом устранения смещений по ширине и варусно-вальгусных деформаций является боковое демпферированное скелетное вытяжение. Оно осуществляется двумя штыкообразно изогнутыми спицами, проведенными навстречу друг другу вблизи места перелома; за эти спицы через демпферные пружины производится скелетное вытяжение.
Отрицательными сторонами метода следует считать дополнительную травматизацию мягких тканей и потенциальную возможность инфицирования области перелома. Для устранил ротационного смещения периферического отломка болыпеберцовой кости и его стабилизации на шине Белера существует множество приспособлений, большая часть которых сводится к подвешиванию натянутой в скобе спицы к поперечной перекладине шины Белера или ее модификаций. Для этой цели используют полоски бинта, пружины, капроновые нити и т. д., снабженные тем или иным механизмом для регулирования их длины и, следовательно, коррекции ротационного смещения. Можно устранять ротационное смещение прикреплением к стопе специального подстопника, который в свою очередь подвешивается к поперечной перекладине шины Белера.
Наиболее совершенной для репозиции и стабилизации отломков в достигнутом положении является созданная в НИЙСП им. Н. В. Склифосовского специальная шина для лечения переломов голени. Эта шина позволяет устранить укорочение, угловые и ротационные смещения, а также стабилизировать дистальный отломок в достигнутом положении.
Лечение переломов костей голени на шине осуществляется следующим образом. После обезболивания области перелома, проведения спицы через пяточную кость и натяжения ее в скобе конечность укладывают на шину, предварительно затянутую гамачком. Спицу, натянутую в скобе, закрепляют в фиксаторах стоек, что придает дистальному костному отломку устойчивость при вытяжении. К скобе присоединяют демпферную пружину и шнур, который перекидывают через блок и на нем подвешивают необходимый для скелетного вытяжения груз. Уложив голень на шину, моделируют гамачок под голенью, причем гамачок должен заканчиваться на 2—3 см дистальнее области перелома голени. Такое положение конечности на шине обеспечивает возможность свободной манипуляции с периферическим отломком голени при репозиции.
Репозицию осуществляют следующим образом. Смещение по длине устраняют путем подбора груза на скелетном вытяжении. Опосредованное крепление периферического отломка голени на подвижной каретке, передвигающейся на шарикоподшипниках по направляющим, обеспечивает постоянство направления и плавность вытяжения отломков костей.
Устранение смещения отломков под углом в сагиттальной плоскости достигается регулировкой высоты штока: вращением гайки высоту штока увеличивают (для устранения угла, открытого кзади) или уменьшают (для устранения угла, открытого кпереди). Угловые смещения отломков во фронтальной плоскости устраняют приведением или отведением периферического отломка. Для этого изменяют положение поперечного стержня в горизонтальной плоскости. Изменением положения этого же стержня в вертикальной плоскости устраняют ротационные смещения периферического отломка.
Правильность положения отломков костей голени после репозиции контролируют по рентгенограммам. При необходимости устраняют остающиеся виды смещений.
Скелетное вытяжение осуществляют до образования первичной костной мозоли, после чего накладывают гипсовую повязку. Отрицательной чертой постоянного вытяжения при лечении переломов голени является длительный срок пребывания больного в лежачем положении. Для сокращения постельного режима возможно сочетание вытяжения с гипсовой иммобилизацией. Через 3—4 нед с момента травмы больного можно освободить от скелетного вытяжения и перевести на гипсовую повязку. К этому времени образуется первичная костная мозоль, т. е. происходит клиническое срастание перелома, и можно не опасаться вторичного смещения отломков.
Гипсовые повязки, наложенные на голень, могут быть классическими — от средней трети бедра до кончиков пальцев и укороченными, оставляющими свободным от фиксации смежный коленный сустав. Эти повязки получили название функциональных. Консервативное лечение проводят по следующим показаниям: при косых, оскольчатых, винтообразных и поперечных переломах голени, если в остром периоде устранены угловое, ротационное смещение и укорочение, смещение по ширине не превышает х/3 диаметра болыпеберцовой кости. Допустимы угловые смещения до 5°: при переломах без смещения; при закрытых и переведенных в закрытые открытых переломах голени со смещением и без смещения; при переломах на уровне нижней, средней и верхней третьей диафиза, а также при переломах дистального метаэпифиза.
Противопоказаниями являются: неустранимость углового, ротационного смещений, укорочения, полное смещение по ширине; интерпозиция мягких тканей; отсутствие контакта с больным. Угловые, ротационные смещения и укорочение обычно легко устраняются консервативными способами. Смещение по ширине трудно устранить полностью без операции. При условии, что перелом сросся, такое смещение не нарушает ни функции, ни косметики. Это же относится и к небольшим угловым деформациям. Следует подчеркнуть, что и в функциональном, и в косметическом отношении небольшой варус предпочтительнее вальгуса, а угол, открытый кпереди, — углу, открытому кзади.
Весь курс функционального лечения переломов голени можно разделить на 4 этапа.
I этап — период с момента поступления больного в стационар.
Первичная иммобилизация в остром периоде ничем не отличается от общепринятой методики.
При поступлении после рентгенографии производят анестезию места перелома 20—30 мл 2% раствора новокаина. Если перелом со смещением, то под местной анестезией проводят спицу через пяточную кость и налаживают скелетное вытяжение на стандартной шине.
При переломах без смещения после анестезии накладывают заднюю глубокую гипсовую лонгету до средней трети бедра, конечность укладывают в возвышенном положении. Иммобилизация гипсовой лонгетой может быть произведена и при стабильных переломах без укорочения после одномоментного устранения угловых и ротационных смещений.
Очень важно, чтобы ранний посттравматический отек полностью прошел. Если циркулярную повязку накладывают на отечную ногу, то через несколько дней неизбежно теряется плотность ее подгонки, между кожей голени и гипсом появляется пустота и отломки смещаются.
Недопустимо наложение циркулярной гипсовой повязки непосредственно после травмы. Нарастающий отек и гематома могут вызвать сдавление и некроз мягких тканей.
При переломах без смещения первичная иммобилизация проводится в течение 3—14 дней, при переломах со смещением — от 2 до 4 нед.
II этап — фиксация перелома циркулярной гипсовой повязкой.
1. Циркулярная гипсовая повязка с каблуком. На ногу от пальцев до нижней трети бедра надевают тонкий хлопчатобумажный чулок промышленного образца. Под среднюю треть бедра устанавливают упор и осуществляют продольную тягу за спицу со скобой с помощью ассистента или груза с силой, исключающей образование угла, открытого кпереди. Больному рекомендуют полностью расслабить мышцы голени и бедра, этому же способствует полусогнутое до 130—140° положение колена. Затем накладывают глубокую заднюю гипсовую лонгету толщиной в 8—10 слоев от конца пальцев до уровня бугристости большеберцовой кости. Спереди края лонгеты должны перекрыться. Повязку укрепляют циркулярными турами 2—3 гипсовых бинтов средней величины. При переломах нижней и средней третей голени верхний край повязки спереди заканчивается у нижнего полюса надколенника и полого спускается по бокам кзади до уровня бугристости большеберцовой кости, позволяя полный объем движений в коленном суставе.
До застывания гипса необходимо удерживать стопу под углом 90°, тщательно отмоделировать повязку над сводом стопы, областью- мыщелков большеберцовой кости и головки малоберцовой, областью лодыжек, передневнутренней поверхности большеберцовой кости. В верхней и средней третях голени повязку моделируют таким образом, чтобы ее поперечный срез приблизился по форме к треугольнику. Для этого нужно убрать упор из-под бедра, выпрямить колено и прижать влажную еще повязку к поверхности стола, поглаживая ладонями передние внутреннюю и наружную поверхности повязки на уровне верхней и средней третей; задняя поверхность повязки станет уплощенной. Такое моделирование создает большую ротационную стабильность. При переломах верхней трети голени повязку наращивают проксимально циркулярными турами гипсового бинта до уровня верхнего полюса надколенника (коленный сустав согут под углом 170°). Положение отломков контролируется рентгенологически. Затем удаляют скобу и спицу и к повязке пригипсовывают каблук с точкой опоры чуть кпереди от продольной оси большеберцовой кости. Когда гипс подсохнет, через 1—2 сут верхний край повязки, наложенной на голень, моделируют.
При лечении скелетным вытяжением часто не удается полностью устранить вальгусные деформации только тягой по оси. Целесообразность использования боковой тяги пелотом сомнительна, так как постоянное локальное давление может привести к некрозу мягких тканей. Можно рекомендовать одномоментную коррекцию оставшихся угловых смещений в момент наложения гипсовой повязки. После этого производят рентгенографию; повязка сохнет в течение 2 сут. В эти дни больной привыкает к вертикальному положению, сидит, свесив ноги, при отсутствии головокружения начинает ходить с костылями, не наступая на сломанную ногу.
Как только гипсовая повязка полностью высохнет, больному рекомендуют ходить при помощи двух костылей с дозированной нагрузкой на ногу. Величина нагрузки контролируется самим больным: он должен ориентироваться на болевые ощущения. Нагрузку увеличивают постепенно до болевого синдрома.
Через 3—5 дней ходьбы с нагрузкой следует сделать контрольную рентгенографию для выявления возможных вторичных смещений. Если появилось угловое смещение, то его можно исправить в этой же гипсовой повязке. Для этого гипс рассекают поперечно на уровне перелома на 3А периметра со стороны, куда открыт угол. Производят коррекцию деформации и в образовавшуюся щель вставляют гипсовый клин. Дополнительно повязку укрепляют циркулярными турами одного гипсового бинта. Повторяют рентгенографический контроль. После суточного перерыва осевая нагрузка возобновляется. Больного можно выписать из стационара сразу после наложения циркулярной гипсовой повязки с каблуком, если есть уверенность в том, что он самостоятельно выполнит нагрузочный режим. Пациент приходит на осмотр через неделю с контрольными рентгенограммами. В противном случае лучше обучить больного навыками ходьбы в стационаре.
При низких метафизарных и эпиметафизарных переломах циркулярная повязка с каблуком остается на весь период иммобилизации, в среднем до 2,5 мес со дня травмы. При прочих переломах повязку заменяют на «гильзу».
2. Циркулярная гипсовая повязка «гильза». На ногу надевают чулок и устанавливают подбедренный упор, как описано ранее. Пятка опирается на стол. На стопу от основания пальцев до уровня на 3—4 см выше суставной щели голеностопного сустава накладывают цинк-желатиновую повязку толщиной в 3—5 слоев мягкого марлевого бинта и в течение нескольких минут ей дают подсохнуть. Раскатывают гипсовую лонгету в форме усеченного конуса длиной от верхушки наружной лодыжки до нижнего полюса надколенника. На нижней узкой стороне лонгеты делают Т-образный разрез и накладывают ее на переднюю поверхность диафиза голени. Спереди край повязки (горизонтальная часть Т-образного разреза) располагается на 1,0—1,5 см выше уровня щели голеностопного сустава. Из боковых частей лонгеты формируют плотно прилегающие к лодыжкам накладки. Задний край повязки по уровню соответствует переднему. Лонгету фиксируют циркулярными турами 2—3 гипсовых бинтов средней величины. На область голеностопного сустава накладывают 8-образую повязку из мягкого марлевого бинта для точного моделирования нижнего края повязки по форме лодыжек и высыхания гипса в таком положении. Через 1—2 сут мягкий бинт снимают.
Гипсовая повязка «гильза» позволяет полный объем движений в коленном и голеностопном суставах. Эластичная цинк-желатиновая повязка, практически не затрудняя движений голеностопного сустава, сдерживает отек стопы. Кроме того, склеиваясь с гипсом, такая повязка в некоторой мере увеличивает стабильность положения «гильзы» на диафизе голени. При отсутствии пасты Уна эта часть повязки может быть выполнена из эластичного наголеностопника промышленного образца.
III этап — наложение циркулярной повязки «гильза» и ходьба с полной нагрузкой на ногу.
Повязку накладывают после того, как больной начал ходить в циркулярной повязке с каблуком с полной нагрузкой, не испытывая при этом болей в месте перелома. Такой навык больные приобретают обычно ко 2-му месяцу со дня травмы. Смена повязки возможна как в стационаре, так и в амбулаторных условиях. После снятия гипса проводится клинико-рентгенологический контроль сращения и положения отломков. Обычно к этому моменту патологической подвижности в месте перелома уже нет. Если выявляется ограниченная тугая подвижность, то после наложения «гильзы» следует повторить рентгенографию для оценки оси голени. При наличии выраженной безболезненной подвижности в месте перелома необходимо решать вопрос об оперативном лечении. Ходьбу с полной нагрузкой на ногу возобновляют через 1—2 дня, т. е. после высыхания повязки. Первые дни больному рекомендуют ходить осторожно, даже с костылями, чтобы дать возможность голеностопному суставу адаптироваться к внезапно возвращенной подвижности. После приобретения достаточных навыков и уверенности больные могут начать приступать на пятку и носок.
При косых, винтообразных и оскольчатых закрытых переломах иммобилизация продолжается в среднем до 2,5 мес со дня травмы. Сроки увеличивают на 2—3 нед при поперечных и открытых переломах, а также в случае, если при смене гипсовой повязки в месте перелома определялась подвижность и если больной длительное время ходил с костылями, не полностью нагружая ногу. Иммобилизация прекращается по достижении клинического сращения перелома: отсутствие патологической подвижности и болей при осевой и угловых нагрузках. На рентгенограммах линия перелома еще прослеживается. В целом при использовании повязки «гильза» врач не ограничен в сроках иммобилизации боязнью развития контрактур суставов. Больным она доставляет гораздо меньше неудобств, они могут ходить в обычной обуви. Чрезмерно затягивать иммобилизацию не рекомендуется, так как повязка, жестко ограничивая мышцы голени, препятствует окончательному восстановлению их массы и силы, не позволяет полностью разработать движения в голеностопном суставе.
В ряде случаев повязку «гильза» можно наложить сразу после периода первичной иммобилизации, минуя циркулярную гипсовую повязку с каблуком: при переломах верхней и средней третей без смещения, трещинах, стабильных изолированных переломах большеберцовой кости. Обычно 2-й период иммобилизации необходим. Исключение движений голеностопного сустава и, следовательно, движений мышц и сухожилий в зоне перелома создает большой комфорт, уменьшает болевые ощущения и больной может быстрее достигуть полной нагрузки на ногу при ходьбе.
IV этап — период окончательной реабилитации.
После снятия гипса проводится клинико-рентгенологический контроль. Если иммобилизация проведена без смены гипсовой повязки, то после ее снятия реабилитационные мероприятия направлены в основном на разработку движений в голеностопном суставе. Больным рекомендуют перейти на ходьбу при помощи костылей на 1—2 нед для адаптации сустава к подвижности, нагрузку на ногу при этом следует сохранить. Проводятся активная лечебная гимнастика, массаж, физиопроцедуры.
После прекращения иммобилизации «гильзой» объем движений голеностопного сустава составляет 70—80% от объема движений сустава интактной конечности. Больные могут ходить без дополнительной внешней опоры, часть из них практически не хромает и по сути не нуждается в какой-либо специальной реабилитации. Лица умственного, легкого физического труда и учащиеся иногда могут быть сразу выписаны на работу. У других больных реабилитация направлена прежде всего на восстановление силы мышц голени.
Функциональный метод лечения перелома голени укороченной гипсовой повязкой высокоэффективен и позволяет добиться выздоровления в среднем за 5 мес. Функциональная активность не препятствует, а, наоборот, способствует консолидации перелома. Ранняя осевая нагрузка, активные движения в коленном суставе улучшают кровообращение, практически исключают атрофию мышц и остеопороз, стойкие контрактуры суставов. Окончательная реабилитация не вызывает затруднений. Позднее введение осевой нагрузки, наоборот, ухудшает функциональные результаты.
Оперативное лечение
Показания для операции при переломах голени следующие: 1) консервативно невправимые переломы; 2) двойные переломы большеберцовой кости с большим смещением; 3) интерпозиция тканей; 4) опасность нарушения целости кожи костными отломками, сдавление периферических нервов и кровеносных сосудов; 5) открытые переломы.
Операцию при переломах обеих костей голени надо проводить только на большеберцовой кости, так как при восстановлении ее целости малоберцовая кость, как правило, срастается. Оперативное вправление отломков без дополнительной их фиксации на современном этапе недопустимо.
При диафизарных переломах голени в отличие от диафизарных переломов других локализаций остеосинтез большеберцовой кости с успехом можно выполнять всеми существующими в настоящее время фиксаторами: экстрамедуллярными (винты, болты, пластины), интрамедуллярными (стержни, штифты), в неочаговыми аппаратами (Илизарова, Калнберза, Волкова—Оганесяна и др.). Этому способствуют простота оперативных доступов и относительная легкость вправления костных отломков благодаря отсутствию мышечного слоя на передневнутренней поверхности большеберцовой кости. В литературе существует много мнений, доказывающих преимущество одного вида остеосинтеза перед другим. Спор этот беспредметный, поскольку при правильно проведенном остеосинтезе и отсутствии послеоперационных осложнений все методы позволяют восстановить нормальную функцию голени не ранее 4—5 мес. Результаты лечения зависят не только от метода остеосинтеза, но и от профессиональных навыков и умения врача.
Преимущество надо отдавать тому виду остеосинтеза, который, во-первых, является менее травматичным, а также удобным для больного в послеоперационном периоде; во-вторых, дает возможность оставить больного в послеоперационном периоде без внешней гипсовой фиксации, начать раннюю нагрузку на конечность и обеспечить движения в крупных суставах.
Остеосинтез большеберцовой кости металлическими винтами или болтами удобен при винтообразных переломах с длинной линией излома. Метод прост, позволяет достигнуть хорошего сопоставления костных отломков и неподвижности их. В послеоперационном периоде следует накладывать гипсовую повязку на голень на срок не менее 2 мес.
Остеосинтез большеберцовой кости пластинкой можно применять при всех видах переломов. Лучше пользоваться прочной металлической пластинкой на 8—12 винтах. Такой вид остеосинтеза не требует гипсовой повязки. Пластинки надо фиксировать на наружной поверхности большеберцовой кости, где имеется мышечный слой. Укладывать массивные пластинки по внутренней поверхности большеберцовой кости проще, но опасно из-за возможности развития некроза кожи. Интрамедуллярный остеосинтез большеберцовой кости стержнем типа Богданова нецелесообразен даже при поперечных переломах, так как он требует полноценной гипсовой иммобилизации на весь период срастания перелома.
Прочность фиксации перелома зависит от диаметра интрамедуллярно введенного штифта. Рассверливание костномозгового канала дает возможность применить более прочные штифты, которые обеспечивают хорошую фиксацию отломков и не требуют в послеоперационном периоде дополнительной фиксации. Рассверливание следует производить при локализации перелома дистальнее или проксимальнее суженной части костномозгового канала большеберцовой кости. При остеосинтезе большеберцовой кости прочную фиксацию можно обеспечить штифтами диаметром 9—12 мм.
Остеосинтез большеберцовой кости может быть выполнен после открытой и закрытой репозиции. При закрытой репозиции штифты вводят в костномозговой канал через проксимальный метафиз, не обнажая место перелома. Преимущество его перед открытым методом в сохранении периостальных тканей у концов отломка, меньшей опасности инфицирования перелома, меньших травматичности и кровопотери.
Массивный металлический штифт вводят в костномозговой канал большеберцовой кости, как при открытой, так и при закрытой репозиции, антеградно.
Разрез кожи около 4 см производят по передней поверхности голени над местом перелома большеберцовой кости. После обнажения отломков через операционную рану сверлами расширяют костномозговой канал до необходимого размера. Затем ногу сгибают в коленном суставе под углом 90°, поставив стопу на операционный стол, и производят разрез кожи от середины надколенника до проксимального эпифиза большеберцовой кости по внутреннему краю собственной связки надколенника. Далее разрезом длиной около 2 см вскрывают фиброзную капсулу коленного сустава (синовиальную оболочку повреждать не следует). При этом на эпифизе большеберцовой кости можно пальпировать внесуставную площадку, являющуюся местом введения штифта.
При закрытой репозиции отломков через проксимальный метафиз вводят иаправитель диаметром 3—4 мм, продвигают его в костномозговой канал дистального отломка и по нему под контролем рентгенографии вводят штифт.
Компрессионно-дистракционный остеосинтез голени может быть применен при любом характере перелома большеберцовой кости. Голень, как никакой другой сегмент, по своему анатомическому строению удобна для лечения компрессионно-дистракционными аппаратами. К чрескостному остеосинтезу голени следует прибегать в том случае, если неэффективны консервативные методы. Компрессионно-дистракционные аппараты применяют с целью надежной фиксации большеберцовой кости и репозиции отломков. К достоинствам метода следует отнести малую травматичность по сравнению с погружным остеосинтезом, а к недостаткам — неудобство нахождения больного в быту с громоздким аппаратом. Хорошая фиксация отломков голени может быть обеспечена аппаратом на 4 кольцах, причем через каждое кольцо или полукольцо должно быть проведено не менее 2 спиц. Два кольца должны быть расположены в проксимальном и 2 — в дистальном отломках. При винтообразных или косых переломах с длинной плоскостью излома можно применять встречно-боковую компрессию спицами с упорной площадкой или штыкообразно изогнутыми. Натяжение спиц, закрепленных в кольцах, плотно сдавливает костные отломки по плоскостям излома. Непременные условия лечения переломов голени компрессионно-дистракционным методом — ходьба с нагрузкой и движения в коленном и голеностопном суставах, так как они способствуют восстановлению кровоснабжения.
Лечение изолированных переломов диафиза большеберцовой кости имеет определенные особенности. Это объясняется тем, что неповрежденная малоберцовая кость затрудняет репозицию перело379 ма при наличии смещения отломков болыпеберцовой кости, а при отсутствии смещения является «распоркой», препятствующей сопоставлению костных отломков и срастанию их.
Изолированные переломы болыпеберцовой кости, особенно поперечные (даже без смещения), довольно часто не срастаются, поэтому в подобных случаях целесообразно оперативное вмешательство. Лечение гипсовыми повязками или постоянным вытяжением проводится по тому же принципу, что и при переломе обеих костей голени. Лечение изолированного перелома диафиза малоберцовой кости не представляет трудностей, так как переломы малоберцовой кости со смещением и без смещения не нарушают функции и, как правило, всегда срастаются. Смещение костных отломков всегда бывает незначительным, главным образом в сторону, так как неповрежденная болыпеберцовая кость является «распоркой» и препятствует смещению отломков по длине. Первые 2—5 дней следует ограничить ходьбу, а после ликвидации болевого синдрома можно ходить с нагрузкой на ногу без внешней фиксации.
Переломы головки малоберцовой кости могут сопровождаться повреждением малоберцового нерва. Обычно повреждение нерва вызвано ушибом его и подлежит консервативному лечению. В случае полного повреждения нерва показано сшивание его. Малоберцовый нерв трудно восстанавливается даже после оперативного вмешательства. Результатом повреждения нерва является отвисание стопы. При необратимой потере функции малоберцового нерва следует производить ортопедические операции на стопе.
Открытые повреждения диафиза голени
Из всех открытых диафизарных переломов костей подобные переломы голени стоят на первом месте. На.долю голени приходится 35% от всех диафизарных открытых переломов. Наиболее опасны из-за возможности гнойных осложнений открытые переломы нижней трети голени.
Ведущее значение в лечении пострадавших с открытыми переломами голени придают заживлению раны мягких тканей, поскольку это означает ликвидацию опасности инфекции. Поэтому в практической работе надо ориентироваться не на анатомический тип переломов, а на степень и характер повреждения мягких тканей.
Различают 4 вида ран при открытых переломах:
1) раны с малой зоной повреждения, края которых можно ушить без натяжения;
2) раны со средней зоной повреждения, отслоением мягких тканей, когда для закрытия отломков требуются послабляющие разрезы;
3) размозженные раны с большой зоной повреждения и обширным отслоением мягких тканей, лечение которых невозможно без пересадки кожи;
4) раны с массивными повреждениями мягких тканей, магистральных сосудов, нервов, угрожающие жизнеспособности конечности, травматические ампутации.
Такая дифференцировка ран позволяет определить тактику и объем лечебных мероприятий и правильно оценить результаты лечения.
Первичная хирургическая обработка состоит в удалении из раны нежизнеспособных тканей, инородных тел и загрязнений. Иссечение ушибленных и нежизнеспособных тканей производят постепенно до дна раны, а для очищения раневой поверхности применяют вакуумпирование.
При ранах с малой зоной повреждения в момент первичной хирургической обработки остеосинтез производить нецелесообразно, так как эти раны обычно заживают первичным натяжением, а любая операция остеосинтеза вызывает дополнительную травму, что может способствовать развитию нагноения. Таким больным при поступлении фиксируют перелом гипсовой повязкой или скелетным вытяжением в зависимости от положения костных отломков. После заживления раны показания к лечению перелома такие же, как и при закрытом переломе. При ранах со средней зоной повреждения мягких тканей после репозиции отломки следует фиксировать компрессионно-дистракционным аппаратом, причем фиксирующие спицы проводят вдали от раны с целью профилактики нагноения мягких тканей вокруг спиц. Аппарат дает возможность прочно фиксировать костные отломки, производить активные движения в крупных суставах, что способствует улучшению кровообращения, позволяет оставить рану открытой для динамического контроля.
При ранах с большой зоной повреждения мягких тканей целесообразно накладывать стержневой аппарат внешней фиксации для временной стабилизации отломков. После заживления раны возможен перемонтаж аппарата.
После обработки раны, репозиции и фиксации отломков тактика лечения сводится к следующему. Последовательно сшивают поврежденные нервы, сухожилия, послойно — мягкие ткани. При ранах с малой зоной повреждения это удается сравнительно легко; при ранах со средней зоной повреждения необходима пластика местными тканями с помощью послабляющих разрезов. Послабляющие «лампасные» разрезы на голени делают с латеральной стороны, после чего выкроенный кожно-фасциальный лоскут перемещают и закрывают им оголенные костные отломки, а образовавшийся дефект кожи закрывают расщепленным лоскутом кожи. С успехом можно пользоваться также многочисленными мелкими послабляющими разрезами (насечками) через всю толщу кожи, располагая их в шахматном порядке по окружности раны. Это позволяет ослабить натяжение кожных краев, предупреждает формирование избыточной гематомы и уменьшает посттравматический отек в области перелома. При ранах с большой зоной повреждения и обширным отлоением мягких тканей приходится прибегать к более сложным пластическим операциям.
Обширные кожные дефекты требуют пересадки формалинизированной кожи, которая также предотвращает плазмопотерю, обладает антисептическими свойствами и способствует росту грануляций. При ранах с массивными повреждениями мягких тканей и травматических ампутациях надо произвести первичную хирургическую обработку, оставив рану незашитой, хорошо дренировать ее марлевыми салфетками.
Травматология и ортопедия
Под редакцией члена-корр. РАМН
Ю. Г. Шапошникова
Опубликовал Константин Моканов
Переломы диафиза плеча.
Среди всех переломов плечевой кости переломы диафиза встречаются реже других. К переломам диафиза относятся все переломы плечевой кости от хирургической шейки до ее мыщелковой области. В подавляющем большинстве случаев диафизарные переломы плечевой кости происходят от непрямой травмы: падение на кисть вытянутой руки или на локоть. В отдельных случаях к такому повреждению приводит и прямая травма. В детском возрасте, кроме полных переломов, возможны поднадкостничные без смещения или с угловым смещением. Смещение костных отломков зависит от уровня перелома (рис.12).
При переломах в верхней трети, т.е. дистальнее хирургической шейки плеча, центральный отломок находится в положении отведения из-за тяги надостной мышцы. Периферический отломок грудной и широкой мышцами спины смещается медиально.

При переломах в средней трети диафиза, ниже прикрепления большой грудной и широкой мышцы спины, но выше прикрепления дельтовидной мышцы, центральный отломок под действием указанных приводящих мышц будет находиться в положении приведения, периферический – подтянут кверху и кнаружи тягой дельтовидной и других длинных мышц плеча. Отломки образуют угол, открытый кнаружи.
При переломе ниже прикрепления дельтовидной мышцы (рис. 12б) центральный отломок под действием этой мышцы занимает положение отведения, а периферический смещается кверху (двуглавая, трехглавая, клюво-плечевая мышцы). Образуется смещение под углом, открытым кнутри.
Диагностика диафизарных переломов плечевой кости не представляет трудностей. Деформация, припухлость, патологическая подвижность, крепитация, анатомическое укорочение плеча, боли в области перелома при пальпации и нагрузке, отсутствие активных движений, вынужденное положение (больной поддерживает здоровой рукой предплечье поврежденной руки при сгибании в локтевом суставе 90-100°) позволяют с уверенностью установить диагноз перелома. Рентгенография в двух проекциях уточняет характер перелома и степень смещения отломков. При переломах плечевой кости могут повреждаться нервы и сосуды. В связи с тем, что в нижней трети плеча лучевой нерв близко прилежит к плечевой кости, его повреждение наблюдается наиболее часто. Нервный ствол может быть сдавлен, частично или полностью разорван. Если возможно активное тыльное сгибание кисти и основных фаланг пальцев и нет нарушения чувствительности по тылу кисти над 1 и 2 пальцами, то лучевой нерв цел. Повреждение локтевого и срединного нервов наблюдается редко. Об их состоянии судят по положению кисти и изменению кожной чувствительности.
Лечение переломов диафиза плеча может быть консервативным и оперативным.
Основной метод лечения переломов диафиза плеча – консервативный. Переломы без смещения лечат фиксацией циркулярной гипсовой повязкой. При переломах со смещением отломков применяют метод постоянного скелетного вытяжения (рис.13) так же, как и при переломах хирургической шейки плеча. У новорожденных и детей первых месяцев жизни при всех переломах диафиза восстанавливается ось плеча, и конечность фиксируется к туловищу повязкой на 7-10 дней. Одномоментное вправление полных переломов у детей старшего возраста и у взрослых производится под местным или общим обезболиванием путем тракции по оси плеча и установления периферического отломка по оси центрального (с учетом уровня перелома и характера смещения). Фиксация осуществляется торакобрахиальной гипсовой повязкой 1-2 месяца (в зависимости от возраста больного).

Трудоспособность восстанавливается через 3-4 месяца. Операция показана при безуспешности консервативного лечения и при осложненных переломах, интерпозиции мягких тканей. В основном проводят погружной остеосинтеза различными металлическими конструкциями. После операции конечность не всегда фиксируют гипсовой повязкой. Это зависит от вида металлоконструкции и надежности (прочности) остеосинтеза.
Перелом диафиза бедренной кости или диафизарный перелом
По статистике, около двадцати пяти процентов возможных травм кости бедра, приходится на перелом диафиза.
Их диагностируют не только у взрослых и пожилых людей, но и даже у малышей, недавно появившихся на свет.
Общее описание
Кость бедра является самой объемной трубчатой костью скелета. Мышечная масса вокруг нее, также наиболее массивная из всех групп. Перелом диафиза бедренной кости, зачастую происходит со смещением. Это объяснимо особым мышечным креплением. Кость бедра похожа на цилиндр, который изгибается вперед и наружу. У каждого человека различные особенности строения тела, что влияет на размеры этого изгиба.
Возможные причины
Сломать бедренную кость, может только чрезмерная травмирующая сила, носящая механический характер. Она может быть прямой, либо непрямой. При прямой, активное воздействие приходится именно на бедренный отдел. Это может спровоцировать осколочные, двойные, либо поперечные переломы диафиза. Каким он будет, зависит от диаметра и формы предмета, нанесшего травму, а также продолжительности воздействия им на область бедра. При непрямом воздействии, травму получает проксимальный и дистальный изгибы кости бедра.
Видео
Перелом бедра — реабилитация
Классификация травм
Диафизарный перелом можно классифицировать зависимо от того, на каком уровне была травмирована костная ткань. Каждый вид имеет свои характеристики, которые специалисты берут во внимание, проводя выбор методики восстановления поврежденной кости.
Разновидности диафизарного перелома:
- Повреждение верхней трети диафиза. Такая травма ягодичных, и подвздошно-поясничных мышц, приводит к продвижению проксимального отломка наружу. Параллельно этому процессу, приводящие мышцы двигают вовнутрь и вверх отломок, находящийся дальше от центра;
- Травма средней трети диафиза. Такая разновидность перелома приводит к смещению центрального проксимального конца кости наружу, а дистального — внутрь. Если кость будет сломана на границе средней и нижней третей, то смещение костных концов происходит наоборот;
- Повреждение нижней трети диафиза. Эта разновидность перелома опасна тем, что повышается вероятность сжимания пучка сосудов и нервов, а также травмы артерии, которая находится под коленом, при сокращении икроножной мышцы. Такая картина приводит к смещению костного отломка.
Симптомы
Диафизарному перелому бедренной кости, характерна такая сопутствующая симптоматика:
- острые болезненные ощущения;
- присутствие отеков в районе поражения;
- наблюдается большая кровопотеря вследствие кровоизлияния;
- проблемы с двигательной активностью;
- гемартроз;
- деформация конечности;
- проблемы при попытках подняться на травмированную ногу, сделать упор на нее.
Появление острых болей, особенно при открытом переломе диафиза, может спровоцировать шок.
Пострадавший становится бледным, у него снижается давление, становится чаще пульс.
Со смещением
Перелом диафиза со смещением определить не сложно. У пострадавшего присутствует такая симптоматика:
- чрезмерная болезненность, которая становится ярко выраженной при прощупывании;
- утрата двигательной активности, и деформация травмированной ноги;
- дистальная область ноги ротируется наружу;
- появление при пальпации патологической подвижности в районе бедра.
При травмировании нижней трети, нужно обратить внимание на цвет кожных покров ступни, голенища, а также вести контроль показателей пульса в районе артерий под коленом, и с тыльной стороны стопы, измерять температуру. Незамедлительно обратиться к врачу нужно, если кожа стала бледной, пульс в вышеперечисленных районах перестал прощупываться, боль становится невыносимой, ступни и пальцы перестают чувствовать, не двигаются.
Без смещения и поднадкостничные переломы
Когда отсутствует смещение, либо человек получил поднадкостничный перелом, провести диагностику без помощи квалифицированного врача сложно. Пострадавший не может полноценно двигать травмированной ногой, чувствует ярко выраженные боли при прощупывании, либо попытках надавить на пятку.
Отличить диафизарный перелом кости бедра от обычного ушиба в том, что после ушиба болезненные ощущения присутствуют только в области удара, а при переломе – отдают во всем бедре. Окончательная диагностика диафизарных переломов, проводится путем рентгеновского обследования.
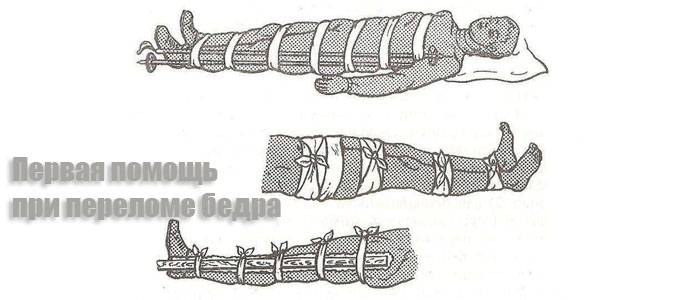
Первая помощь
При диафизарном переломе кости бедра, пострадавшему необходимо незамедлительно оказать первую помощь, чтобы все не закончилось разрывом или сдавливанием тканей, при открытых переломах бедра. Первым делом, чтобы купировать боли, человеку можно дать болеутоляющий медикаментозный препарат. Обязательно необходимо, чтобы он успокоился, постарался не двигаться.
Пока едет скорая медицинская помощь, если обезболивающее средство не подействовало, и у человека начался шок, нужно провести противошоковую терапию. Главное при этом – купировать боль, если человек пребывает в сознании. Снизить болевой синдром, отечность и кровоподтеки под покровами кожи, поможет ледяная грелка, либо холодный компресс. Их прикладывают к месту травмы.
Когда скорая помощь уже приехала, первым делом, пострадавшего аккуратно кладут на носилки, и переносят в реанимобиль. Там его раздевают, и вводят внутривенно необходимые растворы в центральную, или периферическую вену. Это поможет остановить обильное кровотечение, а также проходимость дыхательных путей. Если человек тяжело дышит, могут провести трахеотомию, либо обеспечить ему искусственную вентиляцию легких. При необходимости могут сделать массаж легких, если у пострадавшего останавливается сердце.
Чтобы не навредить человеку, пока скорая помощь будет вести его в больницу, проводится иммобилизация поврежденной конечности. Для этого используют экстензионную шину, пригодную к накладыванию в любых условиях. Самой популярной, считается шина Дитерихса. Предварительно под ногу кладут две метровые шины Крамера, которые связаны между собою. Далее, иммобилизация конечности проводится от нижней трети голенища, до лопатки. Это позволяет наложить шину быстро, не причинив человеку боли, а также полностью обездвижить получившую травму ногу. Процедуру завершают, накладывая еще одну шину Крамера вокруг тазобедренного отдела.
Таким образом, удается добиться максимальной фиксации, облегчить перевозку больного.
Способы лечения
В зависимости от того, был получен закрытый перелом диафиза, или открытый, а также от района его локализации, наличия смещения, и других возможных осложнений, определяют, какое лечение будет максимально эффективным. Курсовая терапия подбирается индивидуально для каждого пациента, опираясь на результаты диагностических процедур, проведенных ранее.
Без смещения
Зачастую, при таких переломах диафиза, специалисты используют консервативные методы лечения. Иммобилизация конечности, которая была травмирована, проводится обязательно. Для этого используют гипсовую повязку. Терапия длится в среднем два-два с половиной месяца. Точные сроки индивидуальны, и зависят от множества факторов.
Переломы с поперечной и зазубрено поперечной плоскостью
Такой перелом диафиза бедра, лечат при помощи консервативной терапии. Костные отломки соединяют вручную, после иммобилизовав ногу. Если имеются некоторые сопутствующие заболевания, либо пострадавший уже пожилого возраста, долгое обездвижение конечности может нанести вред. Им проводится процедура остеосинтеза переломов диафиза, с применением аппаратов фиксации извне. Зачастую, врачи предпочитают проводить репозицию с использованием внутрикостного гвоздя. Она проводится с минимальным вмешательством, однако показатели ее результативности достаточно высоки.
Со смещением отломков
Диафизарная травма бедренной кости, полученная со смещением, относится к серьезным клиническим случаям. Репозиция противопоказана при косых и винтовых повреждениях, а также нехватки внедрения мягких тканей между костями. Такого рода травмы лечат, используя скелетное вытяжение. Специалисты могут порекомендовать применение специальных аппаратов, которые фиксируют конечность снаружи.
Со смещением и интерпозицией
Терапия таких переломов диафиза проводится при помощи хирургического вмешательства. Хирурги вручную проводят сопоставление отломков костей, после чего, применяют методы внутрикостного остеосинтеза, либо используют пластину, которую устанавливают на дистальный фрагмент, после чего проводят репозицию. Остеосинтез проводят при помощи специальных стержней, с рассверливанием канала или без, с проксимальным и дистальным блокированием. Выполнение закрытого остеосинтеза при диафизарных травмах кости бедра, может потребовать больше времени, чем в ситуации с открытым остеосинтезом.
Операция
Оперативное вмешательство при полученном диафизарном переломе бедренной кости, считается очень сложным. Проводят его под общим наркозом. Врачи, сопоставляя отломки костей, контролируют процедуру при помощи рентгена. Чтобы зафиксировать поврежденную кость, проводят стержень в дистальный отломок.
Наложив швы после операции, в течение суток у больного стоит дренаж, а нога зафиксирована шиной. Удаление штифта проводят через год после оперативного вмешательства, если у пациента не появится никаких осложнений, и реабилитация будет проходить с положительной динамикой.
Реабилитация
Восстановительный период после диафизарного перелома кости бедра, подразумевает профилактику появления осложнений в области бронхолегочной системы, желудочно-кишечного тракта, а также проблем с кровотоком, которые могут возникнуть после долгой иммобилизации конечности.
Во время реабилитационного периода, пациенту рекомендовано:
- выполнение лечебной гимнастики;
- посещение физиотерапевтических процедур;
- проведение курса укрепляющего массажа.
Какими должны быть упражнения для лечебной физкультуры, их длительность, и количество подходов, определяет специалист, учитывая индивидуальные особенности каждого конкретного перелома. Первое время, рекомендуется заниматься под контролем врачей, чтобы риск появления серьезных последствий был минимальным.
Больной может ходить, а также частично нагружать поврежденную ногу, только через две-три недели после травмы диафиза кости бедра. Реабилитационный период длится не менее одного месяца, зависимо от сложности полученного перелома. Полноценно вернуться к работе, человек может через два-три месяца, когда конечность полностью восстановиться.
Осложнения перелома диафиза
Диафизарная травма бедренной кости, если своевременно не начать лечение и реабилитацию, могут закончиться появлением множества осложнений:
- некорректное сращение кости;
- стойкая деформация поврежденной ноги;
- проблемы с полноценным функционированием конечности, возможная инвалидность.
Если терапия перелома проводилась хирургическим путем, последствиями могут стать сепсис, тромбоз, проблемы с функционированием малоберцового нерва.
Диафизарный перелом кости бедра – опасная травма, вследствие которой человек чувствует острые боли, у него нарушается двигательная активность конечности
. Если своевременно отправиться к врачу, который проведет диагностику проблемы, подберет максимально эффективный вариант терапии, а также подскажет, как пройти реабилитацию, перелом полностью срастется.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter. Мы обязательно её исправим, а Вам будет + к карме
Переломы диафиза костей предплечья
Причины: прямой удар, резкая угловая деформация.
Признаки. Выявляются деформация, отечность, нарушение движений, болезненность при пальпации области перелома, болезненность при нагрузке по оси предплечья, патологическая подвижность и крепитация на уровне перелома. Необходимо обязательно проверять подвижность и чувствительность пальцев!
При переломе одной из костей предплечья деформация и отечность выражены не так сильно, а локальная болезненность определяется только в области поврежденной кости. Наличие вывиха головки лучевой кости при переломе локтевой препятствует сгибанию в локтевом суставе. Для уточнения диагноза очень важно производить рентгенографию костей предплечья на всем протяжении (после обезболивания).
Лечение. Первая помощь — иммобилизация транспортной шиной по задней поверхности от головок пястных костей до верхней трети плеча, конечность — в положении сгибания в локтевом суставе до 90° (рис. 1, а).

Рис. 1. Транспортная иммобилизация предплечья (а) и лечебная иммобилизация предплечья при переломах в проксимальном (б) и дистальном (в) отделах
При переломах без смещения отломков накладывают двухлонгетную гипсовую повязку от пястно-фаланговых суставов до верхней трети плеча на 8— 10 нед.
Реабилитация — 2-4 нед.
Трудоспособность восстанавливается через 21/2—3 мес.
При переломах со смещением отломков производят репозицию при положении больного лежа. После обезболивания мест переломов руку укладывают на приставной столик, отводят плечо и сгибают конечность в локтевом суставе до 90°. Два помощника постепенно (!) осуществляют вытяжение по оси предплечья (вытяжение за пальцы и кисть, противовытяжение — за перекинутое через дистальный отдел плеча полотенце или широкую ленту из марли). Травматолог устраняет боковое смещение отломков путем сдавливания межкостного промежутка с передней и задней поверхностей предплечья. После репозиции накладывают заднюю гипсовую лонгету от пястно-фаланговых суставов до верхней трети плеча и дополнительную гипсовую шину на ладонную поверхность предплечья и плеча. Тщательно моделируют область межкостного промежутка (допустимо вставлять продольные валики). Лонгеты фиксируют бинтом (рис. 2) и производят контрольную рентгенограмму (через 2 нед. рентгенологический контроль повторить!).

Рис. 2. Лечебная иммобилизация по Л. Бёлеру при диафизарных переломах костей предплечья
Если перелом локализуется в верхней трети предплечья, то репозицию и иммобилизацию производят в положении супинации предплечья. При переломах в средней и нижней третях предплечье удерживают в среднем положении между пронацией и супинацией (рис. 3). Для репозиции переломов костей предплечья с успехом используют аппараты Соколовского, Демьянова и др. (рис. 4) с наложением гипсовых повязок. Срок иммобилизации — 12-16 нед. Важно через 7—10 дней после репозиции отломков проверить рентгенологически их стояние и исключить вторичное смещение.

Рис. 3. Смещение отломков при переломах лучевой кости: а — в проксимальном отделе; б — в дистальном отделе

Рис. 4. Аппараты для репозиции отломков костей предплечья: а — Соколовского; б — Демьянова
Реабилитация — 4—6 нед. Трудоспособность восстанавливается через 4— 5 мес.
Оперативное лечение показано при неудачной репозиции, вторичном смещении отломков. Для остеосинтеза используют металлические стержни, компрессирующие пластины с шурупами (рис. 5).

Рис. 5. Внутренний остеосинтез обеих костей предплечья: а — состояние отломков до фиксации; б — накостный остеосинтез; в — внутрикостный остеосинтез
Иммобилизация гипсовой повязкой на 10—12 нед.
Реабилитация — 4—6 нед.
Трудоспособность восстанавливается через 3—4 мес.
Применение аппаратов наружной фиксации (рис. 6) сокращает сроки реабилитации и нетрудоспособности на 1—11/2 мес.

Рис. 6. Остеосинтез костей предплечья по Г. А. Илизарову
При повреждениях Монтеджи производят остеосинтез отломков локтевой кости и вправление вывиха головки лучевой кости (рис. 7).

Рис. 7. Перелом Монтеджи. Репозиция и иммобилизация гипсовой повязкой (стрелками указаны направления тяги)
Иммобилизацию (10—12 нед.) производят в положении сгибания и супинации предплечья.
Реабилитация — 6—8 нед.
Сроки нетрудоспособности — 3—4 мес.
При переломах Галеацци для удержания отломков лучевой кости производят фиксацию компрессирующей пластиной, а в дистальной части вправленную головку локтевой кости фиксируют спицей (рис. 8).

Рис. 8. Перелом Галеацци
Иммобилизация — 3—4 нед.
Реабилитация — до 6 нед.
Сроки нетрудоспособности — до 3 мес.
Осложнения: ротационная контрактура, невриты, ложные суставы.
Травматология и ортопедия. Н. В. Корнилов
Опубликовал Константин Моканов
Диафизарные переломы голени. Особенности лечения. — Студопедия.Нет
Диафизарные переломы костей голени
Перелом диафиза большеберцовой кости является результатом прямой или непрямой травмы. Различают переломы верхней, средней и нижней третей большеберцовой кости. Смещение отломков зависит от механизма травмы и тяги четырёхглавой мышцы бедра, которая отклоняет центральный отломок кпереди и кнаружи. Периферический отломок расположен кзади и под действием собственной массы конечности ротируется кнаружи. Возможно угловое смещение и смещение по ширине.
Пациента беспокоит боль и отек в области повреждения. Голень деформирована. Опора на ногу невозможна. Для подтверждения делают рентгенографию в двух проекциях. Выполняют обезболивание места перелома. Переломы без смещения отломков лечат иммобилизацией конечности циркулярной гипсовой повязкой от концов пальцев до паховой складки в функционально выгодном положении. При смещении отломков проводят репозицию с последующим наложением гипсовой лонгеты сроком на 2 месяца. При интерпозиции мягких тканей (вклинивании тканей между отломками) необходима операция.
Перелом диафиза малоберцовой кости развивается вследствие прямого удара по голени снаружи. Травма сопровождается болью в месте перелома и незначительным отеком. Пациент сохраняет возможность опираться на ногу. В отличие от ушиба голени, при переломе малоберцовой кости появляется болезненность при боковом сжатии голени вдали от места повреждения. Для подтверждения выполняют рентгенографию. После прокаиновой блокады места перелома накладывают корытообразную гипсовую лонгету от средней трети бедра до концов пальцев при согнутом коленном суставе до угла 10°, голеностопном — до угла 90°. Срок иммобилизации 3 нед. Восстановление трудоспособности происходит через 4—5 нед.
Диафизарный перелом обеих костей голени возникает при ударе по голени («бамперный перелом» при дорожном происшествии) или непрямой травме (скручивание, сгибание). Пациент жалуется на резкую боль в области повреждения. Голень отечна, синюшна, деформирована. Наблюдается отклонение стопы кнаружи. Определяется крепитация и патологическая подвижность отломков. Опора на поврежденную ногу невозможна. Для подтверждения выполняют рентгенографию в двух проекциях. При невозможности сопоставить и удержать отломки, интерпозиции мягких тканей, а также для сокращения сроков лечения и ранней активизации больного применяют оперативное лечение. Используются винты, блокируемые стержни, винты и аппараты наружной фиксации.
Переломы лодыжек.В дистальном отделе костей голени расположено два образования, именуемых лодыжками. Это утолщение нижнего эпифиза малоберцовой кости (наружная лодыжка) и отросток нижнего эпифиза больше-берцовой кости с внутренней стороны (медиальная лодыжка). Обе они, сочленяясь с большеберцовой и таранной костями, образуют голеностопный сустав.
2. Опухоли костей. Классификация, диагностика, современные методы лечения.
Опухоль, как болезнь, возникает вследствие реакции организма на вредные внешние или внутренние воздействия и имеет свои индивидуальные биологические свойства
Доброкачественные опухоли | Злокачественные опухоли | |
Из ткани хорды | ||
Хордома | Хордома злокачественная | |
Из хрящевой ткани | ||
Хондробластома, Хондромиксоидная фиброма, Хондрома | Хондросаркома | |
Из собственной костной ткани | ||
Остеобластокластома (гигантоклеточная опухоль), Остеома, Остеоидная остеома | Злокачественная остеобластокластома, Остеогенная саркома, Параостальная саркома | |
Из других разновидностей соединительной ткани | ||
Миксома, Липома, Фиброма | Миксосаркома, Липосаркома, Фибросаркома | |
Из сосудистой ткани | ||
Ангиома, Ангиома венозная | Ангиосаркома и её разновидности, Гемангиоэндотелиома, Опухоль Юинга диффузная, Эндотелиома, Адамантинома, Другие ангиопластические саркомы | |
Из ретикулярной стромы костного мозга и её производных | ||
| Ретикулоплазмоцитома, Ретикулосаркома, Миелома: солитарная, множественная | ||
Из нервной ткани | ||
Неврофиброма, Неврилеммома | Злокачественная неврофиброма, Злокачественная неврилеммома | |
Неклассифицированные опухоли, пограничные с опухолями процессы | ||
Костно-хрящевые экзостозы, Хондроматоз костей, Фиброзная дисплазия, Болезнь Педжета, Так называемая неостеоенная фиброма, Эозинофильная гранулёма, Дермоиды | ||
Рентгенологический метод,как наиболее доступный в поликлинических условиях, занимает основное место в диагностике злокачественных опухолей костей. Так же, как и доброкачественные опухоли, злокачественные новообразования костей имеют характерную только для данного вида опухоли рентгенологическую картину. Вместе с тем, у них есть и основные сходные черты
1. Нечёткость и неоднородность структуры опухоли из-за происходящей деструкции кости.
2. Рано разрушается кортикальный слой с образованием типичного для саркомы «козырька».
3. Характерно возникновение спикул за счёт растущей опухоли и отслойки надкостницы.
Томографию(ультразвуковую, КТ) назначают в дополнение к обычным рентгеновским снимкам для уточнения диагноза или в сомнительных случаях. При томографии удаётся получить более чёткое представление о размерах, форме и контурах очага, истинных границах внутри и вне кости, а также выявить разрыв коркового слоя и выход опухоли в окружающие мягкие ткани.
Ангиографиювыполняют в стационарных условиях, и она может оказать помощь в решении вопроса о наличии доброкачественного или злокачественного роста. При доброкачественных опухолях сосуды новообразования не изменены. При злокачественных же как в самой опухоли, так и вокруг неё возникает беспорядочная артериальная сеть. Калибр сосудов неравномерен, их многочисленные разветвления образуют неправильные сплетения.
В настоящее время чаще используют более новый и безопасный метод исследования — ультразвуковую допплерографию,которая позволяет видеть исследуемые сосуды и выслушивать их шумы.
Радиоизотопная диагностикаоснована на активной способности костей избирательно поглощать кальций, фосфор, стронций, серу и другие микроэлементы. Задержка этих веществ и их радиоактивных изотопов увеличивается при патологических процессах, сопровождающихся усиленным обменом веществ, в частности при злокачественных опухолях.
Лабораторные методыисследования при злокачественных новообразованиях более ценны, чем при доброкачественных опухолях. Общий анализ крови показывает увеличение числа лейкоцитов, иногда повышение числа лимфоцитов и моноцитов при таких опухолях, как саркома Юинга, ретикулосаркома, остеогенная саркома. Для злокачественных опухолей характерно увеличение СОЭ.
Но значительные изменения можно выявить при биохимических исследованиях крови. Основные биохимические тесты — снижение общего белка крови, снижение концентрации негемоглобинного железа, увеличение содержания сиаловых кислот, повышение активности щелочной фосфотазы, появление в крови гексокиназы, а в моче — оксипролина.
Лечение опухолей костей
Лечить опухоли костей сложно, необходим индивидуальный подход в зависимости от характера опухоли, распространённости процесса, возраста больного, общего состояния и пр. Применяют хирургические, лу чевые, лекарственные и комбинированные методы. Хирургические методы являются основными как при доброкачественных, так и при злокачественных опухолях костей.
Диафизарные переломы плечевой кости
Различают переломы верхнего отдела средней трети и нижнего отдела плечевой кости. В зависимости от направления линии перелома различают поперечные, косые, спиральные и оскольчатые переломы. Если линия перелома находится выше прикрепления большой грудной мышцы, то центральный отломок под действием мышц отводится и ротируется кнаружи, а дистальный приводится к туловищу, ротируется кнутри и смещается кверху. При переломе в средней трети ниже прикрепления дельтовидной мышцы под ее действием центральный отломок отводится, а дистальный подтягивается кверху, смещен кпереди и кнутри.Остеосинтез при переломах плечевой кости.
Показания: все случаи, когда закрытая репозиция неэффективна, интерпозиция мягких тканей и лучевого нерва. Положение больного — на спине. Обезболивание — предпочтительно общее.
Остеосинтез плечевой кости с помощью скобы.
Остеосинтез с помощью скобы применяют при поперечном или неполном косом переломе с отломком кости или без него. После сопоставления отломков фрагменты фиксируют скобой (рис. 1). Более эффективны при этом скобы из специальных сплавов с памятью формы.
Остеосинтез плечевой кости с помощью винтов.
Остеосинтез плечевой кости с помощью винтов производят при нерепонированных косых и оскольчатых переломах (рис. 2), а также в случаях заинтересованности лучевого нерва, когда остеосинтез является лишь одним из этапов сложной операции, составным элементом которой является выделение лучевого нерва.
Интрамедуллярная фиксация диафизарных переломов плечевой кости металлическими стержнями.
Техника введения стержня снизу вверх . На задней поверхности плечевой кости над локтевым отростком косо в направлении к костномозговому каналу делают отверстие сверлом или желобоватым долотом. Затем в отверстие вводят проводник. Из второго разреза обнажают место перелома. Костные отломки вправляют и снизу по костномозговому каналу вводят проводник, чтобы он прошел в проксимальный конец сломанной кости. По проводнику вбивают полый металлический стержень. Вершина стержня должна выступать над костью на 0,5—1 см (рис. 3, а), чтобы облегчить его последующее удаление.

2. Этапы (а—д) остеосинтеза с помощью винтов.

3. Интрамедуллярный остеосинтез плечевой кости.
а — введение металлического стержня через отверстие над ямкой локтевого отростка; б — введение стержня в области большого бугорка плечевой кости.
4. Интрамедуллярный остеосинтез пучком спиц.
5. Фиксация отломков плеча пластинкой Демьянова.
Фиксацию отломков плечевой кости можно осуществить пучком спиц (рис. 4) или несколькими упругими стержнями. Hackethal (1961) сообщил о применении пучка гибких интрамедуллярных стержней при переломах диафиза плечевой кости. Оперативное вмешательство выполняют под контролем электронно-оптического преобразователя (ЭОП) рентгеновских лучей. Рентгеновский контроль обязательно осуществляется в двух проекциях. Зону перелома не обнажают. Разрез начинают на 1 см выше вершины локтевого отростка и продолжают проксимально на 5 см. Сухожилие трехглавой мышцы разъединяют продольно. Отслаивают периост, четко определяя лучевой и локтевой края плечевой кости проксимальнее ямки локтевого отростка. На 1 см выше локтевого отростка высверливают отверстие в кортикальной пластинке плечевой кости диаметром 6,4 мм. Затем делают такое же отверстие на 2 см проксимальнее. Долотом эти отверстия соединяют между собой. При этом получается окно овальной формы размером 20 X 10 мм. Затем в костномозговой канал вводят стержни и продвигают их до головки плечевой кости, слегка поколачивая по дистальнному концу стержня небольшим молотком. Вначале вводят стержень, диаметр которого составляет 3,2 мм, затем применяют стержни меньших размеров: 2,8; 2,4; 2,0 мм до тех пор, пока костномозговой канал плечевой кости плотно заполнится стержнями. Выступающие участки стержней отсекают. Рану дренируют. Послойно ушивают мягкие ткани. Оперированную конечность подвешивают на косыночной повязке. В течение 48 ч оперированная конечность должна находиться в возвышенном положении. Спустя 2 суток после операции начинают легкие движения в локтевом суставе.
Показанием к этой операции служат переломы диафиза плечевой кости в верхней, средней трети и на границе с дистальной третью. В тех случаях, если закрытую репозицию осуществить трудно, операцию можно выполнить открытым способом.
При переломе диафиза плечевой кости L. Mackay применяет закрытую репозицию и антеградное введение стержней Раш (рис, 3,6). Под контролем ЭОП стержень вводят в,костномозговой канал плечевой кости через большой бугорок. При этом необходимо произвести разрез длиной 5 см над большим бугорком. Волокна дельтовидной мышцы раздвигают вдоль разреза кожи и подкожной жировой клетчатки. После внедрения стержня рану наглухо зашивают. В послеоперационном периоде гипсовую иммобилизацию не применяют. Конечность подвешивают на косыночной повязке. При использовании этого метода лечения костная мозоль на рентгенограммах появляется через 6 недель. Стержни удаляют через 12—16 нед после операции. При репозиции по закрытой методике в значительно меньшей степени травмируются мягкие ткани и не нарушается кровоснабжение костных отломков, что обеспечивает консолидацию в довольно короткие сроки.
При длинных косых переломах диафиза плечевой кости можно осуществить фиксацию двумя — тремя винтами. После тщательной репозиции отломков осуществляют сверление каналов соответствующим сверлом. Каналы в кортикальной кости проходят метчиком, соответствующим диаметру применяемых винтов. Затем последовательно вводят винты. По зашивании мягких тканей обязательно применяют дополнительную внешнюю фиксацию. Остеосинтез металлической лентой или проволокой в настоящее время оставлен большинством травматологов-ортопедов, так как метод не обеспечивает стабильного удержания обломков, в то же время в значительной степени нарушая периостальное кровоснабжение.
Широкое распространение получил остеосинтез диафизарных переломов плечевой кости накостными пластинами. Хорошо зарекомендовали себя компрессионно-деротационные пластинки А. В. Каплана и А. И. Антонова. Они позволяют плотно удерживать соединенные отломки плечевой кости и в то же время блокируют ротационные смещения.
При установке пластинки на диафиз плечевой кости следует очень тщательно оберегать лучевой нерв от травматизации, особенно в момент сверления каналов под винты и при заворачивании винтов. Лучевой нерв должен быть предварительно выделен на всем протяжении, где должна прилагаться к кости пластинка. Не менее эффективна накостная компрессирующая пластинка Демьянова и Ткаченко.
Остеосинтез плечевой кости компрессирующей пластинкой Демьянова.
Пластинка несколько вогнута, что обеспечивает лучшее прилегание ее к кости и большую прочность на изгиб. Толщина пластинки 3 мм, ширина 12—14 мм, длина 90—120 мм. В ней имеется шесть отверстий для винтов. Для фиксации используют самонарезающие винты с конусовидной головкой и глубокими шлицами под крестообразную отвертку. Отломки сопоставляют. Пластинку накладывают так, чтобы ее середина приходилась на место перелома. Сверлом, которое на 0,5—0,6 мм тоньше винтов, через отверстия в пластинке просверливают каналы через оба кортикальных слоя кости. В каналы последовательно вводят все винты (рис. 5). При сверлении каналов под винты следует прочно удерживать пластинку в заданном положении.
Остеосинтез плечевой кости компрессирующей пластинкой Ткаченко.
Пластинка толщиной 2 мм, шириной 17 мм, длиной 70—130 мм, имеет шесть отверстий для винтов, одно из которых выполнено в виде прорези. Отломки сопоставляют. Пластинку накладывают так, чтобы она равномерно перекрывала оба отломка. На центральном отломке через отверстия в пластинке сверлом, которое на 0,5—0,3 мм тоньше винта, просверливают отверстия через оба кортикальных слоя. В два отверстия центрального отломка ввинчивают винты и пластинку прочно прикрепляют. На периферическом отломке как можно дистальнее через продольное окно сверлом делают отверстие. В это отверстие и в свободное отверстие на центральном отломке вводят штыри контрактора. Вращением винта на контракторе сближают и сдавливают отломки. Периферический отломок фиксируют винтами. Контрактор удаляют. Рану послойно ушивают (рис. 6). Конечность фиксируют гипсовой лонгетной повязкой на 3—4 недели.

6. Этапы (а—в) остеосинтеза пластинкой Ткаченко.
Остеосинтез плечевой кости металлической балкой Климова.
После репозиции в плечевой кости выпиливают паз. Длина паза должна превышать длину балки на 0,5—1 см, что необходимо для предотвращения образования диастаза между отломками при последующем рассасывании костных фрагментов в зоне перелома. Конец балки с клювом вводят в костномозговую полость короткого фрагмента. Этим приемом обеспечивают его прочную фиксацию. После забивания балки следует осуществить ее дополнительное крепление с помощью шплинтов и винтов (рис. 7). При переломе плеча могут быть применены аппараты Илизарова (рис. 8) и Волкова – Оганесяна (рис. 9).

7,8,9. Применение репозиционного аппарата Волкова-Оганесяна при переломе диафаза плечевой кости.
Т.А. Ревенко, В.Н. Гурьев, Н. А. Шестерня
Операции при травмах опорно-двигательного аппарата
Опубликовал Константин Моканов
причины, симптомы, первая помощь, лечение
Диафизарные переломы костей предплечья возникают вследствие прямого или косвенного действия травмирующей силы и составляют около 30% всех переломов костей.
А среди переломов костей предплечья диафизарные переломы занимают второе место после переломов лучевой кости в типичном месте.
Переломы диафиза костей предплечья возникают на различных уровнях: в верхней, средней и нижней трети. Чаще наблюдаются переломы обеих костей предплечья, реже – одной лучевой, еще реже – локтевой.
Причины диафизарных переломов костей предплечья
Диафизарные переломы обеих костей на одном уровне являются следствием прямого действия травмирующей силы, а переломы на различных уровнях – непрямого действия.Диафизарные переломы костей предплечья не только возникают на разных уровнях, но и имеют разный характер плоскостей перелома.
Переломы с поперечной плоскостью или близкой к ней, многооскольчатые переломы являются следствием прямого действия травмирующей силы.
При косвенном действии травмирующей силы возникают переломы с косой, винтообразной плоскостью перелома, двойные переломы.
Диафизарные переломы чаще бывают в средней и нижней трети предплечья.
В верхней трети переломы возникают значительно реже, что обусловлено анатомо-биомеханическими особенностями, а именно: верхняя треть локтевой кости наиболее массивная, трехгранной формы, с параллельным положением лучевой кости.
Кроме того, кости в верхней трети предплечья хорошо защищены толстым слоем мышц. Все это обеспечивает ей значительную устойчивость к воздействию внешних сил.
Что касается средней трети, то прочность костей уменьшается, что обусловлено, во-первых, истончением локтевой кости, во-вторых, истончением мышечного массива и, в-третьих, наличием физиологического изгиба лучевой кости.
В нижней трети, несмотря на утолщение лучевой кости, прочность костей остается ниже, потому что они сверху и по бокам не защищены массивом мышц, а локтевая кость имеет максимальное истончение.
Кроме того, на этом уровне заканчивается физиологический изгиб лучевой кости.Все это снижает сопротивляемость костей к действию механической силы.
Смещение отломков при переломах сначала зависит от направления действия травмирующей силы, а после перелома – от рефлекторного сокращения мышц-антогонистов, которые обусловливают вариабельность клинических проявлений.
Симптомы
Присутствует боль и нарушение функции.Пострадавший поддерживает предплечье здоровой рукой, кисть в умеренном ладонном сгибании с полусогнутыми пальцами.
На месте перелома – припухлость, кровоизлияние, острая боль при пальпации.
Активные движения кистью, пальцами обостряют боль, они значительно ограничены. Давление по оси предплечья вызывает боль в месте локализации перелома.
Ушибы
При ушибах припухлость локализуется в соответствии с местом удара, тут же – разлитая болезненность при пальпации, кровоизлияние. Активные движения кистью, пальцами не вызывают значительного обострения боли.При ушибах участка разгибателей боль возникает при активных движениях разгибателей, а активные движения сгибателей боли не вызывают.
Ппри травме же участка сгибателей активное разгибание пальцев кисти боли не вызывает, тогда как сгибание пальцев обостряет боль.
Осевое давление на предплечье обострения боли не дает.
Благодаря внимательному клиническому обследованию случаев удается предотвратить диагностическую ошибку.
Переломы верхней трети
При переломах в верхней трети, даже при значительных смещениях, деформация всегда умеренная и проявляется увеличением объема предплечья, его утолщением.При этом отмечаются умеренные угловые вальгусные или варусные деформации, может быть положительным симптом крепитации. При значительных смещениях отломков по длине возникает укорочение предплечья, которое полусогнутое в локтевом суставе и находится в положении пронации с кистью, опущенной в ладонную сторону.
На высоте деформации – резкая боль при пальпации, патологическая подвижность, пострадавший не может сжать пальцы в кулак вследствие обострения боли.
Для переломов в верхней трети предплечья характерно типичное смещение центрального отломка лучевой кости, а именно: под действием супинатора и двуглавой мышцы находится в положении супинации с умеренным сгибанием, а дистальный отломок лучевой кости под действием квадратной мышцы пронатора – пронирован.
Переломы средней трети
Диафизарные переломы обеих костей предплечья в средней трети со смещением отломков вследствие истончения мышечного слоя имеют более рельефные угловые деформации с варусным или вальгусным отклонением дистального отдела предплечья или с углом, открытым в ладонную или тыльную сторону.Если отломки обеих костей предплечья смещаются в межкостный промежуток (Х -образные или конверсивные смещения), то при осмотре заметно значительное утолщение предплечья над переломом.
Когда дистальные отломки разошлись и между ними вклинились проксимальные отломки (или наоборот) – О-образное смещение, – то деформация предплечья в месте перелома имеет веретенообразную форму. На высоте деформации пальпируются отломки, отмечается четкая патологическая подвижность.
Дистальная часть предплечья может быть в среднем положении между супинацией и пронацией или в положении полной пронации.
У пострадавших с переломами в средней трети предплечья центральный отломок лучевой кости находится в положении, среднем между супинацией и пронацией, так как силы мышц-супинаторов и мышц-пронаторов уравновешенные, а дистальный отломок занимает положение пронации.
Переломы нижней трети
Диафизарные переломы обеих костей в нижней трети, где массив мышц имеется только на ладонной поверхности, имеют наиболее рельефный проявление деформаций.Нередко отломки выступают под кожей, оказывается значительная патологическая подвижность. Дистальная часть предплечья пронирована. Рентгеновское исследование уточняет характер плоскостей перелома, положение отломков и степень их смещения.
При переломах нижней трети предплечья дистальный отломок лучевой кости занимает положение полной пронации под действием квадратной мышцы-пронатора. Кисть тоже пронирована.
Понимание биомеханического смещения отломков при диафизарных переломах костей предплечья является залогом успешного закрытого сопоставления отломков.
Диагностика
Рентгеновское исследование подтверждает клинический диагноз.
Первая помощь
Неотложная помощь заключается в обезболивании и транспортной иммобилизации.
Лечение
Лечение консервативное: накладывают широкую гипсовую шину от средней трети плеча до головок пястных костей.
Сращивание наступает на 6-8 неделе.