Пекталгия что это такое – Симптомы, Причины, Диагностика и Лечение болезни
Симптомы, Причины, Диагностика и Лечение болезни
Пекталгия – это болевой синдром, который проявляется местом локализации в области грудной клетки и неразрывно связан с таким заболеванием, как грудной остеохондроз.
Сам же остеохондроз является дегенеративным процессом, который вызывается воспалениями в позвоночнике. В результате, в этой части тела человека возникают дистрофические изменения, которые затрагивают кости, хрящи, мышцы и связки.
В этой статье мы рассмотрим основные симптомы этого отклонения и причины, его вызывающие. А также средства борьбы с ним.
Пекталгия – что это такое

Далеко не все знают, что пекталгический синдром это интенсивные болевые ощущения, которые возникают у передней стенке грудины.
Интенсивность и временные проявления могут быть самыми разнообразными. Но, очень важно исключить самые разнообразные заболевания внутренних органов, которые также могут давать чувство боли. Причина в том, что пекталгия – это боль, вызванная дегенеративными изменениями в позвоночнике, в области грудного отдела. И очень важно отделять ее от сердечных болей, так как некорректное лечение может привести к еще большему усугублению ситуации.
Пекталгия – симптомы

При наличии остеохондроза грудного отдела позвоночника у пациента могут возникать следующие симптомы:
Дорсалгия – она может проявляться по-разному, но чаще всего усиливается тогда, когда человек совершает дыхательные движения, увеличивает нагрузку или амплитуду движений.
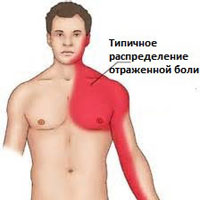
В грудной клетки возникают боли, похожие на те, которые формируются при возникновении инфаркта – ощущение возившегося клинка в грудь с иррадиацией ощущений в левую лопатку с онемением той же руки.
Может быть сформирована межреберная невралгия.
Плечелопаточная часть торса также охватывается интенсивными дискомфортными ощущениями, особенно с левой стороны.
По нижней части торса боль может быть сконцентрирована в пояснице, брюшной полости и реже отдавать в таз или пах.
Именно так чаще всего проявляет себя пекталгический синдром.
Боль в области сердца – пекталгия
Пекталгический синдром проявляется интенсивными болями в верхней части грудной клетки с локализацией в левой стороне – именно поэтому люди предполагают сразу худшее. Они в первую очередь списывают эти ощущения на проблемы с сердцем и обращаются к кардиологу.
Но при проверке этой части организма специалисты, чаще всего, не находят никаких отклонений. Правда, иногда, заподозрив незначительные сбои в работе сердечно-сосудистой системы, которые действительно могут существовать, врачи могут прописать лечение. И если у человека действительно проблемы с опорно-двигательным аппаратом, то назначенные медицинские препараты или процедуры не дают никакого эффекта.
Пациенту опытный врач кардиолог должен объяснить в этом случае, что никаких расстройств сердечно-сосудистой системы у него не наблюдается, а вот направить его на консультацию к неврологу или ортопеду крайне необходимо. Так как в этом случае, скорее всего, что в организме, под воздействием дегенеративных изменений в позвоночном столбе в области шеи и грудины происходит развитие остеохондроза.
О дополнительных болях в груди можно прочесть тут!
Причины возникновения заболевания

Если пациент, действительно, прошел такую стадию обращения к врачам, то скорее всего, что на приеме у невролога ему будет выставлен диагноз грудной хондроз.
Специалист сможет определить те причины, которые вызвали признаки болей в сердце. Чаще всего к ним относятся следующие внешние и внутренние факторы, а также их комбинация:
нарушенные обменные процессы, из-за которых костные и хрящевые ткани недополучают необходимых биологически-питательных веществ, что и запускает дегенеративный процесс;
нарушение гормонального фона – это основа на которой формируются проблемы с обменом веществ;
дискомфортные длительные положения в одной и той же позе, например, сидячий;
лишняя масса тела, которая увеличивает нагрузку на позвоночник;
изменения в организме, происходящие с возрастом;
наследственный фактор;
получение самых разных по интенсивности травм опорно-двигательного аппарата, а, конкретно, позвоночного столба, независимо от того, как давно это произошло;
сопутствующие заболевания, такие как сколиоз, остеопороз, кифоз, лордоз и прочее.
Все эти моменты и их самые разнообразные комбинации могут вызвать ситуацию, при которой происходит возникновение корешковой компрессии. В результате защемления нервной ткани происходит неверная передача импульса в области мышц передней грудной стенки, в результате чего и возникает пекталгия, то есть сильная боль в грудине.
Важно иметь в виду, что нервы, которые отходят от позвоночного столба, доходят до грудины и опоясывают корпус тела человека. Поэтому защемление по задней поверхности корпуса может отдавать болью спереди.
Отличие от других заболеваний
Каждому пациенту, который ощутил боль в области груди, необходимо понимать, что две основные причины, из-за которых она возникает – это больное сердце или больной позвоночник.
Но, также существует и ряд более редко встречающихся отклонений в состоянии организма человека, которые также могут формировать боль в грудине:
спазмированных мышц;
интенсивные физические нагрузки, которые приводят к переоформлению;
уменьшенный иммунитет;
аллергия;
стрессовые ситуации;
остеопороз;
вирусные инфекции, развивающиеся в организме;
заболевания нервной системы разной природы как неинфекционной, так и инфекционной;
поднятие тяжестей, которое вызывает защемление нервных окончаний в области грудины.
Но именно пекталгия, которая формируется при грудном остеохондрозе описывается, как:
боль, возникающая приступообразно или на постоянной основе, но непосредственно локализующаяся в области груди;
ощущения от болевого синдрома тупые;
до появления боли в груди, возникали болезненные ощущения в области лопаток, причем, они усиливались при поднятии рук или наклонах корпуса;
так как нервная ткань расходится в этой части корпуса от спины по всем внутренним органам, то могут возникнуть ложные ощущения сбоев в работе органов ЖКТ ли сердца;
также могут появиться подозрения на аппендицит или ощущение мышечных кишечных колик;
симптомы должны нарастать по своей интенсивности в течение приблизительно 10 дней – сначала они стертые, неярко выраженные, а затем становятся сильными, мешающим совершать движения.
Методы диагностики

Очень часто простой обыватель задается вопросом – пекталгия что это за болезнь и какие последствия она может иметь для человеческого организма и его нормального функционирования. Любой специалист сможет ответить на это достаточно развернуто и его ответ, чаще всего, будет содержать несколько этапов развития болезни:
Сначала формируется из-за ряда вышеперечисленных факторов остеохондроз, который сопровождается своими симптомами, один из которых – это левосторонняя пекталгия.
Если не лечить отклонение, то оно продолжает прогрессировать. Из-за неправильного положения позвонков начинают страдать хрящевые ткани между ними — диски уплощаются, начинают выбухать за свои естественные анатомические положения. В результате чего образуется протрузии диска.
Если и дальше продолжать игнорировать дегенеративные процессы в собственном организме, то происходит разрыв фиброзного кольца, составляющего оболочку пульпозного ядра межпозвонкового диска. В результате чего возникает экструзия, а затем грыжа позвоночника.
Конечно, в некоторых ситуациях этот процесс может занять практически всю жизнь человека. Но это только в том случае если иммунитет достаточно силен, а человек ведет правильный образ жизни с рациональным питанием и умеренными физическими нагрузками. Но если вдруг один из внешних факторов начинает угнетать состояние здоровья, например, человек перестает питаться правильно, а его рацион является неполноценным, то это только ускорит процесс разрушения хрящевых и костных тканей.
Именно поэтому так важно при малейших подозрениях на неправильную работу опорно-двигательного аппарата обратиться к неврологу и ортопеду. Они для того, чтобы выставить правильный диагноз, назначат соответствующие методы диагностики, к которым относятся:
рентгенография соответствующего отдела спины, которая позволит определить насколько правильно расположены костные структуры или наоборот, они отклонились от своего анатомические правильного положения;
КТ (компьютерная томография) или МРТ, которые позволяют определить точную локализацию поражения и степень вовлеченности в дегенеративный процесс мышечных и сухожильных тканей, а также нервных корешков.
Очень важно, для максимально корректной постановки диагноза также обратиться к таким специалистам, как:
Вашими лечащим врачами в этом случае должен стать тандем – ортопед – невролог. Так как ортопед будет анализировать некорректное расположение и изменения в костных и хрящевых структурах. А невропатолог будет устранять негативное влияние вышеописанных факторов на нервную систему человека.
Как видно из всего вышеописанного, пекталгия при грудном остеохондрозе имеет определенные симптомы, установив которые необходимо назначить правильное лечение, которое чаще всего заключается в комплексном воздействии.
Способы лечения

Традиционно врачи назначают несколько мер, которые призваны приостановить дегенеративный процесс и вернуть по возможности здоровье пациенту. Лечение включает в себя:
Воздействие медикаментами. Это могут быть совершенно разные препараты, каждый из которых влияет на определенные симптомы или факторы. Так, например противовоспалительные снимают отечность и устраняют воспаление мышечной ткани. Обезболивающие помогают снять дискомфортное состояние. Группа хондропротекторов призвана восстановить нарушенные обменные процессы в организме. Местные препараты, например, гели или мази могут снять болевые ощущения и отечность, воздействую при этом локально.
Также в комплекс к таблеткам, врач обязательно назначит различные физиопроцедуры. Левосторонняя патология достаточно хорошо отзывается на такие манипуляции, как: массаж, электрофорез, лазерные процедуры, диадинамик, ЛФК, иглоукалывание и методы остеопатии.
Также левосторонняя пекталгия лечится и народными средствами. Но следует иметь в виду, что ограничиться только такими рецептами — это почти со 100% уверенностью навредить самому себе. Применять такое воздействие на организм можно только как добавочное воздействие к традиционным методам лечения.
Очень важно, чтобы избавиться от боли с левой стороны, а также от всех других видов боли, вызванных ущемлением нервных волокон – применять лечебную гимнастику. Причем делать это не от случая к случаю, а на регулярной основе на протяжении всей жизни. Это поможет укрепить мышечный каркас, который будет поддерживать скелет, а не позволять ему нести всю нагрузку самостоятельно. При этом остеохондроз, который формирует левосторонний прострел достаточно быстро может быть приостановлен.
Профилактика
Конечно, когда поставлен диагноз пекталгия грудного отдела позвоночника, симптомы и лечение могут быть установлены и назначены исключительно врачом профессионалом. Но если хочется избежать негативных изменений в своем организме, то необходимо вести максимально правильный и размеренный образ жизни:
исключать стрессовые ситуации;
полноценно высыпаться – левосторонняя пекталгия может усугубляться хроническим стрессом;
питаться рационально и правильно, исключая вредные продукты и максимально насыщая свое меню полноценными белками, фруктами и овощами;
заниматься регулярно физкультурой, но без чрезмерного нагружения позвоночного столба.
Если соблюдать все эти нехитрые правила, то можно существенно улучшить состояние здоровья, когда диагностирована левосторонняя пекталгия.
Поделиться ссылкой:
>spinozadoc.ru
Пектальгия
M.Prinzmetal и A.R.Massumi (1955), а затем A.Harris (1958), обозначившие ее как синдром передней грудной стенки, представили следующим образом.Больные в возрасте от 35 до 75 лет жалуются на тупые, ноющие, иногда жгучие боли в зоне между парастернальной и передней аксилярной линиями. Они, в отличие от коронарных, более продолжительные (часы, дни, а то и месяцы). Усиливаются при поворотах головы и туловища, но отнюдь не после эмоциональных или общефизических нагрузок. Болезненны зоны по среднеключичной линии на уровне III-IV костохондрального сочленения и по свободному краю большой грудной мышцы. Синдром встречается не только как одно из последствий инфаркта миокарда (в 13-20%), но и при коронарной недостаточности (в 51%), миокардите (в 4%) (Edwards W., 1955; Plotz M., 1957; Гордон И.Б., Заславский Е.С., 1971). При грудной и шейной вертебральной, а также цереброспинальной патологии он встречается и у людей без заболеваний сердца. Н.Л.Ченских (1994) изучила особенности пектальгии при менопаузальном синдроме и при неврастении.
При оценке пектальгии нельзя не учитывать некоторые механические факторы. Поверхностная фасция, покрывающая переднюю грудную стенку, переходит на грудную железу, живот, шею, руку. Глубокая же, покрывая большую грудную мышцу, пронизывает ее, проникает между пучками. В промежутке между этой мышцей и широчайшей мышцей спины она утолщена. В нижней части, в передних отделах она покрывает и малую грудную мышцу. Эта глубокая фасция при отведении руки подвергается натяжению. При плечелопаточном периартрозе она укорочена (Tarsy J., 1953).
Напомним также, что дерматомы Тз-Тб, относящиеся к передней грудной стенке, соответствуют сегментам, из которых иннервируются и межреберные мышцы данного уровня, и что в иннервации тканей этой зоны существенную роль играют шейные нервы. Имеет значение и место прикрепления лестничных мышц к I и II ребрам, т.к. при синдроме передней лестничной мышцы неизменно отмечается болезненность под ключицей соответственно области бугорка Лисфранка. На связь подобных болей с патологией лестничных мышц указывали A.Ochsner (1935), C.Naffziger (1937), W.Reid (1938). Большая и малая грудные мышцы иннервируются передними нервами грудной клетки (С5-С8). Интересно, что эти нервы пересекают переднюю и заднюю поверхности подключичной артерии. Напомним также, что васкуляризация тканей передней части грудной клетки обеспечивается внутренней грудной артерией, начинающейся от подключичной артерии близко от места отхождения позвоночной артерии. Как было установлено экспериментами R.Leriche и R.Fontaine (1925), раздражение верхней части звездчатого узла может вызвать, наряду с астматическим припадком, боль в соответствующей половине грудной клетки. Однако эти данные сами по себе не могут объяснить, почему боли в области сердца исчезали при операции декомпрессии шейных корешков (Semmes R., Murphey F., 1943; Josey A., Murphey F., 1946 и др.).
На шейном уровне до С8 корешки лишены симпатических волокон. Поэтому J.Nachlas (1934), а затем S.Hanflig (1936) полагали, что причиной болей в груди при нижнешейной корешковой компрессии является раздражение тех шейных корешковых волокон, которые дают начало передним грудным нервам. Эти нервы иннервируют малую и большую грудные мышцы. По их мнению, диффузно распространяющаяся по двигательным нервам ирритация может сделаться в большой и малой грудных мышцах источником «протопатических ощущений». В этой связи интересны результаты экспериментов R.Frykholm (1951): при стимуляции переднекорешковых волокон С7 испытуемые сообщали о болях в груди и подмышкой. В свете учения о склеротомных болях эти эксперименты приобретают важное значение. T.Lewis и J.Kellgren (1939) раздражали межостистую связку C7-1″i у больных стенокардией, вызывая у них те же боли, которые они испытывали во время спонтанно возникающих приступов. Мы наблюдали такого больного Б. С лечебной целью ему вводили раствор новокаина в межостистую связку CVI-VII И CVII-TY. На склеротомный характер боли указывало то, что введение дистиллированной воды вызывало ощущение покалывания в области сердца. Так или иначе, зона болей в глубоких тканях при кардиальгии близка к шейным и грудным склеротомам и миотомам.
По данным J.Granitetal. (1957), D.Davis (1957), раздражение тонких волокон в передних корешках, иннервирующих мышцы, вызывает электрическую активность в афферентных волокнах, идущих от мышц к центру. Таким образом, раскрываются возможные пути распространения патологических импульсов у интересующей нас группы больных, в частности, переднекорешковые волокна, чаще С7 -> грудные мышцы и другие глубокие ткани груди -> афферентные волокна из соединительнотканных элементов, а может быть, и веретен большой грудной мышцы к спинному мозгу через задние корешки —> механизмы воротного контроля -» центральные инстанции чувствительности. Естественно, что поражение любого из периферических звеньев данной цепи может привести к ощущению болей, относимых больным к области сердца. И, наоборот, разрыв патологической цепочки в любом звене может привести к исчезновению пектальгического варианта кардиальгии. Некоторые авторы добивались этого новокаинизацией мест отдачи боли (Weiss S., Davis D., 1928), в частности в области плечевого сустава (Альбов Н.А., 1951; Дядькин К. П., 1951).
Мы неоднократно наблюдали больных с шейно-корешковой компрессией, у которых кожная новокаинизация способствовала уменьшению или прекращению болей в области сердца. В приведенной выше патогенетической цепочке подчеркнута афферентная импульсация из экстероцепторов мышц и глубоких тканей грудной клетки. В этой связи представляют интерес неоднократно наблюдавшиеся нами особенности кардиальгии у вертеброневрологических больных: некоторые движения, как, например, поднимание руки, форсированный выдох, рывковые движения рукой, приводили к усилению болей в надплечье и в области сердца. Не исключена возможность, что в этом играют роль какие-то механические моменты, возможно, изменение положения плечевого сплетения или подключичной артерии, натяжение грудных фасций и мышц. Необходимо, однако, учитывать и роль рефлекторных импульсов, идущих из проприоцепторов мышц, адресуемых не только к чувствительным центрам, но и к кардиальной области.
Поэтому представляют интерес боли, относимые иногда нашими больными к области сердца при пере-труживании. Речь идет о рефлекторных воздействиях, которые следует относить к разряду моторно-висцеральных рефлексов. М.Р.Могендович (1957) приводит многочисленные литературные материалы и результаты собственных исследований, показывающие, что и в норме, и в условиях патологии сердечная деятельность находится под воздействием рефлекторных влияний со стороны проприоцепторов поперечно-полосатой мускулатуры. В осуществлении этих связей большую роль играет вегетативная нервная система, в частности шейная симпатическая часть ее.
Роль кинестезии, возрастающая при мышечной деятельности, велика в процессе условнорефлекторных влияний на вегетативную нервную систему в предстартовом (предрабочем) состоянии. В процессе же выполнения мышечной работы коррекция вегетативных функций переходит в значительной мере к безусловнорефлекторным влияниям со стороны проприоцепторов.
McKenzie (1911) описал больного грудной жабой, который ел только правой рукой, т.к. движения левой вызывали приступ грудной жабы. О связи функции левой руки и сердца писали И.Я.Раздольский (1924, 1938), С.И.Карчикян (1928). Согласно McKenzie, контакт чувствительных путей от левой руки с вегетативными центрами, иннервирующими сердце, происходит или в боковых рогах спинного мозга, или в вегетативных клетках межпозвонковых ганглиев.
Болевые импульсы идут в мозг, проецируясь в области проводников чувствительной иннервации левой руки, плеча и груди. Импульсы из сердца начинают ощущаться, если они превышают обычную интенсивность, а также при нормальной интенсивности в условиях повышения возбудимости спинальных центров. Это может быть обусловлено бомбардировкой их патологическими импульсами не только экстероцептивного, но и проприоцептивного характера. Следует, естественно, учитывать взаимодействие не только периферического конца двигательного анализатора с иннервационными механизмами сердца, но и центральные взаимодействия. Еще до установления роли лимбико-ретикулярных структур было известно, что большие полушария оказывают тормозящее влияние на центр блуждающего нерва и что эта тормозная зона находится в интимной связи с моторной зоной коры мозга (Смирнов А.И., 1926; Олеференко П.Д., 1930). Рефлекторное же влияние моторики, в особенности левой руки, на сердце подтверждается рядом экспериментальных и клинических фактов. Имеются и отдельные наблюдения о подобных проявлениях у больных с поражением нервных структур шейной области. О возникновении болей в области сердца при движениях в руке у больных с шейно-грудным корешковым синдромом писали А.Х.Штремель (1955), Г.М.Мазунина (1959), Ф.Я.Ноткина и М.М.Шендерович (1956). Последние указывали на роль проприоцеп-тивных импульсов из мышц и связок позвоночника.
Наконец, представленные выше данные о патогенезе синдрома передней лестничной мышцы также подтверждают роль моторно-висцеральных рефлексов в формировании синдромов шейного остеохондроза.
В самих мышечно-фиброзных тканях передней грудной стенки у больных пектальгией обнаруживались дегенерация волокон с одновременным разрастанием фибрилл, негрубые лимфоидные инфильтраты в соединительной ткани. Реакция на кортикостероиды, рентгенотерапию, дыхательные упражнения такая же, как и при синдроме «плечо-кисть». Прием нитратов облегчения не приносит.
Напомним также о тех механических влияниях мышц, о которых писал P.Skillern (1947): допускались псевдостено-кардические боли вследствие сдавления межреберных нервов напряженными межреберными или трапециевидными мышцами.
В нашей клинике изучалась лабильность нервно-мышечных синапсов большой грудной и двуглавой мышц у 15 больных шейным остеохондрозом с болями в области передней грудной стенки (Реут Р.Л., Петров Б.Г., 1969). Оказалось, что реакция пессимум, наступавшая справа при 1500-2000 Гц, на больной — левой стороне наступала уже при 100-600 Гц. Такое снижение лабильности выявлено у всех 12 больных, у которых шейная патология сочеталась с коронарной. У 3 же больных без коронарных нарушений лабильность оставалась нормальной. Электромиографические исследования как упомянутых авторов, так и М.С.Чоботаса, Д.Ю.Каунайте (1973), Е.С.Заславского (1973) выявили признаки миодистонии и альтерации (или угнетения) периферических мотонейронов (II тип по Ю.С.Юсевич).
Таким образом, имеются данные, подтверждающие, что при патологии тканей передней грудной стенки изменено функциональное состояние периферических тканей и что моторно-висцеральные рефлексы с мышц передней грудной стенки и руки на сердце осуществляются на фоне сниженной лабильности. Следовательно, нейроостеофиброз передней грудной стенки — это не изолированный синдром. Л.П.Мотовилова и соавт. (1971) обследовали больных с синдромом передней грудной стенки, вызванным сочетанием кардиальной патологии и шейного остеохондроза. Стимуляция альгических точек (триггерных пунктов) давлением и введением иглы сопровождалась отрицательными изменениями показателей состояния сердца. На электрокардиограмме отмечались снижение амплитуды зубца, переход сглаженного зубца Т в слабодвухфазный или отрицательный, депрессия сегмента S-T и пр.
Баллистокардиография выявляла усиление или учащение и деформацию волн систолического комплекса, снижение общей амплитуды их, фазовую структуру систолы левого желудочка (удлинение периода изометрического напряжения, ускорение периода изгнания, коэффициента Блюмбергера). Перечисленные изменения были преходящими и регрессировали под влиянием последующей новокаиновой инфильтрации болевых зон. По данным А.А.Щутова и Т.В.Лежневой (1992), при синдроме позвоночной артерии происходят неблагоприятные изменения насосной и сократительной функций миокарда. Они сильнее выражены у лиц с парасимпатикотонией и недостаточным вегетативным обеспечением моторной деятельности, особенно статической.
Если учесть указанные моторно-кардиальные отношения, можно говорить уже не об изолированном синдроме, а о констелляции факторов, формирующих синдром передней грудной стенки.
С самого начала изучения вертеброгенной пектальгии (1961), а затем совместно с нашими учениками (Гордон И.Б., 1966; Гордон И.Б., Заславский Е.С., 1971; Ченских Н.Л., 1993) мы убедились, что в формировании пектальгии участвуют рефлекторные реакции мышц, фиброзных и надкостничных тканей в ответ на поражение шейного и грудного отделов позвоночника, органов грудной клетки.
Иногда эти реакции являются следствием непосредственного раздражения шейно-грудных корешков, нередко с участием церебральных факторов. О рефлекторном компоненте процесса говорит, во-первых, участие в тонической реакции мышц передней грудной стенки, рефлекторный характер напряжения которых при шейном остеохондрозе нами доказан экспериментально (Осна А.И., Попелянский Я.Ю., 1966). Во-вторых, мышцы передней грудной стенки напряжены и болезненны не изолированно, а в составе различных миотомов — не только того, который связан с пораженным ПДС. Вместе с большой и малой грудными мышцами в состоянии напряжения оказываются и мышцы, рефлекторно фиксирующие шейный и верхнегрудной отделы позвоночника. Пальпация и ЭМГ исследование выявляют повышение активности лестничных, поднимающих лопатку, трапециевидных, ромбовидных, передней зубчатой, над- и подостной мышц.
E.Rychlikova (1975) справедливо подчеркивает, что при поражении одного ПДС у больных наступают позвоночно-суставные блокады, в других рефлекторный процесс реализуется с участием межсегментарных связей. Теми же межнейрональными связями объясняется некоторое участие и тканей правой половины грудной клетки в проявлении синдрома. Если на электромиограмме покоя у больных ишемической болезнью сердца можно обнаружить в левой грудной мышце спонтанную активность отдельных двигательных единиц, у больных с вертеброгенными болями в области сердца такую активность регистрируют во многих двигательных единицах, нередко залпообразную и с двух сторон (Поворознюк В.В., 1987).
Согласно данным В.Ф.Богоявленского и соавт. (1982), при дистрофическом поражении грудного отдела позвоночника, чаще всего Тц-ш и Тш-iv, пектальгический синдром слева встречается в 80%, справа — в 14%. Авторы в клинической картине пектальгии выделяют варианты вертеброгенно-шейные, с преимущественным участием верхней порции большой грудной мышцы, и вертеброгенно-грудные, с преимущественным участием нижнегрудной порции большой грудной мышцы. При последнем варианте чаще вовлекаются симпатические аппараты, боли бывают жгучими, ночными. У 94% наблюдается вертебро-висцеральное сопровождение данного синдрома. Это, однако, отмечено у лиц с признаками неврастении, гюихопатии или психопатических черт характера. У 70% они возникали вслед за психотравмой (данные В.А.Миненкова, 1973). Это касается отнюдь не только лиц с болями в передних отделах грудной клетки. Т.к. в представлении многих больных это боли «в сердце», они окрашиваются эмоционально и потому словесно, мимически и пантомимически чаще, чем боли в боковых и задних отделах грудной клетки. При неврастении болям в передних отделах грудной клетки часто предшествуют боли в межлопаточной области. Н.Л.Ченских (1993) объясняет это конституциональной слабостью мышц лопаток, их крыловидностью.
Вопрос о пектальгиях и торакальгиях нельзя рассматривать вне их психогенного компонента. Психогенные боли в грудной клетке, равно как и в брюшной стенке (торакальгии и абдоминальгии), можно разделить на две группы: а) психальгии и б) боли невротические и вегетативно-дистонические.
Психальгии постоянны, разнообразны и представляют собою аффективные сенестоипохондрические проявления в широких зонах спины, груди, конечностей, головы. Болевой и сенсорный порог кожи груди и живота не снижен. Психологический тест МИЛ указывает на отсутствие невротических конверсионных черт, подъем по правым шкалам 6, 7, 8 — выявляются глубокие личностные нарушения.
Невротические торако- и абдоминальгии пароксизмальны. Это висцеральные и краниальные пульсирующие боли. Они обнаруживают мигреноподобные черты, схваткообразные полиморфные вегетативные проявления. Нередко сопровождаются гипервентиляцией с выраженными аффективными признаками: тревога, тоска, агрессия. Адепты психогенной концепции кардиальгии считают грудную клетку центром соматизации и фиксации тревоги, а иногда и фактором, участвующим в формировании импульсивности и даже гипервентиляционных и аэрофагических проявлений (Burch В., Nichols Mi, 1972; Pincus J., 1978; Молдовану И.В., 1988) с естественным учетом возрастных, личностных, социокультурных факторов (Николаева В.В., 1987; Березин Ф.Б., Соколова Е.Д., 1988). A.Harris (1958) различал два типа психогенных болей в области сердца.
Тип первый. Кратковременные, в несколько секунд, простреливающие, «простегивающие», пронизывающие, синхронные с сердцебиением, локализующиеся в небольшом участке, величиной с кончик пальца (Logue R., Hurst J., 1956). В этой зоне определяется и болезненность к давлению. В анамнезе у этих больных — аритмии во время перенесенного в прошлом гриппа или другого заболевания (Friedman M., 1947).
Тип второй. Продолжительная, в течение часов и суток, в зоне над левой грудной железой или вокруг нее. Ощущения разнообразны, с оттенком сенестопатий: пульсирующая боль и усталость в груди, чувство нехватки воздуха, потребность глубокого вдоха и отсутствие удовлетворения от него. Одновременно возникают парестезии в пальцах рук, чувство неустойчивости тела, легкости или, наоборот, безысходности. Они возникают чаще у женщин в период климакса или у подростков после физического напряжения, в состоянии усталости. Могут быть спровоцированы гипервентиляцией, но в особенности, и это подчеркивают такие солидные авторы, как Г.Ф.Ланг (1957), Т.С.Истманова (1958), А.М.Свядощ (1971), А.И.Воробьев и соавт. (1980), при душевных волнениях.
По мнению Н.В.Молдовану и соавт. (1990), не только псевдосоматические болевые формы, но и их невротические вегетативно-дистонические варианты укладываются в психогении, пусть с наличием и микроорганических, но церебральных поражений. Дальнейший анализ этого положения необходим, во-первых, потому, что причины «выбора органа» или области тела (грудная или брюшная полость и их стенки) в таких случаях до конца не установлена. Изучался сенсорный порог кожи, но не органов, содержащихся в этих полостях. Если в определенных органах порог будет сниженным, это укажет на врожденные или приобретенные поражения их рецепторов или нервных путей. Во-вторых, в изученных наблюдениях авторы исключали наличие (реальность диагноза) вегетативных ганглионитов или плекситов. При этом, однако, игнорировался опыт изучения травматических, дистрофических и других верифицированных поражений вегетативных стволов и ганглиев с подобными болевыми картинами и с обильной дозой психогении. Важнее же всего в контексте данного руководства указать на игнорирование опыта изучения рефлекторных вегетативно-ирритативных синдромов при поражении рецепторов соседних органов, в частности позвоночника.
В разряд психогений, видимо, следует включить и часть тех наблюдений, которые старые авторы относили к «мастодинии», «невральгии молочной железы», синдрому Купера (Сореег А., 1829): колющие боли или чувство полноты, давления в молочной железе. Иногда сюда необоснованно относят и боли при объективно выявляемой начальной форме фиброзной мастопатии — мастоплазии. Это уже не психальгия, т.к. при мастопатии определяются органические изменения тканей — равномерные уплотнения, обычно в верхне-наружном квадранте железы. Боли начинаются за несколько дней до менструации и проходят до ее окончания. В.Ф.Богоявленский (1982) отмечал подобные жалобы у мужчин и расценивал их как постинфарктные проявления климакса при наличии атеросклероза аорты и ее ветвей.
Что касается кардионеврозов как органных неврозов вообще, то в современной психиатрии намечается тенденция полного их отрицания. Следует согласиться с H.Richert, D.Beckmann (1968): есть невротический пациент, а не невроз его сердца. Но, признавая мультифакториальность «кардионевроза», психиатры ограничиваются учетом скрытых церебральных факторов: то эндогенных, чаще депрессивных, то экзогенных, тоже психогенных, но без учета периферических (Остроглазое В.Г., 1991).
Т.к. психопатологическое сопровождение относительно безопасной некоронарной «кардиальгии» служило иногда поводом для признания ее якобы психогенной вообще, терапевтами весьма положительно было встречено выделение синдрома передней грудной стенки (Prinzmetal M., Massumi В., 1955; Epstein S.E. et al., 1979; Братолюбива и соавт., 1979; Воробьев А.И. и соавт., 1980; Аллилуев И.Г. и соавт., 1985 и др.). Вместо красочных, разнообразных описаний психиатров, столь отличающихся от более четких дефиниций терапевта, авторы представили картину, которая поддается конкретному диагностическому восприятию и которую можно в прямом смысле нащупать. Как малоубедительны сравнительно с этим синдромом поддающиеся якобы классификации как психогенные «кардиальгические», «синдромы напряжения» или «возбудимое сердце солдата» (Da Costa, 1871), или «нейроциркуляторные астении» (Cohen M., 1984), «функциональная кардиоваскулярная болезнь» (Friedman M., 1955), не говоря уже о таких определениях, как «невроз сердца» или о таких, которые имеют основание быть лишь рабочими терминами в ординаторской, типа «пубертатное сердце» или кардиофобия.
В последнем случае речь идет о симптоме невроза навязчивости или психастении, в предпоследнем — о возрастном симптоме. Боли «в области сердца», несмотря на их своеобразную окраску при неврозах, по мнению многих психиатров, не представляют чего-либо такого, что существенно отличало бы их от болей в других внутренних органах и тканях опорно-двигательного аппарата.
Эти состояния не являются вегетативным проявлением истерии, демонстрацией психологического конфликта, это-де лишь симптом-иллюзия, психически качественно переработанные гетеронимные ощущения. Патофизиологическим же выражением эмоционального напряжения является симптом-экран (Родштат И.В., 1979) или, по J.Hatzel (1974), А.Б.Смулевичу, А.Л.Сыркину, В.Я.Гиндикиной (1989), ощущения гомонимные. Другими словами, область сердца — не качественно особая область, «экран» для болевых ощущений, где местный периферический фактор роли не играет.
Это спорно. Психогенные боли относят и к пояснице (Миненков В.А., 1971; Bouvier С, 1974 и др.), не говоря о болях при синдромах верхнего квадранта тела.
Тягостные и мучительные боли в паравертебральной торакальной области, особенно у женщин в период климакса, как и боли в передней торакальной области, также становятся объектом опасений у лиц с тревожно-мнительными чертами характера. Они усиливаются при сложных житейских ситуациях, при спешке или утомлении у больных неврастенией. В некоторых случаях они включаются в пароксизмальные гипоталамические приступы как их существенный компонент. Однако оформление этих торакальгий, как и синдрома передней грудной стенки, требует наличия локальной патологии, т.е. нарушений со стороны рецепторов тканей позвоночника, ребер, их соединений или расположенных здесь нервных стволов. Недооценка всех этих периферических компонентов синдрома и дает повод сводить его к одной психогении. Это определяет и сферу лечебных воздействий.
Критерии различения истинных коронарных кардиальгии и вертеброгенно-торакальных «кардиальгии», пектальгий следующие. Последние не столько локализуются в области сердца, сколько иррадиируют в эту область, они продолжительнее коронарных, усиливаются при кашле, движениях в шейном или грудном отделе позвоночника, а не при общей физической нагрузке, уменьшаются или исчезают от приема анальгина, не поддаваясь действию нитроглицерина и валидола, иногда при тракциях, не сопровождаются повышением температуры, лейкоцитозом.
Я.Ю. Попелянский
Ортопедическая неврология (вертеброневрология)
medbe.ru
Описание, Причины, Симптомы, Диагностика и Лечение
Многие люди сталкиваются с самыми разнообразными заболеваниями опорно-двигательного аппарата. Но, несмотря на распространенность этой группы проблем, далеко не все знают, что представляет собой цервикалгия, чем она вызывается и как бороться с ее проявлениями и последствиями. Такая неинформированность населения приводит к тому, что многие пациенты, испытывая определенную симптоматику в виде дискомфорта, боли и ограничения подвижности частей тела, не обращают на это внимание.
Такое игнорирование только лишь усугубляет ситуацию и заводит ее в более запущенную стадию. Результат – ухудшение общего самочувствия, понижение трудоспособности, появление неврологических и психоэмоциональных проблем из-за постоянного дискомфорта и боли.
Чтобы повысить собственную информированность, одновременно понять и сориентироваться, что такое цервикалгия, стоит ознакомиться с информацией в этой статье.

Описание
Когда пациент слышит от своего лечащего врача диагноз цервикалгия – у него сразу возникают вопросы что это такое, почему возникло и как справиться с проблемой.
Прежде чем углубиться в суть вопроса, необходимо понимать, что цервикалгия – это обобщенное определение болевых ощущений, локализующихся в области шеи. Возникают они вследствие поражения позвонков и хрящевых структур шейного отдела позвоночника. А также при дегенеративных изменениях в мышечной ткани в прилегающей области.
Таким образом, цервикалгия шейного отдела – это синдром, которые достаточно часто поражает самые разные слои населения, независимо от возраста, пола, социального положения или расы. Так как в этот процесс вовлечены шейные структуры и основание черепа, то эта патология еще носит название – краниоцервикалгия.
Если говорить о распространенности, то по данным Всемирной Организации Здравоохранения, около 10% населения страдает этой патологией. Несмотря на то, что достаточно большая часть человеческой популяции испытывает данную негативную симптоматику, диагностирование ее затруднено. Обусловлено это тем, что спусковым крючком для возникновения процесса могут стать самые разнообразные факторы и заболевания. И именно правильное определение основной причины болезненного состояния, позволяет ожидать максимального эффекта от лечения этой болезни.
Осложнения цервикалгии
Цервикалгия шейного отдела – коварная патология. Ее особенность заключается в том, что интенсивность болей может проявляться не очень ярко. Поэтому пациент может не обращать должного внимания на такое специфическое собственное состояние здоровья.

В результате дегенеративный процесс заходит все дальше, заболевание прогрессирует, что вызывает формирование осложнений. К основному из них можно отнести негативное воздействие на основную артерию, которая выполняет кровоснабжение головного мозга. В результате у пациента возникают:
Нарушение нормального уровня кровообращения.
В головной мозг не поступает и должное количество кислорода – возникает кислородное голодание.
Это приводит, в свою очередь, к различным когнитивным нарушениям, независимо от возраста.
Ухудшается память.
Замедляется скорость реакции на любые действия и внешние факторы.
Замедляется скорость оперативной обработки информации.
Человек становится медлительным.
Движения могут становиться нескоординированными. Появляется неловкость во владении собственным телом.
У детей проявляются признаки гиперактивности и невозможности сосредоточиться на выполнении поставленной задачи. Это весьма негативно сказывается на процессе обучения. И в крайне негативных и тяжелых случаях может формировать отставание в развитии от возрастной нормы.
Появляются нервные реакции в виде стрессов и срывов.
Возникают головные боли, которые могут быть, как регулярными, так и периодическими. К тому же по интенсивности проявления они тоже могут быть весьма разнообразными – начиная от кратковременных приступов, заканчивая тяжелыми мигренями.
Нарушается режим сна.
Когда у человека возникают такие состояния, которые могут проявляться в виде одиночных признаков, а могут формироваться целым комплексом проблем, он редко соотносит это с дискомфортным состоянием своей шеи.
В результате не ставится диагноз цервикалгия, а проводится лечение от других болезней. И это крайне негативно сказывается на самом человеке. Ведь чем раньше начата терапия, тем больше шансов на успешное излечение и устранение всего комплекса симптомов.
Цервикалгия у детей
Синдром цервикалгии может быть поставлен и в детском или подростковом возрасте. Чаще всего связываются 2 патологии – цервикалгия и сколиоз, находящийся в 1 стадии.
Причем именно неправильный образ жизни и невнимательность со стороны родителей к гигиене труда своих детей, приводят к тому что, формируется хроническая цервикалгия. При этом у ребенка могут наблюдаться интенсивные болевые ощущения, которые носят не постоянный, а, наоборот, ситуативный характер.
Родителям необходимо очень внимательно наблюдать за своими детьми начиная с самого раннего возраста. Делать это нужно, как только малыш начал сидя проводить свой досуг, например, перед планшетом, компьютером, телефоном или телевизором. Дело в том, что определенное, анатомически некорректное положение шейного отдела позвоночника, приводит к развитию патологических процессов. И именно в этом, некорректном состоянии, боль у ребенка будет усиливаться.
При этом необходимо обратить внимание на то, что самим малышом или подростком это может быть описано, как:
Головная боль.
Дискомфорт в области шеи.
Скованность в верхнем плечевом поясе.
Высокий порог утомляемости. Ребенок может это описывать, как то, что он устал. Хотя родители понимают, что он только сел за выполнение определенного задания. А в сидячем положении реальная усталость еще не успевает накопиться.
Многие пытаются списать это на лень своего ребенка, не понимая тех патологических процессов, которые могут протекать в его организме.
Поэтому необходимо быть более чуткими по отношению к жалобам своих детей. И проводить вовремя комплексные обследования. Так как детский организм обладает высокой пластичностью, то, застав заболевание на ранних стадиях, можно достаточно быстро от него избавиться.
Обратите внимание! Ребенок, который может жаловаться на дискомфорт и утомляемость в положении сидя, достаточно быстро забывает о своем дискомфорте, как только он меняет положение на стоячее. Это первый звоночек для родителей насторожиться и принять меры. Ведь когда поставлен диагноз – цервикалгия шейного отдела, лечение проводят безотлагательно, чтобы не упускать драгоценного времени, особенно в детском возрасте.
Причины заболевания
Цервикалгия шейного отдела достаточно часто появляется у человека еще в трудоспособном возрасте. В этом случае она не связана с возрастными дегенеративными изменениями, а скорее вызывается дистрофическими процессами, происходящими в позвоночном столбе и прилежащих мышечных тканях.
Основная причина появления боли в этом случае – это болезни, такие, как остеохондроз и спондилоартроз.
Процесс, протекающий в костных и мышечных тканях, выглядит следующим образом:
Вследствие определенных причин возникают дегенеративные процессы в хрящевых структурах межпозвонковых дисков.
Их высота уменьшается. А это негативно сказывается на костных структурах 2 соседних позвонков.
Они начинают контактировать друг с другом, в результате чего происходит развитие самых разных воспалительных процессов. Они захватывают уже не только костные и хрящевые ткани, но и распространяются на мышечный и связочный аппарат.
В процесс возникновения боли вовлекаются нервные окончания.
Так и формируется боль.
Помимо этого, хроническая или острая цервикалгия может вызываться следующими причинами:
Патологическими процессами в суставах, которые носят название дисплазии.
Различными травмами. Это могут быть падения, автомобильные аварии, удары при нырянии или выполнении физических упражнений.
Возникновением воспалительных процессов как в костных, так и в мышечных структурах.
После того как было применено хирургическое вмешательство.
Формированием микротравм. Они вызываются длительным пребыванием в определенном статическом положении.
Генетической предрасположенностью к болезням хрящевых структур.
Чрезмерной физической нагрузкой, которая деструктивно действует на хрящи и кости. Слишком тяжелый труд.
Любыми аномальными развитиями позвоночного столба. Они могут вызывать деформированное положение как отдельных сегментов, так и всего позвоночника. Это приводит к ненормальному нагружению суставных элементов и межпозвонковых дисков. В этом случае образуется дискогенная цервикалгия.
Нарушением микроциркуляции крови. Вследствие недостаточного ликворооборота, ткани этой системы недополучают полноценного снабжения кислородом, витаминами, микроэлементами, другими биохимическими важными веществами для нормального функционирования.
Гипермобильностью или нестабильностью определенных отделов позвоночного столба.
Когда формируется стеноз позвоночного канала.
Хроническими неинфекционными болезнями.
Остеопороз, который разрушает костную структуру. Вследствие чего она уже не в состоянии выполнять свою основную обязанность. Поэтому механическая нагрузка переносится на мышечные структуры. А, так как они не способны выдержать такую механическую нагрузку, возникают перенапряжения. Вследствие зажатости определенных мышечных структур защемляются нервные окончания, которые и формируют болевой синдром.
Любые стрессовые ситуации также могут сформировать мышечные спазмы, которые крайне негативно влияют на ущемление нервных корешков. В этом случае формируется мышечно тоническая цервикалгия.
Частые переохлаждения организма.
Это основные причины, на базе которых формируется цервикалгия как болезнь.
Но, помимо этого, существуют дополнительные факторы риска, которые могут спровоцировать или ускорить развитие этого процесса. К ним можно отнести:
Излишнюю массу тела у пациента, так как в этом случае позвоночный столб, испытывает чрезмерные механические нагрузки.
Расстройства психоэмоционального характера.
Разнообразные вредные привычки, к которым можно отнести курение, злоупотребление алкоголем и наркотическими веществами. Это обусловлено тем, что в организме в этом случае наблюдается недостаточное кровоснабжение, отравление ядовитыми веществами. Все это снижает проницаемость мембран клеток, а это, в свою очередь, приводит к недостаточному питанию всех тканей.
Различные сбои в процессе обмена веществ.
Нерациональное или неполноценное питание, которое не способно насытить всем необходимым кости, мышцы, нервные волокна, хрящевые структуры тела человека.
Слишком тяжелые условия труда, когда суставы и кости подвергаются излишней механической нагрузке. Причем это носит регулярный характер.
Некорректная осанка, сформировавшаяся из-за неправильных поз во время работы или отдыха.
Гиподинамический образ жизни и недостаточная физическая активность.
Разновидности патологии

Когда обнаружена цервикалгия шейного отдела позвоночника, лечение требуется назначать и применять безотлагательно. Это нужно для того, чтобы избежать ухудшения ситуации.
Но врач, помимо общего диагноза должен четко представлять к какой разновидности относится патология. На сегодняшний день классификация этой болезни проводится по следующим формам:
Вертебральная цервикалгия – для нее толчком являются различные заболевания позвоночного столба. К ним можно отнести практически все патологии и дегенеративные процессы – межпозвонковые грыжи, болезнь Бехтерева, ревматоидный артрит, остеохондроз, спондилез, спондилоартроз, остеопороз. Иногда этот процесс в литературе называется – вертеброгенная цервикалгия, которая, в свою очередь, может разделяться на 2 подтипа:
Спондилогенная цервикалгия возникает из-за того, что происходит разрушение или наоборот, неконтролируемое разрастание костной ткани. Вследствие чего они начинают давить на спинномозговой канал – это и является причиной болевого синдрома.
Дискогенная вертеброгенная краниоцервикалгия – она формируется из-за нарушения нормального состояния межпозвонковых дисков.
Невертеброгенного характера – в этом случае боль в области шеи возникает из-за нарушения, формирующегося в мягких тканях.
В зависимости от того, насколько интенсивно и длительно проявляется эта патология, встречается:
Хроническая вертеброгенная цервикалгия. Основная отличительная черта заключается в том, что заболевание развивается постепенно. Также постепенно формируются и боль. Она чаще всего носит смазанный неярко выраженный характер. Появляется периодически и длится не очень долго.
Острая вертеброгенная цервикалгия. Болевой синдром ярко выраженный, возникающий неожиданно и резко. Но, также как он быстро формируется, также быстро и проходит.
Помимо такого разделения патологии, существует и еще одна, которая называется классификацией И.П. Антонова. В ней учитываются развитие и рефлекторные синдромы:
Цервикалгия.
Цервикобрахиалгия – в этом случае носит ярко выраженный вид ВСД, мышечные тонические напряжения и нейродистрофические проявления.
Цервикокраниалгия.
Корешковый синдром. В этом случае также возможно проявление симптомов и с сосудистой стороны, что носит название радикулоишемии.
Рассматривая данные классификации, становится понятно, что заболевание цервикалгия может затрагивать разные структуры человеческого тела. Поэтому так важно определить ее тип и причины, послужившие толчком для болезни.
Симптомы
Когда у человека возникает цервикалгия шейного отдела, симптомы проявляют себя следующим образом:
Разная по интенсивности мышечная боль, локализующаяся исключительно в шее, в верхнем плечевом поясе, нижних участках головы.
В верхних конечностях может возникнуть чувство онемения и легкого покалывания.
В ушах появляется шум.
Затылок становится сначала менее чувствительным, а при запущенных формах заболевания чувствительность может быть потеряна полностью.
Амплитуда движений ограничивается. В легких случаях болезни человек испытывает незначительный дискомфорт при поворотах или наклонах головы. Тогда как при прогрессировании возникает состояние, когда вообще невозможно сдвинуть голову в какую-либо другую позицию от стандартного прямого положения.
Зрение становится хуже. Четкость теряется, появляются размытые образы.
Очень важно понимать, что цервикалгия усиливает симптомы при физических нагрузках или движениях. На это надо обращать внимание тогда, когда человеку еще не выставлен диагноз, и он сомневается в том, что является основными причинами его дискомфортного состояния.
Как только проявила цервикалгия симптомы и лечение назначено врачом, необходимо срочно приступать к соблюдению всех прописанных мер. Скорость реагирования со стороны пациента повлияет на процесс извлечения.
Диагностика

Любая, независимо от вида цервикалгия лечение использует комплексное. Это обусловлено тем, что необходимо воздействовать сразу на несколько факторов, вызывающих самые разнообразные симптомы. Но, перед этим должно быть проведено полное и тщательное диагностирование.
Это обязательное условие для того, чтобы была собрана вся история болезни и цервикалгия была определена по подвиду. Только в этом случае может быть назначено адекватное лечение.
Врач проводит следующие манипуляции со своим пациентам:
Собирает анамнез путем реагирования на все жалобы.
Ориентируясь на это, выставляет человека в определенные позы, которые позволяют убедиться в ограниченности амплитуды движений и болевых ощущениях.
Основываясь на этом, назначает дополнительные аппаратные обследования. Это могут быть рентгенографические снимки. При их помощи можно убедиться в том, что на костных структурах присутствуют те или иные изменения, например, образовались наросты.
Еще один применяемый аппаратный метод обследования – это компьютерная томография или МРТ. С их помощью можно убедиться в наличии воспалительных процессов в мягких тканях. Удостовериться в том, что присутствуют или, наоборот, отсутствуют защемления нервных окончаний.
При помощи миелографии удается проанализировать то, насколько пострадал спинной мозг – он может быть сдавлен или смещен из-за искривления позвонков. При этой манипуляции также оцениваются оболочка спинного мозга и корешки, которые от него отходят.
После того как проведено комплексное обследование и выставлен диагноз невертеброгенная или вертеброгенная цервикалгия, лечение прописывается врачом для пациента на определенный промежуток времени. Важно после него обратиться снова к доктору для того, чтобы убедиться в эффективности лечения.
Еще необходимо учитывать, что заболевание вертеброгенная цервикалгия требует комплексного подхода. Только в этом случае можно добиться ощутимых эффектов и улучшения состояния пациента.
Лечение

Очень важно при цервикалгии использовать целый комплекс методов воздействия на патологическое состояние. Только в этом случае можно достичь определенного эффекта и избавиться полностью или значительно уменьшить интенсивность проявления боли.
Лекарства
Врач обязательно пропишет прием медикаментов пациенту, у которого наблюдается вертеброгенная цервикалгия с выраженным мышечно-тоническим синдромом или другие подвиды патологии.
Используются:
Миорелаксанты, способные снизить мышечную зажатость и устранить тем самым защемление нервных окончаний.
Нестероидные противовоспалительные средства, которые снижают интенсивность процессов в очаге воспаления, тем самым исключая дальнейшее зажатие нервных корешков. Но в этом случае, необходимо учитывать побочные эффекты со стороны органов ЖКТ.
Также могут быть применены глюкокортикостероиды. Но они прописываются только в том случае, если устранить проявление сильных болей не удалось с другими способами. Чаще всего их вынуждены прописывать, когда у пациента диагностирована вертеброгенная цервикалгия и торакалгия вызванные деформациями в шейном отделе позвоночника. Это обусловлено тем, что при неправильном положении позвонков, боль, локализующаяся в области шеи, довольно сильная, продолжительная и приступообразная.
Народные средства

Цервикалгия на фоне шейного остеохондроза может использовать народные средства:
Компресс на основе горчичного порошка, смешанного с водкой и камфорным спиртом, взятых в равных пропорциях. При этом взбивают яичный белок и тщательно перемешивают с ним все выше взятые компоненты. После этого настаивают смесь 12 часов и затем накладывают на пораженный участок.
Компресс на основе меда, сока алоэ и водки (пропорция 2:1:3). Все смешивают и настаивают 12 часов. Также накладывают на область, где проявляется интенсивнее всего боль.
Также можно обтирать пораженные остеохондрозом участки солевым раствором в концентрации на 1 л воды 20 г соли. Жидкость для обтирания должна быть температуры человеческого тела.
Массаж с помощью теплой бутылки

Так как вертеброгенная цервикалгия – это дорсопатия, которая локализуется в области шеи и сопровождающаяся воспалительными процессами, можно использовать сочетание механического воздействия с влиянием тепла. Для этого выполняют массаж области шеи при помощи бутылки, наполненной теплой водой.
При этом данную манипуляцию можно совершать в домашних условиях самостоятельно, не прибегая к помощи специалистов.
Но, необходимо учесть, что совершать такую манипуляцию можно только тем, у кого наблюдается дорсопатия и цервикалгия, вызванные:
Категорически нельзя применять такой массаж при помощи бутылки с теплой водой тем, у кого сформирована дорсалгия, вертеброгенная цервикалгия, вызванные:
Комплекс лечебных упражнений

ЛФК при цервикалгии весьма действенно. Но необходимо учитывать соблюдение следующих правил проведения гимнастики для шейного отдела позвоночника:
Необходимо надевать одежду, которая не сковывает движения, так как это может существенно помешать не только выполнять сами движения, но и ухудшает кровообращение в теле.
Лечебная гимнастика при вертеброгенной цервикалгии способна улучшить кровообращение. Но важна регулярность и определенное время проведения зарядки. Физическая активность не должна длиться меньше 20 минут. В течение недели она должна проводиться три — четыре раза. Только в этом случае упражнения при цервикалгии приносят результат.
Когда выполняется лечебная гимнастика, все движения должны быть плавными. У человека не должна возникать интенсивная боль, так как в этом случае ситуация может только ухудшаться.
Если гимнастика была прописана в качестве терапии болезни, а у пациента при ее выполнении, возникает постоянно боль, необходимо обратиться к лечащему врачу. Он внесет коррективы в методы лечения.
Ни в коем случае не проводить любые ЛФК или гимнастические упражнения в период обострения. Такие манипуляции можно совершать только когда наступает период ремиссии любой дорсалгии.
Наибольший эффект возникает при выполнении упражнений, направленных на поэтапное напряжение и расслабление мышц в области шеи – это так называемая изотоническая гимнастика. При этом вертеброгенная цервикалгия, люмбалгия постепенно снизят интенсивность проявления боли.
Вот какие упражнения можно выполнять:
Плавный наклон вперед, а затем назад с фиксацией на несколько секунд головы в крайних точках.
Боковые наклоны – также необходимо фиксировать голову в крайнем правом и левом положении. При этом желательно прочувствовать растяжение боковой мышцы. Но оно не должна доставлять дискомфорт.
Изотонические упражнения выполняются следующим образом – две сложенные вместе ладони кладутся на лоб. Одновременно с этим голова пытается максимально податься вперед, а ладошки этому препятствуют, толкая ее в обратном направлении.
Затем ладонь кладется к правому виску. Рука пытается наклонить голову влевую сторону, тогда как голова препятствует этому и пытается наклоняется в сторону руки.
Такое поочередное напряжение и расслабление мышц способствуют уменьшение симптоматики при торакалгии.
Но, несмотря на то, что при цервикалгии боль локализуется в области шеи, не стоит ограничиваться исключительно упражнениями для этой части тела. Необходимо заботиться о полном здоровье позвоночника. Поэтому ЛФК желательно проводить для всех частей тела. Это самым лучшим образом скажется на состояние здоровья человека.
Лечение спондилогенной цервикалгии в домашних условиях
К спондилогенному типу относят те патологические состояния человеческого организма, при которых боль возникает из-за вертеброгенной цервикалгии. Для тех, кто столкнулся впервые с данным заболеванием, не всегда понятно, что означает цервикалгия, люмбалгия, торокалгия и прочие виды отклонений.
Важно понимать, что:
Цервикалгия – это боль с локализацией в области шеи.
Торокалгия – связанна патология с нервной системой. Из-за неправильного функционирования возникают болевые ощущения. А вот они могут быть вызваны любым заболеванием опорно-двигательного аппарата.
Люмбалгия – боль с локализацией в нижней части спины, а именно в пояснице.
Дорсопатия – это полный комплекс заболеваний опорно-двигательного аппарата, который сопровождается болевыми ощущениями.
Если внимательно изучить каждое из этих состояний, становится понятно, что причины, зачастую вызывающие данные патологические состояния, являются одними и теми же. Поэтому и методы влияния на них часто схожи. Часть из методик пациент будет осуществлять в домашних условиях.
Важно понимать, что для того, чтобы избавиться от любой болезни опорно-двигательного аппарата, необходим длинный временной отрезок и неуклонное следование рекомендациям врача. Также можно применять действенные народные рецепты.
Согревающие компрессы

Для того чтобы отступила хроническая цервикалгия на фоне шейного остеохондроза, можно также использовать согревающие компрессы в комплексном методе воздействия на болезнь. Наиболее эффективны такие рецепты, в которых в качестве составляющих ингредиентов используются растительные вещества, усиливающие интенсивность кровотока:
Компресс из водки готовится следующим образом. Смешивают прополис (1г.), водку (200 г.) и горчичный порошок (25 г.). Затем накладывают на больной участок до тех пор, пока организм способен терпеть.
Смешивают мед, сок и мякоть алоэ в равных частях. Также накладывают на больную область.
Смесь из водки и алоэ в пропорции 100:25, также способна оказать положительное воздействие.
Растирания
Можно применять следующие варианты рецептов при люмбалгии и цервикалгии:
Растирание чистой водкой – вызывает эффект согревания и улучшения кровообращения.
Также можно применить любую настойку на спирту. Но особым эффектом обладают выполненные на хрене, горчице, сабельники или живокосте.
Маслом из сосновых шишек.
Как предупредить развитие цервикалгии
Когда становится понятно, что означает появление цервикалгии, люмбалгии и прочих отклонений, можно сориентироваться, что нужно принимать для их предупреждения. Вот чего рекомендуют придерживаться специалисты:
Выполнение физической активности – в идеале ежедневно, но при невозможности, хотя бы 3 раза в неделю не менее чем по 30 минут.
Восполнение необходимых веществ для организма через рационально составленное меню, при невозможности применять витаминно-минеральные добавки.
При длительном нахождении в стационарной позе делать перерывы в виде физкульминуток каждые 30 минут или по крайней мере 1 час.
Избавиться от лишнего веса.
Устранить все вредные привычки.
Если следовать данным рекомендациям, то с большей вероятностью удастся избежать появления и развития цервикалгии. Если же она появилась, то необходимо срочно обращаться к врачу для постановки верного диагноза и только потом приступать к лечению, которое должно быть комплексным.
Поделиться ссылкой:
>spinozadoc.ru
Что такое и как проявляется вертеброгенная торакалгия?
Вертеброгенная торакалгия – это сдавливание периферических нервов, вследствие которого возникает сильная боль в грудном отделе позвоночника.

Чаще всего данная патология проявляется при заболеваниях позвоночника, но также может быть и при инфаркте, и стенокардии. Что же представляет собой этот диагноз, какие его причины, признаки и как его лечить?
Интересное о торакалгии
Периферические нервы находятся в окружении мышц и связок, которые их защемляют. От болезни такого плана не застрахован никто: ни взрослые, ни дети.
Специалисты выделяют следующие виды данного недуга:
- Вертеброгенная торакалгия. Болезненность проявляется по причине болезни или каких-либо повреждений позвоночника
- Костно-мышечная. Характеризуется возникновением болезненного синдрома в мышечных или костно-хрящевых структурах, ревматизмах и так далее
- Психогенная. Связана с эмоционально-физической усталостью. Бывает, что вместе с болью появляется чувство тревоги и депрессии
- Торакалгия во время беременности. Характерный признак появляется из-за повышенной нагрузки на область позвоночника
- Хроническая. Характерна для хронических форм недугов
Как проявляется вертебральная торакалгия?
Данное явление имеет достаточно простую симптоматику. Из-за этого его диагностика происходит быстро и качественно. Существует основная и сопутствующая симптоматика.
К главным признакам относится:
- болевые проявления в грудном отделе позвоночника, усиливающиеся при движении или после завершения активной физической нагрузки, а также при чихании и кашле
- мышечный дефанс (явление, когда спинные и шейные мышцы напрягаются)

Сопутствующими считаются такие симптомы:
- хруст позвоночника, слышимый при движении тела
- появляется чувство дискомфорта и ощущение мурашек между лопатками
- чувство онемения, жжения кожи
- вегетативные атаки – паника, ощущение комка в горла и так далее
- при воздействии холодной температуры и находясь долго в неудобной позе, вся вышеперечисленная симптоматика имеет особенность усиливаться
Перечень клинических типов патологии
Также существует классификация клинических разновидностей заболевания:
- Сильные болевые ощущения в нижней части позвоночника, отдающие в ключицу или верхние конечности
- Ноющая или покалывающая боль между ребрами, может отдавать в область грудины. При вдохе и выдохе, обычно, ощущается сильнее
- Резкая боль при разных движениях или наклонах. Обычно, ее слышно в передней части грудной клетки
- Ноющая боль в верхнем позвоночном отделе, более ощутима в груди
Большинство людей упускают из виду первоначальные симптомы и лечение данной патологии начинается слишком поздно. Вследствие чего болезнь переходит в хроническую стадию. Поэтому очень важно не запускать торакалгию и лечение начинать вовремя, чтобы не получить еще худшие последствия.

Синдромы торакалгии
Разновидности синдромов:
- Болевой
- Висцеральный. При таком синдроме боли могут приводить к сбоям нормальной деятельности внутренних органов
- Корешковый. Данный синдром характеризуется нехваткой воздуха, частыми сменами настроения, перепадами артериального давления, стрессами и другими расстройствами
Грудная боль также может быть связана с сердечными недугами и межреберной невралгией. Симптоматика при этом может у всех людей немного отличаться. Но все же основное отличие состоит в том, что в первом случае ощущается боль в сердце, а во втором – сегментарная боль, которая ощутима между ребрами.
Причины возникновения болезни
Данное явление имеет много причин, которые провоцируют боль. Связаны они с разнообразными патологиями позвоночника. К ним относятся:
- проявление остеохондроза грудного отдела и шейного
- сколиоз и кифоз
- межпозвоночная грыжа или протрузия дисков
- разные травмы и повреждения
- переломы ребер
- остеопороз
- доброкачественные или злокачественные новообразования спинного мозга и позвоночника
- болезнь Шайермана-Мау (усиление деформации позвонков)
- переизбыток физических нагрузок
- мышечные спазмы
- стрессовые ситуации
Как правило, риск появления торакалгии увеличивает сниженная двигательная активность, злоупотребление вредными привычками, сидячая работа и так далее.

К данной группе риска относятся все возрастные категории людей, так как синдром торакалгии никак не зависит от возраста, а связан только с травмами и заболеваниями, которые к нему привели.
Природа образования болевого синдрома выглядит так. В основном при вышеописанных заболеваниях на нервы, которые находятся между ребрами, оказывают давление окружающие их ткани (связки, мышцы). Вследствие этого возникает воспалительный процесс нерва, потом его сдавливание и как итог надрыв (травма) нерва.
Как диагностировать данную патологию?
Для постановки правильного диагноза, требуется выяснить причину, которая привела к появлению патологии. А также важно исключить патологию иного происхождения, если такая имеется. С этой целью необходимо пройти полное обследование. Сделать это можно разными методами. К таким относятся:
- ЭКГ
- компьютерная томография
- УЗИ
- флюорографический снимок или рентгенография грудной клетки
- МРТ
- денситометрия
- лабораторные обследования (с целью исключения воспалительного процесса)
Какой конкретно способ диагностики подойдет в вашем случае, известно только лечащему врачу. Поэтому посещение специалиста должно быть в обязательном порядке.

В чем заключается терапия болевого синдрома?
Специфика лечения основана на устранении причины появления болевых ощущений. Чтобы избавиться от заболевания, требуется пройти длительный курс терапии. Но если лечение назначено грамотно квалифицированным специалистом, то есть вероятность, что улучшения наступят спустя месяц. Для этого назначаются медикаментозные препараты и физиотерапевтические мероприятия.
Обратите внимание! Курс лечения назначается только после полного обследования и установления точного диагноза.
Спасение медикаментами
Лечащий врач-невролог после постановки диагноза припишет определенные комплексы медикаментозных средств:
- Противовоспалительные (НПВС). Они помогут снять воспаление и боль. Это Диклофенак, Нимесулид, Мовалис и другие
- Миорелаксанты. Способствуют снятию спазм мышц. К ним относятся Мидокалм, Баклофен и так далее
- Нейропротекторы. С помощью их улучшается метаболизм и кровообращение в тканях. Например, комплексы витаминов В
- Новокаиновые блокады с глюкокортикоидами. Помогут устранить сильную боль
- Местное лечение с помощью разных мазей, уколов на основе противовоспалительных препаратов

Дозировку и способ приема должен назначать врач. Не нужно самостоятельно принимать данные лекарства, дабы не усугубить клиническую картину патологии.
Физиотерапия в борьбе с торакалгией
Усилить результативность лечения помогут определенные лечебные процедуры, которые должны быть обязательно добавлены в общую схему терапии. Важным моментом является то, что все процедуры должны проводиться не по отдельности, а в комплексе. Только выполняя данное правило можно добиться положительного эффекта.
Так как вертеброгенная торакалдия появляется, в основном, на фоне остеохондроза, то и перечень процедур для ее лечения не имеет особых отличий. Он состоит из следующих методов:
- лазерное воздействие
- иглоукалывание
- фармакопунктура
- вытяжение позвоночника
- мокса-терапия
- ЛФК
- электрофорез
- массаж
- УВЧ
Но при проведении данных методов также есть противопоказания. Например, если при манипуляциях возникает боль, то их следует прекратить. С целью правильного и безопасного лечения физиотерапевтическими процедурами не забудьте проконсультироваться у врача.
Подводя итог
Запомните главное правило – не лечить данное состояние нельзя. Ведь если вовремя не заняться терапией, то торакалгия может перейти в хроническую стадию. А проявляется она постоянными признаками и дальнейшим развитием недуга.

Боли то беспокоят месяцами, то исчезают на некоторое время. Через определенный промежуток они могут вернуться, но уже с более серьезными последствиями. Чтобы этого не допустить важно своевременно, заметив какие-либо неполадки со здоровье, обратиться на консультацию врачу. Не стоит откладывать свое здоровье “на завтра”! Берегите себя и будьте здоровы!
tvoya-spina.ru
Торакалгия – лечение, симптомы, причины, диагностика
Боль в грудной клетке (торакалгия) является одним из самых серьезных симптомов, которые могут возникнуть у человека. Иногда даже врач не может сразу определить причину болей в груди и выяснить, не является ли этот симптом признаком состояния угрожающего жизни.
- Боль в грудной клетке может быть в любой части и обусловлена заболеваниями сердца, легких, пищевода, мышц, костей, кожи.
- Из-за сложной иннервации организма, боль в груди может исходить из другой части тела.
- Боль в груди может быть обусловлена заболеваниями желудка или других органов брюшной полости.
Причины
 Потенциально опасными для жизни причинами болей в груди могут быть следующие заболевания:
Потенциально опасными для жизни причинами болей в груди могут быть следующие заболевания:
- Приступ стенокардии или инфаркт миокарда. Боль в груди в таких случаях обусловлена нарушением кровообращения в коронарных сосудах, что может привести к ишемии миокарда. При стенокардии напряжения болевой синдром возникает при физических нагрузках, а при нестабильной стенокардии даже в покое. При инфаркте миокарда боль, как правило, интенсивная и приводит к гибели мышечной ткани определенной зоны миокарда.
- Расслоение аорты (расслаивающая аневризма аорты): аорта является основной артерией, которая поставляет кровь к жизненно важным органам тела, таким как мозг, сердце, почки, легкие и кишечник. Расслоение означает разрыв внутренней оболочки аорты. Это может привести к массивным внутренним кровотечением и прервать приток крови к жизненно важным органам.
- Тромбоэмболия легочной артерии возникает, когда тромб попадает в одну из легочных артерий кровоснабжающих легкие. Это потенциально опасное для жизни причина боли в груди, но не связанная с сердцем.
- Спонтанный пневмоторакс. Так называют коллапс легкого, это состояние возникает, когда воздух поступает в пространство между грудной стенкой и легочной тканью. Отрицательное давление в грудной полости позволяет легким расправляться. Когда происходит спонтанный пневмоторакс, воздух поступает в грудную полость, нарушается баланс давления и легкие не могут расправляться. Это в свою очередь нарушает процесс снабжения крови кислородом.
- Перфорация внутренних органов: в перфорированном органе в любой области желудочно-кишечного тракта отверстие или разрыв в стенке позволяют воздуху поступать в брюшную полость, что приводит к раздражению диафрагмы, и может вызвать боль в груди.
Другими причинами болей в груди, которые не являются непосредственно угрожающими жизни, являются следующее:
- Острый перикардит: Это воспаление перикарда (оболочки покрывающей сердце)
- Пороки сердца, такие как пролапс митрального клапана.
- Пневмония: боль в груди возникает из-за раздражения плевры.
- Заболевания пищевода могут также могут проявляться болями похожими на боль при стенокардии и подчас представляют сложность для диагностики.
- Новообразования (чаще злокачественные) легких могут быть причиной болей в груди.
- Остеохондрит (синдром Титце): Это воспаление хрящевой ткани в области прикрепления ребер к грудине. Боль, как правило, располагается в середине груди, боль может быть тупой или резкой, может увеличиваться при глубоких вдохах или движении.
- Опоясывающий лишай (herpes zoster) может быть причиной достаточно сильных болей в грудной клетке, так как вирус повреждает нервные волокна. Боль, как правило, располагается по ходу расположения герпетической сыпи.
Причинами болей в груди могут также проблемы в опорно-двигательных структурах.
- Травмы ребер. Перелом ребра может произойти как при занятиях контактными видами спорта (например, после удара в грудь), так и при падении и в результате дорожно-транспортных проишествий. Перелом ребра может иногда сопровождаться повреждением легкого и развитием пневмо или гемотракса. Как правило, диагностика перелома ребер не вызывает особых затруднений, так как есть четкая связь болей с травмой.
- Переломы позвонков. Переломы позвонков могут иметь четкую связь с травмой (например, падением), но и иногда, особенно при наличии остеопороза, пациент может не отмечать конкретную связь с определенным инцидентом травмы.
- Травмы мышц могут возникать в результате избыточных нагрузок или плохой техники выполнения движений во время занятий спортом, что приводит к растяжению мышц и появлению болей в области этих мышц. Возможно также повреждение мышц вследствие прямой травмы.
- Повреждения суставов. Это наиболее частая причина болей, связанная с опорно-двигательным аппаратом грудного отдела позвоночника и грудной клетки. Эти нарушения включают в себя повреждения в межпозвонковых дисках, в области прикрепления ребер к позвонкам, в фасеточных суставах. Появление болей может быть постепенным или резким. Повреждение может возникать в результате прямого удара, резкого движения (резкий наклон или скручивание в туловище резкого разгибания), что приводит к растяжению связочного аппарата суставов мышц и развитию воспалительного процесса в суставе и развитию мышечного спазма. Если такие травмы накладываются на плохую осанку, то очень высока вероятность развития дегенеративных изменений в суставах.
- Кроме того, причинами болей могут быть дисфункция ключично-грудинных сочленений. Повреждения в этих суставах, как правило, связаны с травмами от прямых ударов или при разрывах связочного аппарата вследствие избыточных нагрузок. Боли также могут быть связаны с повреждением.
- Межпозвонковые грыжи диска. Грыжи диска в грудном отделе позвоночника встречаются достаточно редко и это связано с анатомической ригидностью грудного отдела позвоночника.
- Воспалительные заболевания позвоночника, такие как анкилозирующий спондилит (болезнь Бехтерева).
- Болезнь Шейермана – Мау. Болевой синдром обусловлен выраженными гиперкифозом и нарушениями биомеханики позвоночника.
- Остеохондроз грудного отдела позвоночника. Изменения в межпозвонковых дисках приводят к компрессии нервных структур и появлению болевых ощущений.
Симптомы
 Боль в грудной клетке может быть как острой, так и тупой, могут быть ощущения жжения, покалывания. Боль может усиливаться при нагрузках или при глубоком вдохе, наклоне туловища, вниз в стороны. Боль может локализоваться как в правой, так и в левой половине грудной клетки. Боль также может идти по ходу ребер или под лопаткой, усиливаться при движении в плече. Существует ряд симптомов и признаков, которые называют «красными флажками» и наличие их требует экстренной госпитализации потому, что некоторые состояния могут быть угрожающими для жизни. Это следующие факторы:
Боль в грудной клетке может быть как острой, так и тупой, могут быть ощущения жжения, покалывания. Боль может усиливаться при нагрузках или при глубоком вдохе, наклоне туловища, вниз в стороны. Боль может локализоваться как в правой, так и в левой половине грудной клетки. Боль также может идти по ходу ребер или под лопаткой, усиливаться при движении в плече. Существует ряд симптомов и признаков, которые называют «красными флажками» и наличие их требует экстренной госпитализации потому, что некоторые состояния могут быть угрожающими для жизни. Это следующие факторы:
- Возраст младше 20 лет или старше 55 лет
- Наличие в анамнезе травмы (падение с высоты или дорожно-транспортное происшествие)
- Постоянная прогрессирующая не механическая боль
- Боль за грудиной
- Наличие признаков сердечно-сосудистой или дыхательной недостаточности
- Наличие в анамнезе онкологии
- Длительный прием стероидов
- Наличие наркозависимости или ВИЧ инфекции
- Наличие системного заболевания
- Необъяснимая потеря веса
- Стойкое нарушение подвижности туловища во всех направлениях
- Наличие неврологической симптоматики (онемение конечностей, нарушения функции органов малого таза).
Поэтому, боль в грудной клетке требует очень внимательного изучения симптоматики и нередко возникает необходимость в консультации специалистов разного профиля для постановки точного диагноза.
Диагностика
При наличии боли в грудной клетке, в первую очередь, необходимо исключить соматический и другой генез болей связанный с необходимостью в оказании специализированной медицинской помощи. Если возникают подозрения на острую патологию (например, инфаркт миокарда или травмы) то пациента необходимо срочно госпитализировать. Осмотр пациента позволяет определить наличие болевых точек, высыпаний области спазма мышц и т.д.
Кроме изучения истории болезни и физикального обследования для диагностики применяются инструментальные методы исследования.
Рентгенография позволяет диагностировать переломы ребер, позвонков, суставов. КТ необходимо в тех случаях, когда есть подозрения на патологию костных тканей или органов грудной клетки (например, опухоли).
МРТ наиболее информативно для диагностики изменений в мягких тканях позвоночника (дисках, связках, мышцах, межпозвонковых дисках, нервах).
Сцинтиграфия. Это метод обследования назначается только в тех случаях когда необходимо исключить онкологический генез поражения особенно когда необходимо дифференцировать причину компрессионного перелома (вторичное поражение позвонка или остеопороз).
Денситометрия – этот метод исследования позволяет диагностировать остеопороз.
ЭНМГ позволяет определить нарушения проводимости по нервным волокнам и определить наличие компрессии нервных волокон (грыжа диска стеноз позвоночного канала).
Лабораторные исследования необходимы в тех случаях, когда необходимо исключить воспалительный процесс.
Лечение торакалгии
 Лечение болей в грудной клетке зависит от причин заболевания (состояния). При наличии острых угрожающих жизни состояний пациент экстренно госпитализируется. При наличии соматических причин болей лечение проводится специалистами соответствующего профиля.
Лечение болей в грудной клетке зависит от причин заболевания (состояния). При наличии острых угрожающих жизни состояний пациент экстренно госпитализируется. При наличии соматических причин болей лечение проводится специалистами соответствующего профиля.
Лечение вертеброгенных болей в груди может использовать ряд методов лечения.
Медикаментозное лечение. Препараты НПВС достаточно широко применяются при различных болевых синдромах, в том числе и при вертеброгенной торакалгии. При наличии опоясывающего лишая возможно также применение противовирусных препаратов (например, ацикловир). Миорелаксанты (мидокалм, сирдалуд) применяются при наличии мышечного спазма. Возможно также применение местно мазей с содержанием НПВС.
Блокады. При выраженном болевом синдроме возможно проведение блокад с применением сочетания местного анестетика и стероида, что позволяет быстро снять как болевой синдром, так мышечный спазм.
Мануальная терапия. Современные мягкие техники мануальной терапии позволяют провести мобилизацию двигательных сегментов, снять мышечные блоки, ликвидировать подвывихи фасеточных суставов и таким образом уменьшить как болевые проявления, так и восстановить объем движений в позвоночнике.
Массаж. Лечебный массаж позволяет снять мышечный спазм, улучшить эластичность связочного аппарата, уменьшить болевые проявления.
Иглотерапия. Воздействие на биологически активные точки позволяет восстановить проводимость по нервным волокнам и уменьшить болевой синдром.
Физиотерапия. Существует достаточно много физиотерапевтических методик, которые эффективно используются при лечении вертеброгенных болей в груди (электрофорез, лазеротерапия, хивамат, криотерапия). Физиотерапия позволяет улучшить микроциркуляцию в тканях, уменьшить воспалительный процесс, улучшить регенерацию.
ЛФК. Дозированные физические нагрузки (как различные виды гимнастик, так и занятия на тренажерах) являются одним из основных методов лечения вертеброгенной торакалгии. ЛФК позволяет восстановить нормальную биомеханику движений, что позволяет не только снять болевые проявления, но и приостановить развитие дегенеративных процессов.
www.dikul.net
Пекталгия что это такое — Все про суставы

Фирсов Леонид Федорович
Толстая кишка это часть кишечника, в которой происходит формирование каловых масс с их последующим выведением из организма. Синдром раздраженной толстой кишки или СРТК это специфическое нарушение функции толстой кишки. Синдром обозначает, что это состояние состоит из группы взаимосвязанных признаков (симптомов) характерных для данного состояния. СРТК характеризуется коликами, вздутием, усиленным газоотделение, неустойчивым стулом (поносы, чередующиеся с запорами). СРТК это не болезнь. Это функциональное нарушение, при котором толстая кишка не работает так, как должна.
При СРТК, нервы и мышечные волокна кишки обладают повышенной чувствительностью. Так, у пациентов с СРТК, простой прием пищи может вызвать значительное усиление сократительной активности кишечника. Эта излишняя сократительная активность приводит к развитию колик, позывов на стул, а часто и поносов во время еды или почти сразу после неё. Нервы, иннервирующие толстый кишечник, при данном расстройстве излишне чувствительны. При вздутии из-за растяжения кишечника возникают колики или боль в животе, разного характера.
Несмотря на то, что СРТК – весьма неприятное состояние, иногда даже достаточно болезненное, оно не приводит к органическому поражению толстой кишки или развитию других заболеваний.
Загрузка…
Содержание статьи:
Может ли стресс вызвать СРТК?
Эмоциональный стресс сам по себе не служит причиной развития СРТК. Однако если у вас уже есть это расстройство, то стресс может усугубить или вызвать отдельные его симптомы. Фактически толстый кишечник может достаточно сильно реагировать практически на любой раздражитель, включая пищу, физические нагрузки и гормоны.
К продуктам, которые наиболее часто могут вызывать симптомы, относятся молоко и молочные продукты, шоколад, алкоголь, кофеин, газированные напитки, жирная пища. В некоторых случаях, даже обильный прием пищи может спровоцировать появление или усиление неприятных симптомов. У женщин с СРТК, часто наблюдается обострение его проявлений во время месячных.
Основные проявления СРТК?
К основным симптомам СРТК относятся:
- Коликообразная боль в области живота
- Поносы, сопровождающиеся неприятными болезненными ощущениями или запоры
Большинство людей с СРТК страдают расстройствами стула (поносами или запорами), но у части людей эти расстройства могут сочетаться.
Другие симптомы СРТК:
- Слизь в кале
- Ощущение тяжести и вздутие живота
- Ощущение не полностью опорожненного кишечника
Как подтвердить диагноз СРТК?
Обычно, предварительный диагноз выставляется на основании тщательного сбора данных об имеющихся симптомах. Затем, для исключения наличия других заболеваний, которые могут иметь сходные с СРТК проявления, назначают дополнительные обследования.
Обычно к ним относится:
- Общий осмотр
- Анализы крови
- Рентгенологическое исследование толстой кишки с контрастированием сульфатом бария. Жидкий раствор сульфата бария, задерживая рентгеновские лучи, позволяет увидеть и определить функцию различных отделов желудочно-кишечного тракта. В данном случае, сульфат бария может быть назначен для питья и, ретроградно заполнение толстой кишки раствором сульфата бария с помощью клизмы.
- Эндоскопическое исследование: через анус вводится тонкая гибкая светооптическая система, которая позволяет врачу непосредственно увидеть состояние слизистой оболочки толстого кишечника, взять кусочек ткани для проведения специальных исследований, непосредственно из подозрительного участка.
Как лечить СРТК?
Специфическое лечение СРТК пока еще не разработано, основные меры, которые предпринимают для уменьшения неприятных симптомов, включают:
- коррекция питания
- применение определенных медикаментозных препаратов
- борьба со стрессом
Вы можете параллельно применять различные подхода, комбинируя их с целью достижения максимального результата.
Изменение питания.
Продукты, употребление которых необходимо избегать:
- жирная пища
- молоко и молочные продукты, например, такие как сыр или мороженное
- шоколад
- алкоголь
- кофеин (кофе и некоторые другие тонизирующие напитки)
- газированные напитки
Употребление этих продуктов при СРТК часто приводит к ухудшению состояния, обострению неприятных симптомов.
Если Вы знаете продукты, которые провоцируют появление неприятных симптомов, необходимо либо полностью исключить их из своего рациона, либо употреблять их в очень ограниченном количестве.
Для определения таких продуктов рекомендуется для себя ответить на следующие вопросы, лучше письменно, записывая свои наблюдения за определенный промежуток времени (чаще хватает 10-12 дней). Это будет базовая информация, которая будет затем уточняться. Кроме того, ведение таких записей, значительно упрощает работу Вашего лечащего врача.
Вот примерный список вопросов:
- что я ел на протяжении дня
- какие неприятные симптомы меня беспокоили и когда
- какие продукты всегда ухудшают мое состояние
Безусловно, необходимо обращать внимание и на характер неприятных ощущений, их длительность, особенности каловых масс.
Продукты, которые рекомендуются употреблять при СРТК:
При СРТК показаны продукты питания богатые клетчаткой (пищевыми волокнами) –особенно при преобладании запоров. Пищевые волокна нормализуют двигательную активность кишечника, размягчают каловые массы. Нормализующее влияние пищевые волокна оказывают и при поносах. Основным источником пищевых волокон служат отруби, хлеб из муки грубого помола или с добавлением отрубей, зерновые, фрукты, овощи.
- Фрукты: яблоки, сливы
- Овощи: капуста, кабачки, морковь, свекла, горох
- Хлеб, зерновые и бобовые: фасоль, лимская фасоль, хлеб грубого помола, хлопья.
Добавление к рациону питания продуктов богатых пищевыми волокнами на протяжении короткого периода времени позволяет добиться хороших результатов. В то же время, при их избытке в рационе питания, создаются условия для усиленного газообразования, что, как упоминалось выше, может обострять симптомы СРТК.
Помните, что при употреблении рациона богатого пищевыми волокнами необходимо увеличить количество выпиваемой за день жидкости, в среднем на 0,5 –1 литр. Существуют специальные формы очищенных пищевых волокон, как в виде порошка, так и в виде таблеток, специальных растворов. Вопрос о наиболее целесообразной форме необходимо обсудить с Вашим лечащим врачом.
Как часто необходимо есть?
Обильные приемы пищи вызывают колики и поносы. Поэтому лучше принимать пищу маленькими порциями 4-5 раз в день (дробное питание)
Лекарства
Если необходимо, врач назначит Вам препараты, устраняющие неприятные симптомы:
- слабительные (при запорах)
- спазмолитики: снимают спазмы в толстом кишечнике, что помогает устранить такие симптомы как учащенный стул и боль.
- антидепрессанты, по показаниям, особенно хороший результат дают у пациентов с СРТК, сопровождающимся выраженными болевыми ощущениями
 Особое внимание обратите на такой препарат, как ПИКОСЕН: натрияпикосульфатстриарилметановойгруппойактивируетсявтолстойкишкепод действием бактериальныхсульфатаз; вещество, которое освобождается при этом, стимулируетчувствительные нервныеокончания слизистойоболочки кишечника, усиливает его моторику.Антрагликозидыкасыътормозятабсорбциюжидкостии стимулируютперистальтикустеноккишечника.
Особое внимание обратите на такой препарат, как ПИКОСЕН: натрияпикосульфатстриарилметановойгруппойактивируетсявтолстойкишкепод действием бактериальныхсульфатаз; вещество, которое освобождается при этом, стимулируетчувствительные нервныеокончания слизистойоболочки кишечника, усиливает его моторику.Антрагликозидыкасыътормозятабсорбциюжидкостии стимулируютперистальтикустеноккишечника.
Помните: если Вы принимаете препараты из указанных групп, Вы должны четко следовать указаниям Вашего лечащего врача. Иначе у Вас может развиться зависимость от препаратов.
Борьба со стрессом, если стресс провоцирует ухудшение Вашего состояния
Необходимо научиться управлять своим состоянием. Как показывает практика, у пациентов устойчивых к стрессу, меньше выражены колики и неприятные ощущения в животе.
Препараты, физические нагрузки, полноценный отдых и другие способы борьбы со стрессом, могут оказаться весьма полезными. Необходимо приложить определенные усилия, для того, что бы подобрать наиболее подходящий для Вас вариант.
Помните
- СРТК –функциональное расстройство, при котором нарушается нормальная работа толстого кишечника
- СРТК может проявляться коликами, вздутием, повышенным выделением газов, поносами, запорами.
- При СРТК не происходит органического поражения толстой кишки
- Диагностика СРТК основывается на симптомах. Для исключения других заболеваний необходимо пройти дополнительное медицинское обследование
- Стресс не вызывает развития СРТК, но может усиливать или вызывать неприятные симптомы, при уже развившемся нарушении.
- Жирная пища, молочные продукты, шоколад, газированные напитки, алкоголь могут вызывать неприятные симптомы
- Употребление продуктов богатых пищевыми волокнами приводит к улучшению состояния
- Пищу надо принимать небольшими объемами, 4-5 раз в день
- Лечение СРТК включает применение медикаментов, борьбу со стрессом, изменение пищевых привычек
Загрузка…
Source: www.likar.infoЧитайте также
sustav.nextpharma.ru
Боль в области сердца – пекталгия. Случаи из практики
Боль в области сердца – пекталгия.
Женщина 67 лет. Жалобы на сильную боль в области сердца с иррадиацией в руку ( по внутреннему краю). Такая боль появилась 1.5-2 года назад. Несколько месяцев до этого больная перенесла интрамуральный инфаркт миокарда. На момент наблюдения сделаны ЭКГ, другие исследования – присутствуют только остаточные изменения. Сердечной патологии, способной объяснить симптомы, не выявлено. Ставился диагноз атипическая стенокардия. Боль не реагирует на нитроглицерин но может быть уменьшена изменением положения тела.
Объективное обследование. В первую очередь обследована большая грудная мышца. Выявлена очень сильная болезненность при пальпации, уплотненные тяжи и узелки, которые при провокации вызывают классическую отраженную боль (ключичная часть в плечо, грудинная часть в глубину и вокруг плюс в руку, реберная часть вниз и к центру), эта же мышца сильно ограничивает движения в плече. Справа болезненность намного меньше, отраженных болей нет.
Диагноз: пекталгия, миофасциальный болевой синдром большой грудной мышцы.
☛ Миофасциальный болевой синдром детальнее.
Лечение: методика прогрессивного увеличения давления + PINS (Progressive Inhibition of Neuromusculoskeletal Structures), миофасциальный релиз (прямой метод), постизометрическая релаксация.
☛ Постизометрическая релаксация, ПИР.
В результате полное исчезновение каждодневных болей, уменьшение частоты и интенсивности обострений. Больной даны рекомендации по самостоятельному лечению (ПИР, самомассаж).
Выводы
Очень запоминающийся случай, который произошел в начале моей практики. В то время я активно и целенаправленно изучал наиболее частую непосредственную причину болей и лежащую на поверхности проблему – Миофасциальный болевой синдром. Если бы я теперь обследовал эту пациентку, то уверен, что нашел бы кучу других дисфункций (ребер, шейного и грудного отделов позвоночника, диафрагмы, фасциальные рестрикции и другое). Но даже таких локальных методов оказалось достаточно.
Чем этот случай особенно запомнился, это большими сине-коричневыми синяками в области сердца, которые пациентка сделала себе сама, неправильно массируя эту область. На вопрос: “Зачем?” был дан ответ: “Это облегчало и иногда снимало мои боли.” К сожалению никто из обследовавших пациентку на это не обратил внимание.
P.S.
Что я заметил, миофасциальные боли в грудной мышце слева очень часто встречаются у людей перенесших инфаркт. Это можно объяснить напряжением и раздражением мышцы в результате очень сильной боли, в дальнейшем уже она может симулировать боль в сердце.
osteopath.blog



