Остеохондроз операция – Операция на позвоночнике при остеохондрозе: показания, виды, реабилитация
Когда необходимо прибегнуть к операции при шейном остеохондрозе

Остеохондроз в шейном отделе встречается чаще, чем в других отделах позвоночника. Это связано с сидячей работой, отсутствием физической активности, большой подвижностью шейных позвонков. Обычно врачи стараются лечить заболевание консервативными методами.
К хирургическому лечению прибегают в крайнем случае, когда имеется потенциальная угроза жизни и здоровью пациента.
Операция при шейном остеохондрозе
Хирургическое вмешательство на шейных позвонках считается очень опасным из-за близости крупных сосудов и основных нервов. Часто после операции развиваются серьезные осложнения. Однако, в некоторых ситуациях без оперативного вмешательства не обойтись. Хирургическое лечение шейного остеохондроза применяют при:
- Корешковом синдроме, приводящем к нестабильности позвонков.
- Стенозе спинномозгового канала.
- Сильном сдавлении нервных окончаний, грозящим развитием инсульта.
- Быстро прогрессирующей потери чувствительности рук, приводящей к атрофии мышц.
- Нарушении работы внутренних органов.
- Параличе конечностей.
- Отсутствии эффекта от длительного консервативного лечения.
Существует ряд противопоказаний к операции:
- Истощение организма.
- Инфекционные заболевания в остром периоде.
- Хроничекие заболевания сердца (порок, дисфункция клапанов).
- Склонность к тромбофилии.
- Почечная недостаточность.
- Онкологические опухоли.
Важно: некоторые противопоказания являются абсолютными (порок сердца), другие требуют отложить операцию на время, за которое можно улучшить здоровье пациента.
Типы операций
Видов операций при шейном остеохондрозе много. Какой из них выбрать, определяет врач. Все будет зависеть от степени поражения позвонков.
 Основные типы хирургического вмешательства:
Основные типы хирургического вмешательства:
- Корпектомия. Во время операции полностью удаляют тело позвонка и прилегающие диски. Это очень серьезная операция, ее проводят очень редко.
- Спинальная фузия. Делают разрез вдоль позвоночника, раздвигают мышцы, сосуды. Затем удаляют фрагменты диска, остеофиты. На место удаленных фрагментов накладывают костный трансплантат, позвонки скрепляют винтами. Извлекают винты, когда приживется трансплантат. Длится операция почти 5 часов, восстановительный период длится около года. В этот период больной должен носить корсет, запрещена любая физическая активность.
- Фасетектомия. В процессе хирургического вмешательства удаляются фасеточные суставы. Доступ осуществляют через разрез около 3 см. Туда вставляют эндоскоп. Раздвигают ткани, суставы удаляют специальным инструментом, формируют неподвижное соединение позвонков.
- Дисэктомия со спондилодезом. Ее проводят при значительных дегенеративных изменениях позвоночных дисков. Сначала удаляют пораженный диск, затем позвонки сращивают между собой. Таким образом предотвращают дальнейшее разрушение позвонков. Однако, это приводит к ограничению подвижности шеи. К тому же, операцию проводят открытым способом, что чревато серьезными осложнениями и требует длительной реабилитации.
В связи с этим, хирурги все чаще прибегают к малоивазивным хирургическим вмешательствам. Их преимущества в том, что отсутствуют большие разрезы, поэтому восстановительный период значительно сокращается.
 Также не требуется общей анестезии, поэтому операции разрешены пациентам с непереносимостью наркоза. Доступ осуществляется через минимальные разрезы с помощью специальных инструментов под контролем микроскопа.
Также не требуется общей анестезии, поэтому операции разрешены пациентам с непереносимостью наркоза. Доступ осуществляется через минимальные разрезы с помощью специальных инструментов под контролем микроскопа.
Малоинвазивные методы:
- Эндоскопическая дисэктомия. Хирург делает небольшое отверстие в диске, через которое удаляет поврежденные его части. Затем лазерным лучом воздействуют на диск, уменьшая его размер до необходимых значений.
- Лазерная вапоризация. Доступ осуществляют также через маленький разрез, ядро диска устраняют при помощи лазерного луча. Данная операция проводится при остеохондрозе, осложненном грыжей. Размер грыжи не должен превышать 0,6 см. Несколько часов больной ходит в корсете, выписывают пациента через 4-6 дней. Минус метода в частых случаях рецидива боли.
- Холодноплазменная нуклеопластика. Через длинную толстую иглу в полость диска вводят электрод, который разрушает часть пораженного ядра под воздействием холодной плазмы. Этот метод разработали около 30 лет назад, сейчас его применяют во всех современных клиниках. Противопоказаниями к применению являются: уменьшенный в два раза объем диска, грыжа большого размера. Эффект от лечения заметен только через два месяца, когда произойдет полное восстановление диска.
- Фораминотомия. В области задней поверхности шеи делают маленький разрез, куда вставляется эндоскоп. Затем при помощи специальных инструментов осуществляют расширение межпозвонкового отверстия, через который проходит нерв. Таким способом освобождают нервные окончания от сдавливания. После операции подвижность позвоночника не ограничивается, а, напротив, увеличивается. Пациенты чувствуют возвращение гибкости шеи, устранение болевого синдрома. Длится операция 30-40 минут, через сутки больной может вернуться к обычной жизни.
Важно: минусом малоивазивных операций является большой процент рецидива болезни.
Последствия и опасность
 Хирургические операции при остеохондрозе
Хирургические операции при остеохондрозе
- Воспалительный процесс вследствие присоединения бактериальной инфекции.
- Рецидив болевого синдрома.
- Повреждение спинномозговых корешков.
- Потеря чувствительности конечностей.
- Кровотечение из-за повреждения крупных сосудов.
- Сужение спинномозгового канала вследствие спаечного процесса.
- Нарушение функций внутренних органов.
Реабилитация
При открытых операциях реабилитационный период длится от 6 месяцев до года. После малоивазивных методов срок реабилитации сокращается до нескольких дней.
 Первое время пациент должен придерживаться некоторых ограничений:
Первое время пациент должен придерживаться некоторых ограничений:
- Не сидеть (после полостных операций).
- Не поднимать тяжести.
- Избегать резких движений, наклонов, прыжков.
- Не подвергаться воздействию высоких и низких температур.
- Беречься от стрессов.
- Исключаются физическая активность, кроме лечебной физкультуры, назначенной лечащим врачом.
Также больным рекомендуется ежегодно проходить санаторно-курортное лечение.
Полезное видео
Узнайте больше из этого видео
Заключение
Оперативное лечение шейного остеохондроза — это крайняя мера, к которой прибегают после отсутствия эффекта от лечения другими методами. С одной стороны, операция помогает больному избавиться от страданий, с другой может усугубить ситуацию. Поэтому следует тщательно взвесить все за и против и принять верное решение.
spine.guru
Остеохондроз, когда нужна операция
Как и при многих других заболеваниях при остеохондрозе хирургическое лечение является крайней мерой и проводится в ситуациях, когда без него никак не обойтись. Это относится и к плановым и к экстренным операциям. Несмотря на то, что консервативное лечение и профилактические меры предпочтительнее и естественнее чем хирургическое вмешательство, отказ от операции, когда она показана, может привести к непоправимым последствиям. Хирургическое лечение проводят всего 5% пациентов с установленным диагнозом грыжи межпозвоночного диска. Такая операция считается несложной, если она проводится в специализированной нейрохирургической клинике.

Показания к хирургическому лечению
К хирургической операции при остеохондрозе прибегают только в случае наличия абсолютных показаний или неэффективности длительной консервативной терапии. Это связано с достаточно большим риском осложнений в ходе и после проведения оперативного лечения.
К показаниям для хирургического вмешательства относятся:
- синдром «конского хвоста», он развивается при наличии массивной грыжи поясничного отдела и является показанием для экстренной операции;
- стеноз спинномозгового канала с компрессией мозга и нервно-сосудистых пучков;
- хирургическое лечение проводится, если шейный остеохондроз сочетается со значительным спондилолистезом с выраженной нестабильностью сегмента;
- неэффективность консервативного лечения грыжи, нарастание симптомов сдавления, усиление слабости мышц конечностей, нарушение функции тазовых органов при поражении поясничного отдела;
- при сдавлении корешка на уровне поясничного сегмента L5, если существует опасность развития пареза стопы;
- шейный остеохондроз, сопровождающийся дискогенным синдромом позвоночных артерий, оперируют в случае тяжелого течения, особенно при наличии угрозы развития инсульта.

Виды оперативных вмешательств
Целями хирургического лечения при остеохондрозе позвоночника могут быть декомпрессия и стабилизация того или иного отдела позвоночника. Во многих случаях они объединяются в ходе одной операции, и тогда речь идет о декомпрессионо-стабилизирующем хирургическом вмешательстве. В стабилизации особенно нуждается шейный сегмент, но при оперативном лечении этого отдела позвоночника возможно проведение только декомпрессии. Это происходит при осуществлении малотравматичных микрохирургических операций. Также используются современные методики, позволяющие заменить поврежденный диск имплантатом, в частности, при хирургическом лечении остеохондроза поясничного отдела.
Декомпрессия проводится с целью устранить сдавление спинного мозга, нервных корешков или артерий. При этом используют задний или передний доступ к пораженному участку. К хирургическим методам декомпрессии относятся:
- Ламинотомия – в этом варианте удаляется фрагмент костной структуры и желтой связки. Ее могут проводить вместе с ламинопластикой, позволяющей с помощью специально установленных пластинок увеличить пространство спинномозгового канала.
- Ламинэктомия – удаляется большая часть заднего отдела позвонка, ограничивающего спинномозговой канал. Такой метод нужно сочетать со стабилизирующей процедурой, например, со спондилодезом.
- Фораминотомия – расширение корешкового канала, который может быть уменьшен за счет костных разрастаний или дисковой грыжи.
- Фасетэктомия – резекция фасеточных суставов, с помощью которой также устраняется компрессия нервных структур.
- Дискэктомия – с помощью этого метода межпозвоночный диск удаляют полностью или частично. В современной нейрохирургии используются малоинвазивные эндоскопические методики, позволяющие провести операцию микрохирургическими инструментами, минимально травмируя окружающие поврежденный диск ткани.
- Лазерная вапоризация дискового ядра – еще одна современная техника. Во время процедуры в диск вводят светодиод и производят частичное разрушение диска, что ведет к обратному развитию грыжи. Операцию нельзя проводить при размерах грыжи больше 6 мм в диаметре и в случае спондилолистеза третьей и четвертой степени.
Часто после проведения декомпрессии необходимо стабилизировать позвоночно-двигательный сегмент. Оперируют чаще всего поясничный или шейный отдел. Для стабилизации используют следующие методы:
- Спондилодез – сращение двух позвонков после удаления диска между ними. Межпозвоночное пространство заполняют средой, из-за которой позвонки срастаются в течение нескольких месяцев после хирургического вмешательства.
- Для фиксации могут использоваться аутотрансплантаты: костные или дермальные. В частности, аутодерму или подвижный протез используют для стабилизации шейного отдела после дискэктомии.
Возможные осложнения
Согласно данным статистики от 10 до 20% пациентов, прооперированных по поводу остеохондроза, не устраивают результаты хирургического лечения. У них либо не наблюдается улучшения, либо возникают новые симптомы или осложнения в послеоперационном периоде.
К таким возможным осложнениям относятся:
- повреждение нервных корешков или спинного мозга;
- развитие инфекции;
- нарушение функции органов таза;
- боли, связанные с трансплантатом;
- поломка фиксаторов, используемых для стабилизации поясничного или шейного сегментов;
- рубцовый процесс, который может привести к сужению спинномозгового канала;
- остеомиелит позвоночника;
- рецидивы грыжи;
- воспаление спинномозговой оболочки – эпидурит.

Послеоперационный период
Восстановительный период после проведения операции длится не меньше 6 месяцев. В этот период пациенту назначают комплексное реабилитационное лечение, включающее лекарственную терапию, физиопроцедуры, лечебную физкультуру, рефлексотерапию, санаторно-курортное лечение, разгрузку позвоночника.
Особенно важно соблюдать ряд правил, обеспечивающих щадящий режим для позвоночника и послеоперационной раны. В частности, в течение начального периода после операции следует выполнять некоторые рекомендации:
- нельзя находиться в положении сидя первые 3 недели;
- не стоит резко или глубоко наклоняться, запрещены движения на скручивание в первый месяц;
- особенно осторожными нужно быть с нагрузками на шейный и поясничный отделы позвоночника;
- на протяжении двух месяцев не разрешается ездить в транспорте в сидячем положении;
- ограничить подъем тяжестей до 4 кг.
В более поздний период от 3 до 6 месяцев следует соблюдать такие правила:
- избегать прыжков с высоты;
- не находиться длительно в транспорте;
- не поднимать вес свыше 6 кг;
- стараться избегать переохлаждения, длительного нахождения в вынужденной позе.
В настоящее время в хирургическом лечении остеохондроза используются современные инновационные методики. Хотя консервативная терапия была и остается стандартом для ведения пациентов при этом заболевании, существуют ситуации, когда хирургическое вмешательство показано и необходимо. В этих случаях помощь опытного хирурга может восстановить утраченные возможности опорно-двигательного аппарата и нервной системы, а также предотвратить развитие серьезных осложнений остеохондроза.
Статью подготовил и отредактировал: врач-хирург Пигович И.Б.
Также читают:
data-matched-content-ui-type=”image_sidebyside” data-matched-content-rows-num=”3″ data-matched-content-columns-num=”1″>Наши читатели рекомендуют:
 Загрузка…
Загрузка…sustavlechit.ru
Операция при остеохондрозе (шейном, поясничном): хирургическое лечение
Примерно в 90-95% случаев остеохондроз позвоночника лечится консервативным способом (ЛФК, физиотерапия, массажи, медикаменты). И этот тезис актуален как для шейной, так и для грудной и поясничной локализации остеохондроза позвоночника.
Хирургическое вмешательство требуется очень редко и обычно в тех случаях, когда остеохондроз протекает на фоне других болезней спины (сколиоз, грыжи, спондилолистез). Чаще всего операция требуется при тяжелом остеохондрозе в поясничном отделе, реже в шейном и очень редко в грудном.
1 Когда не обойтись без операции при остеохондрозе?
В большинстве случаев остеохондроз любого отдела позвоночника лечится консервативными способами. Операция делается в исключительно редких случаях, когда имеются сопутствующие хондрозу аномалии/иные заболевания позвоночника, либо, когда лечение хондроза игнорировалось и он серьезно осложнился.
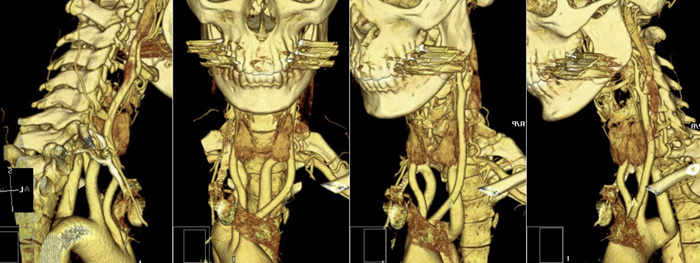
Снимок КТ при шейном остеохондрозе
Операцию при остеохондрозе делают в следующих случаях:
- Наличие компрессии (сдавливания, как частичного, так и полного &mdash, обструкции) спинномозгового канала.
- Развитие синдрома конского хвоста с выраженным болевым синдромом в поясничной области и неврологическими нарушениями (в том числе с частичными параличами ног).
- Нарушения чувствительности в конечностях, развитие мышечной слабости.
- Функциональные нарушения внутренних органов: недержания кала и/или мочи, одышка, сердечная аритмия.
- Развитие синдрома позвоночной артерии из-за перекрытия протоков позвоночных артерий, и, как следствие, угрозы развития инсульта или инфаркта задних отделов головного мозга.
К счастью, подобные осложнения остеохондроза наблюдаются очень редко (не более чем у 5% больных данной патологией).
1.1 Противопоказания
Требующееся оперативное лечение остеохондроза может либо откладываться на время (при наличии относительных противопоказаний), либо вообще быть запрещенным к проведению (абсолютные противопоказания).
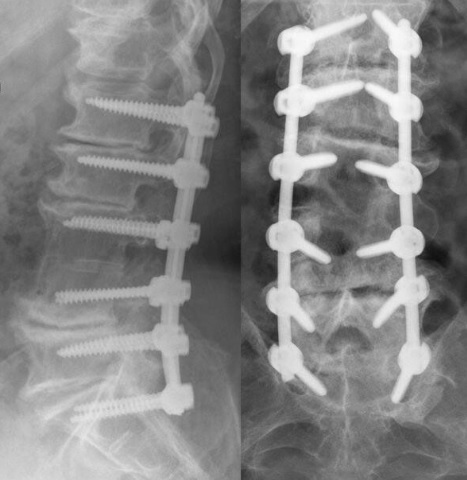
Имплантация штифтов при остеохондрозе
Противопоказаниями к операции являются:
- общее истощение организма больного, кахексия,
- наличие острых инфекционных заболеваний или обострения хронических (особенно опасны сифилис, туберкулез),
- наличие тяжелых сердечно-сосудистых патологий (пороки сердца, синдром Бругада, рубцовые поражения сердечных клапанов, гемофилия, тромбофилия),
- наличие врожденных аномалий или дефектов строения позвоночного столба, мешающих проведению оперативного лечения,
- наличие злокачественных новообразований любого органа или наличие доброкачественных новообразований в месте проведения операции (первым делом нужно ликвидировать новообразование).
Итоговый вердикт (проводить операцию или нет, возможно ли игнорировать противопоказания) за оперирующим хирургом или, что еще чаще, за медицинским консилиумом.
1.2 Возможные осложнения и последствия
Иной раз последствия проведенной операции могут быть более тяжелыми и опасными для здоровья (и даже жизни!), чем осложнения самого остеохондроза. Статистически серьезные осложнения после хирургического лечения остеохондроза встречаются в 2-7% случаев.
Операцию при остеохондрозе часто назначают при формировании синдрома позвоночной артерии
Возможные осложнения операции при остеохондрозе:
- Нарушение целостности нервных узлов или спинномозгового канала.
- Присоединение инфекции, развитие крупных абсцессов или флегмон.
- Нарушения работы органов таза.
- Болевой синдром – как фантомный, так и при неправильно установленных трансплантатах.
- Поломка имплантированных фиксаторов и, как следствие, деформации спины.
- Остеомиелит позвоночного столба.
- Воспалительные процессы в спинномозговой оболочке (развитие эпидурита).
- Развитие рубцовых процессов, впоследствии способных привести к компрессии спинномозгового канала.
- Массивные кровотечения (обычно в первые часы после оперативного вмешательства). Чаще всего при наличии у пациента гемофилии.
- В редких случаях – неэффективность лечения, рецидив заболевания.
2 Виды операций при остеохондрозе
Существует несколько видов оперативных вмешательств, применяемых в лечении тяжелых форм остеохондроза. Итоговый вид оперативного вмешательства выбирает медицинский консилиум, в котором принимают участие врачи нескольких специализаций.
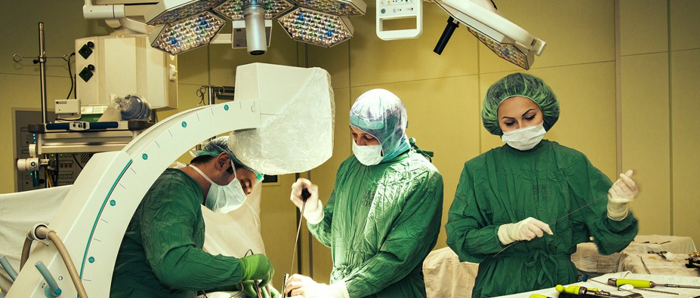
Проведение операции при остеохондрозе
Виды операций при остеохондрозе:
- Фасетектомия. Проводится в случае, если причиной проблем стали фасеточные суставы. Во время процедуры причинные фасеточные суставы ликвидируются.
- Ламинотомия. Применяется при наличии костных остеофитов на отдельных позвонках, приводящих к сужению спинномозгового канала. Остеофиты удаляются частично.
- Фораминотомия. Подобно ламинотомии, с тем отличием, что в данном случае остеофиты удаляются целиком, а не частично.
- Ламинэктомия. Проводится в случаях, когда на фоне хондроза задняя часть отдельных позвонков оказывает давление на спинномозговой канал.
- Дискэктомия. Проводится в случае, если на фоне остеохондроза развилась тяжелая протрузия или межпозвонковая грыжа.
- Корпектомия. Полное удаление тела позвонка и прилегающих к нему межпозвонковых дисков. Данный вид операции проводится крайне редко.
2.1 После операции: реабилитационный период
В послеоперационный период (период реабилитации) пациенту предписывается минимальная физическая активность, выполнение различных физиотерапевтических процедур и упражнений ЛФК. В большинстве случаев назначается ношение ортопедического корсета или воротника.

В реабилитационный период после операции по поводу остеохондроза часто назначают массаж (в том числе самомассаж)
Общие рекомендации в реабилитационный период:
- нельзя поднимать тяжести (ограничение на подъем предметов – до 4 килограмм),
- в первые три недели нельзя длительно находиться в сидячем положении,
- запрещены глубокие наклоны и любые осевые/ротационные нагрузки на позвоночный столб,
- следует избегать любых прыжков (даже с относительно небольшой высоты),
- запрещено длительное пребывание в транспорте,
- избегайте переохлаждения, равно как и перегрева организма,
- избегайте длительного принятия вынужденного положения – позвоночник должен быть постоянно в физиологическом положении (чему способствует ношение ортопедического корсета),
- любые физические упражнения, кроме предписанных врачами в рамках ЛФК, запрещены (даже самые щадящие).
2.2 Проведение операции при шейном остеохондрозе (видео)
2.3 Где делаются операции при остеохондрозе?
Хирургическое лечение остеохондроза проводится в стационарах и частных клиниках, имеющих нейрохирургическое отделение. Технически операции достаточно сложные, поэтому при выборе врача следует ориентироваться на самых опытных специалистов с большим стажем работы.
Операцию проводят по ургентным (неотложным) состояниям, и в плановом порядке. Перед проведением планового вмешательства проводится тщательный сбор данных о состоянии пациента. Первичная диагностика выполняется в условиях поликлиники, после чего больного направляют в узконаправленные стационары.
Для полноценной диагностики и выбора приемлемой тактики хирургического лечения может потребоваться время (иногда несколько месяцев). Ургентные операции (например, при внезапном ущемлении спинномозговых нервов или артерий) проводят без подготовки в первые часы с момента поступления больного в больницу по скорой помощи.
 Загрузка…
Загрузка…s-voi.ru
Хирургическое лечение остеохондроза – лечение остеохондроза и реабилитация в Москве
В Юсуповской больнице терапией остеохондроза занимаются лучшие доктора России, разрабатывающие для каждого пациента индивидуальную комплексную программу лечения.
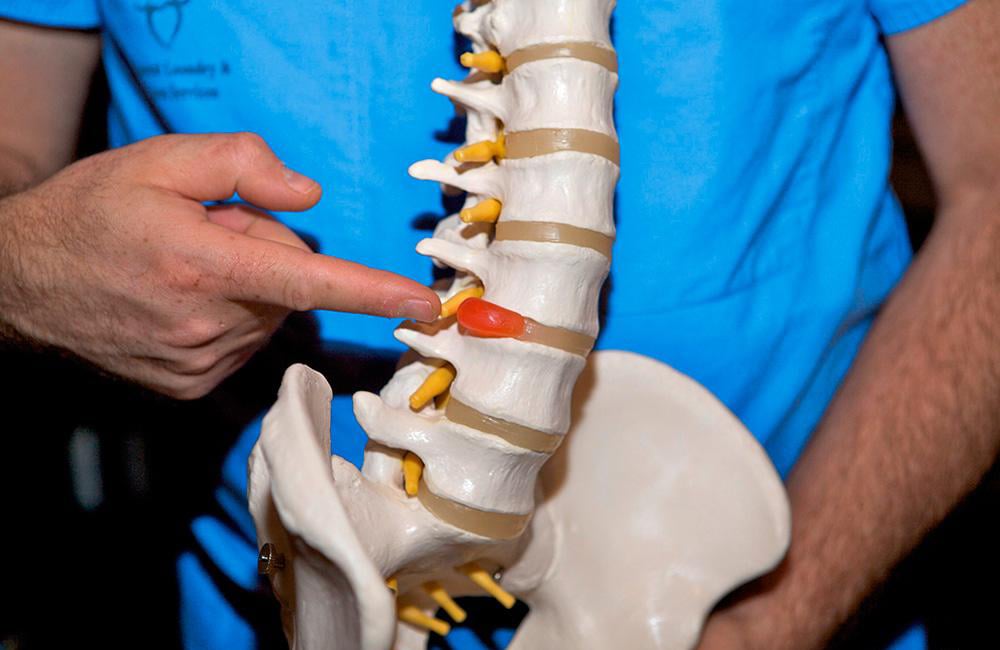
Хирургическое лечение остеохондроза
«Золотым стандартом» лечения остеохондроза является консервативная терапия. Она подразумевает медикаментозное лечение и курс нелекарственной терапии. Но иногда их оказывается недостаточно, и доктора принимают решение о необходимости оперативного вмешательства.
Выделяют ряд показаний к проведению хирургической операции:
- стеноз позвоночного канала, вызванный протрузией диска или грыжей, сопровождающийся компрессией спинного мозга и нервных пучков. Данные патологические процессы являются абсолютным показанием к проведению хирургического вмешательства;
- грыжа межпозвоночных дисков, являющаяся также абсолютным показанием к оперативному методу лечения. В данном случае нет четких критериев, при каких размерах грыжи следует переходить к лечению при помощи лазера либо скальпеля. Все решается индивидуально в каждом частном случае. Доктора Юсуповской больницы принимают решение о необходимости проведения операции совместно со своими пациентами, оценив эффективность консервативного лечения либо ее отсутствие, тяжесть состояния самого больного и выраженность симптоматики остеохондроза;
- также хирургическое лечение показано при выраженной нестабильности позвоночно-двигательного сегмента, приводящей к сильному смещению позвонков вдоль горизонтальной оси.
Хирургическая операция в рамках лечения остеохондроза проводится лишь в крайних случаях, которые составляют 1-3%, поскольку относится к числу сложных манипуляций и сопровождается риском развития ряда осложнений. Кроме того, хирургическое лечение остеохондроза подразумевает долгий период реабилитации. В данном вопросе очень важно учитывать возраст пациента и наличие у него противопоказаний к проведению оперативного вмешательства.
Оперативное лечение шейного остеохондроза
Основным видом проведения оперативного вмешательства при остеохондрозе шейного отдела позвоночника является дискэктомия. Ее суть заключается в удалении разрушенного межпозвоночного диска с дальнейшим неподвижным скреплением соседних позвонков спондилодезом. В данном случае хирургическая операция позволят предотвратить дальнейшее развитие дегенеративно-дистрофического процесса.
С дискэктомией очень схожа операция под названием микродискэктомия. Ее проводят с использованием особого микроскопа. В диске хирург создает небольшой разрез, через который удаляет фрагмент студенистого ядра. При этом ткани повреждаются минимально, что снижает риск развития осложнений после проведения операции.
В некоторых случае операцию дискэктомию проводят с использованием эндоскопа. Выполняют ее при одноуровневом поражении фрагмента позвоночника. В ходе проведения оперативного вмешательства ткани практически не повреждаются и пациента выписывают спустя всего пару дней после проведения операции.
Иногда вместе с дискэктомией проводят ламинэктомию, подразумевающую удаление участка костной ткани. Такое оперативное вмешательство приводит к образованию пустого пространства, благодаря чему у пациента снижается давление на нерв, а, соответственно, исчезает болевой синдром.
Ламинэктомия относится к числу сложных операций. В Юсуповской больнице ее проводят лучшие хирурги России.
Реабилитация после операции
Операция в рамках программы лечения остеохондроза относится к числу сложнейших хирургических вмешательств. Она сопровождается высоким риском развития осложнений, среди которых занесение инфекции, повреждение мозговых оболочек.
При проведении операции с использованием переднего шейного доступа существует вероятность повредить дыхательные пути, голос или вызвать травму пищевода. В случаях, когда не был проведен спондилез, сращивание позвонков происходит очень затруднительно.
Даже после удачно проведенной операции хирурги Юсуповской больницы длительный период времени наблюдают за состоянием пациента в условиях стационара. Сколько именно времени потребуется провести в стенах больницы, доктора определяют индивидуально для каждого пациента. Необходимо понимать, что операция на позвоночнике является сложнейшим хирургическим вмешательством, поэтому после ее проведения человеку необходимо находиться под круглосуточным наблюдением врачей.
Реабилитационный период также подразумевает различные физиотерапевтические процедуры и лечебную физкультуру.
Программу реабилитации инструктора для каждого пациента подбирают в индивидуальном порядке. Записаться на прием к доктору можно по телефону Юсуповской больницы.
Автор
 Алексей Маркович Москвин
Алексей Маркович МосквинСписок литературы
- МКБ-10 (Международная классификация болезней)
- Юсуповская больница
- Бадалян Л. О. Невропатология. — М.: Просвещение, 1982. — С.307—308.
- Боголюбов, Медицинская реабилитация (руководство, в 3 томах). // Москва — Пермь. — 1998.
- Попов С. Н. Физическая реабилитация. 2005. — С.608.
Наши специалисты

Врач-невролог, кандидат медицинских наук

врач-невролог, кандидат медицинских наук

Заведующий отделением восстановительной медицины, врач по лечебной физкультуре, врач-невролог, врач-рефлексотерапевт

Врач-физиотерапевт, кандидат медицинских наук

Инструктор-методист по лечебной физкультуре, кинезитерапевт

Инструктор-методист по лечебной физкультуре
Цены на услуги *
*Информация на сайте носит исключительно ознакомительный характер. Все материалы и цены, размещенные на сайте, не являются публичной офертой, определяемой положениями ст. 437 ГК РФ. Для получения точной информации обратитесь к сотрудникам клиники или посетите нашу клинику.
Скачать прайс на услуги
Мы работаем круглосуточно
yusupovs.com
Операция при остеохондрозе: показания, виды, последствия
В большинстве случаев хирургическое вмешательство для лечения остеохондроза направлено на его стабилизацию – проводится спондилодез. Так как данная операция относится к ряду сложных манипуляций и может вызвать определенные осложнения, ее назначают только в крайнем случае (около 1—3% больных из общего числа), когда консервативные методы лечения не принесли никаких результатов в течение длительного периода времени. Кроме того, во внимание принимается и возраст пациента, так как послеоперационный период протекает достаточно сложно и длится долгое время. Чем старше пациент, тем больше вероятности возникновения осложнений в ходе операции или после нее.
Показания
В некоторых случаях требуется немедленное хирургическое вмешательство, показаниями к этому служат:
- Потеря контроля над мочеиспусканием и дефекацией.
- Синдром конского хвоста. Конский хвост – разветвляющиеся нервные окончания на нижнем конце спинного мозга. В случае если на эти нервы оказывается давление, у пациента происходят различные неврологические нарушения, сильные боли, радикулопатия, дисфункция органов таза. Синдром конского хвоста – прямое показание к срочной операции.
Хирургические вмешательства
Операция, применяемая для лечения остеохондроза, обычно включает 2 этапа: удаление причины возникновения болевого синдрома (декомпрессионная хирургия) и дальнейшая стабилизация позвоночника (стабилизирующая хирургия). Обе эти процедуры проводятся одновременно в ходе одного вмешательства.
Для декомпрессии используются следующие методы с задним доступом:
- Фасетектомия. Фасеточные суставы также могут оказать давление на нервные окончания. В результате этого требуется их удаление для устранения даже незначительного ущемления.
- Фораминотомия. Если часть диска или костной шпоры (остеофита) ущемляет нерв, выходящий из позвонка через корешковый канал, назначается фораминотомия. В ходе этой процедуры увеличиваются размеры корешкового канала. Такое увеличение приводит к освобождению нервов и их свободному прохождению.
- Ламинэктомия: Удаляется задняя часть позвонка, которая служит защитой спинномозгового канала и из-за близости к нему, может оказывать давление на спинной мозг вследствие деформации, вызванной остеохондрозом.
- Ламинотомия. Подобно фораминотомии при ламинотомии увеличивается отверстие, через которое проходит спинномозговой канал. В отличие от ламиноэктомии, может удаляться лишь фрагмент ламины (задней части позвонка)
Все вышеперечисленные методы декомпрессии выполняются при заднем доступе. Однако иногда оперативное вмешательство проводят с передней части позвоночника. Например, протузия диска или грыжа в направлении спинномозгового канала, не могут быть удалены при переднем доступе. В этом случае операция выполняется с лицевой (передней) стороны.
Основными методами передней декомпрессии являются:
- Дискэктомия. При протузии или грыже межпозвоночного диска, которые оказываю давление на нервы, удаляется весь диск или его часть. В данном случае возможно применение инвазивного подхода. В ходе операции делаются небольшие разрезы, через которые вводится специальный эндоскоп и при помощи микрохирургических инструментов исправляются повреждения. Восстановительный период после эндоскопической дискэктомии протекает легче и быстрее.
- Корпектомия. В ходе данной процедуры происходит удаление всего тела позвонка и прилегающих к нему м/п дисков. На место удаленного позвонка вставляется костный трансплантат и проводится слияние 3 позвоночных сегментов.
Удаление части м/п диска или позвонка приводит к дестабилизации позвоночника. Это, в свою очередь, повышает риск развития серьезных неврологических повреждений. Чтобы избежать таких осложнений позвонки жестко фиксируют. В большинстве случаев применяют метод слияния позвонков через задний или передний доступ – спондилодез. Создается среда, в которой кости позвоночника срастаются в течение нескольких месяцев. Для замещения пустот используются костные трансплантаты (из собственной кости пациента или донорской), а также биологические вещества, стимулирующие рост костей. Кроме этого для придания стабильности требуются фиксирующие конструкции: винты, стержни и пластины. Спондилодез исключает движения между позвонками.
Альтернативна спондилодезу
Благодаря достижениям в области протезирования, удалось разработать модели искусственного межпозвоночного диска, который позволяет избежать сращения позвонков после полной дискэктомии. В операции поврежденный диск удаляется, а на его место помещается искусственный.
Осложнения и последствия
Как и при любой операции на позвоночнике, при хирургическом лечении остеохондроза существует риск возникновения осложнений:
- травмирование спинного мозга или нервных корешков
- ложный синтез
- возвращение болей
- поломка внедренных крепежных средств
- инфекционное заражение
- боли, вызванные костным трансплантатом
- флебит вен на ногах
- нарушения мочеиспускания
Учитывая все эти возможные последствия, оперативное вмешательство назначается только в крайних случаях.
Послеоперационный период
Послеоперационный период после спондилодеза длится достаточно долго (несколько месяцев) и может сопровождаться болевыми ощущениями. Швы заживают на 7-14 день после операции. Следует строго следовать рекомендациям врача, исключить нагрузки, стресс, перенапряжение позвоночника. Здоровый образ жизни также является залогом скорейшего восстановления. При обнаружении каких-либо осложнений (лихорадка, усиление боли или инфекции) необходимо немедленно обратиться к специалисту для назначения своевременного лечения.
Материал оказался полезным?
abromed.ru
Хирургическое лечение остеохондроза позвоночника | Все об остеохондрозе и заболеваниях спины
Консервативное лечение остеохондроза позвоночника является «золотым стандартом» и признается вертебрологами всех стран и континентов. Однако, далеко не всегда пациенты и их лечащие врачи удовлетворены результатами консервативной терапии, а в ряде случаев развиваются осложнения остеохондроза, которые являются абсолютными прямыми показаниями к хирургическому вмешательству.
В рамках данного материала мы рассмотрим, в каких случаях приходится поднимать вопрос об операции, какие виды оперативного лечения применяются в современных клиниках, с какими трудностями вынуждены считаться хирурги?
Показания для хирургического лечения
1. Абсолютным показанием для оперативного лечения остеохондроза является стеноз позвоночного канала, вызванный грыжей или протрузией диска, и сопровождающийся компрессией сосудисто-нервных пучков и спинного мозга.
2. Лечение остеохондроза шейного позвоночника хирургическими методами показано при выраженной нестабильности позвоночно-двигательного сегмента, которая приводит к значительным смещениям позвонков вдоль горизонтальной оси (спондилолистез).
3. Грыжа межпозвонкового диска также является показанием для оперативного вмешательства. В данном случае нет прописных истин, при каком именно размере грыжи следует прибегать к помощи скальпеля или лазера. Решение принимается совместно пациентом и лечащим врачом, исходя из степени выраженности симптомов, тяжести состояния пациента и эффективности (или отсутствия эффекта) консервативной терапии.
Если верить достаточно субъективной статистике, в хирургическом лечении нуждается от 10 до 17 % больных остеохондрозом. Однако, оперируется не более 1-3 % пациентов. Почему? Потому что операция, к сожалению, далеко не всегда является синонимом успеха и исцеления, о чем далее и пойдет речь.
Проблемы хирургии позвоночника
Разные авторы «оперируют» различными цифрами, но согласно обобщенным данным, от 10 до 20 % пациентов неудовлетворенны результатами оперативного лечения: не произошло обратного развития симптомов, в ближайшее время появились новые жалобы, возникли осложнения в послеоперационном периоде.
Вторая проблема, с которой сталкиваются хирурги и их пациенты, — рецидивы межпозвонковой грыжи, которые имеют место у 10-28 % больных. Наконец, третья проблема и вовсе заставляет наиболее далеких от медицины людей в изумлении раскрыть глаза и рот — в 7-10 % случаев в процессе операции обнаруживается, что никакой грыжи в пораженном сегменте ПДС нет и не было! Между тем, от подобной ошибки не застрахован ни один, даже самый квалифицированный вертебролог.
Виды операций
1. Возможно, хирургическое лечение остеохондроза позвоночника методом дискэктомии когда-нибудь останется в прошлом, но это время еще не пришло. Принцип операции — удаление пораженного межпозвонкового диска и создание неподвижного сочленения между соседними позвонками (спондилодез). Подобное сращение позвонков нельзя назвать физиологичным, поэтому сегодня куда чаще используется модификация данного метода — опорный спондилодез.
2. Опорный спондилодез — это та же дискэктомия, но при этой операции на место диска устанавливается своего рода «протез» — пористый никелид-титановый имплантат, который обеспечивает подвижность ПДС.
3. Динамическая стабилизация позвоночника — еще один актуальный метод оперативного лечения. Принцип метода — внедрение силиконового имплантата между остистыми отростками позвонков пораженного ПДС. Имплантат как бы «раздвигает» позвонки, благодаря чему снимается нагрузка с пораженного межпозвонкового диска.
4. Лазерная вапоризация ядра диска, или перкутанная лазерная нуклеотомия. Один из инновационных методов хирургического лечения остеохондроза. При помощи катетера в МПД вводится световод, ядро диска разрушается лазером, уменьшается его объем. Это приводит к обратному развитию грыжи.
Достоинства операции — малая травматичность, возможность проведения под местной анестезией. Недостатки — лазерная вапоризация противопоказана при спондилолистезе выше второй степени, лечение возможно только в том случае, если размер грыжи не превышает 6 мм.
Заключение
Методы, которыми можно осуществить оперативное лечение остеохондроза шейного позвоночника, развиваются и совершенствуются, появляются новые уникальные технологии, растет спектр показаний к операциям. Однако, ввиду описанных выше трудностей, с которыми сталкиваются хирурги, консервативное лечение остеохондроза позвоночника по-прежнему остается «методом выбора».
ТвитнутьСтатьи по теме:
osteohondroz-med.ru
Хирургическое лечение шейного остеохондроза
Хирургическое лечение шейного остеохондроза
ВОЗМОЖНОСТИ ХИРУРГИИ ОСТЕОХОНДРОЗА
ШЕЙНОГО ОТДЕЛА ПОЗВОНОЧНИКА
Осложненным формам шейного остеохондроза, обусловленным в основном межпозвоночными грыжами и сужением позвоночного канала, должно уделяться большое внимание в виду риска необратимых повреждений спинного мозга и его корешков при их длительном сдавлении. При наличии показаний к операции – последняя должна быть выполнена безотлагательно, потеря времени чревата серьезными необратимыми последствиями.
В нейрохирургическом отделении Ростовской клинической больницы ФГБУЗ «Южный окружной медицинский центр Федерального медико-биологического агентства России» внедрены и активно выполняются современные малотравматичные хирургические вмешательства при межпозвоночных грыжах шейного отдела позвоночника.
Данные операции выполняются из минимальных доступов на шее с обязательным использованием хирургического микроскопа и микронейрохирургического инструментария и сопровождаются, как правило, полным удалением «разрушенного» межпозвоночного диска с его заменой современных межпозвоночным имплантом и укреплением конкретного позвоночно-двигательного сегмента шейной титановой пластиной.
Операции при грыжах шейного отдела позвоночника обычно протекают гладко, продолжительность таких операций обычно не превышает 2-3 часов, пациент активизируется на следующие сутки после операции с временным шейным головодержателем и может быть выписан уже на 5 сутки после операции.
Обычно операции при грыжах шейного отдела позвоночника очень эффективные и результативные – пациенты уже на следующий день ощущают значительное облегчение, исчезновение слабости и болей в руке, болей в области шеи.
Ниже приводим некоторые клинические примеры пациентов, которым в отделении нейрохирургии РКБ были выполнены оперативные вмешательства по поводу шейного остеохондроза.
Больная З., 58 лет, жительница Ростовской области.
ДИАГНОЗ КЛИНИЧЕСКИЙ ОСНОВНОЙ: Распространенный остеохондроз позвоночника с преимущественным поражением шейного отдела. Полидискоз. Грыжи дисков С4-5, С5-6 с признаками стенозирования позвоночного канала и компрессией переднего эпидурального пространства на уровне С4-С6. Крайне выраженный деформирующий спондилез с грубым стенозом позвоночного канала и компрессией дурального мешка на уровне С5-С7. Радикулопатия С5-С7 слева. Стойкий выраженный болевой вертеброгенный корешковый синдром.
Особенности течения заболевания.
Поступила в отделение с жалобами на периодические цефалгии в затылочной области, головокружения, особенно при движениях в шейном отделе позвоночника, боли в шейном отделе позвоночника с иррадиацией в обе руки, боль левую, прогрессирующую слабость и онемение в левой руке. Анамнез заболевания: болеет длительно, страдает цефалгиями, цервикалгиями. Ухудшение в течение последнего года, когда стали нарастать боли в шейном отделеле позвоночника, онемение и слабость в руках, больше слева. Консервативное лечение без эффекта. При МРТ-исследовании грыжи дисков С4-С5 и С5-С6 со сдавлением переднего эпидурального пространства. Госпитализирована в отделение нейрохирургии РКБ ФГБУЗ ЮОМЦ ФМБА России для хирургического лечения.
Неврологический статус при поступлении: общее состояние удовлетворительное, в ясном сознании, адекватная. Зрачки D=S, глазодвижения не страдают, реакция зрачков на свет адекватная. Другие ЧМН – сглаженность правой носогубной складки. Активные движения, сила и тонус в конечностях: снижена сила в левой руке до 4 баллов. Сухожильные рефлексы с рук понижены D=S, с ног высокие D=S. Симптом Бабинского отрицательный. Болезненность паравертебральных точек на шее с обеих сторон, больше слева. Дефанс паравертебральных мышц шейного отдела с обеих сторон, больше слева. Ограничение активных движений в шейном отделе. Симптом Нери положительный в шейном и верхнегрудном отделе. Шаткость в позе Ромберга без сторонности. Интенция и мимопопадание при ПНП с обеих сторон. Стойкая выраженная цервикокраниалгия и цервикобрахиалгия слева. Гипестезия в зоне иннервации дерматомов С5-С7 слева. Вегетативно-трофических расстройств нет. Судорог нет. Тазовых нарушений нет.
Данные МРТ-исследования больной до операции:
Пациентке в нейрохирургическом отделении РКБ ФГБУЗ ЮОМЦ ФМБА РФ было выполнено оперативное вмешательство: передний трансцервикальный доступ слева, дискэктомия С5-С6, С6-С7, корпорэктомия тела С6-позвонка с устранением выраженного деформирующего спондилеза, грубого стеноза ПСМК на уровне С5-С7, декомпрессия дурального мешка, межтеловой корпородез С5-С7 титановым цилиндрическим сетчатым имплантом и титановой пластинойElement Express 40 мм Medtroniс.
Оперировали – руководитель нейрохирургического отделения, нейрохирург высшей категории, доктор медицинских наук Айрапетов Карен Георгиевич и руководитель нейрохирургического отделения №3 ККБ г. Краснодар, врач-вертебролог высшей категории, кандидат медицинских наук Басанкин Игорь Вадимович.
Совместные операции с нашим коллегой и большим другом, ведущим спинальным хирургом страны, Игорем Вадимовичем Басанкиным –
это истинное наслаждение.
Особенность данного случая состоит в том, что удаление тела С6-позвонка и декомпрессия дурального мешка выполнены с большими техническими трудностями, обусловленными грубым спондилезом, оссификацией передней продольной связка, значительным истончением твердой мозговой оболочки.
Ниже представлены интраоперационные снимки:
Тело С6-позвонка резецировано, удалены диски С5-С6, С6-С7, устранен грубый деформирующий спондилез и стеноз позвоночного канала С5-С7, выполнен межтеловой корпородез С5-С7 титановым цилиндрическим сетчатым имплантом, наполненным костной стружкой.
Выполнена дополнительная фиксация шейных позвонков С5-С7 титановой шейной пластиной Element Express 40 мм Medtroniс.
Интраоперационный рентгеновский контроль до полной установки металлоконструкции
Ниже представлены данные СКТ-исследования больной после операции перед выпиской из стационара:
Течение послеоперационного периода гладкое, без осложнений.
Больная выписана из отделения на 12-е сутки после операции в удовлетворительном состоянии с существенным регрессом болей.
Больная П., 43 года, жительница Ростовской области.
ДИАГНОЗ КЛИНИЧЕСКИЙ ОСНОВНОЙ: Выраженный остеохондроз шейного отдела позвоночника. Полидискоз. Секвестрированная грыжа диска С6-С7 справа со стенозированием позвоночного канала и компрессией дурального мешка. Радикулопатия С6-С7 справа. Стойкий выраженный болевой вертеброгенный корешковый синдром.
Особенности течения заболевания.
Поступила в отделение с жалобами на боли в шейном отделе позвоночника с выраженной иррадиацией в правую руку, прогрессирующую слабость и онемение в правой руке. Анамнез заболевания: болеет длительно, страдает цефалгиями, цервикалгиями. Ухудшение в течение последнего года, когда стали нарастать боли в шейном отделеле позвоночника, появились онемение и слабость в правой руке. Консервативное лечение без эффекта. При МРТ-исследовании – секвестрированная грыжа диска С6-С7 со стенозом канала и компрессией дурального мешка. Госпитализирована в отделение нейрохирургии РКБ ФГБУЗ ЮОМЦ ФМБА России для хирургического лечения.
Неврологический статус при поступлении: общее состояние удовлетворительное, в ясном сознании, адекватная. Зрачки D=S, глазодвижения не страдают, реакция зрачков на свет адекватная. Другие ЧМН – сглаженность правой носогубной складки. Активные движения, сила и тонус в конечностях: снижена сила в правой кисти до 4 баллов. Сухожильные рефлексы с рук понижены D≤S, с ног высокие D=S. Симптом Бабинского отрицательный. Болезненность паравертебральных точек на шее с обеих сторон, больше справа. Дефанс паравертебральных мышц шейного отдела с обеих сторон, больше справа. Ограничение активных движений в шейном отделе. Симптом Нери положительный в шейном и верхнегрудном отделе. Шаткость в позе Ромберга без сторонности. Интенция и мимопопадание при ПНП с обеих сторон. Стойкая выраженная цервикокраниалгия и цервикобрахиалгия справа. Гипестезия в зоне иннервации дерматомов С6-С7 справа. Вегетативно-трофических расстройств нет. Судорог нет. Тазовых нарушений нет.
Данные МРТ-исследования больной до операции:
Пациентке в нейрохирургическом отделении РКБ ФГБУЗ ЮОМЦ ФМБА РФ было выполнено оперативное вмешательство: передний трансцервикальный доступ слева, микродискэктомия С6-С7 с удалением секвестрированной грыжи диска С6-С7 справа, микродекомпрессия невральных структур, межтеловой корпородез кейджем Peek PrevailMedtroniс.
Оперировали – руководитель нейрохирургического отделения, нейрохирург высшей категории, доктор медицинских наук Айрапетов Карен Георгиевич и руководитель нейрохирургического отделения №3 ККБ г. Краснодар, врач-вертебролог высшей категории, кандидат медицинских наук Басанкин Игорь Вадимович.
Особенность данного случая состоит в том, что произведена полная замена диска совершенно новой моделью межтелового шейного кейджаPeek Prevail Medtroniс, который одновременно выполняет роль заменителя диска и шейной пластины.
Интраоперационный рентгеновский снимок после полной установки кейджа:
Ниже представлены данные СКТ-исследования больной после операции перед выпиской из стационара:
Течение послеоперационного периода гладкое, без осложнений.
Больная выписана из отделения на 12-е сутки после операции в удовлетворительном состоянии с полным регрессом болей в правой руке.
Больной С., 48 лет, житель г. Ростова-на-Дону.
ДИАГНОЗ КЛИНИЧЕСКИЙ ОСНОВНОЙ: Выраженный остеохондроз шейного отдела позвоночника. Полидискоз. Секвестрированная грыжа диска С6-С7 справа со стенозированием позвоночного канала и компрессией дурального мешка. Радикулопатия С6-С7 справа. Стойкий выраженный болевой вертеброгенный синдром.
Особенности течения заболевания.
Поступил в отделение с жалобами на боли в шейном отделе позвоночника с выраженной иррадиацией в правую руку, прогрессирующую слабость и онемение в правой руке. Анамнез заболевания: болеет длительно, страдает цефалгиями, цервикалгиями. Ухудшение в течение последнего года, когда стали нарастать боли в шейном отделеле позвоночника, появились онемение и слабость в правой руке. Лечение без эффекта. При МРТ-исследовании – секвестрированная грыжа диска С6-С7 справа со стенозом канала и компрессией корешка и дурального мешка. Госпитализирован в отделение нейрохирургии РКБ ФГБУЗ ЮОМЦ ФМБА России для хирургического лечения.
Неврологический статус при поступлении: общее состояние удовлетворительное, в ясном сознании, адекватен. Зрачки D=S, глазодвижения не страдают, реакция зрачков на свет адекватная. Другие ЧМН – сглаженность правой носогубной складки. Активные движения, сила и тонус в конечностях: несколько снижена сила в правой кисти до 4.5 баллов. Сухожильные рефлексы с рук понижены D≤S, с ног высокие D=S. Симптом Бабинского отрицательный. Болезненность паравертебральных точек на шее с обеих сторон, больше справа. Дефанс паравертебральных мышц шейного отдела с обеих сторон, больше справа. Ограничение активных движений в шейном отделе. Симптом Нери положительный в шейном и верхнегрудном отделе. Шаткость в позе Ромберга без сторонности. Интенция и мимопопадание при ПНП с обеих сторон. Стойкая выраженная цервикобрахиалгия справа. Гипестезия в зоне иннервации дерматомов С6-С7 справа. Вегетативно-трофических расстройств нет. Судорог нет. Тазовых нарушений нет.
Данные МРТ-исследования больного до операции:
Пациенту в нейрохирургическом отделении РКБ ФГБУЗ ЮОМЦ ФМБА РФ было выполнено оперативное вмешательство: передний трансцервикальный доступ справа, микродискэктомия С6-С7 с удалением секвестрированной парамедианной грыжи диска С6-С7 справа, микродекомпрессия невральных структур, межтеловой корпородез С6-С7 кейджем Cornerstone 6 мм Medtroniс и шейной титановой пластинойElement Express 27 мм Medtroniс.
Оперировал – руководитель нейрохирургического отделения, нейрохирург высшей категории, доктор медицинских наук Айрапетов Карен Георгиевич.
Ниже представлены данные рентген-исследования больного после операции перед выпиской из стационара:
Течение послеоперационного периода гладкое, без осложнений.
Больной выписан из отделения на 8-е сутки после операции в удовлетворительном состоянии с полным регрессом корешковых болей.
Больной К., 41 год, житель Ростовской области.
ДИАГНОЗ КЛИНИЧЕСКИЙ ОСНОВНОЙ: Выраженный остеохондроз шейного отдела позвоночника. Полидискоз. Секвестрированная грыжа диска С5-С6 слева со стенозированием позвоночного канала и компрессией дурального мешка. Радикулопатия С5-С6 слева. Стойкий выраженный болевой вертеброгенный синдром.
Особенности течения заболевания.
Поступил в отделение с жалобами на боли в шейном отделе позвоночника с выраженной иррадиацией в левую руку, прогрессирующую слабость и онемение в левой руке. Анамнез заболевания: болеет длительно, страдает цефалгиями, цервикалгиями. Ухудшение в течение последнего года, когда стали нарастать боли в шейном отделеле позвоночника, появились онемение и слабость в левой руке. Лечение не эффективно. При МРТ-исследовании – секвестрированная грыжа диска С5-С6 со стенозом канала и компрессией корешка и дурального мешка. Госпитализирован в отделение нейрохирургии РКБ ФГБУЗ ЮОМЦ ФМБА России для хирургического лечения.
Неврологический статус при поступлении: общее состояние удовлетворительное, в ясном сознании, адекватен. Зрачки D=S, глазодвижения не страдают, реакция зрачков на свет адекватная. Другие ЧМН – сглаженность правой носогубной складки. Активные движения, сила и тонус в конечностях: несколько снижена сила в левой кисти до 4.5 баллов. Сухожильные рефлексы с рук понижены S≤D, с ног высокие D=S. Симптом Бабинского отрицательный. Болезненность паравертебральных точек на шее с обеих сторон, больше слева. Дефанс паравертебральных мышц шейного отдела с обеих сторон, больше слева. Ограничение активных движений в шейном отделе. Симптом Нери положительный в шейном и верхнегрудном отделе. Шаткость в позе Ромберга без сторонности. Интенция и мимопопадание при ПНП с обеих сторон. Стойкая выраженная цервикокраниалгия и цервикобрахиалгия слева. Гипестезия в зоне иннервации дерматомов С5-С6 слева. Вегетативно-трофических расстройств нет. Судорог нет. Тазовых нарушений нет.
Данные МРТ-исследования больного до операции:
Пациенту в нейрохирургическом отделении РКБ ФГБУЗ ЮОМЦ ФМБА РФ было выполнено оперативное вмешательство: Передний трансцервикальный доступ справа, микродискэктомия С5-С6 с удалением секвестрированной выпавшей грыжи диска С5-С6 слева, микродекомпрессия невральных структур, межтеловой корпородез С5-С6 кейджем Cornerstone 6 мм Medtroniс и шейной титановой пластинойElement Express 25 мм Medtroniс.
Оперировал – руководитель нейрохирургического отделения, нейрохирург высшей категории, доктор медицинских наук Айрапетов Карен Георгиевич.
Ниже представлены данные рентген-исследования больного, выполненного во время операции (контроль кейджа и шурупов и далее – картина после окончательной установки конструкции):
Течение послеоперационного периода гладкое, без осложнений.
Больной выписан из отделения на 10-е сутки после операции в удовлетворительном состоянии с полным регрессом корешковых болей.
Больная Ш., 75 лет, жительница г. Ростова-на-Дону.
ДИАГНОЗ КЛИНИЧЕСКИЙ ОСНОВНОЙ: Выраженный остеохондроз шейного отдела позвоночника. Полидискоз. Состояние после дискэктомии С5-С6 с межтеловым корпородезом кейджем (22.01.13). Выраженная кифотическая деформация шейного отдела позвоночника. Крайне выраженный комбинированный дегенеративный стеноз позвоночного канала на уровне С5-С7. Компрессионно-ишемическая миелопатия на уровне С5-С6. Тетрасиндром.
Особенности течения заболевания.
Пациентка поступила с жалобами на периодические боли в шейном отделе позвоночника с иррадиацией в обе руки, прогрессирующую слабость в руках и ногах, выраженные парестезии в руках и ногах, умеренное нарушение нормальной ходьбы. Анамнез заболевания: оперирована в БСМП-2 22.01.13 г. по поводу грыжи диска С5-С6 (дискэтомия с кейджем без стабилизации пластиной). После операции отмечает ухудшение с прогрессированием вышеуказанных жалоб. Течение прогредиентное. По месту жительства получала курсы консервативного лечения у невролога без эффекта. МРТ от 14.01.14: признаки центрального стеноза ПСМК С5-С7, компрессионной миелопатии на уровне С5-С6. Госпитализирована в отделение нейрохирургии РКБ ФГУ ЮОМЦ ФМБА России для хирургического лечения.
Неврологический статус: в сознании, адекватная. Зрачки правильной формы D=S, реакция на свет адекватная с обеих сторон, глазодвижение не нарушено, со стороны других ЧМН — без особенностей. Тетрасиндром спастического типа: активные движения, сила снижены в обеих руках (ориентировочно на 4 балла), активные движения и сила снижены в обеих ногах (ориентировочно на 3 балла). Сухожильные рефлексы с рук и ног – высокие D=S, симптом Бабинского положительный с обеих сторон. Больная передвигается самостоятельно с поддержкой тростью, походка парапаретическая. Расстройства поверхностной чувствительности по проводниковому типу от уровня С4 и ниже, парестезии в кистях и стопах. Симптом натяжения Нери положительный в шейном отделе. Менингеальные симптомы отрицательные. Функции органов малого таза не нарушены.
Данные МРТ-исследования больной до операции:
Пациентке в нейрохирургическом отделении РКБ ФГБУЗ ЮОМЦ ФМБА РФ было выполнено оперативное вмешательство: ламинопластика по типу «открытой двери» С4-С7 слева, устранение грубого комбинированного стеноза позвоночного канала, декомпрессия дурального мешка и шейного отдела спинного мозга.
Оперировал – руководитель нейрохирургического отделения, нейрохирург высшей категории, доктор медицинских наук Айрапетов Карен Георгиевич.
Ниже представлены интраоперационные снимки, отражающие ключевые моменты данной операции:
Выполнен пропил дужек позвонков С4-С7 с обеих сторон с помощью высокоскоростной дрели.
Задний комплекс позвонков С4-С7 отвернут слева по типу отрытой двери с освобождением от грубого сдавления дурального мешка и спинного мозга.
Особенность данного случая состоит в том, что:
во-первых, первая операция (дискэтомия С5-С6 с кейджем) была выполнена без стабилизации уровня С5-С6 шейной пластиной, что способствовало прогрессированию кифотической деформации шейного отдела позвоночника и компрессионной миелопатии;
во-вторых, у данной больной имел место комбинированный стеноз канал с компрессией как спереди, так и сзади;
в-третьих, учитывая пожилой возраст, наличие миелопатии на фоне прогрессирующей кифотической деформации шейного отдела позвоночника и грубого комбинированного стеноза канала на уровне С5-С6, методом выбора адекватного лечения послужила операция ламинопластики по типу открытой двери;
в-четвертых, ламинопластика по типу открытой двери у данной пациентки способствовала объективному улучшению – значительному регрессу мучительных болей и парестезий в руках, улучшению двигательной активности больной.
Ниже представлены данные СКТ-исследования больной после операции перед выпиской из стационара:
Аксиальные СКТ-срезы зоны операции. Показано достигнутое расширение позвоночного канала на шейном уровне по типу «открытой двери» с полным сохранением заднего опорного комплекса.
Сагиттальный СКТ-срез зоны операции. Расширение позвоночного канала на шейном уровне вполне удовлетворительное с полным сохранением заднего опорного комплекса.
3D-СКТ-реконструкция шейного отдела позвоночника.
Течение послеоперационного периода гладкое, без осложнений.
Больная выписана из отделения на 12-е сутки после операции в удовлетворительном состоянии с регрессом болей, парестезий, нарастанием объема активных движений в руках.
Больная О., 53 года, жительница Ростовской области.
ДИАГНОЗ КЛИНИЧЕСКИЙ ОСНОВНОЙ: Остеохондроз шейного отдела позвоночника. Полидискоз. Парамедианные секвестрированные грыжи дисков С5-С6, С6-С7 слева. Гипертрофический спондилез. Комбинированный дегенеративный стеноз позвоночного канала на уровне С5-С7. Радикулопатия С6, С7 корешков слева. Стойкий выраженный болевой вертеброгенный корешковый синдром.
Особенности течения заболевания.
Поступила в отделение с жалобами на боли в шейном отделе позвоночника с выраженной иррадиацией в левую руку, прогрессирующую слабость и онемение в левой руке. Анамнез заболевания: болеет длительно, страдает цефалгиями, цервикалгиями. Ухудшение в течение последнего года, когда стали нарастать боли в шейном отделеле позвоночника, появились онемение и слабость в руке. Лечение без эффекта. При МРТ-исследовании – признаки парамедианных секвестрированных грыж дисков С5-С7 слева со стенозом канала и компрессией корешков. Госпитализирована в отделение нейрохирургии РКБ ФГБУЗ ЮОМЦ ФМБА России для хирургического лечения.
Данные МРТ-исследования больной до операции:
Пациентке в нейрохирургическом отделении РКБ ФГБУЗ ЮОМЦ ФМБА РФ было выполнено оперативное вмешательство: передний трансцервикальный доступ слева, микродискэктомия С5-С6, С6-С7 с удалением секвестрированных грыж дисков С5-С6, С6-С7 слева, корпорэктомия тела С6-позвонка с устранением выраженного гипертрофического спондилеза и стеноза ПСМК на уровне С5-С7, декомпрессия дурального мешка, межтеловой корпородез С5-С7 титановым цилиндрическим сетчатым имплантом и титановой пластинойElement Express 40 мм Medtroniс.
Оперировал – руководитель нейрохирургического отделения, нейрохирург высшей категории, доктор медицинских наук Айрапетов Карен Георгиевич.
Ниже представлены данные рентген-исследования больной после операции перед выпиской из стационара:
Течение послеоперационного периода гладкое, без осложнений.
Больная выписана из отделения на 10-е сутки после операции в удовлетворительном состоянии с регрессом корешковых болей.
Больной А., 57 лет, житель Ростовской области.
ДИАГНОЗ КЛИНИЧЕСКИЙ ОСНОВНОЙ: Остеохондроз шейного отдела позвоночника. Полидискоз. Секвестрированные оссифицированные грыжи дисков С3-С4, С4-С5. Выраженный остеофит заднего края тела С3-позвонка. Крайне выраженный гипертрофический оссифицирующий спондилез. Комбинированный грубый дегенеративный стеноз ПСМК на уровне С3-С5 с компрессией дурального мешка. Компрессионно-ишемическая миелопатия на уровне С3-С4. Прогрессирующий тетрапарез со значительным нарушением функции нормальной ходьбы.
Особенности течения заболевания.
Поступил в отделение с жалобами на боли в шейном отделе позвоночника с выраженной иррадиацией в обе руки, прогрессирующую слабость и онемение в руках и ногах, значительное нарушение нормальной ходьбы.
Анамнез заболевания: болеет длительно, страдает цефалгиями, цервикалгиями. Ухудшение в течение последнего года, когда стали нарастать боли в шейном отделе позвоночника, появились и стали прогрессировать онемение и слабость в конечностях. При МРТ-исследовании в динамике от 21.09.14 и 10.09.14: признаки дискоостеофитной грыжи диска С3-С4 со стенозом канала, компрессией дурального мешка и развитием миелопатии на данном уровне. Госпитализирован в отделение нейрохирургии РКБ ФГБУЗ ЮОМЦ ФМБА России для хирургического лечения.
Неврологический статус: общее состояние удовлетворительное, в ясном сознании, адекватен. Зрачки D=S, глазодвижения не страдают, реакция зрачков на свет адекватная. Другие ЧМН – сглаженность правой носогубной складки. Активные движения, сила и тонус в конечностях: снижена сила в обеих руках на 2-3 балла, в ногах до 3-4 баллов. Сухожильные рефлексы с рук и ног высокие D=S. Симптом Бабинского положительный с обеих сторон. Болезненность паравертебральных точек на шее с обеих сторон, больше справа. Дефанс паравертебральных мышц шейного отдела с обеих сторон, больше справа. Ограничение активных движений в шейном отделе. Симптом Нери положительный в шейном и верхнегрудном отделе. Шаткость в позе Ромберга без сторонности. Интенция и мимопопадание при ПНП с обеих сторон. Проводниковая гипестезия от уровня С4 и ниже. Вегетативно-трофических расстройств нет. Судорог нет. Тазовых нарушений нет.
Данные МРТ-исследования больного до операции:
В нейрохирургическом отделении РКБ ФГБУЗ ЮОМЦ ФМБА РФ данному больному было выполнено оперативное вмешательство: Передний трансцервикальный доступ справа, микродискэктомия С3-С4, С4-С5 с удалением секвестрированных грыж дисков С3-С4, С4-С5, корпорэктомия тела С4-позвонка с устранением выраженного гипертрофического оссифицирующего спондилеза и стеноза ПСМК на уровне С3-С5, удаление остеофита заднего края тела С3-позвонка, декомпрессия дурального мешка, межтеловой корпородез С3-С5 титановым цилиндрическим сетчатым имплантом и титановой пластиной Element Express 45.0 мм Medtroniс.
Оперировал – руководитель нейрохирургического отделения, нейрохирург высшей категории, доктор медицинских наук Айрапетов Карен Георгиевич.
Ниже представлены данные рентген-исследования больного после операции перед выпиской из стационара:
Особенности данного клинического случая:
- Пациенту было отказано в оперативном лечении в ряде медучреждений г. Ростова-на-Дону в виду реально высокого риска полного паралича рук и ног после операции, больной признан неоперабельным, отправлен домой под наблюдение невролога.
- Операция выполнялась с большими техническими трудностями, обусловленными главным образом выраженным утолщением и кальцификацией задней продольной связки и ее спаянностью с твердой мозговой оболочкой, тем не менее выполнены все поставленные задачи.
- После операции уже на 5 сутки у больного отмечено значительное нарастание объема активных движений в руках и ногах, больной стал самостоятельно передвигаться без поддержки.
Течение послеоперационного периода гладкое, без осложнений. Больной выписан из отделения на 10-е сутки после операции в удовлетворительном состоянии с существенным регрессом неврологической симптоматики.
Таким образом, хирургия шейного отдела позвоночника относится к высокотехнологичной минимально инвазивной хирургии позвоночника и имеет большое значение в радикальном устранении тех серьезных проблем, обусловленных осложненным шейным остеохондрозом, которые при несвоевременном лечении могут вызывать серьезные последствия.
neuro-rostov.ru

