Остеомиелит позвоночника – клинические проявления и признаки заболевания, современные способы терапии и диагностические мероприятия, препараты и хирургическое вмешательство
Остеомиелит позвоночника, причины, симптомы, методы лечения
Заболевания позвоночника делятся на две группы: причиненные вирусными и бактериальными инфекциями, и вызванные генетическими нарушениями, естественными процессами старения. Инфекционные патологии встречаются редко, но последствия заболевания могут быть опасными. Остеомиелит позвоночника, или гематогенный гнойный спондилит, наиболее опасное из инфекционных заболеваний, поскольку ущерб причиняется кроветворной и опорно-двигательной системе. Патология носит системный характер. В 2% случаев возникают очаговые поражения позвоночника и других частей скелета. Если болезнь развивается скрытно, могут появиться масштабные разрушения костных тканей.
Причины возникновения и развития
Возникновение инфекционных заболеваний опорно-двигательного аппарата (ОПА) могут спровоцировать определенные факторы, вероятность патологии увеличивается с возрастом. Наиболее часто она встречается после 45-50 лет. Это объясняется тем, что организм в этом возрасте ослаблен другими болезнями.
При спондилите инфекция может проникнуть к позвоночнику разными способами. Происходит разрушение позвонков вследствие травм, при этом инфекция попадает в межпозвоночные диски, трещины в костной ткани. Инфекция может проникнуть через сосуды, которые питают тела позвонков.
Более 50% случаев патологии начинается с поясничного отдела, первыми страдают позвонки поясницы, находящиеся рядом с выделительной системой. Из мочевыводящих путей инфекция проникает через предстательное венозное сплетение.
Патологии сердечно-сосудистой системы и мягких тканей тоже могут быть источником поражения. Бактерии могут проникнуть через кровь из воспаленного внутреннего уха, воспаленного зуба, из фурункулеза. Остеомиелит позвоночника возникает из-за распространения инфекции в результате пневмонии, простатита, сальмонеллеза, кори, скарлатины.
Не гематогенный остеомиелит может возникнуть после операции на позвоночнике из-за ослабленного иммунитета, повреждения костных и мягких тканей. Инфекция может попасть в позвоночник через имплантаты, биотехнологические протезы, вокруг которых кровообращение идет очень интенсивно, активное образование костных тканей.
Иногда инфекция может проявиться из-за нестерильного оборудования: шприцев, венозных катетеров. В фактор риска попадают люди с наркотической зависимостью, злоупотребляющие алкоголем и курением.
Обобщая вышесказанное, можно сказать, что причины развития заболевания в следующем.
1. Привести к остеомиелиту позвоночника может инфекционное поражение локтевого, коленного и других суставов. Местоположение очага инфекции не играет роли, ведь инфекция передается посредством кровотока, или гематогенным путем.
2 Инфекционный очаг может служить источником заражения костной ткани позвоночника. Ангина, кариес, фурункулез, флегмона в области любого сустава, создают риск передачи инфекционного возбудителя.
3. Травмы. Риск развития остеомиелита повышается из-за огнестрельного ранения, глубоких переломов, операции на позвоночнике.
4. Инфекционные заболевания. Поражение тканей происходит из-за туберкулеза костей, сифилиса последней стадии. Характерны множественные поражения костей: тазобедренного, коленного суставов.
Симптомы заболевания
Возбудителями остеомиелита признаны бактерии разного типа:
- грамотрицательные бактерии: синегнойная и кишечная палочки, протей.
- грамположительные бактерии: в 50% случаев, это золотистый стрептококк.
- патогенные представители: возбудители проказы, туберкулеза, микобактериоза.
В зависимости от силы заражения и развития заболевания остеомиелит бывает:
- Острый, встречается в 50% случаев.
- Хронический (25 — 35%).
- Первичный хронический (около 15%).
По данным статистики заболевание чаще поражает мужчин старше 40 лет. Этому способствует ослабленный иммунитет, нарушение здоровья, аутоиммунные заболевания, сахарный диабет.
Остеомиелит позвоночника принято считать агрессивным заболеванием, поскольку острая его форма встречается чаще, чем хроническая. Симптомы выражены сильно, они проявляются острой болью в области поражения. Пациент может жаловаться на слабость, повышенное потоотделение, лихорадку, жар. Боль распространяется на спину, сосуды напрягаются, что приводит к образованию тромбов, появляется отек мягких тканей позвоночника.
Симптомы хронической формы проявляются не так ярко. Боль носит тупой характер, температура держится длительное время на достаточно высоком уровне. Признаки напоминают воспаление легких или болезни почек. Некоторые считают, что у них сильный остеохондроз. Болевой синдром объясняется давлением внутри тел позвонков. Могут появиться абсцессы, если гнойник нарушится вне позвоночника.
Организм начинает наращивать костную ткань, замещая ею поврежденную. Трещины, смотрящие в сторону спинного мозга, начинают зарастать, твердых тканей становится все больше, они начинают давить на спинной мозг. Об этом могут сказать неврологические симптомы.
Советуем прочитать: Спинной мозг строение и функции

Спондилит поясничного отдела
Остеомиелит поясничного отдела позвоночника на сегодняшний день является одним из распространенных недугов. Инфекция попадает в костный отдел по венам поясничной зоны. У здоровых людей с крепким иммунитетом почти не встречается. В группу риска попадают люди, страдающие онкологией, СПИДом, наркотической зависимостью, инвалиды, лица, перенесшие операцию с трансплантацией органов.
Главные симптомы заболевания этой части позвоночника — высокая температура и сильные боли. При этом на начальной стадии воспалительного процесса неприятных ощущений не возникает, затем патология прогрессирует, болевой синдром становится сильнее, особенно, в ночное время.
Спондилит шейного отдела
Остеомиелит шейного отдела позвоночника встречается редко. Боли при этом заболевании локализуется в области шеи. В остальном причины и признаки недуга соответствуют симптомам, проявляемым при остеомиелите других отделов.
Диагностика заболевания
Основная задача диагностики при острой форме — выявить вид бактерий, которые стали причиной заражения. Для этого проводятся бактериологические исследования, которые помогают определить пути распространения инфекции.
Для определения хронической формы заболевания бактериологические исследования проводятся в комплексе с дифференциальной диагностикой. Самыми популярными и результативными методами диагностики являются:
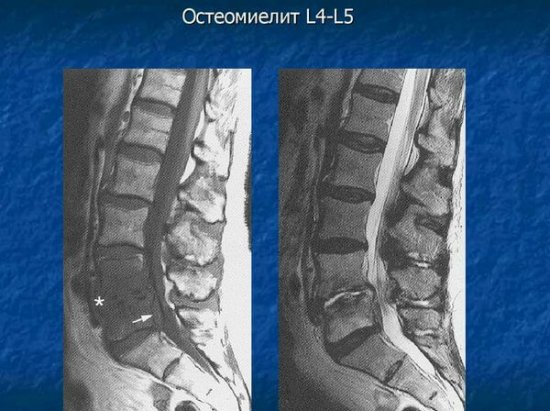
Магнитно-резонансная томография сможет показать, в каком состоянии находятся мягкие ткани, есть ли скопление жидкости. Изображение абсцессов очень важно, чтобы назначить грамотное лечение.
Компьютерная томография дает снимки высокого качества в нескольких проекциях. Она показывает свищевые ходы и новообразованные ткани.
Ультразвуковое исследование способствует выявлению абсцессов во всех областях.
Сцинтиграфия дает полную картину спустя 24 часа после начала воспалительного процесса.
Все снимки могут дать информацию о характере изменений костной ткани. Но разрешение снимков недостаточное для того, чтобы четко определить границы пораженного участка. Поэтому проводят следующие обследования:
Иммуносцинтиграфию, она показывает точное расположение очагов воспаления.
Позитронно-эмиссионная томографию, в соединении с компьютерной томографией дает точное 3D-изображение очага поражения. Данное исследование эффективно на ранней стадии заболевания.
Методы лечения остеомиелита
Лечение остеомиелита требует комплексного подхода. Оно включает:
- медикаментозную терапию;
- физиотерапевтические процедуры;
- оперативное вмешательство.
Медикаментозное лечение
Консервативное лечение включает в себя:
- дезинтоксикацию;
- прием антибиотиков;
- прием нестероидных противовоспалительных средств.
При остром остеомиелите пациенту рекомендуется постельный режим. Лучшее, это нахождение на специальной кровати, которая обеспечивает правильное положение тела. Постельный режим показан в течение 90 дней. Такой длительный период необходим, чтобы привести в норму СОЭ, снять воспаление.
Чаще всего остеомиелит позвоночника развивается на фоне другого инфекционного заболевания, его лечение должно проводиться параллельно. Лечение антибиотиками обязательно в лечении этого сложного заболевания. Назначается пенициллин, он контролирует распространение патологии. Если начать лечение в первые дни, можно сразу остановить патологическое разрушение костной ткани. На второй неделе болезни эффективность лечения антибиотиками снижается. Необходимо контролировать результаты терапии с помощью клинических анализов.
У 30% пациентов может возникнуть деформация позвоночника, поэтому для профилактики деформации и стабилизации позвоночника показана внешняя иммобилизация. При лечении остеомиелита шейного отдела позвоночника проводят наружную иммобилизацию с применением специального воротника или вытяжения. Если болезнь затрагивает другие отделы позвоночника — эти меры не нужны.
При острой форме гематогенного остеомиелита применяют местное лечение, на область поражения наносят сорбенты, противовоспалительные мази, применяют протеолитические ферменты. Параллельно проводят интенсивную детоксикационную терапию. Делают внутривенные вливания физраствора, реополиглюкина и других средств. Терапия включает введение специфических сывороток для повышения иммунитета.
Физиотерапия
Физиотерапевтические процедуры необходимы:
- для устранения воспалительного процесса;
- для ускорения образования секвестров;
- для активизации восстановительных процессов;
- для стимулирования иммунитета;
- для снижения чувствительности организма к воздействию бактерий.
При наличии пути оттока свища и снижения воспалительного процесса в комплексе с системной антибиотикотерапией назначают:
1. УВЧ
2. СВЧ
3. СУФ-облучение
4. Инфракрасную терапию
Для улучшения процессов заживления эффективны:
- при хроническом остеомиелите в фазе ремиссии электрофорез хлорида кальция;
- электрофорез с препаратами, направленными на улучшение обмена веществ, витаминами;
- ультразвуковая терапия;
- пелоидотерапия;
- аппликации парафина и озокерита;
- высокочастотная магнитотерапия.
Для расширения сосудов в очаге поражения применяется электрофорез вазодилататоров.
Улучшить обменные процессы, протекающие в соединительной ткани, смогут:
- пелоидотерапия, она проводится в фазе ремиссии в виде аппликаций;
- радоновые и сероводородные ванны;
- электростимуляция, электроды накладывают на выходе нервов;
- ультразвуковая терапия, она стимулирует синтез коллагена;
При отсутствии гнойного содержимого в фазе ремиссии применяется низкочастотная магнитотерапия, призванная снизить активность свертывающей системы крови.
Для активизации иммунной системы назначается:
- СУФ-облучение;
- лазерное облучение крови;
- высокочастотная магнитотерапия;
- электрофорез иммуномодулирующих препаратов;
- гелиотерапия.
Рекомендуется пить хлоридно-натриевые гидрокарбонатные минеральные воды, чтобы быстрее избавить организм от бактериальных токсинов.
Оксигенобаротерапия, озоновые ванны улучшают снабжение пораженных тканей кислородом.
Противопоказания к физиотерапии
- септикопиемия;
- абсцессы при отсутствии пути оттока гноя;
- высокая температура тела;
- выраженная интоксикация.

Хирургическое вмешательство
Операция назначается для вскрытия паравертебральных или эпидуральных спинальных абсцессов. При хирургическом вмешательстве антимикробная терапия служит важным дополнением. Задача хирурга — удалить все некротизированные участки тканей и кости, ликвидировав мертвые пространства. Они образуются вокруг очага поражения, закрыть их можно следующими способами:
- пересадить кожу на гранулирующую поверхность кости;
- заполнить полость трансплантатами петлистой кости;
- обнажить рану, обеспечив медленный процесс грануляции.
Секвестрэктомия включает четыре момента:
1. Из остеомиелитического очага удаляется очаг некротических тканей, гноя, секвестров.
2. Склерозированная стенка секвестральной капсулы удаляется до появления кровоснабжаемых участков кости.
3. Вскрывается костномозговой канал, раскрывается его просвет.
4. Остаточная полость обрабатывается, проводится пластика лоскутом мышцы.
Добиться хороших результатов при операции можно только в том случае, если острые явления в тканях и кости уже стихли.
После операции требуется пройти реабилитацию, период может быть достаточно длительный.
Санаторно-курортное лечение
В стадии выздоровления при остром остеомиелите или при хронической форме в стадии ремиссии полезно пребывание в санаториях с бальнео- и климатолечебным эффектом. В нашей стране такие санатории есть в Сочи, Пятигорске. При хроническом остеомиелите с крупными секвесторами санаторно-курортное лечение противопоказано.
Прогноз при остеомиелите
Выздоровление напрямую зависит от особенностей иммунитета, возраста и запущенности процесса. Восстановление функции пораженной конечности и выздоровление зависит от проведенного лечения. Хорошим считается результат, если после оперативного вмешательства в течение трех лет не было рецидива заболевания. По данным медицинской статистики в 70% случаев эффект положительный.
Длительность нетрудоспособности составляет 12 месяцев, зависит от быстроты закрытия дефектов и распространенности воспаления. Если нарушены функции опорно-двигательного аппарата, проводится экспертиза для присвоения группы инвалидности.
Самолечение в случае остеомиелита недопустимо. Достигнуть излечения без качественной санации инфицированного очага воспаления невозможно.
Возможные осложнения
Самое опасное осложнение — заражение крови, или сепсис. Инфекция распространяется по всему организму, откладываясь в различных тканях и органах. Также могут быть следующие осложнения:
- анкилоз, влекущий неподвижность сустава;
- флегмона, мягкие ткани пропитываются гноем;
- абсцесс, скопление гноя;
- возникающие самопроизвольно переломы;
- гнойный артрит;
- контрактура, неподвижность конечностей из-за рубцовых сращений в мышцах.
симптомы воспаления костного мозга, причины и лечение
Остеомиелит позвоночника – это хроническое заболевание суставов позвоночного столба, при котором происходит инфицирование непосредственно костной ткани. Воспаление костного мозга позвоночника – самой сердцевины кости – не только приносит дискомфорт человеку, но и может стать причиной развития осложнений. Каковы симптомы этого недуга, и есть ли современные способы улучшения ситуации?
Причины
Для начала необходимо вспомнить, как именно происходит кровоснабжение этого элемента скелета. Каждый позвонок здесь является изолированным элементом, и от смежных отделяется хрящевой прокладкой – межпозвоночным диском. Но вдоль позвоночного столба проходят артерии, которые через сосудистую стенку несут кровь от шеи ко всем позвоночным тканям. Кроме того, каждый позвонок окутан венозными сосудами.
Получается, что теоретически патогены могут проникнуть в костную ткань как через артерии, так и через вены. На практике именно гематогенный (через кровь) способ попадания инфекции является самым распространенным. Поскольку кровоток здесь не столь активен, то микроорганизмы задерживаются, образуя гнойные участки.
Подобные накопления разрушают внешнюю позвонковую оболочку, и инфекционный процесс распространяется дальше по элементам позвоночного столба. Какие именно инфекции могут сюда попасть? Это в первую очередь всем известный золотистый стрептококк, который является источником развития ангины и ряда других заболеваний.
Это кишечная палочка, которая является естественной микрофлорой толстого кишечника, но при попадании на другие участки и ткани становится патогеном. Это синегнойная палочка, которую можно обнаружить на испорченных продуктах, стафилококк и другие бактерии, проявляющие активность при попадании на открытые ранки и проникновении с кровотоком внутрь организма. Но некоторые люди имеют большие риски развития этого заболевания.

Воспалительный процесс в полости рта является источником не только неприятного запаха изо рта и причиной разрушения зубов. Кариес действует куда глубже, чем думают многие. В частности, именно нелеченый кариес может стать причиной развития остеомиелита позвоночного столба
Какие факторы могут этому способствовать:
- Эндокринные заболевания. В частности, сахарный диабет является угрозой для многих систем организма. В первую очередь нарушение обмена глюкозы разрушает кровеносные сосуды, тем самым вероятность развития различных патологий резко возрастает.
- Травмы, в особенности перелом, когда имеется разрушение, поломка кости. Опасность представляет ситуация, когда открытый участок костной ткани имеет прямой доступ к другим участкам и тканям, где могут находиться микроорганизмы.
- Хронические заболевания воспалительного характера. Сюда можно отнести, например, кариес. На удивление, кариес сегодня признают провоцирующим фактором для многих заболеваний, например, сердечно-сосудистой системы. Поскольку у человека с несанированной полостью рта имеется длительный воспалительный процесс, то патогены через кровоток легко попадают на любые участки и ткани организма и развивается остеомиелит позвоночника. Простатит, цистит и ряд заболеваний мочеполовых органов также являются угрозой для здоровья костных структур, и эти диагнозы также требуют своевременного лечения.
- Пожилой возраст. Все процессы, в том числе регенеративные, пожилого человека протекают намного медленнее, чем у лиц младшего возраста. Это значительно ухудшает собственные возможности для восстановления и автоматически ставит такого человека в группу риска.
- Трансплантация органов. Конечно, донорские органы предварительно проверяются на различные заболевания, но досконально осмотреть внутренние участки донорского органа просто невозможно. Поэтому такие пациенты, кому пришлось столкнуться с трансплантацией, вполне могут столкнуться и в том числе с остеомиелитом позвоночника.
Симптомы
Первичное развитие остеомиелита человек может заподозрить по следующей клинической картине:
- озноб и повышение температуры до 38 градусов;
- резкая боль в спине, которая усиливается в ночное время;
- гипотонический синдром;
- повышенная потливость;
- судороги;
- ощущение интоксикации организма, общая слабость, вялость.
Помимо первичного, различают острую и хроническую форму заболевания. Симптомы остеомиелита этих состояний несколько отличаются. Так, острой форме присуще:
- сильная гипертермия, когда температура тела повышается до 39 градусов и выше;
- отеки мягких тканей в той части позвоночного столба, где имеется воспалительный процесс;
- судорожное состояние;
- гиперпотливость всего тела;
- спутанность сознания;
- сильная слабость организма, доходящая до рвоты и даже потери сознания;
- сильная боль в определенной части спины, которая проявляется приступами, с усилением амплитуды в ночное время.
Все признаки заболевания при хронической форме пациент ощущает намного слабее. Болевые ощущения несколько сглажены. Пациент не всегда даже может точно указать локализацию источника боли. Повышение температуры также незначительное – до 37 градусов, в основном в вечернее время. Пациент жалуется на скованность позвоночника и боли, усиливающиеся в ночное время. Отечность больного участка незначительная.
Чем опасен остеомиелит позвоночника?
Сама по себе боль является патологией. Неправильно думать, что болевой синдром можно терпеть, и «все само пройдет». Наоборот, сильная боль может стать источником неврологических состояний, нередко она провоцирует гипертонию или мигрень, с которой справиться непросто. Получается, что вместо лечения одного заболевания человеку приходится применять более серьезную терапию.
Но остеомиелит опасен не только дискомфортом и болью. Воспалительный процесс без лечения может распространяться дальше и затронуть такие важнейшие участки организма, как спинномозговой канал, а воспаление его содержимого требует уже совершенно другой оценки ситуации и другого подхода к терапии. Чем опасна такая ситуация?
Если рассматривать воспаление, с точки зрения заражения крови, то человек вполне может столкнуться с сепсисом, а это, в свою очередь, может вызвать гангрену, и как следствие – удаление части тела и инвалидность. В самом худшем случае сепсис приводит к летальному исходу. Сепсис – это тяжелое заражение крови, в результате которого инфекция через кровоток распространяется практически на весь организм. Патология повсюду.
Лечение такого состояния требуется проводить немедленно, поскольку совсем скоро, в течение нескольких часов или суток, у человека начнут развиваться осложнения, в том числе и необратимые
Также остеомиелит позвоночника очень часто приводит к параличу нижних конечностей, дыхательной и сердечной недостаточности.
Читайте также:
Диагностика
Когда пациент поступает с болями в спине к специалисту, первое, что необходимо сделать, – это провести рентгенологическое исследование. Рентген при первичном остеомиелите позвоночника не столь информативен, но он дает возможность «отсеять» ряд других диагнозов и состояний. Костная ткань для видимых изменений на рентгене должна быть разрушена на 30%.
Следующим методом исследования является магнитно-резонансная томография. МРТ с контрастом действительно очень четко укажет на наличие патологии и место ее локализации. Именно там, где на снимках будет видно нарушение кровотока, и следует искать участок, подверженный воспалительному процессу. Но очень важно понять, какой именно патоген является возбудителем воспаления.
Без этого предстоящее лечение может оказаться неэффективным и даже нанесет вред организму. Для этого сдается анализ посева крови на чувствительность к антибиотикам. К слову, даже этот анализ может в половине случаев не давать верного результата, и поэтому наиболее точным диагностическим методом для выявления патогена является биопсия участка с воспалением. Она проводится иглой под контролем томографа.
Лечение
Еще совсем недавно остеомиелит позвоночника считался заболеванием, которое невозможно полностью излечить, поскольку полностью удалить патогены из костной ткани крайне сложно. Сегодня существует технология, которая позволяет оперативным методом удалять только очаги локализации патогенов вместе с костными тканями, а затем, после операции, пациенту проводят мощную антибактериальную терапию с целью полной ликвидации оставшихся бактерий.
Но оперативное лечение применяется не всегда, ведь операция – это всегда риск, да и не всем пациентам можно использовать наркоз. Поэтому консервативное лечение – это именно то, с чего врач обычно начинает терапевтическую схему. Агрессивную бактериальную флору можно удалить только антибиотиками. При данном заболевании прием таблеток считается неэффективным.
Терапия предполагает только внутривенное ведение антибактериального препарата. Длительность лечения – один месяц. По истечении этого времени лечение антибиотиками уже можно продолжить перорально. Терапия антибиотиками не проходит бесследно для организма. Пациент может чувствовать вялость, усталость. Нередко при такой терапии наблюдаются нарушения работы пищеварительного тракта.
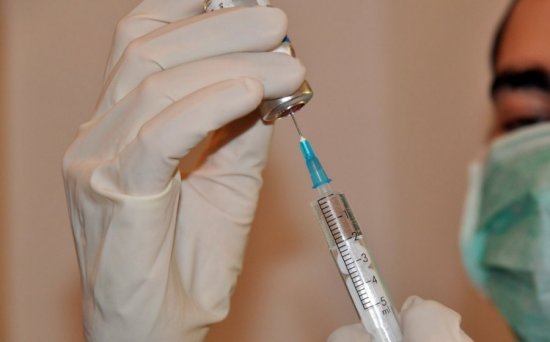
Внутривенное введение антибактериального препарата при остеомиелите позвоночника является единственно эффективной формой приема лекарств. Нельзя пропускать ни один укол, ведь только так можно добиться стабильной дозы активного компонента в кровотоке
Но даже при таких недомоганиях терапию надо продолжать, желательно – в условиях стационара, под наблюдением врачей. Кроме того, все время лечения пациенту необходимо носить специальный корсет для позвоночника. Дополнительно к антибиотикам пациенту проводят дезинтоксикационные процедуры (капельницы), которые избавляют организм от продуктов распада и жизнедеятельности микроорганизмов.
Также назначают обезболивающие препараты (перорально или в виде инъекций) и иммуномодуляторы. По показаниям могут быть назначены противосудорожные средства.
Прогноз при таком заболевании индивидуальный. Обычно пациентам удается справиться с агрессивными бактериями, но вернуться к активной жизни удастся только спустя год-полтора. Для закрепления терапии пациентам полезно проходит санаторно-курортное лечение с расположением лечебного учреждения в хвойном лесу с умеренным теплым климатом.
Остеомиелит позвоночника – лечение, симптомы, причины, диагностика
Остеомиелит это медицинский термин, означающий инфицирование костной ткани. Инфекции могут попадать в костную ткань с током крови или распространяясь из близлежащих тканей. Остеомиелит может начаться в самой кости, если при травме произошел занос инфекции.
У детей, остеомиелит чаще всего поражает длинные кости ног и верхней части руки, в то время как у взрослых более часто происходит развитие остеомиелита костей позвоночника (позвонков). У людей, страдающих диабетом, может развиваться остеомиелит в нижних конечностях, если имеются трофические язвы на ногах.
Как правило, инфекция попадает в тело позвонка гематогенно (с током крови). Вены в нижней части позвоночника дренируют также таз (венозное сплетение Ватсона) и таким образом инфекции легко попадают в позвоночник. Поэтому, в большинстве случаев причиной остеомиелита позвонков является инфекции, которые возникают после урологических процедур (например, цистоскопии).
Факторы риска
Костная ткань, как правило, устойчива к инфекции. Для возникновения остеомиелита необходимы условия, которые увеличивают уязвимость костей к инфекции.
Наличие травм или операций, которые произошли недавно. При тяжелых переломах костей или глубоких пункциях происходит проникновение инфекции в кость или близлежащую ткань. Хирургическая репозиция костных отломков или операции по эндопротезированию могут также случайно способствовать заносу инфекции в кости.
Нарушение кровообращения.Когда кровеносные сосуды повреждены или нарушен ток крови по ним, то возникают условия для дефицита иммунных клеток отвечающих за противодействие микробам и не позволяющих небольшому количеству случайно попавших микробов в ткани размножаться. То, что начинается как небольшой разрез, может прогрессировать до глубокой язвы, которая может охватить глубжележащие ткани и даже кости. Заболевания, которые приводят к нарушению циркуляции крови, включают в себя:
- Сахарный диабет
- Заболевания периферических артерий, часто связанных с курением
- Серповидно-клеточная анемия
Медицинские катетеры
Медицинский катетер соединяет внешний мир с внутренними органами. И хотя эти катетеры необходимы для некоторых состояний они могут служить проводниками инфекций в организм. Поэтому катетеры увеличивают риск инфицирования, в том числе и остеомиелита. Примеры включают в себя:
- Катетеры для диализа
- Катетеры мочевого пузыря
- Внутривенные катетеры, которые необходимо для длительного введения медикаментов (месяцы или даже годы)
Внутривенное введение наркотиков
Люди, которые употребляют наркотики внутривенно, имеют большой риск развития остеомиелита, потому что они обычно используют нестерильные иглы и не обрабатывают кожу перед инъекциями.
Частые причины остеомиелита.
Наиболее подвержены развитию остеомиелита следующие группы людей:
- Пациенты пожилого возраста
- Наркоманы, употребляющие наркотики внутривенн
- Пациенты с наличием ослабленной иммунной системы
Иммунная система может ослабляться в результате следующих состояний:
- Длительное применение кортикостероидов для лечения системных заболеваний, таких как ревматоидный артрит.
- Инсулинозависимый сахарный диабет
- Пациенты с наличием пересаженных органов
- Синдром приобретенного иммунодефицита (СПИД)
- Недоедание
- Рак
Внутривенные употребление наркотиков вызывает увеличение числа пациентов с инфекцией позвоночника. Как правило, микроорганизмом чаще всего поражающим позвоночник является золотистый стафилококк, а у наркоманов, использующих внутривенное введение наркотиков, нередко и синегнойная палочка является возбудителем спинальной инфекции. Для лечения этих двух возбудителей требуется различное лечение антибиотиками.
В недавнем прошлом микобактерия туберкулеза часто являлась причиной инфекции позвоночника. В настоящее же время в развитых странах туберкулез позвоночника практически не встречается и распространен он только в бедных отсталых странах с низким уровнем жизни. Но у наркоманов возможен туберкулезный генез инфекции.
Большинство инфекций тел позвонков встречаются в поясничном отделе позвоночника из-за особенности венозного кровотока. При туберкулезном поражении позвонков чаще страдает шейный и грудной отдел позвоночника.
Симптомы
Первым симптомом инфекции позвоночника является боль, но этот симптом бывает и при других заболеваниях позвоночника, и поэтому инфекция позвоночника развивается почти незаметно и в течение длительного времени. Кроме болей в спине могут быть симптомы общей интоксикации и воспаления организма, такие как повышение температуры, ознобы, потливость, похудание, усиление болей в ночные часы. Спинальная инфекция редко вовлекает нервные структуры.
Тем не менее, инфекция может перейти в спинномозговой канал и вызвать развитие эпидурального абсцесса, который в свою очередь может оказывать давление на нервные элементы. Если это происходит в шейном или грудном отделе позвоночника, это может привести к параплегии или квадриплегии.
Диагностика
Подчас поставить диагноз остеомиелита позвоночника на ранних стадиях довольно затруднительно. При подозрении на остеомиелит позвоночника необходимо провести диагностические инструментальные и лабораторные исследования. Иногда может потребоваться пункция для забора материала для бактериологического анализа и выявления культуры бактерий.
Диагностические исследования
Процесс диагностики позвоночника инфекция обычно начинается с рентгенографии.
Рентгенография может быть нормальной в течение 2-4 недель после начала инфекции. Для визуализации повреждений костной ткани требуется разрушение 50-60 % костной ткани позвонков. При вовлечении межпозвонковых структур (дисцита) отмечается уменьшение расстояния между позвонками и разрушение концевых пластин.
Наиболее информативно для диагностики остеомиелита МРТ исследование с контрастом. Инфекция приводит к увеличению кровотока в теле позвонка, и соответственно контраст будет больше накапливаться в поврежденных инфекцией позвонках.
Иногда применяется сцинтиграфия но, к сожалению, это метод не позволяет дифференцировать опухоль или другие заболевания от инфекции.
Лабораторные исследования
Посев крови позволяет определить возбудителя инфекции и соответственно подобрать необходимый антибиотик. Но посев крови позволяет высеять микроорганизм не более чем в половине случаев. Некоторые анализы (воспалительные маркеры) позволяют предположить наличие инфекции. Особенно это касается такого анализа, как СОЭ (скорость оседания эритроцитов), который будет повышен при остеомиелите в 80-90% случаев. Также имеет диагностическую ценность анализ лейкоцитарной формулы крови.
Если эти маркеры являются нормальными, то очень маловероятно, что у пациента есть инфекция.
Если эти маркеры повышены, то они играют диагностическую роль, а также являются критериями эффективности лечения. Снижение маркеров воспаления является хорошим показателем адекватности лечения инфекции.
Биопсия ткани может быть назначена при необходимости определить возбудитель инфекции, и проводится биопсия с помощью пункционной иглы и под контролем КТ. В отдельных случаях для диагностики может также потребоваться открытая биопсия.
Лечение
Лечение остеомиелита, как правило, консервативное и базируется в основном на использовании внутривенного лечения антибиотиками. Иногда может применяться хирургическое лечение для декомпрессии нервных структур, для санации поврежденной костной ткани, удаления некротизированной ткани или для стабилизации позвоночника.
Консервативное лечение включает в себя антибиотикотерапию общеукрепляющие препараты и покой.
В большинстве случаев остеомиелит позвоночника вызван Staphyloccocus Aureus, который, как правило, очень чувствителен к антибиотикам. Внутривенное лечение антибиотиками обычно занимает около четырех недель, а затем обычно назначается двухнедельный курс антибиотиков, которые принимают перорально. При инфекциях, вызванных туберкулезом, требуется прием антибиотиков в течение года. Фиксация позвоночника (с помощью корсета) необходима на период в течение 6-12 недель, пока на рентгене не будет отмечена положительная динамика. Предпочтение отдается жестким корсетам.
Хирургическое лечение
Хирургическая декомпрессия необходима, если эпидуральный абсцесс оказывает давление на нервные структуры. В связи с тем, что хирургическая декомпрессия часто дестабилизирует позвоночник еще больше, то обычно вместе с ней выполняют фиксацию позвонков. Хирургическая санация очагов инфекции необходима при резистентности к проводимой антибиотикотерапии.
Хирургическое лечение также может быть необходимо, если есть много костных разрушений с последующей деформацией и болью. Реконструкция костных элементов и стабилизация позвоночника могут помочь уменьшить боль и предотвратить дальнейшее разрушение позвоночника.
Осложнения
Остеомиелит может вызвать следующие осложнения:
- некроз костной ткани. Инфекция в костной ткани может приводить к нарушению циркуляцию крови в кости, что приводит к омертвению костной ткани. Если участки некроза небольшие, то их хирургическое удаление может привести к восстановлению ткани. При большом некрозе требуется удаление всей некротизированной ткани или конечности, если речь идет об остеомиелите конечностей.
- септический артрит. В некоторых случаях инфекция в костной ткани может распространиться на близлежащие суставы.
- Нарушение роста костей. У детей наиболее распространенной локализацией очагов остеомиелита являются зоны роста трубчатых костей, что может в дальнейшем приводить к нарушению роста костей..
- рак кожи. Если остеомиелит привел к открытой ране с выделением гноя, то резко увеличивается риск развития плоскоклеточного рака.
Остеомиелит позвоночника: симптомы, последствия, лечение
 Остеомиелит позвоночника – инфекционно-воспалительное заболевание костной ткани, причиной возникновения которого считается заражение болезнетворными микроорганизмами. Инфицирование проходит различными способами, в группе риска находятся люди пожилого возраста и пациенты, ранее перенесшие травму позвоночника.
Остеомиелит позвоночника – инфекционно-воспалительное заболевание костной ткани, причиной возникновения которого считается заражение болезнетворными микроорганизмами. Инфицирование проходит различными способами, в группе риска находятся люди пожилого возраста и пациенты, ранее перенесшие травму позвоночника.
Причины возникновения
Остеомиелит имеет несколько причин возникновения, но развивается всегда на фоне инфицирования болезнетворными микроорганизмами, которые попадают в костную ткань различным путем.
К факторам развития болезни можно отнести:
- Слабый иммунитет.
- Наличие очага инфекции в организме.
- Ранее полученную травму позвоночника.
- Некачественно проведенное оперативное вмешательство.
Заражение происходит, если организм человека ослаб, он не может сопротивляться инфекционным агентам. Они попадают в организм с током крови или уже присутствуют в нем, если у человека есть хроническое заболевание, проникая в позвонки.
Патогенные микроорганизмы оседают на костной ткани, взывая воспалительный процесс. К месту воспаления направляются лейкоциты (защитники организма). В борьбе с бактериями лейкоциты погибают, а в полости позвоночника скапливаются гнойные массы. Это сказывается на состоянии костной ткани, она размягчается, становится хрупкой.
Узнайте, что такое невринома позвоночника: причины, симптомы, диагностика и лечение.
Прочитайте про гемангиому позвоночника: причины, симптомы, диагностика и лечение.
Воспаление может быть следствием травмы или повреждения, но при условии, что травма не была залечена, и в полость позвонка попали патогенные бактерии.
Возможные возбудители остеомиелита:
- кишечная палочка;
- золотистый стафилококк.
Эти бактерии могут попасть в организм различными путями. Нередко они проникают в ток крови при проведении оперативных вмешательств, в случае использования нестерильных инструментов или материалов для перевязки. Но решающую роль играет ослабленный иммунитет. Организм не может вырабатывать в должном объеме антитела, которые купируют воспалительный процесс и не дают ему развиваться.
Кто в группе риска:
- Пожилые люди, старше 50 лет.
- Лица, употребляющие наркотики.
- Люди, перенёсшие травмы или операции на позвоночнике.
- Больные с диагнозом ВИЧ или СПИД.
Внимание! В медицинских кругах принято считать, что в группе риска находятся мужчины пожилого возраста, ранее перенесшие травму или операцию на позвоночнике. Поскольку чаще остеомиелит диагностируется именно у этой группы пациентов.
Описание симптоматики
Признаки болезни выражены ярко, особенно если речь идет об остеомиелите острой формы течения. В таком случае у человека наблюдается:
- резкая боль в области поясницы;
- значительное повышение температуры тела;
- сильная интоксикация организма;
- снижение подвижности;
- тошнота, рвота, отсутствие аппетита.
 Поскольку заболевание протекает на фоне инфицирования болезнетворными микроорганизмами, присутствуют все основные признаки инфекции. Процесс развивается стремительно и в скором времени, может стать причиной тяжелых осложнений.
Поскольку заболевание протекает на фоне инфицирования болезнетворными микроорганизмами, присутствуют все основные признаки инфекции. Процесс развивается стремительно и в скором времени, может стать причиной тяжелых осложнений.
Первое на что стоит обратить внимание – это на появление боли в области поясницы, хотя пораженным может быть другой отдел позвоночника. По этой причине болевой синдром наблюдается в конкретном месте, при пальпации или движении боль усиливается.
Изменяется и общее самочувствие больного. Человек становится вялым, апатичным, отказывается от еды. Если в этот момент не оказать помощь, то бактериальная инфекция может стать причиной летального исхода.
Диагностика остеомиелита
В зависимости от симптомов назначают лечение остеомиелита позвоночника. Для постановки точного диагноза потребуется провести ряд процедур:
- Сдать кровь на анализ (бактериальный посев, СОЭ).
- Сделать рентген позвоночника в различных проекциях.
- Ультразвуковое исследование позвоночника.
Допустимо проведение и других диагностических процедур:
- МРТ позвоночника позволяет получить точную информацию о местах повреждения костной ткани;
- КТ позвоночника более информативна, чем рентген, но дает менее четкую «картинку» чем МРТ;
- эндоскопическое исследование позволяет получить максимум информации о месте локализации воспаления и степени повреждения костной ткани и позвонков.
Эндоскопическое исследование проводят как с забором биологического материала на анализ, так и без него. Пункцию делают только при наличии острых показаний. Диагностика позволяет не только дифференцировать заболевание, но и определить степень поражения внутренних органов, а также скорость реакции организма на воспалительный процесс.
Лечение остеомиелита
Терапия проходит в несколько этапов и напрямую зависит от степени выраженности воспалительного процесса и длительности его течения. Если в патологический процесс не вовлечены другие органы, то допустимо проведение консервативного лечения.
Лечебный процесс занимает несколько месяцев и может протекать с переменных успехом. Полностью избавиться от болезни поможет длительный курс. Преимущественно, антибиотики вводят внутривенно, но допустимо внутримышечное введение препаратов. Если консервативная терапия бессильна или воспаление перешло на внутренние органы и ткани, то ставиться вопрос о проведении операции.
Внимание! Терапия сводится к приему антибиотиков широкого спектра действия. Препараты токсичны, но эффективны в отношении основных возбудителей инфекционного процесса в костной ткани.
Хирургическое вмешательство подразумевает замену позвонка на имплантат. Костные ткани, подвергшиеся изменению, удаляют, сами позвонки заменяют. Операция позволяет остановить воспалительный процесс, так как область повреждения зачищают. Нередко вводят антибактериальные препараты в полость позвонков. Гнойное содержимое удаляется. Пациенту требуется длительное восстановление, после проведения операции назначают антибактериальное лечение.
Возможные осложнения
Последствия остеомиелита позвоночника могут значительно снизить качество жизни, стать причиной инвалидности или даже смерти. Список возможных осложнений:
- Сепсис крови.
- Воспаление внутренних органов.
- Нарушение работы костного мозга.
Основная проблема заключается в том, что патологические процессы в костных тканях позвонков могут привести к нарушению работы костного мозга, в результате страдает система кроветворения.
Но наиболее частым последствием длительного течения заболевания считается переход остеомиелита в хроническую форму. Заболевание, при неблагоприятных условиях рецидивирует, что значительно ослабит иммунитет, приведет к ухудшению общего состояния организма.
Узнайте про остеопению поясничного отдела позвоночника: причины, симптомы, лечение.
Читайте как развивается антелистез позвонка: симптомы, причины, диагностика и лечение.
Прочитайте про причины остеоартрита, диагностику, признаки и лечение болезни.
Рецидивы болезни придется останавливать антибактериальными препаратами, но особенность болезнетворных организмов заключается в том, что они видоизменяются, вырабатывают резистентность к антибактериальным препаратам.
Лечение остеомиелита позвоночника – это длительный и трудоемкий процесс. Заболевание быстро прогрессирует, особенно если иммунный статус понижен. Успех напрямую зависит от своевременного обращения к специалисту. Если вовремя начать лечение, то можно избежать хирургического вмешательства и тяжелых последствий.
Остеомиелит позвоночника 👉 причины развития, симптоматика и методы лечения
Остеомиелит позвоночника — тяжелое заболевание, развивающееся на фоне проникновения в организм инфекции. Причиной может стать воспалительный процесс в носоглотке, кариозной полости, мочевом пузыре. Иногда остеомиелит — следствие инфицирования во время оперативного вмешательства на позвоночнике. Заболевание сопровождается неприятной симптоматикой. Зачастую страдает поясничный отдел — ежедневно выдерживает серьезные нагрузки. При отсутствии лечения разрушается костная ткань, появляются серьезные осложнения.
 Остеомиелит
ОстеомиелитПричины
Основная причина развития гнойного спондилита — попадание в организм патогенных бактерий, стремительное развитие болезнетворной флоры. Поражение позвонков, хрящей происходит под влиянием следующих микроорганизмов:
- синегнойная палочка;
- золотистый стафилококк;
- протей;
- микробактерия туберкулеза;
- стафилококк.
В группу риска попадают люди в возрасте 55 лет и старше. Мужчины сталкиваются чаще, чем женщины, у детей не встречается.
Интересный факт! Вероятность инфицирования повышается при слабом иммунитете, хронической усталости, наличии вредных привычек: курение, наркотики, алкоголь.
К распространенным провоцирующим факторам относят:
- сахарный диабет;
- прохождение гемодиализа;
- хронические инфекционные заболевания;
- венерические заболевания;
- пожилой возраст;
- инфекционное поражение мочевыводящих путей;
- проведение гормональной терапии;
- онкозаболевания;
- хроническая форма простатита;
- туберкулез;
- пересадка органов;
- дисфункция щитовидной железы;
- осложнение пневмонии или тонзиллита.
Обратите внимание! Причин возникновения патологии, довольно много. Поэтому врачи рекомендуют внимательно следить за своим здоровьем, при первых признаках обратиться за медицинской помощью.
 К основным возбудителям относят бактерии
К основным возбудителям относят бактерииСимптомы
Выраженность клинической картины зависит от нескольких факторов: состояние иммунной системы, особенности возбудителя. Чем опаснее бактерия, тем ярче выражена симптоматика. Остеомиелит бывает трех форм, в зависимости от особенностей течения:
- острая – встречается в большинстве случаях;
- хроническая – после лечения существует вероятность рецидива;
- первичная хроническая – диагностируется не более чем у 15% больных.
К основным признакам заболевания относят:
- постоянная сонливость;
- судороги конечностей;
- повышение температуры тела, связанное с воспалением;
- дискомфорт и болевые ощущения в месте очага поражения;
- общее недомогание;
- тошнота, рвота;
- спутанность сознания;
- постоянная усталость;
- нарушение зрения, слуха, обаяния;
- проблемы с мочеиспусканием;
- снижение артериального давления;
- сухой кашель;
- отечность и частичная неподвижность нижних конечностей;
- боли в области груди;
- слабость;
- общая слабость.
На развитие болезни указывает множество признаков. Чтобы оценить сложность ситуации, необходимо установить вид возбудителя, место локализации воспаления. В дальнейшем это позволяет назначить лечение, позволяющее вернуть больного к нормальной жизни.
 Больные жалуются на боли
Больные жалуются на болиПоясничный спондилит
Зачастую у пациентов диагностируют поражение поясничного отдела позвоночника. В зону риска чаще попадают люди, имеющие проблемы:
- очень слабый иммунитет;
- онкологические заболевания;
- СПИД;
- инвалидность;
- пациенты, которые перенесли трансплантацию органов;
- наркозависимые.
Важно знать! К основным признакам данной формы заболевания относят сильные боли, повышенную температуру. На начальной стадии протекает практически бессимптомно. Но вскоре боли усиливаются. Особенно становятся отчетливыми ночью.
Шейный спондилит
Патология встречается крайне редко. Наблюдаются сильные боли в шее. Общая картина схожа с той, что встречается при поражении других отделов позвоночника. Поэтому диагностировать место локализации очага воспаления можно благодаря тщательному обследованию пациента.
 Компьютерная томограмма
Компьютерная томограммаДиагностика
Обострение начинается через несколько дней после того, как бактерия проникнет в позвоночный столб. При активном развитии воспаления и скоплении гноя начинает повышаться температура и возникать сильные болевые ощущения. Чтобы поставить диагноз, необходимо пройти комплексное обследование. На начальном этапе нужно определить вид микроорганизмов, которые запустили болезнь.
Бактериологическое обследование проводится параллельно с другими диагностическими мероприятиями:
- Магниторезонансная томография. Оценивают состояние мягких тканей, скопления жидкости. На снимки будут видны абсцессы, которые нуждаются в срочном лечении.
- Компьютерная томография. Врач получает высококачественные снимки в нескольких проекциях. На них видны новообразования и свищевые ходы.
- Ультразвуковое исследование. Позволяет обнаружить абсцессы практически в любой области.
- Сцинтиграфия. Спустя сутки после заражения сцинтиграфия дает возможность оценить характер и размеры очага воспаления.
Несмотря на информативность всех этих инструментальных методов диагностики, их недостаточно для постановки точного диагноза и определения характера поражения. В основном они используются для того, чтобы оценить состояние и характерные изменения костей. Чтобы точно определить границы и размеры пораженного участка, проводится иммуно-сцинтиграфия. Оно дает информацию о точном расположении очага.
Остеомиелит — серьезное заболевание, которое нуждается в комплексной дифференциальной диагностике. Только как можно определить причины и характер поражения, а также оценить состояние позвоночника и соседних тканей. Вся полученная информация используется для назначения эффективного лечения.
 С помощью разных анализов и исследований уточняют состояние патологии
С помощью разных анализов и исследований уточняют состояние патологииМетоды лечения
После всестороннего обследования пациента врач ставит точный диагноз, на основе которого составляется схема лечения. Остеомиелит нуждается в комплексном подходе, включающем прием определенных лекарств, прохождение физиотерапевтических процедур. В крайних случаях при наличии абсолютных показателей назначается оперативное вмешательство.
Медикаментозная терапия
Назначаются средства, снимающие интоксикацию, вызванную действием болезнетворных бактерий. Пациент должен пропить курс нестероидных противовоспалительных препаратов, антибиотиков.
При остром течении больному назначается постельный режим на протяжении нескольких месяцев. При этом рекомендовано использовать специальные матрасы и кровати, которые обеспечивают правильное положение позвоночника. Такой режим необходим для снятия острого воспаления, которое сопровождается нестерпимыми болями.
Нередко остеомиелит развивается на фоне инфекционного заболевания. Поэтому параллельно проводится его лечение. Без антибиотических средств здесь просто не обойтись. Одним из распространенных препаратов является пенициллин, с помощью которого купируют распространение. Если своевременно начать терапию, то можно предотвратить дальнейшее развитие патологии.
Обратите внимание! При патологии существует высокая вероятность деформации хребта. Чтобы стабилизировать его, проводится внешняя иммобилизация. Для этого используется специальный воротник. Также проводится вытяжение позвоночника. Но, такие методы эффективны только при поражении шеи. В остальных случаях они не применяются.
Также местное лечение предусматривает использование следующих препаратов:
- сорбенты;
- протеолитические ферменты;
- противовоспалительные мази;
- специфические сыворотки.
Интенсивная детоксикационная терапия — часть терапии.
 Лечение проводится по-разному
Лечение проводится по-разномуФизиотерапия
При лечении широко используют такие процедуры:
- ультравысокочастотная индуктометрия;
- СВЧ;
- инфракрасная терапия;
- СУФ-облучение;
- ультразвуковая терапия;
- высокочастотная магнитотерапия;
- пелоидотерапия и другие.
С помощью этих процедур можно остановить воспаление, улучшить работу иммунной системы.
Операция
В процессе операции устраняются все некротизированные мягкие и костные ткани. Хирургическое вмешательство проводится в несколько этапов:
- устраняется некротические ткани, секвестры и гной;
- удаляется стенка секвестральной капсулы до участка кровоснабжения пораженной области;
- обработка полости и накладывание кусочка мышцы.
Операция проводится только в период, когда обострение стихло. После нее пациента проходит длительную реабилитацию.
Санаторно-курортное лечение
При остеомиелите и других заболеваниях опорно-двигательного аппарата врачи рекомендуют посещать различные курорты и санатории. Помимо этого в этих местах предоставляют ряд целебных процедур. Они благотворно влияют на состояние костей и на весь организм. Конечно, при хронической форме пребывание в санаториях и применение процедур противопоказано.
 В крайнем случае проводится операция
В крайнем случае проводится операцияПрогноз
Прогноз при остеомиелите зависит от состояния иммунитета, сложности воспалительного процесса, возраста пациента. Чтобы в полное мере восстановить работу опорно-двигательного аппарата, необходимо своевременно начать лечение. Если на протяжении трех последних лет не случалось рецидива, можно считать, лечение было эффективным.
На протяжении года пациенту противопоказано заниматься тяжелым трудом и выполнять сложные физические нагрузки. При нарушении работы опорно-двигательного аппарата возможно присвоение определенной группы инвалидности. Для этого проводится специальная экспертиза, на основе которое медицинская комиссия принимает соответствующее лечение.
Совет. Самолечение недопустимо, может стать причиной возникновения серьезных осложнений. При первых же признаках рецидива нужно обратиться к своему лечащему врачу.
Осложнения
На фоне остеомиелита могут возникнуть осложнения:
- заражение крови;
- анкилоз;
- гнойный артрит;
- абсцесс;
- флегмона;
- самопроизвольные переломы;
- неподвижность конечностей, связанная с образованием рубцовых тканей.
Воспаление костей — серьезная патология, которая требует лечения. Квалифицированный подход позволит избежать различных осложнений и в короткое время вернуть человека к полноценной жизни.
Остеомиелит позвоночника: лечение, симптомы, диагностика
Диагноз остеомиелит позвоночника ставится в случае инфекционного поражения костей, вызванного бактерией. Провоцирует развитие этой болезни травма и сниженная иммунная защита организма. В зависимости от продолжительности различают острую и хроническую формы. Лечение остеомиелита представляет собой использование антибактериальных средств, к которым чувствительный возбудитель.

Этиология и патогенез
Непосредственной причиной возникновение остеомиелита является внедрение патогенных бактерий в костную ткань. Чаще это происходит с током крови, через сосуды, питающие тела позвонков. Иногда развитию процесса способствует зона травмирования, которая расположена возле позвоночника. Возникает остеомиелит также в связи с недолеченным осколочным переломом позвонков.
Суммарное воздействие нескольких факторов провоцирует развитие остеомиелита позвоночника. К ним относят:
- операции;
- повреждения;
- остеохондроз;
- сахарный диабет;
- нарушение кровоснабжения позвонков;
- наркоманию;
- физическое истощение;
- ослабление иммунитета;
- вирусные заболевания;
- очаги хронической инфекции в организме.
 Густая кровь может являться пусковым механизмом развития инфекционного процесса.
Густая кровь может являться пусковым механизмом развития инфекционного процесса.Существует несколько предположений почему бактерия поражает кость. Среди них выделяют сосудистую, когда остеомиелит возникает в результате снижения скорости кровотока в сосудах, питающих костную ткань. Это является результатом тромбоза и повышенной густоты крови. Аллергическая теория предусматривает предварительную сенсибилизацию организма, которая вызывает сильный воспалительный процесс. В соответствии с нервно-рефлекторной теорией основными предрасполагающими факторами остеомиелита являются стрессы.
Вернуться к оглавлениюСимптомы остеомиелита позвоночника
Признаки болезни, возникающие у человека зависят от стадии, в которой находится остеомиелит, а также от пораженного отдела позвоночника. Чаще остеомиелит развивается в грудном отделе. Кроме этого, по характеру течения заболевание делится на острую и хроническую форму. В зависимости от этого выраженность симптомов отличается. При остром — у человека резко повышается температура тела до высоких показателей, вплоть до развития инфекционно-токсического шока. Это состояние может вызвать смерть больного. Развивается учащенное сердцебиение, озноб, судороги и галлюцинации. Давление резко падает. Все эти симптомы значительно усиливаются ночью. Больной стремительно теряет вес и неспособен самостоятельно передвигаться.
Хронический остеомиелит позвоночника протекает длительно и характеризуется наличием периодов ремиссии и обострения. Во время всего течения происходит медленное разрушение и некротизация костных тканей позвоночника. При этом пациенты ощущают постоянную боль спины. Наблюдается субфебрильная температура и слабость. Костная ткань не может выполнять свои функции, что приводит к развитию патологических переломов.
Вернуться к оглавлениюЧем опасно?
 Если задет поясничный отдел, то из-за поражения нервов человек может потерять возможность передвигаться на своих ногах.
Если задет поясничный отдел, то из-за поражения нервов человек может потерять возможность передвигаться на своих ногах.Поражение поясничного отдела позвоночника характеризуется воспалением нервов, идущих к нижним конечностям, и потерей возможности ходить. Остеомиелит способствует медленной деструкции позвонков и развитию дегенеративных изменений в них. Кроме этого, воспалительный процесс может распространяться на костный мозг и вызывать нарушение неврологических функций у больного.
Вернуться к оглавлениюДиагностика
Чтобы выявить проблему, необходимо провести:
- рентгенографию для выявления дефектов костной ткани;
- компьютерную томографию;
- магнитно-резонансную томографию;
- ультразвуковую диагностику, которая поможет исследовать мягкие ткани, окружающие кость;
- радионуклидное обследование, определяющее пораженные ткани;
- посев биологического материала от больного на среды для определения возбудителя и эффективной антибиотикотерапии.
Лечение остеомиелита
Положительный эффект в терапии этой болезни даст только комплексный подход к лечению. Особые сложности представляет хроническая форма болезни. Ведь часто микроорганизм, который является причиной воспаления, устойчив к действию большинства антибактериальных препаратов. Немаловажно после завершения лечения восстановить утраченные функции позвоночного столба. Однако сделать это часто невозможно из-за значительного разрушения костной ткани.
Вернуться к оглавлениюПрепараты
 Чаще всего для уничтожения бактерии-возбудителя назначается Линкомицин.
Чаще всего для уничтожения бактерии-возбудителя назначается Линкомицин.Больному обязательно показан постельный режим на протяжении 3-х месяцев. Для уменьшения болевых проявлений и профилактики выраженных деформаций проводят иммобилизацию позвоночника с помощью аппаратов внешней фиксации. Обязательно назначение пациенту антибактериальных средств, способных убрать первопричину остеомиелита, уничтожив бактерию. Препаратами выбора являются вещества, проникающие в костную ткань, например «Линкомицин».
Вернуться к оглавлениюОперативное лечение остеомиелита
Цель хирургического вмешательства заключается в устранении секвестров и очистке гнойных полостей. Кроме этого, доктор убирает грануляции и правильно сопоставляет части костей. В период восстановления, по прошествии симптомов воспаления возможно проведение реконструктивной остеотомии с заполнением дефицита костей при помощи протезирования. Для этого используют титановые импланты.
Вернуться к оглавлениюОперация проводится при неэффективности медикаментозного лечения, проводимого в течение 6-ти месяцев.
Другие методы
 Восстановлению позвоночника будут способствовать процедуры массажа.
Восстановлению позвоночника будут способствовать процедуры массажа.Остеомиелит позвоночника требует продолжительного периода реабилитации. При этом больному показаны различные физиопроцедуры, которые в комплексе с оперативным и терапевтическим лечением приведут к полному возобновлению основных функций позвоночника. Полезным будет массаж и лечебная гимнастика. Однако проведение ЛФК возможно только после разрешения доктора. Движения при этом не должны вызывать боль или неприятные ощущения.
Вернуться к оглавлениюПрофилактические рекомендации
Для предотвращения развития остеомиелита необходимо избегать травм позвоночного столба. Кроме этого, нужно позаботиться о сохранении нормального кровоснабжения позвонков. Больные сахарным диабетом контролируют и при необходимости корректируют уровень глюкозы в крови. А также отказываются от вредных привычек, особенно от курения, которое пагубно влияет на тонус сосудов и приводит к ослаблению мышечной стенки.
ВАЖНО ЗНАТЬ! Даже ‘запущенные’ суставы можно вылечить дома, без операций и больниц. Просто прочитайте что говорит Валентин Дикуль читать рекомендацию…
Судя по тому, что вы сейчас читаете эти строки – победа в борьбе с воспалением хрящевой ткани пока не на вашей стороне…
И вы уже думали о стационарном лечении? Оно и понятно, ведь боли в суставах – очень опасный симтом, который при несвоевременном лечении может закончиться ограниченной подвижностью. Подозрительный хруст, скованность после ночного отдыха, кожа вокруг проблемного места натянута, отеки на больном месте… Все эти симптомы знакомы вам не понаслышке.
Но возможно правильнее лечить не следствие, а причину? Рекомендуем прочитать статью о современных методах лечения суставов… Читать статью >>
Остеомиелит позвоночника. Клиника Бобыря
Остеомиелит – заболевание, при котором возбудитель инфекции поражает кости и костный мозг. В детском возрасте наиболее подвержены возникновению остеомиелита длинные трубчатые кости. У взрослых достаточно часто встречается остеомиелит позвоночника.
Пути проникновения возбудителя инфекционного процесса
Очень часто патогенные микроорганизмы заносятся внутрь позвоночного канала с током крови из других очагов инфекции, имеющихся в организме человека. Кроме того, на позвонки может распространиться инфекция органов малого таза, т. к. кровь оттуда поступает в вены нижних отделов позвоночника. Если инфекция попала в позвоночный канал одним из вышеперечисленных способов, развивается так называемый гематогенный остеомиелит. Также возбудитель может проникнуть в костную ткань позвоночника при травме или ранении последнего. В таком случае говорится о развитии негематогенного остеомиелита.
Группа риска
Наибольшему риску заболевания остеомиелитом позвоночника подвержены лица, у которых имеются:
- Открытые переломы позвонков и оперативные вмешательства на позвоночнике в анамнезе (в том числе проведенные ранее пункции спинного мозга). При открытых переломах костей возбудитель инфекции может проникнуть в костную ткань непосредственно через место перелома. Во время оперативного вмешательства, затрагивающего костную ткань, возбудитель может попасть внутрь нее через операционное поле.
- Заболевания сосудистой или кровеносной системы, сопровождающиеся явлениями хронического застоя и нарушения тока крови по сосудам, а также снижением количества клеток – фагоцитов, которые защищают организм человека на тканевом уровне, захватывая и поглощая патогенные микроорганизмы и погибшие клетки. К данной группе заболеваний относятся сахарный диабет и серповидно – клеточная анемия, а также заболевания периферических сосудов (в частности, облитерирующий атеросклероз). Дело в том, что в закупоренных участках сосудов создается благоприятная среда для размножения патогенных микроорганизмов, которые впоследствии, при устранении препятствия для тока крови, распространяются по организму человека, поражая, в том числе, и костную ткань. А при наличии клеточного (в частности, фагоцитарного) дефицита, бактериям ничто не может воспрепятствовать.
- Катетеризация мочевого пузыря или установка внутривенного (в частности, подключичного) катетера в анамнезе. Несмотря на то, что в современных больницах используются только одноразовые катетеры, они по-прежнему остаются воротами для проникновения инфекционного агента из внешней среды внутрь организма.
- Зависимость от употребления наркотических средств, вводимых внутривенно. Как известно, очень часто для введения наркотика используются нестерильные иглы, а участок кожи в месте укола не обрабатывается антисептическим раствором. В результате такие микроорганизмы, как золотистый стафилококк и синегнойная палочка, с током крови проникают в спинно-мозговой канал и провоцируют развитие остеомиелита позвоночника. Кроме того, наркоманы достаточно часто страдают такими инфекционными заболеваниями, передающимися трансмиссивным (т. е. через кровь) путем, как вирусный гепатит С и В, которые значительно ослабляют иммунную систему организма.
- Ослабленная иммунная система. Защита организма может ослабевать вследствие таких заболеваний, как ревматоидный артрит, сахарный диабет, рак и СПИД. Кроме того, намеренно подавляется специальными препаратами иммунитет у людей, которым были подсажены донорские органы. Также ослабление иммунной системы вызывает хроническое недоедание и истощение организма. При выраженном иммунодефиците развитие остеомиелита позвоночника может провоцировать даже так называемая условно – патогенная микрофлора, т. е. те микроорганизмы, которые обычно присутствуют в теле каждого человека, но при определенных условиях вызывают развитие воспаления.
- Туберкулез легких. Микобактерия туберкулеза достаточно часто вызывает воспаление костной ткани, а в позвоночнике, как правило, поражает позвонки шейного и грудного отделов.
- Пожилой возраст.
Симптоматика
- Постоянные ноющие боли в спине, усиливающиеся при движении, не проходящие в покое. Кроме того, боли могут усиливаться в ночное время и, как правило, не купируются приемом анальгетиков и применением сухого тепла.
- Признаки общей интоксикации организма:
– незначительное повышение температуры тела;
– озноб;
– потливость;
– снижение массы тела. - В случае распространения инфекционного процесса внутрь спинномозгового канала, возможно, развитие местного абсцесса, которое приведет к сдавлению и воспалению нервных корешков. Как следствие, нарушится функция иннервируемых органов, в наиболее тяжелых случаях возможно развитие параличей и парезов.
Диагностика
На ранних стадиях диагностика остеомиелита позвоночника затруднительна. Предположение о наличии данной патологии выносится на основании жалоб пациента, с учетом принадлежности его к какой-либо из групп риска. Выявление данного заболевания возможно только после проведения полного инструментального и лабораторного обследования больного. Полная диагностика включает в себя:
- Рентгенографическое исследование позвоночника. Однако следует учитывать, что рентген-картина может оставаться нормальной в течение первого месяца после начала заболевания; как правило, изменения на рентгенологических снимках появляются после разрушения половины и более клеток костной ткани позвоночника. Если в патологический процесс оказываются вовлечены межпозвоночные диски, врач – рентгенолог может отметить уменьшение расстояния между телами позвонков и признаки разрушения концевых пластинок.
- Магнитно-резонансная томография (МРТ) позвоночника. Для выявления остеомиелита, проводят МРТ – исследование позвоночника с введением контрастного вещества, которое накапливается в большом количестве в пораженных инфекцией позвонках, т. к. имеющаяся в них воспалительная реакция сопровождается усилением с последующим замедлением местного кровотока и отеком.
- Сцинтиграфия – метод, при котором в организм пациента вводят радиоактивные изотопы, а при помощи излучаемых ими гамма-лучей получают изображение исследуемой области на специальном экране. Данный метод помогает обнаружить наличие изменений в позвоночном столбе, но с его помощью невозможно конкретизировать, какая патология имеет место в данном случае: опухоль, грыжа или остеомиелит.
- Бактериологический посев крови (на стерильность). В 50 процентах случаев данный анализ позволяет выявить возбудителя заболевания и определить, к какой группе антибактериальных препаратов он наиболее чувствителен.
- Общий анализ крови. Как правило, данный анализ позволяет выявить наличие в организме пациента воспалительной реакции, о чем свидетельствуют увеличение числа лейкоцитов и скорости оседания эритроцитов (СОЭ). Последний показатель при остеомиелите позвоночника будет изменен более чем в 80 процентах случаев.
Кроме того, этот анализ является одним из основных показателей эффективности проводимого лечения: в случае, если препараты подобраны правильно, лейкоцитарная формула достаточно быстро приходит в норму. Однако нужно учитывать, что такой показатель, как СОЭ, реагирует на уменьшение воспалительного процесса достаточно медленно, и нередко остается завышенным уже после излечения больного. - Биопсия ткани. Проводится чрескожно во время пункции позвоночника иголочным способом (с обязательным предварительным проведением компьютерной томографии или флюорографии для точного определения локализации измененной ткани) или открытым способом (если очаг инфекции труднодоступен, или же имеет место поражение нервной ткани). Позволяет точно установить возбудителя инфекции.
Лечение
1. Консервативное. Включает в себя комплекс мероприятий, таких, как:
А) Антибактериальная терапия:
- внутривенное введение антибиотиков широкого спектра действия или антибиотиков, к которым была выявлена самая высокая чувствительность возбудителя при проведении бактериального посева крови и составлении антибиотикограммы. Нередко используется сочетание нескольких антибиотиков, усиливающих действие друг друга. Внутривенным путем антибактериальные средства вводятся, как правило, в течение месяца
- пероральное применение антибиотиков в течение последующих двух недель
- при туберкулезной этиологии остеомиелита позвоночника лечение проводится специфическими препаратами, наиболее эффективно воздействующими именно на микобактерии, и продолжается в течение года.
Б) Прием иммуностимулирующих и общеукрепляющих средств, а также дезинтоксикационная терапия (выведение из организма пациента токсинов, образующихся в процессе жизнедеятельности и гибели возбудителя инфекции).
В) Покой. Ограничиваются физические нагрузки, в течение двух-трех месяцев показано ношение специального корсета с целью фиксации позвоночника. Корсет убирают после появления положительных изменений на рентгенологических снимках.
2. Хирургическое. Показано в случае, если:
А) имеет место сдавление нервных волокон абсцессом, который убирается во время оперативного вмешательства.
Б) проводимое антибактериальное лечение не дает положительного результата; очаги инфекции в данном случае санируются путем проведения операции.
В) имеется большое количество костных разрушений и выраженная деформация позвонков. Хирургическим путем восстанавливаются костные элементы, и стабилизируется позвоночник, что уменьшает риск его дальнейшего разрушения.
Осложнения
- Некроз (омертвление) костной ткани вследствие наличия воспалительного процесса и нарушения кровообращения в очаге воспаления. Небольшие участки некроза (так называемые секвестры) удаляются хирургическим путем; оставшиеся ткани восстанавливаются. В случае удаления большого участка некроза прогноз менее благоприятный.
- Артрит близлежащих суставов (септический артрит)- возникает вследствие распространения инфекции за пределы позвоночного столба.
- Переход заболевания в вялотекущую хроническую форму, образование свищевых отверстий, сообщающих очаг инфекции с внешней средой.
- Рак кожи – может развиться вследствие образования остеомиелитных свищей и последующего перерождения кожи вокруг свищевых отверстий.
- Сепсис – попадание в кровь и последующее распространение патогенных микроорганизмов и их токсинов за пределы очага воспаления.
- Спинномозговые расстройства.
- Поражение близлежащих органов (бронхов, плевры, аорты).


 Узнайте, что такое невринома позвоночника: причины, симптомы, диагностика и лечение.
Узнайте, что такое невринома позвоночника: причины, симптомы, диагностика и лечение. Узнайте про остеопению поясничного отдела позвоночника: причины, симптомы, лечение.
Узнайте про остеопению поясничного отдела позвоночника: причины, симптомы, лечение.