Нестабильность пдс – Нестабильность позвоночно-двигательного сегмента – лечение, симптомы, причины, диагностика
Нестабильность позвоночно-двигательного сегмента – лечение, симптомы, причины, диагностика
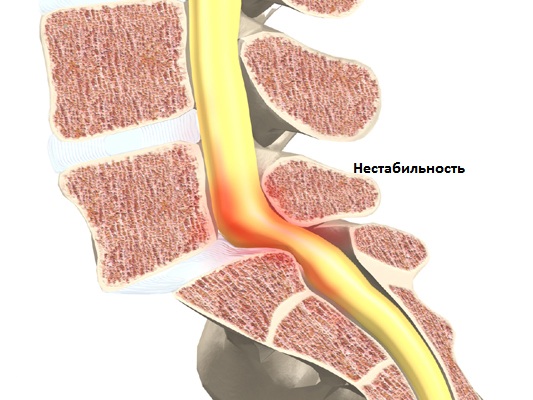
Позвоночно-двигательный сегмент — это термин, обозначающий функциональную единицу позвоночника для определения нарушений кинематических свойств позвоночного столба.
ПДС комплектуется из двух позвонков, которые соединены друг с другом диском, связками, мышцами (особенное значение имеет межпозвонковый диск, позволяющий амортизировать нагрузки и удары ). Фасеточные суставы позволяют иметь определенный диапазон движений между позвонками. В боковых отделах позвоночного сегмента через фораминальные отверстия проходят кровеносные сосуды и нервные корешки. Двигательные свойства позвоночника зависят от деятельности множества ПДС.
Нарушения функции ПДС возможно в виде нестабильности или в виде блокады.При сегментарной нестабильности возникают условия для избыточного объема движений, что может приводить к появлению болевого синдрома и нередко к компрессии нервных образований.При блокаде же сегмента происходит резкое уменьшение движений между позвонками. Но при этом одновременно происходит увеличение объема движений в соседних сегментах, что является компенсаторной реакцией позвоночника и позволяет сохранить необходимый объем движений в позвоночнике. То есть в том и другом случае появляется нестабильность ПДС. С точки зрения биомеханики нестабильность ПДС означает потерю способности сегмента сохранять физиологическое положение позвонков по отношению друг к другу, то есть избыточное смещение вышележащего позвонка в горизонтальной и боковых направлениях относительно нижележащего позвонка.Нестабильность ПДС может быть обусловлена как патологическими процессами в межпозвонковом диске и фасеточных суставах, так и быть обусловлена слабостью мышечно-связочного аппарата различного генеза. Наиболее часто нестабильность обусловлена все же дегенеративными изменениями в диске -уменьшение высоты диска амортизационных функций диска приводит к увеличению амплитуды движений в вышележащем сегменте ( дискогенная нестабильность). Возникает S образная динамическая деформация заинтересованной области позвоночника и соответственно избыточная нагрузка на фасеточные суставы и связочный аппарат. Мышечный аппарат имеет большое значение в развитии нестабильности так, как хорошо развитые мышцы спины ( особенно глубокие ) позволяют компенсировать избыточную подвижность при нестабильности. Но длительный болевой синдром приводит к тому, что человек начинает ограничивать как объем, так и амплитуду движений туловища, что в итоге приводит к гипотрофии мышц и дальнейшему прогрессированию нестабильности .Человек совершает движения по такой траектории, которая позволяет избегать болевых проявлений и со временем возникает патологический двигательный стереотип движений.Соответственно мышцы, которые не участвуют в движении становятся дряблыми, тонус снижается и мышечная сила тоже снижается.Длительная нестабильность приводит не только к изменениям в мышцах, но и приводит к образованию костных разрастаний по краям позвонков ( остеофитов ) – это тоже своего рода компенсаторная реакция организма, с целью увеличить площадь тела позвонка . Остеофиты иногда направлены в спинномозговой канал и тогда возникают условия для спинального стеноза и компрессии спинного мозга и корешков. Различают несколько видов нестабильности позвоночника : посттравматическая, дегенеративная, послеоперационная, диспластическая. По локализации нестабильность может быть в шейном отделе, в поясничном отделе позвоночника.Нестабильность в грудном отделе практически не встречается из-за анатомической ригидности этого отдела позвоночника.
Симптомы
Симптомы зависят как от локализации нестабильности ПДС, так и степени воздействия на невральные структуры. При нестабильности в шейном отделе позвоночника основным симптомом является боль в шее, которая усиливается при физической нагрузке. Причиной болевого синдрома является перенапряжение мышц шеи, вследствие этого возникает мышечный спазм, ухудшается микроциркуляция и тонус в мышцах.Вследствие этого со временем у человека снижается возможность выполнять обычные физические нагрузки. По мере прогрессирования нестабильности и развития стеноза спинномозгового канала возникает воздействие на спинной мозг и нервные структуры и могут появиться следующие осложнения:
- радикулопатия,
- цервикалгия,
- мышечно-тонические синдромы ( синдром передней лестничной мышцы,
- синдром малой грудной мышцы,
- плечелопаточный периартрит,
- синдром позвоночной артерии,
- компрессия спинного мозга, кардиальный синдром).
При локализации нестабильности в поясничном отделе появляется картина спондилолистеза. Спондилолистез развивается постепенно и вначале проявляется эпизодическим болями в пояснице, которые усиливаются после физических нагрузок и могут иррадиировать в в ноги ( особенно при наклонах туловища ). Кроме того возможно слабость в ногах, болезненные ощущения в тазобедренных суставах, бедрах,голени. Спазм мышечных групп в пояснице при нестабильности сегментов в этом отделе приводит к уменьшению объема пассивных и активных движений . Выраженность клинической симптоматики зависят от размера листеза и степени воздействия на нервные структуры.При выраженной компрессии невральных структур возникают такие клинические проявления, как парезы, гипотрофия мышц, нарушения чувствительности, вегетативные нарушения, иногда развитие синдрома конского хвоста ( сильные боли, моторные нарушения,нарушения функции мочевого пузыря, кишечника).
Диагностика
Диагностика нестабильности сегментов различных отделов позвоночника базируется на основане жалоб пациента,истории болезни, осмотра, неврологического статуса, результатов инструментальных методов исследования. Оценивается наличие деформаций, объема движений в различных отделах позвоночника, наличие функциональных блоков, мышечного спазма,усиление болезненности при определенных движениях . Из инструментальных методов исследования прежде всего используется рентгенография, как стандартная, так и более информативное исследование — рентгенография с функциональными пробами. Смещение позвонка вперед или назад более 2-3 мм при проведении рентгенографии с наклоном вперед и разгибанием является признаком наличия нестабильности позвоночника.Но рентгенография позволяет визуализировать изменения только в костных структурах и при необходимости диагностики морфологических изменений в мягких тканях ( хрящевая ткань,связки, мышцы, нервные структуры ) необходима томография ( КТ или МРТ). МРТ является наиболее достоверным диагностическим методом диагностики таких изменений в позвоночника, как стеноз спинномозгового канала грыжа диска компрессия корешка и т.д. При необходимости выявления ликвородинамических нарушений возможно проведение миелографии. Применение ЭМГ необходимо при наличии компрессии периферических нервов. Лабораторная диагностика назначается при необходимости дифференциации с системными инфекционными или онкологическими заболеваниями. Диагностика позволяет определиться как с диагнозом, так и тактикой лечения (консервативное так и оперативное ).
Лечение.
Тактика лечения при нестабильности зависит от степени выраженности клинических проявлений. В начальных стадиях развития нестабильности очень хороший эффект дает лечебная физкультура( ЛФК), после снятия болевого синдрома .Дозированные физические нагрузки на тренажерах, лечебная гимнастика, плавание, ходьба помогают укрепить мышечный корсет,снять мышечный спазм и приостановить развитие дегенеративных процессов остеохондроза. При наличии болевого синдрома применяются физиотерапия, иглорефлексотерапия,медикаментозное лечение . При наличии выраженной нестабильности рекомендуется корсетирование длительностью до нескольких месяцев,но параллельно с ношением корсета необходимо ЛФК для того, чтобы не развились гипотрофии мышц. Ношение корсета помогает ограничить движения в сегменте с наличием нестабильности и позволяет мышечно-связочному аппарату восстановить свою функцию . Но иногда консервативные методы лечения оказываются не эффективными и тогда необходимо оперативная стабилизация позвонков. Оперативное лечение показано и в тех случаях, когда есть клинические признаки компрессии спинного мозга или невральных структур ( парезы, нарушения функции мочевого пузыря и кишечника, выраженный болевой синдром ). Оперативное лечение нестабильности заключается в стабилизации позвонков с использованием различных конструкций ( титановых ) и пластики с использованием костной ткани или керамики. Учитывая,что после формирования костного блока функцию сегмента на себя берут соседние сегменты,большое значение имеет ранняя реабилитация с целью усиления мышечного корсета. Хорошая реабилитация позволяет не только восстановить функцию позвоночника, но и является профилактикой развития нестабильности ПДС в будущем.
Сегментарная нестабильность позвоночника – Неврология — LiveJournal
… сегментарная нестабильность – понятие сложное, комплексное, неоднозначно определяемое, трудно диагностируемое. Оно основывается на [1] клинических, [2] рентгенологических данных и [3] биомеханических характеристиках.Сегментарная нестабильность позвоночника (нестабильность позвоночно-двигательного сегмента [ПДС]) – клинико-рентгенологическое понятие [которое следует отличать от гипермобильности], при котором одной из возможных причин болевого синдрома служит патологический (обычно увеличенный) паттерн движений в ПДС с трансляционным компонентом (от лат. translatio – перенос, перемещение). В 1962 г. на конференции Ассоциации ортопедов в Сан-Франциско были даны определения гипермобильности (увеличенные по амплитуде движения, без клинической симптоматики) и нестабильности с соответствующими клиническими симптомами, что очень важно с практической точки зрения, ведь не всегда сегментарное патологическое движение является причиной боли. Дегенеративное поражение диска является одной из главных причин нестабильности ПДС. Однако нарушение стабильности, безусловно, проявляется несостоятельностью всех структур ПДС, но выделить ведущий или первичный компонент не всегда возможно.
 читайте также пост: Дегенерация межпозвонкового диска (на laesus-de-liro.livejournal.com) [читать]
читайте также пост: Дегенерация межпозвонкового диска (на laesus-de-liro.livejournal.com) [читать]В настоящий момент в отечественной медицинской литературе наиболее полным является определение нестабильности, включающее три существенных компонента: [1] биомеханический субстрат нестабильности – утрату способности ПДС обеспечивать физиологические перемещения позвонков относительно друг друга; [2] нарушение физиологических смещений позвонков относительно друг друга; [3] наличие типичного симптомокомплекса, основным элементом которого является зависимость интенсивности боли от нагрузки. Итоговое определение следующее: нестабильность позвоночника представляет собой возникающее по разным причинам патологическое состояние, ведущий признак которого – недостаточность несущей способности позвоночника, которая проявляется под действием нагрузок избыточной деформацией, патологическими перемещениями или нарастающим разрушением элементов ПДС.
Н.И. Хвисюк с соавт. (1977) на основании анализа материала, включающего данные лечения нескольких сотен больных с различными вариантами нестабильности, выделили основной симптомокомплекс нестабильности, заключающийся в отчетливой зависимости интенсивности болевого синдрома от вертикальной нагрузки на позвоночник. Он проявляется в возникновении и усилении болей тотчас после перехода пациента в вертикальное положение или через 15 – 20 минут, при этом больной вынужден лечь или разгрузить позвоночник; боли исчезают или значительно уменьшаются в горизонтальном положении и при внешней иммобилизации; боли локализуются в поясничной области, иррадиируют в одну или обе нижние конечности, нередко сопровождаются парастезиями, анталгическим сколиозом, гипертонусом мышц спины, которые также исчезают в горизонтальном положении. При этом на рентгенограммах определяют сужение межтелового промежутка, асимметричное снижение высоты дискового пространства при функциональной рентгенографии, нарушение сагиттального профиля, трансляцию (смещение), ретро-, антелистез.
 Обратите внимание! Нестабильность представляет собой патологическую подвижность в позвоночном сегменте. Это может быть либо увеличение амплитуды нормальных движений (гипермобильность [ГМ]), либо возникновение нехарактерных для нормы новых степеней свободы движений (аномальная подвижность [АП]). Показателем нестабильности позвоночника является ГМ (и/или ПП) позвонков. ГМ (и/или АП) позвонков является рентгенологической находкой, в то время как нестабильность позвоночника представляет собой клиническое понятие. ГМ (и/или АП) может протекать без боли, а нестабильность характеризуется болью. У нестабильности имеются характерные признаки: [1] во-первых, нарушение несущей способности позвоночника происходит при воздействии внешних нагрузок, как физиологических, так и избыточных; позвоночник теряет свою способность сохранять определенные соотношения между позвонками; [2] во-вторых, нестабильность свидетельствует о несостоятельности опорных комплексов, которые предохраняют позвоночник от деформации, а спинной мозг и его структуры защищают от раздражения; [3] в-третьих, нарушение проявляется в виде деформации, патологическим перемещением позвонков или разрушением элементов позвоночника; нестабильность вызывает боль, неврологические расстройства, напряжение мышц и ограничение движений.
Обратите внимание! Нестабильность представляет собой патологическую подвижность в позвоночном сегменте. Это может быть либо увеличение амплитуды нормальных движений (гипермобильность [ГМ]), либо возникновение нехарактерных для нормы новых степеней свободы движений (аномальная подвижность [АП]). Показателем нестабильности позвоночника является ГМ (и/или ПП) позвонков. ГМ (и/или АП) позвонков является рентгенологической находкой, в то время как нестабильность позвоночника представляет собой клиническое понятие. ГМ (и/или АП) может протекать без боли, а нестабильность характеризуется болью. У нестабильности имеются характерные признаки: [1] во-первых, нарушение несущей способности позвоночника происходит при воздействии внешних нагрузок, как физиологических, так и избыточных; позвоночник теряет свою способность сохранять определенные соотношения между позвонками; [2] во-вторых, нестабильность свидетельствует о несостоятельности опорных комплексов, которые предохраняют позвоночник от деформации, а спинной мозг и его структуры защищают от раздражения; [3] в-третьих, нарушение проявляется в виде деформации, патологическим перемещением позвонков или разрушением элементов позвоночника; нестабильность вызывает боль, неврологические расстройства, напряжение мышц и ограничение движений.
Нестабильности ПДС [пояснично-крестцового отдела позвоночника] отводится значимая роль в этиологии возникновения боли в спине. По данным некоторых авторов, более 30 % болей связаны с этой причиной. В 80-х гг. прошлого века нестабильность представлялась главным причинным аспектом боли в пояснице, возникновение которой пытались объяснить с позиции биомеханики ПДС. Однако клинически четко диагностировать данное состояние затруднительно, и утверждение о прямой взаимосвязи боли и гиперподвижности ПДС чрезвычайно спорно. Если выявлены нарушения мобильности ПДС, это говорит о его дисфункции, страдании, но не обязательно именно этот факт является причиной боли в пояснице у пациента.
Panjabi M. et al. ( 2006), например, связал хроническую боль в пояснице с микротравматизацией связок, ведущей к дисфункции мышц. Другие авторы отмечали, что длительно существующее напряжение мышц спины в большей степени обусловливает формирование болевого синдрома при нестабильности, чем увеличенная амплитуда межсегментарной подвижности.
 Обратите внимание! В работах последних лет о взаимосвязи нестабильности и клинической симптоматики говорят уже более осторожно: нестабильность потенциально может быть причиной боли в пояснице, особенно ротационная. На основании биомеханических исследований делается предположение, что не увеличенная амплитуда движений, а концентрация напряжений в задних отделах фиброзного кольца как следствие патологического паттерна движений в сегменте при дегенерации межпозвонкового диска является причиной боли в спине.
Обратите внимание! В работах последних лет о взаимосвязи нестабильности и клинической симптоматики говорят уже более осторожно: нестабильность потенциально может быть причиной боли в пояснице, особенно ротационная. На основании биомеханических исследований делается предположение, что не увеличенная амплитуда движений, а концентрация напряжений в задних отделах фиброзного кольца как следствие патологического паттерна движений в сегменте при дегенерации межпозвонкового диска является причиной боли в спине.
В клинической практике в большинстве случаев нестабильность диагностируют по функциональным рентгенограммам («флексии – экстензии» – трансляция более 5 – 6 мм), однако техника выполнения этого исследования не стандартизирована и имеет ограничения по воспроизводимости, а диагностические критерии и рентгенологические признаки нестабильности остаются [!!!] спорными, допускающими ошибки измерения (к радиологическим признакам нестабильности можно отнести сегментарную сагиттальную, фронтальную ангуляционную [от лат. «angle» – угол] и/или трансляционную гипермобильность). Функциональная рентгеновская компьютерная томография (КТ) обладает большей чувствительностью для выявления аномальной подвижности ПДС. Если говорить о конкретных видах нестабильности, например ротационной, то ее практически невозможно оценить по функциональным рентгенограммам, и только с помощью методики трехплоскостной КТ можно получить значимые данные. МРТ позволяет оценить состояние мягких тканей, изменения в которых также влияют на патологическое движение в ПДС. Но при этом нет единого признака или сочетания признаков, которые были бы специфичны и четко определяли состояние «нормальный» и «нестабильный» сегмент, поэтому чрезвычайно актуальным остается вопрос о разработке алгоритма, перечня дополнительных методов исследований, необходимых и достаточных для диагностики нестабильности.
Следует отметить, что показатели стабильности не постоянны для различных сегментов и различных организмов, например, для молодого и пожилого человека показатели смещений при движении стабильного ПДС будут значительно различаться. Интересно учесть еще один биологический фактор. В проприоцептивной системе происходят возрастные изменения, и это может приводить к тому, что аномальное по амплитуде движение регистрируется как ноцептивный импульс. Таким образом, нестабильность может определяться не только амплитудой движения ПДС, но и вариантностью оценки нервной системой этого движения, которая, в свою очередь, может модифицироваться корой головного мозга, создавая взаимосвязь между биомеханическим и психологическим аспектами оценки нестабильности.
Как весомый признак, отражающий наличие сегментарной нестабильности рассматривают спондилоартрит. Pitkannen et al. (2002) определили его как предиктор передней и задней трансляционной нестабильности. При этом в 20 % случаев спондилоартрит предшествует остальным радиологическим признакам сегментарной двигательной дисфукции. Как признак сегментарной нестабильности ряд авторов рассматривает морфологические изменения красного костного мозга тел смежных позвонков, которые описаны Modic et al. (1988). Также к радиологическим признакам нестабильности можно отнести вакуум-феномен, тракционные шпоры, «черный» диск, изменения замыка тельных пластинок тел смежных позвонков, изменения дугоотростчатых (фасеточных) суставов, трехплоскостную деформацию ПДС, дегенеративный спондилолистез, сколиоз de novo, центральный стеноз позвоночного канала, дегенерацию фасеточных суставов.
 читайте также пост: Modic changes 1 – значимая проблема в вертебрологии (на laesus-de-liro.livejournal.com) [читать]
читайте также пост: Modic changes 1 – значимая проблема в вертебрологии (на laesus-de-liro.livejournal.com) [читать] читайте также пост: МРТ-визуализация возрастных изменений костного мозга тел позвонков (на laesus-de-liro.livejournal.com) [читать]
читайте также пост: МРТ-визуализация возрастных изменений костного мозга тел позвонков (на laesus-de-liro.livejournal.com) [читать] Обратите внимание! Только сочетание нескольких методик комплексной объективной оценки обеспечит достаточное количество данных для точной диагностики нестабильности (выявление объективных диагностических критериев и клинически значимых симптомов труднодостижимо вследствие мультифакторности нестабильности; на практике очень трудно применить прямую нагрузку к структурам позвоночника, чтобы непосредственно измерить степень мобильности ПДС). Возможно, разработка стандартов применения внешней нагрузки или амплитуды движений для оценки степени смещения структур на рентгенограммах, создание алгоритма для клинико-рентгенологической диагностики сегментарной нестабильности будет полезным для практического врача.
Обратите внимание! Только сочетание нескольких методик комплексной объективной оценки обеспечит достаточное количество данных для точной диагностики нестабильности (выявление объективных диагностических критериев и клинически значимых симптомов труднодостижимо вследствие мультифакторности нестабильности; на практике очень трудно применить прямую нагрузку к структурам позвоночника, чтобы непосредственно измерить степень мобильности ПДС). Возможно, разработка стандартов применения внешней нагрузки или амплитуды движений для оценки степени смещения структур на рентгенограммах, создание алгоритма для клинико-рентгенологической диагностики сегментарной нестабильности будет полезным для практического врача.Поскольку все составляющие причины и механизмы механической боли в спине пока не определены, оптимальный метод ее лечения, несмотря на более чем 100-летнюю историю этого вопроса, дискутабелен. С практической точки зрения важно диагностировать тип нестабильности и классифицировать ее по характеру смещения, чтобы с учетом распределения биомеханических нагрузок в сегменте решить вопрос о необходимости стабилизации и применить ее определенный вид. Frymoyer и Krag (1986), основываясь на знаниях закономерностей течения дегенеративного процесса и биомеханических свойств ПДС, выделили следующие типы нестабильности: ротационную, трансляционную, ретролистез, постхирургическую. Авторы считают, что антиторсионную фиксацию фасеток нужно применять при ротационной нестабильности, межтеловую стабилизацию – при трансляционной, спондилодез в положении флексии – при ретролистезе. Однако утверждения имеют характер рекомендаций, не доказанных в соответствующих исследованиях.

подробнее в статье «Сегментарная нестабильность позвоночника: нерешенные вопросы» А.В. Крутько, Е.С. Байков, Н.А. Коновалов, А.Г. Назаренко; Новосибирский НИИ травматологии и ортопедии им. Я.Л. Цивьяна, Новосибирск; Национальный научно-практический центр нейрохирургии им. акад. Н.Н. Бурденко, Москва (журнал Хирургия позвоночника №3, 2017) [читать]

Читайте также:
статья «Диагностика нестабильности при дегенеративной болезни пояснично-крестцового отдела позвоночника» Никитин А.С., Гринь А.А.; Московский государственный медико-стоматологический университет им. А.И. Евдокимова; ГБУЗ «НИИ скорой помощи им. Н.В. Склифосовского ДЗМ», Москва (журнал «Нейрохирургия» № 3, 2017) [читать]
laesus-de-liro.livejournal.com
Rentgenogram | Статья Нестабильность позвоночно-двигательного сегмента
Появление нестабильности ПДС
Появляются смещения, развивается хондроз, остеохондроз, спондилоз и спондилоартроз, а так же развиваются компенсаторные механизмы, в виде костных разрастаний, приводящих к стенозу позвоночного канала, а так же гипертрофии жёлтых связок, усиливающих данный стеноз. Это со временем приводит к неврологическим расстройствам.

Рис. 74

ФРИ при нестабильности
Рис. 46 Расположение позвонков при функциональном рентгеновском исследовании (ФРИ) в номе на снимках в боковой проекции.

Рис. 47 В норме происходит гармоничное смещение тел позвонков с сохранением параллельности линий переднего края тел позвонков, заднего края тел позвонков и линии через вершины остистых отростков.

Рис. 48 При фиксированном листезе отмечается наличие смещенного позвонка при проведении обычного рентгеновского снимка в боковой проекции. При разгибании и сгибании позвоночника изменения расположения смещенного позвонка не происходит – функциональный блок.

Рис. 49 Наличие смещения позвонка (листеза) в покое и появление патологического обратного смещения тела позвонка при ФРИ (то есть смещение вперед при сгибании и смещение назад или возвращении в нормальное положение позвонка при разгибании) – свидетельство функциональной нестабильности, то есть патологической подвижности в данном

Рис. 50 При отсутствии смещения тел позвонков на обычном боковом снимке тем не менее может быть допущено наличие нестабильности в позвоночно-двигательных сегментах (ПДС). При проведении ФРИ может быть отмечено смещение с появлением антелистеза или/и ретролистеза в одном или нескольких сегментах – скрытая нестабильность.
Нестабильность на статичной МРТ
На МРТ функциональные исследования позвоночника произвести сложнее, однако возможно. На МРТ так же следует учитывать косвенные признаки, которые могут свидетельствовать о наличии нестабильности.

Рис. 51 Наличие проявления реактивного (асептического, не инфекционного) воспалительного процесса (Modic type I) в сегменте свидетельствует о патологической подвижности в острой фазе и может сопровождаться смещением тел позвонков при изменении положения шеи пациента в ходе сканирования.

Рис. 52 При этом следы исхода (регресса) воспалительного процесса в жировую перестройку костного мозга тел позвонков (Modic type II) не может убедительно свидетельствовать о наличии нестабильности в данный момент, так как за время разрешения воспаления сегмент мог укрепиться за счет физиологических компенсирующих механизмов (формирования остеофитов, гипертрофии связок). Таким образом, наличие на МРТ изменений по типу Modic type II свидетельствует о ранее присутствующей нестабильности и не сообщает о её наличии в данный момент и требует проведения ФРИ.
Похожие статьи
 | |
 | |
Please enable JavaScript to view the comments powered by Disqus.
rentgenogram.ru
Сегментарная нестабильность позвоночника » Спортивный Мурманск
 Сегментарная нестабильность – понятие сложное, комплексное, неоднозначно определяемое, трудно диагностируемое. Оно основывается на клинических, рентгенологических данных и биомеханических характеристиках.
Сегментарная нестабильность – понятие сложное, комплексное, неоднозначно определяемое, трудно диагностируемое. Оно основывается на клинических, рентгенологических данных и биомеханических характеристиках.
Сегментарная нестабильность позвоночника (нестабильность позвононково-двигательного сегмента [ПДС]) – клинико-рентгенологическое понятие [которое следует отличать от гипермобильности], при котором одной из возможных причин болевого синдрома служит патологический (обычно увеличенный) паттерн движений в ПДС с трансляционным компонентом (от лат. translatio – перенос, перемещение).
В 1962 г. на конференции Ассоциации ортопедов в Сан-Франциско были даны определения гипермобильности (увеличенные по амплитуде движения, без клинической симптоматики) и нестабильности с соответствующими клиническими симптомами, что очень важно с практической точки зрения, ведь не всегда сегментарное патологическое движение является причиной боли. Дегенеративное поражение диска является одной из главных причин нестабильности ПДС. Однако нарушение стабильности, безусловно, проявляется несостоятельностью всех структур ПДС, но выделить ведущий или первичный компонент не всегда возможно.
В настоящий момент в отечественной медицинской литературе наиболее полным является определение нестабильности, включающее три существенных компонента:
- биомеханический субстрат нестабильности – утрату способности ПДС обеспечивать физиологические перемещения позвонков относительно друг друга;
- нарушение физиологических смещений позвонков относительно друг друга;
- наличие типичного симптомокомплекса, основным элементом которого является зависимость интенсивности боли от нагрузки.
Итоговое определение следующее: нестабильность позвоночника представляет собой возникающее по разным причинам патологическое состояние, ведущий признак которого – недостаточность несущей способности позвоночника, которая проявляется под действием нагрузок избыточной деформацией, патологическими перемещениями или нарастающим разрушением элементов ПДС.
Н.И. Хвисюк с соавт. (1977) на основании анализа материала, включающего данные лечения нескольких сотен больных с различными вариантами нестабильности, выделили основной симптомокомплекс нестабильности, заключающийся в отчетливой зависимости интенсивности болевого синдрома от вертикальной нагрузки на позвоночник. О
н проявляется в возникновении и усилении болей тотчас после перехода пациента в вертикальное положение или через 15 – 20 минут, при этом больной вынужден лечь или разгрузить позвоночник; боли исчезают или значительно уменьшаются в горизонтальном положении и при внешней иммобилизации; боли локализуются в поясничной области, иррадиируют в одну или обе нижние конечности, нередко сопровождаются парастезиями, анталгическим сколиозом, гипертонусом мышц спины, которые также исчезают в горизонтальном положении.
При этом на рентгенограммах определяют сужение межтелового промежутка, асимметричное снижение высоты дискового пространства при функциональной рентгенографии, нарушение сагиттального профиля, трансляцию (смещение), ретро-, антелистез.
Нестабильность представляет собой патологическую подвижность в позвоночном сегменте. Это может быть либо увеличение амплитуды нормальных движений (гипермобильность [ГМ]), либо возникновение нехарактерных для нормы новых степеней свободы движений (аномальная подвижность [АП]). Показателем нестабильности позвоночника является ГМ (и/или ПП) позвонков. ГМ (и/или АП) позвонков является рентгенологической находкой, в то время как нестабильность позвоночника представляет собой клиническое понятие.
ГМ (и/или АП) может протекать без боли, а нестабильность характеризуется болью. У нестабильности имеются характерные признаки: во-первых, нарушение несущей способности позвоночника происходит при воздействии внешних нагрузок, как физиологических, так и избыточных; позвоночник теряет свою способность сохранять определенные соотношения между позвонками; во-вторых, нестабильность свидетельствует о несостоятельности опорных комплексов, которые предохраняют позвоночник от деформации, а спинной мозг и его структуры защищают от раздражения; в-третьих, нарушение проявляется в виде деформации, патологическим перемещением позвонков или разрушением элементов позвоночника; нестабильность вызывает боль, неврологические расстройства, напряжение мышц и ограничение движений.
Нестабильности ПДС [пояснично-крестцового отдела позвоночника] отводится значимая роль в этиологии возникновения боли в спине. По данным некоторых авторов, более 30 % болей связаны с этой причиной. В 80-х гг. прошлого века нестабильность представлялась главным причинным аспектом боли в пояснице, возникновение которой пытались объяснить с позиции биомеханики ПДС.
Однако клинически четко диагностировать данное состояние затруднительно, и утверждение о прямой взаимосвязи боли и гиперподвижности ПДС чрезвычайно спорно. Если выявлены нарушения мобильности ПДС, это говорит о его дисфункции, страдании, но не обязательно именно этот факт является причиной боли в пояснице у пациента.
Panjabi M. et al. ( 2006), например, связал хроническую боль в пояснице с микротравматизацией связок, ведущей к дисфункции мышц. Другие авторы отмечали, что длительно существующее напряжение мышц спины в большей степени обусловливает формирование болевого синдрома при нестабильности, чем увеличенная амплитуда межсегментарной подвижности.
В работах последних лет о взаимосвязи нестабильности и клинической симптоматики говорят уже более осторожно: нестабильность потенциально может быть причиной боли в пояснице, особенно ротационная. На основании биомеханических исследований делается предположение, что не увеличенная амплитуда движений, а концентрация напряжений в задних отделах фиброзного кольца как следствие патологического паттерна движений в сегменте при дегенерации межпозвонкового диска является причиной боли в спине.
В клинической практике в большинстве случаев нестабильность диагностируют по функциональным рентгенограммам («флексии – экстензии» – трансляция более 5 – 6 мм), однако техника выполнения этого исследования не стандартизирована и имеет ограничения по воспроизводимости, а диагностические критерии и рентгенологические признаки нестабильности остаются [!!!] спорными, допускающими ошибки измерения (к радиологическим признакам нестабильности можно отнести сегментарную сагиттальную, фронтальную ангуляционную [от лат. «angle» – угол] и/или трансляционную гипермобильность). Функциональная рентгеновская компьютерная томография (КТ) обладает большей чувствительностью для выявления аномальной подвижности ПДС. Если говорить о конкретных видах нестабильности, например ротационной, то ее практически невозможно оценить по функциональным рентгенограммам, и только с помощью методики трехплоскостной КТ можно получить значимые данные.
МРТ позволяет оценить состояние мягких тканей, изменения в которых также влияют на патологическое движение в ПДС. Но при этом нет единого признака или сочетания признаков, которые были бы специфичны и четко определяли состояние «нормальный» и «нестабильный» сегмент, поэтому чрезвычайно актуальным остается вопрос о разработке алгоритма, перечня дополнительных методов исследований, необходимых и достаточных для диагностики нестабильности.
Следует отметить, что показатели стабильности не постоянны для различных сегментов и различных организмов, например, для молодого и пожилого человека показатели смещений при движении стабильного ПДС будут значительно различаться. Интересно учесть еще один биологический фактор.
В проприоцептивной системе происходят возрастные изменения, и это может приводить к тому, что аномальное по амплитуде движение регистрируется как ноцептивный импульс. Таким образом, нестабильность может определяться не только амплитудой движения ПДС, но и вариантностью оценки нервной системой этого движения, которая, в свою очередь, может модифицироваться корой головного мозга, создавая взаимосвязь между биомеханическим и психологическим аспектами оценки нестабильности.
Как весомый признак, отражающий наличие сегментарной нестабильности рассматривают спондилоартрит. Pitkannen et al. (2002) определили его как предиктор передней и задней трансляционной нестабильности. При этом в 20 % случаев спондилоартрит предшествует остальным радиологическим признакам сегментарной двигательной дисфукции. Как признак сегментарной нестабильности ряд авторов рассматривает морфологические изменения красного костного мозга тел смежных позвонков, которые описаны Modic et al. (1988).
Также к радиологическим признакам нестабильности можно отнести вакуум-феномен, тракционные шпоры, «черный» диск, изменения замыкательных пластинок тел смежных позвонков, изменения дугоотростчатых (фасеточных) суставов, трехплоскостную деформацию ПДС, дегенеративный спондилолистез, сколиоз de novo, центральный стеноз позвоночного канала, дегенерацию фасеточных суставов.
Только сочетание нескольких методик комплексной объективной оценки обеспечит достаточное количество данных для точной диагностики нестабильности (выявление объективных диагностических критериев и клинически значимых симптомов труднодостижимо вследствие мультифакторности нестабильности; на практике очень трудно применить прямую нагрузку к структурам позвоночника, чтобы непосредственно измерить степень мобильности ПДС).
Возможно, разработка стандартов применения внешней нагрузки или амплитуды движений для оценки степени смещения структур на рентгенограммах, создание алгоритма для клинико-рентгенологической диагностики сегментарной нестабильности будет полезным для практического врача.
Поскольку все составляющие причины и механизмы механической боли в спине пока не определены, оптимальный метод ее лечения, несмотря на более чем 100-летнюю историю этого вопроса, дискутабелен. С практической точки зрения важно диагностировать тип нестабильности и классифицировать ее по характеру смещения, чтобы с учетом распределения биомеханических нагрузок в сегменте решить вопрос о необходимости стабилизации и применить ее определенный вид.
Frymoyer и Krag (1986), основываясь на знаниях закономерностей течения дегенеративного процесса и биомеханических свойств ПДС, выделили следующие типы нестабильности: ротационную, трансляционную, ретролистез, постхирургическую. Авторы считают, что антиторсионную фиксацию фасеток нужно применять при ротационной нестабильности, межтеловую стабилизацию – при трансляционной, спондилодез в положении флексии – при ретролистезе. Однако утверждения имеют характер рекомендаций, не доказанных в соответствующих исследованиях.
sport-51.ru
Нестабильность позвоночника
Нестабильность позвоночника
Нестабильность позвоночника — это патологическая, излишняя подвижность позвонков в определенном участке позвоночного столба – позвоночно-двигательном сегменте (ПДС). Хотя само по себе смещение позвонков не является заболеванием и может протекать без боли, то смещение позвонков при нестабильности сопровождается болевыми ощущениями. Нестабильность позвоночно-двигательного сегмента приводит к механической боли и деформации позвоночника. В отдельных случаях нестабильность позвоночника может стать причиной нарушения функции спинного мозга или нервных корешков в результате их компрессии.
Различают 5 видов нестабильности позвоночника:
- Дегенеративный
- Диспластический
- Истмический (спондилолизный)
- Травматический
- Патологический
Основные причины, вызывающие нестабильность позвоночника:
- Дегенеративные изменения в диске и дугоотросчатых суставов ( остеохондроз )
- Врожденные аномалии развития, чаще в пояснично-крестцовой зоне
- Травмы, в том числе вывих позвонка
- Осложнение воспалительных и онкологических заболеваний
- Последствия оперативных вмешательств на позвоночнике
- Слабость суставно-связочного аппарата человека
- Неадекватные физические нагрузки
Нестабильность обусловлена дегенеративными процессами, происходящими в первую очередь в диске, а затем и в дугоотросчатых суставах. Вследствие дегенеративных процессов в диске уменьшается внутридисковое давление, высота диска снижается, натяжение задних и продольных связок уменьшается, повышается амплитуда сдвига вышележащего позвонка во время наклона. Следует учитывать, что истончение межпозвонкового диска развивается постепенно, в течение ряда десятков лет, и у таких людей никаких болевых ощущений нет. Но так или иначе, с возрастом нестабильность себя проявляет.
Чаще всего нестабильность позвоночника встречается в пояснично-крестцовом и шейном отделах позвоночника.
Пояснично-крестцовый отдел позвоночника принимает на себя более 25% общей нагрузки в вертикальном положении. Максимальную нагрузку испытывают L4; L5 позвонки. Поэтому наиболее часто нестабильность развивается на уровне L4- L5 и L5- S1 позвоночно-двигательных сегментов, на долю которых приходится около 95% случаев заболеваний. В пояснично-крестцовом отделе позвоночника заболевание начинается с незначительных болевых ощущений, которые усиливаются после физических нагрузок. Появляется боль в пояснице, которая отдает в ноги, слабость в ногах, болезненность в тазобедренных суставах, голени, бедрах, в стопе, ползание мурашек по коже, появляется нарушение чувствительности, возможны нарушения вегетативной нервной системы. В позвоночно-двигательном сегменте, где имеется нестабильность, в большинстве случаев возникает межпозвоночная грыжа.
Шейный отдел является самой подвижной частью позвоночника. В шейном отделе мы можем совершать сгибания и разгибания, боковые наклоны, круговые и вращательные движения. И при этом сохраняется его стабильность и мобильность, т.е. способность сохранять определенные пропорции, позволяющие предохранять позвоночник от деформации, и способность совершать все вышеперечисленные движения. При нестабильности в шейном отделе позвоночника появляется боль или дискомфорт в области шеи, надплечья. В дальнейшем боль вызывает хроническое рефлекторное напряжение мышц. Перенапряжение паравертебральных мышц приводит их к истощению и переутомлению. В мышцах нарушается кровообращение, развивается гипотрофия и снижение тонуса. Это приводит к прогрессированию нестабильности. Поперечные отростки шейных позвонков имеют отверстие, создавая канал (левый и правый), в котором проходят позвоночные артерии. Позвоночные артерии участвуют в кровоснабжении ствола мозга, мозжечка, а также затылочных долей больших полушарий. При нестабильности в шейном отделе позвоночника, образовании грыж возникает недостаточность кровоснабжения указанных отделов головного мозга. Вследствие этого появляется головная боль, головокружение, “летание мушек” перед глазами, шаткость походки, иногда кратковременная потеря сознания и пр. Довольно часто наши пациенты жалуются на онемение рук, парастезии, невозможность поднять руку, боль в плече и под лопаткой.
Симптомы
Симптомы зависят как от локализации нестабильности ПДС, так и степени воздействия на невральные структуры. При нестабильности в шейном отделе позвоночника основным симптомом является боль в шее, которая усиливается при физической нагрузке. Причиной болевого синдрома является перенапряжение мышц шеи, вследствие этого возникает мышечный спазм, ухудшается микроциркуляция и тонус в мышцах. Вследствие этого со временем у человека снижается возможность выполнять обычные физические нагрузки. По мере прогрессирования нестабильности и развития стеноза спинномозгового канала возникает воздействие на спинной мозг и нервные структуры и могут появиться следующие осложнения:
- радикулопатия,
- цервикалгия,
- мышечно-тонические синдромы ( синдром передней лестничной мышцы,
- синдром малой грудной мышцы,
- плечелопаточный периартрит,
- синдром позвоночной артерии,
- компрессия спинного мозга, кардиальный синдром).
При локализации нестабильности в поясничном отделе появляется картина спондилолистеза. Спондилолистез развивается постепенно и вначале проявляется эпизодическим болями в пояснице, которые усиливаются после физических нагрузок и могут иррадиировать в в ноги ( особенно при наклонах туловища). Кроме того возможно слабость в ногах, болезненные ощущения в тазобедренных суставах, бедрах, голени. Спазм мышечных групп в пояснице при нестабильности сегментов в этом отделе приводит к уменьшению объема пассивных и активных движений . Выраженность клинической симптоматики зависят от размера листеза и степени воздействия на нервные структуры. При выраженной компрессии невральных структур возникают такие клинические проявления, как парезы, гипотрофия мышц, нарушения чувствительности, вегетативные нарушения, иногда развитие синдрома конского хвоста ( сильные боли, моторные нарушения,нарушения функции мочевого пузыря, кишечника).
Диагностика
Диагностика нестабильности сегментов различных отделов позвоночника базируется на основании жалоб пациента, истории болезни, осмотра, неврологического статуса, результатов инструментальных методов исследования. Оценивается наличие деформаций, объема движений в различных отделах позвоночника, наличие функциональных блоков, мышечного спазма, усиление болезненности при определенных движениях.
Из инструментальных методов исследования прежде всего используется рентгенография, как стандартная, так и более информативное исследование — рентгенография с функциональными пробами. Смещение позвонка вперед или назад более 2-3 мм при проведении рентгенографии с наклоном вперед и разгибанием является признаком наличия нестабильности позвоночника. Но рентгенография позволяет визуализировать изменения только в костных структурах и при необходимости диагностики морфологических изменений в мягких тканях (хрящевая ткань,связки, мышцы, нервные структуры) необходима томография (КТ или МРТ).
МРТ является наиболее достоверным диагностическим методом диагностики таких изменений в позвоночника, как стеноз спинномозгового канала грыжа диска компрессия корешка и т.д. При необходимости выявления ликвородинамических нарушений возможно проведение миелографии. Применение электронейромиографии (ЭНМГ) необходимо при наличии компрессии периферических нервов. Лабораторная диагностика назначается при необходимости дифференциации с системными инфекционными или онкологическими заболеваниями. Диагностика позволяет определиться как с диагнозом, так и тактикой лечения (консервативное так и оперативное).
Лечение.
Тактика лечения при нестабильности зависит от степени выраженности клинических проявлений. В начальных стадиях развития нестабильности очень хороший эффект дает лечебная физкультура ( ЛФК), после снятия болевого синдрома. Дозированные физические нагрузки на тренажерах, лечебная гимнастика, плавание, ходьба помогают укрепить мышечный корсет, снять мышечный спазм и приостановить развитие дегенеративных процессов остеохондроза. При наличии болевого синдрома применяются физиотерапия, иглорефлексотерапия, медикаментозное лечение.
При наличии выраженной нестабильности рекомендуется корсетирование длительностью до нескольких месяцев, но параллельно с ношением корсета необходимо ЛФК для того, чтобы не развились гипотрофии мышц. Ношение корсета помогает ограничить движения в сегменте с наличием нестабильности и позволяет мышечно-связочному аппарату восстановить свою функцию.
Но иногда консервативные методы лечения оказываются не эффективными и тогда необходимо оперативная стабилизация позвонков. Оперативное лечение показано и в тех случаях, когда есть клинические признаки компрессии спинного мозга или невральных структур (парезы, нарушения функции мочевого пузыря и кишечника, выраженный болевой синдром). Оперативное лечение нестабильности заключается в стабилизации позвонков с использованием различных конструкций (титановых) и пластики с использованием костной ткани или керамики. Учитывая, что после формирования костного блока функцию сегмента на себя берут соседние сегменты позвоночника, большое значение имеет ранняя реабилитация с целью усиления мышечного корсета. Хорошая реабилитация позволяет не только восстановить функцию позвоночника, но и является профилактикой развития нестабильности ПДС в будущем.
neuro-rostov.ru
Неврология — LiveJournal
… сегментарная нестабильность – понятие сложное, комплексное, неоднозначно определяемое, трудно диагностируемое. Оно основывается на [1] клинических, [2] рентгенологических данных и [3] биомеханических характеристиках.Сегментарная нестабильность позвоночника (нестабильность позвоночно-двигательного сегмента [ПДС]) – клинико-рентгенологическое понятие [которое следует отличать от гипермобильности], при котором одной из возможных причин болевого синдрома служит патологический (обычно увеличенный) паттерн движений в ПДС с трансляционным компонентом (от лат. translatio – перенос, перемещение). В 1962 г. на конференции Ассоциации ортопедов в Сан-Франциско были даны определения гипермобильности (увеличенные по амплитуде движения, без клинической симптоматики) и нестабильности с соответствующими клиническими симптомами, что очень важно с практической точки зрения, ведь не всегда сегментарное патологическое движение является причиной боли. Дегенеративное поражение диска является одной из главных причин нестабильности ПДС. Однако нарушение стабильности, безусловно, проявляется несостоятельностью всех структур ПДС, но выделить ведущий или первичный компонент не всегда возможно.
 читайте также пост: Дегенерация межпозвонкового диска (на laesus-de-liro.livejournal.com) [читать]
читайте также пост: Дегенерация межпозвонкового диска (на laesus-de-liro.livejournal.com) [читать]В настоящий момент в отечественной медицинской литературе наиболее полным является определение нестабильности, включающее три существенных компонента: [1] биомеханический субстрат нестабильности – утрату способности ПДС обеспечивать физиологические перемещения позвонков относительно друг друга; [2] нарушение физиологических смещений позвонков относительно друг друга; [3] наличие типичного симптомокомплекса, основным элементом которого является зависимость интенсивности боли от нагрузки. Итоговое определение следующее: нестабильность позвоночника представляет собой возникающее по разным причинам патологическое состояние, ведущий признак которого – недостаточность несущей способности позвоночника, которая проявляется под действием нагрузок избыточной деформацией, патологическими перемещениями или нарастающим разрушением элементов ПДС.
Н.И. Хвисюк с соавт. (1977) на основании анализа материала, включающего данные лечения нескольких сотен больных с различными вариантами нестабильности, выделили основной симптомокомплекс нестабильности, заключающийся в отчетливой зависимости интенсивности болевого синдрома от вертикальной нагрузки на позвоночник. Он проявляется в возникновении и усилении болей тотчас после перехода пациента в вертикальное положение или через 15 – 20 минут, при этом больной вынужден лечь или разгрузить позвоночник; боли исчезают или значительно уменьшаются в горизонтальном положении и при внешней иммобилизации; боли локализуются в поясничной области, иррадиируют в одну или обе нижние конечности, нередко сопровождаются парастезиями, анталгическим сколиозом, гипертонусом мышц спины, которые также исчезают в горизонтальном положении. При этом на рентгенограммах определяют сужение межтелового промежутка, асимметричное снижение высоты дискового пространства при функциональной рентгенографии, нарушение сагиттального профиля, трансляцию (смещение), ретро-, антелистез.
 Обратите внимание! Нестабильность представляет собой патологическую подвижность в позвоночном сегменте. Это может быть либо увеличение амплитуды нормальных движений (гипермобильность [ГМ]), либо возникновение нехарактерных для нормы новых степеней свободы движений (аномальная подвижность [АП]). Показателем нестабильности позвоночника является ГМ (и/или ПП) позвонков. ГМ (и/или АП) позвонков является рентгенологической находкой, в то время как нестабильность позвоночника представляет собой клиническое понятие. ГМ (и/или АП) может протекать без боли, а нестабильность характеризуется болью. У нестабильности имеются характерные признаки: [1] во-первых, нарушение несущей способности позвоночника происходит при воздействии внешних нагрузок, как физиологических, так и избыточных; позвоночник теряет свою способность сохранять определенные соотношения между позвонками; [2] во-вторых, нестабильность свидетельствует о несостоятельности опорных комплексов, которые предохраняют позвоночник от деформации, а спинной мозг и его структуры защищают от раздражения; [3] в-третьих, нарушение проявляется в виде деформации, патологическим перемещением позвонков или разрушением элементов позвоночника; нестабильность вызывает боль, неврологические расстройства, напряжение мышц и ограничение движений.
Обратите внимание! Нестабильность представляет собой патологическую подвижность в позвоночном сегменте. Это может быть либо увеличение амплитуды нормальных движений (гипермобильность [ГМ]), либо возникновение нехарактерных для нормы новых степеней свободы движений (аномальная подвижность [АП]). Показателем нестабильности позвоночника является ГМ (и/или ПП) позвонков. ГМ (и/или АП) позвонков является рентгенологической находкой, в то время как нестабильность позвоночника представляет собой клиническое понятие. ГМ (и/или АП) может протекать без боли, а нестабильность характеризуется болью. У нестабильности имеются характерные признаки: [1] во-первых, нарушение несущей способности позвоночника происходит при воздействии внешних нагрузок, как физиологических, так и избыточных; позвоночник теряет свою способность сохранять определенные соотношения между позвонками; [2] во-вторых, нестабильность свидетельствует о несостоятельности опорных комплексов, которые предохраняют позвоночник от деформации, а спинной мозг и его структуры защищают от раздражения; [3] в-третьих, нарушение проявляется в виде деформации, патологическим перемещением позвонков или разрушением элементов позвоночника; нестабильность вызывает боль, неврологические расстройства, напряжение мышц и ограничение движений.
Нестабильности ПДС [пояснично-крестцового отдела позвоночника] отводится значимая роль в этиологии возникновения боли в спине. По данным некоторых авторов, более 30 % болей связаны с этой причиной. В 80-х гг. прошлого века нестабильность представлялась главным причинным аспектом боли в пояснице, возникновение которой пытались объяснить с позиции биомеханики ПДС. Однако клинически четко диагностировать данное состояние затруднительно, и утверждение о прямой взаимосвязи боли и гиперподвижности ПДС чрезвычайно спорно. Если выявлены нарушения мобильности ПДС, это говорит о его дисфункции, страдании, но не обязательно именно этот факт является причиной боли в пояснице у пациента.
Panjabi M. et al. ( 2006), например, связал хроническую боль в пояснице с микротравматизацией связок, ведущей к дисфункции мышц. Другие авторы отмечали, что длительно существующее напряжение мышц спины в большей степени обусловливает формирование болевого синдрома при нестабильности, чем увеличенная амплитуда межсегментарной подвижности.
 Обратите внимание! В работах последних лет о взаимосвязи нестабильности и клинической симптоматики говорят уже более осторожно: нестабильность потенциально может быть причиной боли в пояснице, особенно ротационная. На основании биомеханических исследований делается предположение, что не увеличенная амплитуда движений, а концентрация напряжений в задних отделах фиброзного кольца как следствие патологического паттерна движений в сегменте при дегенерации межпозвонкового диска является причиной боли в спине.
Обратите внимание! В работах последних лет о взаимосвязи нестабильности и клинической симптоматики говорят уже более осторожно: нестабильность потенциально может быть причиной боли в пояснице, особенно ротационная. На основании биомеханических исследований делается предположение, что не увеличенная амплитуда движений, а концентрация напряжений в задних отделах фиброзного кольца как следствие патологического паттерна движений в сегменте при дегенерации межпозвонкового диска является причиной боли в спине.
В клинической практике в большинстве случаев нестабильность диагностируют по функциональным рентгенограммам («флексии – экстензии» – трансляция более 5 – 6 мм), однако техника выполнения этого исследования не стандартизирована и имеет ограничения по воспроизводимости, а диагностические критерии и рентгенологические признаки нестабильности остаются [!!!] спорными, допускающими ошибки измерения (к радиологическим признакам нестабильности можно отнести сегментарную сагиттальную, фронтальную ангуляционную [от лат. «angle» – угол] и/или трансляционную гипермобильность). Функциональная рентгеновская компьютерная томография (КТ) обладает большей чувствительностью для выявления аномальной подвижности ПДС. Если говорить о конкретных видах нестабильности, например ротационной, то ее практически невозможно оценить по функциональным рентгенограммам, и только с помощью методики трехплоскостной КТ можно получить значимые данные. МРТ позволяет оценить состояние мягких тканей, изменения в которых также влияют на патологическое движение в ПДС. Но при этом нет единого признака или сочетания признаков, которые были бы специфичны и четко определяли состояние «нормальный» и «нестабильный» сегмент, поэтому чрезвычайно актуальным остается вопрос о разработке алгоритма, перечня дополнительных методов исследований, необходимых и достаточных для диагностики нестабильности.
Следует отметить, что показатели стабильности не постоянны для различных сегментов и различных организмов, например, для молодого и пожилого человека показатели смещений при движении стабильного ПДС будут значительно различаться. Интересно учесть еще один биологический фактор. В проприоцептивной системе происходят возрастные изменения, и это может приводить к тому, что аномальное по амплитуде движение регистрируется как ноцептивный импульс. Таким образом, нестабильность может определяться не только амплитудой движения ПДС, но и вариантностью оценки нервной системой этого движения, которая, в свою очередь, может модифицироваться корой головного мозга, создавая взаимосвязь между биомеханическим и психологическим аспектами оценки нестабильности.
Как весомый признак, отражающий наличие сегментарной нестабильности рассматривают спондилоартрит. Pitkannen et al. (2002) определили его как предиктор передней и задней трансляционной нестабильности. При этом в 20 % случаев спондилоартрит предшествует остальным радиологическим признакам сегментарной двигательной дисфукции. Как признак сегментарной нестабильности ряд авторов рассматривает морфологические изменения красного костного мозга тел смежных позвонков, которые описаны Modic et al. (1988). Также к радиологическим признакам нестабильности можно отнести вакуум-феномен, тракционные шпоры, «черный» диск, изменения замыка тельных пластинок тел смежных позвонков, изменения дугоотростчатых (фасеточных) суставов, трехплоскостную деформацию ПДС, дегенеративный спондилолистез, сколиоз de novo, центральный стеноз позвоночного канала, дегенерацию фасеточных суставов.
 читайте также пост: Modic changes 1 – значимая проблема в вертебрологии (на laesus-de-liro.livejournal.com) [читать]
читайте также пост: Modic changes 1 – значимая проблема в вертебрологии (на laesus-de-liro.livejournal.com) [читать] читайте также пост: МРТ-визуализация возрастных изменений костного мозга тел позвонков (на laesus-de-liro.livejournal.com) [читать]
читайте также пост: МРТ-визуализация возрастных изменений костного мозга тел позвонков (на laesus-de-liro.livejournal.com) [читать] Обратите внимание! Только сочетание нескольких методик комплексной объективной оценки обеспечит достаточное количество данных для точной диагностики нестабильности (выявление объективных диагностических критериев и клинически значимых симптомов труднодостижимо вследствие мультифакторности нестабильности; на практике очень трудно применить прямую нагрузку к структурам позвоночника, чтобы непосредственно измерить степень мобильности ПДС). Возможно, разработка стандартов применения внешней нагрузки или амплитуды движений для оценки степени смещения структур на рентгенограммах, создание алгоритма для клинико-рентгенологической диагностики сегментарной нестабильности будет полезным для практического врача.
Обратите внимание! Только сочетание нескольких методик комплексной объективной оценки обеспечит достаточное количество данных для точной диагностики нестабильности (выявление объективных диагностических критериев и клинически значимых симптомов труднодостижимо вследствие мультифакторности нестабильности; на практике очень трудно применить прямую нагрузку к структурам позвоночника, чтобы непосредственно измерить степень мобильности ПДС). Возможно, разработка стандартов применения внешней нагрузки или амплитуды движений для оценки степени смещения структур на рентгенограммах, создание алгоритма для клинико-рентгенологической диагностики сегментарной нестабильности будет полезным для практического врача.Поскольку все составляющие причины и механизмы механической боли в спине пока не определены, оптимальный метод ее лечения, несмотря на более чем 100-летнюю историю этого вопроса, дискутабелен. С практической точки зрения важно диагностировать тип нестабильности и классифицировать ее по характеру смещения, чтобы с учетом распределения биомеханических нагрузок в сегменте решить вопрос о необходимости стабилизации и применить ее определенный вид. Frymoyer и Krag (1986), основываясь на знаниях закономерностей течения дегенеративного процесса и биомеханических свойств ПДС, выделили следующие типы нестабильности: ротационную, трансляционную, ретролистез, постхирургическую. Авторы считают, что антиторсионную фиксацию фасеток нужно применять при ротационной нестабильности, межтеловую стабилизацию – при трансляционной, спондилодез в положении флексии – при ретролистезе. Однако утверждения имеют характер рекомендаций, не доказанных в соответствующих исследованиях.

подробнее в статье «Сегментарная нестабильность позвоночника: нерешенные вопросы» А.В. Крутько, Е.С. Байков, Н.А. Коновалов, А.Г. Назаренко; Новосибирский НИИ травматологии и ортопедии им. Я.Л. Цивьяна, Новосибирск; Национальный научно-практический центр нейрохирургии им. акад. Н.Н. Бурденко, Москва (журнал Хирургия позвоночника №3, 2017) [читать]

Читайте также:
статья «Диагностика нестабильности при дегенеративной болезни пояснично-крестцового отдела позвоночника» Никитин А.С., Гринь А.А.; Московский государственный медико-стоматологический университет им. А.И. Евдокимова; ГБУЗ «НИИ скорой помощи им. Н.В. Склифосовского ДЗМ», Москва (журнал «Нейрохирургия» № 3, 2017) [читать]
laesus-de-liro.livejournal.com
Нестабильность позвоночно-двигательного сегмента. Клиника Бобыря
Для определения нарушений, которые возникают в позвоночнике, было введено такое понятие, как позвоночно-двигательный сегмент. Он подразумевает под собой отдельный элемент или участок позвоночника, где были обнаружены нарушения.
В среднем один сегмент представляет собой соединение двух позвонков и межпозвонковый диск. В его состав также входят связки, мышцы и другие соединительные ткани. Следует отметить, что особое значение придается работе межпозвонкового диска, так как он выполняет амортизирующую роль в случае различных нагрузок и ударов. Также отмечается, что сбоку от позвонков располагаются сосуды и нервные окончания. Вся двигательная активность позвоночника складывается из работ всех сегментов в совокупности.
К наиболее распространенным видам нарушений позвоночно-двигательного сегмента относятся нестабильность и разные виды блокад позвонков. Для состояния нестабильности характерным признаком является появление дополнительных объемов для движения. В результате чрезмерной активности позвонков может возникнуть болевое ощущение или произойти защемление нервных окончаний.
Блокада, наоборот, характеризуется резким уменьшением пространства для движения в данном сегменте, за счет увеличения объема в смежных отделах. Данное явление представляет собой закономерную реакцию позвоночника, которая позволяет в целом сохранить прежнюю двигательную активность. В целом оба случая представляют собой нестабильность позвоночно-двигательного сегмента.
Если рассматривать данный процесс с точки зрения механики, то нестабильность представляет собой повышенную двигательную активность позвонков относительно друг друга. Чрезмерное изменение положения может происходить в разных направлениях относительно смежных отделов.
Зачастую нестабильность сегментов может быть вызвана целым рядом причин. Среди наиболее распространенных причин может быть слабость мышечного аппарата или патологические процессы. Они происходят в межпозвонковом диске и расположенных рядом суставах. Также среди частых причин возникновения нестабильности позвонковых сегментов называют уменьшение размеров межпозвонкового диска. За счет истирания тканей его высота уменьшает, за счет чего падают амортизационные функции, и возникает повышение амплитуды движений позвонка, которые расположен выше. В случае данной ситуации больной получает S-образную деформацию позвоночника с дополнительной нагрузкой на мышечный аппарат и фасеточные суставы.
Иногда избежать серьезных проблем можно в случае хорошо развитого мышечного аппарата спины. Особенно важно, чтобы крепкими были глубокие мышцы. Благодаря их активности нестабильность позвоночно-двигательного сегмента может быть скомпенсирована.
Правда, несмотря на некоторую компенсацию, в результате длительного ощущения болевого синдрома у больного, происходит сокращение двигательной активности в целом. Это негативно сказывается на состоянии мышечного тонуса всего организма и, в конечном счете, ведет к прогрессированию нестабильности позвоночно-двигательного сегмента.
Специалисты отмечают, что люди, которые испытывают неприятные ощущения во время движения, подсознательно выбирают такое поведение, которое позволяет максимально избегать неприятных ощущений. В тех случаях, когда отсутствует своевременное лечение, у них складывает свой стереотип движения. Мышцы, не участвующие в активном процессе, со временем теряют тонус и становятся вялыми.
Следует отметить, что нестабильность позвонков в течение длительного времени ведет и к образованию наростов на позвоночном столбе. Они носят название остеофитов. Их основное предназначение – увеличить площадь нестабильного сегмента. В некоторых случаях остеофиты направлены внутрь позвоночника. В такой ситуации имеется предрасположенность к появлению спинального стеноза, компрессии спинного мозга и корешков, что является более серьезным заболеванием.
В целом нестабильность можно разделить на несколько видов:
- посттравматическая;
- дегенеративная;
- дисплатическая;
- послеоперационная.
Также имеются отличия в проявлении нестабильности в различных отделах позвоночника. По месту локализации ее подразделяют на шейную и поясничную. В особенно редких случаях встречается нестабильность сегментов грудного отдела.
Симптомы возникновения заболевания
Основные симптомы проявления нестабильности сегментов во многом зависят от того, в какой области они локализованы. Кроме того, большое влияние на ощущения человека оказывает степень воздействия на нервные окончания. Для нестабильности сегментов шейного отдела характерные болевые ощущения в шее. Они появляются в случае чрезмерного перенапряжения мышц, которое приводит к нарушению циркуляции крови в отделе позвоночника. В случае серьезной нестабильности мышечный тонус шеи теряется, и человек неспособен выполнять даже средние физические нагрузки.
Если своевременно не принять меры для лечения нестабильности сегментов шейного отдела позвоночника, то может возникнуть стеноз, который приведет к нарушениям работы спинного мозга и нервных окончаний.
В результате запущения заболевания могут возникнуть различные осложнения:
- компрессия спинного мозга;
- кардиальный синдром;
- синдром позвоночной артерии;
- плечелопаточный периартрит;
- цервикалгия;
- радикулопатия и др.
Когда нестабильные области локализованы в поясничном отделе, чаще всего развивается спондилолистез. Его развитие происходит постепенно. Первоначальными признаками являются болевые ощущения в поясничной области. Их сила увеличивается при совершении наклонов тела. Очень часто боль иррадиирует в одну или обе ноги. Также характерными признаками являются ощущение слабости в ногах, болевой синдром в тазобедренной области, голенях, коленях. За счет спазма поясничных мышц значительно уменьшается двигательная активность человека. Сила проявления симптомов и их количество напрямую связана с нарушением в нервных окончаниях. Чем выше листез, тем сильнее возникают болевые ощущения у пациента. Когда происходит серьезная компрессия нервных окончаний, могут возникнуть такие явления, как частичные парезы, гипотрофия мышц, ухудшение чувствительности.
Способы диагностики заболевания
В качестве основного метода диагностирования нестабильности позвоночного сегмента можно назвать жалобы пациента, его историю болезни и первичный осмотр. Далее врач должен определить неврологический статус пациента, сделать необходимые исследования.
Для постановки точного диагноза, необходимо выявить наличие искривлений в позвоночнике. А также определить двигательную активность отдельных сегментов, наличие мышечных спазмов или блоков. Один из показаний является наличие болезненных ощущений при совершении определенных движений.
Для выявления степени заболевания применяется рентгенография. В отдельных случаях врач может использовать функциональные пробы. Если в случае наклона вперед или назад, на рентгенографии будет выявлено смещение позвонка на расстояние более -3 миллиметров, то врач ставит диагноз – нестабильность сегмента. Следует отметить, что данный метод диагностирования позволяет выявить нарушения только в костных тканях. Если проблема коснулась мышц, связок и других тканей, то более информативным будет применение томографии. Для качественной диагностики компрессии спинного мозга, нервного корешка, применяется метод МРТ.
В отдельных случаях, когда врач подозревает компрессию периферийных нервов, допускается проведение миелографии. Кроме того, могут быть назначены лабораторные анализы. Они направлены на выявление онкологических проблем и различных инфекций.
Проведение качественной диагностики является залогом успешного лечения заболевания.
Основные методы лечения
В зависимости от результатов диагностики и степени заболевания, врач назначает лечение. В целом можно выделить два вида: консервативное и оперативное.
На ранних стадиях заболевания основное лечение направлено на уменьшение болевых ощущений и проведение комплекса лечебной физкультуры. Его основная задача – укрепление мышечного корсета, снятие спазма и остановка дальнейшего развития болезни.
В случае выраженных проявлений нестабильности, врач назначает ношение корсета на срок от нескольких месяцев. В комплексе с ним требуется выполнение упражнений ЛФК, которые направлены на укрепление мышц и поддержания их тонуса. Благодаря корсету и умеренным нагрузкам, активность в нестабильной области будет ограничена, а общее состояние организма улучшиться. В результате чего функции позвоночника могут быть восстановлены.
В отдельных случаях может быть назначено оперативное вмешательство, направленное на фиксацию нестабильного сегмента. В таком случае большое влияние оказывает ранняя реабилитация, так как утраченная функция ложится на соседние участки позвоночника. Чем раньше она будет начата, тем быстрее будут восстановлены функции позвоночных сегментов и укреплен мышечный корсет.
www.spina.ru

