Люмбализация s1 – Люмбализация s1 позвонка: причины и лечение патологии
Люмбализация S1 позвонка (полная и неполная): причины, симптомы, лечение
В норме крестец представляет собой единую костную структуру. Однако в некоторых случаях первый крестцовый позвонок утрачивает связь со вторым, в результате чего формируется патологический сустав.
Общие сведения
Крестец — массивная нижняя часть позвоночного столба, состоящая из соединенных прочной соединительной тканью позвонков. Функции крестца крайне важны: именно к нему прикрепляются мышцы, которые поддерживают прямое положение тела человека. К тому же к крестцу крепятся кости таза.
В детстве и подростковом возрасте позвонки, формирующие крестец, еще не соединены между собой. Сращивание их начинается в 13-14 лет и заканчивается к 20 годам. Иногда один крестцовый позвонок не срастается с остальными. Это процесс носит название люмбализация. В результате формируется дополнительный сустав. Люмбализация сопровождается острыми болями, которые возникают во время физических нагрузок или спонтанно. К тому же последствием люмбализации может стать сколиоз.
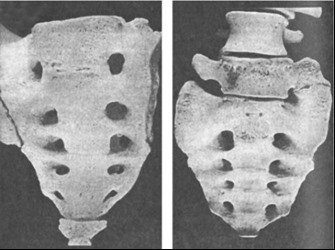
Слева — фото нормального крестца. Все формирующие его позвонки составляют единое анатомическое образование. Справа — крестец, в котором верхний позвонок отделен от остальных
Причины
Ученым не удалось точно определить, по каким причинам в крестце может сформироваться дополнительный сустав. Однако описаны факторы, которые могут стать причиной развития патологии:
- нарушение окостенения крестца происходит из-за того, что мать во время беременности перенесла инфекционные заболевания, например, корь или краснуху;
- генетическая предрасположенность. Обнаружено, что склонность к люмбализации передается по наследству;
- злоупотребление матерью алкоголем и наркотическими препаратами во время беременности;
- сильные стрессы и потрясения, перенесенные матерью в первые месяцы беременности;
- возраст матери более 30 лет;
- многоплодная беременность;
- наличие у матери заболеваний эндокринной системы (сахарный диабет, гипер- или гипотиреоз и т.д.).
Таким образом, основная роль в развитии люмбализации принадлежит внешним факторам, которые могут оказать воздействие на плод во время внутриутробного развития. Особую опасность представляет первый триместр, когда происходит закладка важнейших систем органов, в том числе и скелета.
Симптомы
В ряде случаев патология протекает без каких-либо ощутимых симптомов. Поэтому лишний позвонок у многих пациентов выявляется случайно во время рентгенологического обследования или при проведении МРТ. Нередко люмбализация s1 выявляется у пациентов старше 40 лет: в это время начинается старение организма, в результате чего хрящевая ткань теряет свою упругость.
Однако иногда люмбализация становится причиной выраженных болей в спине. Обычно боль усиливается при физических нагрузках, а также при подъеме по лестнице. Другим симптомом, указывающим на наличие патологии, является выраженное искривление позвоночника, отмечающееся примерно у 60% пациентов с люмбализацией.
Симптомы люмбализации зависят от формы патологии:
- поясничная. Боль ощущается преимущественно в области поясницы, иррадиируя в другие отделы позвоночника. Болевые ощущения могут купироваться приемом обезболивающих и противовоспалительных лекарственных препаратов. В случае травмы крестца позвонок смещается, в результате чего усиливается дискомфорт в области дополнительного позвонка;
- седалищная. Возникает в том случае, если патологический процесс затрагивает седалищный нерв. В этом случае боль распространяется на ягодицу. Седалищная форма люмбализации нередко сопровождается нарушением чувствительности кожи в области поясницы, бедер и в ягодичной области. Другим характерным симптомом седалищной формы люмбализации является невозможность поднять вверх прямую ногу из положения «лежа на спине».
Люмбализация может осложняться корешковым синдромом: комплексом проявлений, развивающихся в результате сдавливания нервных окончаний нервов, отходящих от спинного мозга. Корешковый синдром характеризуется резкой, стреляющей болью в пораженной области (люмбаго). Болевые ощущения при корешковом синдроме могут принимать хронический характер, усиливаясь во время обострений и стихая при рецидивах.
Формы
Выделяют две формы люмбализации:
- полная люмбализация. Первый позвонок крестца полностью теряет связь с остальными позвонками, формируя дополнительную анатомическую структуру. На рентгенологических снимках «отделившийся» от крестца позвонок выглядит как позвонок поясничного отдела позвоночника;
- неполная люмбализация. Частично первый позвонок связан с крестцом. При этой форме люмбализации со временем может быть утрачена подвижность поясничного отдела, что связано с появлением костных разрастаний.
По морфологии отделившегося от крестца позвонка выделяют две формы люмбализации:
- односторонняя. При этом позвонок имеет признаки и первого крестцового, и пятого поясничного;
- двусторонняя. Отделившийся позвонок по форме похож либо на первый крестцовый, либо на пятый поясничный.
Стреляющие боли в пояснично-крестцовом отделе в сочетании с искривлением позвоночника и ограничением подвижности могут сигнализировать о люмбализации s1
Диагностика
Для постановки диагноза необходимо пройти ряд обследований:
- внешний осмотр. Врачу необходимо определить, имеется ли в области поясницы лордоз, сопутствующий люмбализации. Также важно определить, имеются ли ограничения движений в поясничной области;
- рентгенологическое исследование. Этот метод является наиболее точным. Для постановки диагноза необходимо сделать снимок в двух проекциях;
- СКТ, МРТ. Эти методы требуются для выявления поражения мягких тканей, окружающих позвоночный столб.
Читайте также:
Последствия
Наличие дополнительного крестцового позвонка вызывает следующие последствия:
- поясница становится менее подвижной, в результате чего движения человека делаются скованными;
- крестец смещается кзади, что сказывается на осанке и приводит к развитию лордоза;
- центр тяжести тела изменяется.
Одним из важнейших следствий люмбализации является синдром «соскальзывания»: когда пациент пытается поднять тяжелый предмет, дополнительный позвонок «соскальзывает», а его отростки давят на крестец и на отходящие от спинного мозга нервы. В результате возникает приступ сильной боли в пояснично-крестцовой области.
Лечение
Для лечения люмбализации применяются обезболивающие препараты, а также нестероидные противовоспалительные средства (Ибупрофен, Кетопрофен). Дополнительно могут назначаться миорелаксанты и витамины группы В. Важно помнить, что подбирать лекарственные средства может только врач, учитывая клиническую картину и состояние здоровья пациента. Самолечение при заболеваниях позвоночника недопустимо.
В случае, если патология сопровождается нарушениями осанки, может быть рекомендовано ношение ортопедического корсета: с зафиксированным позвоночником пациенту значительно проще двигаться, не испытывая при этом боли.
Применяются методы физиотерапии: массаж, магнитотерапия, иглорефлексотерапия. Физиотерапия позволяет улучшить регенеративные процессы в пораженной области, способствует усилению клеточного метаболизма, а также помогает избавиться от болевых ощущений.
При люмбализации крайне важна лечебная физкультура. Комплекс упражнений должен подбирать врач-ортопед: пациенту важно отказаться от повышенных нагрузок, прыжков (особенно с высоты), а также резкого сгибания и разгибания спины. Допустимы повороты туловища с небольшой амплитудой, плавные наклоны, а также щадящие упражнения для спины, позволяющие укрепить мышечный корсет.
При выраженном болевом синдроме может быть рекомендовано хирургическое вмешательство. Врач закрепляет дополнительный позвонок, что позволяет предотвратить его последующее смещение. Позвонок фиксируется к крестцовой кости при помощи искусственного межпозвоночного диска.

Регулярные занятия лечебной гимнастикой при люмбализации s1 позволяют полностью избавиться от вызванного патологией дискомфорта. Важно, чтобы комплекс упражнений подбирал специалист по ЛФК. В противном случае есть риск причинить своему здоровью серьезный вред
Профилактика
Люмбализация — врожденное состояние. Поэтому приведенные ниже рекомендации направлены на предотвращение болевого синдрома и облегчение состояния пациента.
При наличии дополнительного позвонка в области крестца рекомендуется:
- отказ от вредных привычек;
- регулярные физические нагрузки. Заниматься спортом следует аккуратно, категорически запрещены подъем тяжестей и прыжки с высоты. Оптимальным решением будут занятия лечебной физкультурой с использованием комплекса упражнений, разработанного врачом-ортопедом;
- для профилактики развития люмбализации и других дефектов развития у плода в период беременности следует соблюдать все рекомендации врачей: не принимать медикаменты, способные оказывать влияние на ребенка, соблюдать диету, не посещать людные места в период сезонных эпидемий.
Люмбализация s1 позвонка — патология, обусловленная формированием сустава между крестцом и первым крестцовым позвонком. Люмбализация может снижать качество жизни пациента: она приводит к приступам боли, возникающим как во время нагрузок, так и спонтанно. Полностью избавиться от патологии можно только путем хирургического вмешательства. Однако, если вовремя обратиться к врачу и соблюдать его рекомендации, а также регулярно заниматься лечебной физкультурой, можно свести дискомфорт к минимуму.
spina.guru
Люмбализация s1 позвонка – что это такое и как лечится
Люмбализация – врожденное изменение позвоночника, приводящее к появлению дополнительного поясничного позвонка. Люмбализация s1 позвонка заключается в образовании нового позвонка из первого крестцового. Новый элемент может быть частично связан с крестцом либо образовывать отдельный позвонок L6, который начинает относиться к поясничной области. Данная патология зачастую является врожденной, диагностируется случайно на рентгеновском снимке, и без своевременного лечения может привести к серьезным последствиям.
Люмбализация позвоночника довольно редкое заболевание, проявляющееся в 2-3% случаев всех пациентов, обратившихся с болью в пояснице. Изредка подобные изменения не вызывают у человека никаких симптомов и заболевание не выявляется в течение всей жизни.
Анатомические особенности
Крестец – последний соединяющий элемент позвоночника с тазом, претерпевающий на себе большие нагрузки каждый день. Все позвонки крестца в стандартном состоянии не двигаются, и связанны между собой специальной соединительной тканью: синдесмозами, по структуре схожими с межпозвоночными дисками, но отличающимися более прочным составом. Особое строение данного отдела дает возможность поддерживать последующие элементы позвоночника.
Люмбализация это появление отдельной части крестца в ходе развития позвоночника при несрастании верхней части крестцового позвоночника с соседними частями.

Длина отдела поясницы увеличивается, что при поднятии тяжелых вещей приводит к сдвигу новообразовавшейся части позвоночника. Люмбализация изменяет строение позвоночника, вызывая болевые ощущения и провоцируя появление сколиоза.
Классификация
В зависимости от формы образования и степени отделения от позвонка люмбализация имеет два типа:
- Неполная люмбализация s1 позвонка, приводящая к появлению разрывов отдельных сегментов позвонка, сохраняя при этом связь между верхней частью крестца с остальным позвоночником. Заболевание развивается с появлением болевой симптоматики и частичным обездвиживанием поясничного отдела.
- Полное отделение провоцирует деформационные процессы в верхнем отделе крестца, приводящие к появлению полностью автономного элемента, относящегося к отделу поясницы.
В процессе прогресса заболевания проявляются следующие виды анатомических изменений:
- Одностороннее отделение – разрыв одной стороны сегмента;
- Двухстороннее отделение – полноценное отсоединение позвонка, становящегося схожим с первым позвонок крестца или крайним элементом отдела поясницы.
Важно своевременно выявит развитие патологии, поскольку люмбализация позвонка может привести к началу развития спондилеза – появление костных разрастаний вокруг суставных отростков. Локализация заболевания может быть двух видов:
- Поясничная форма: болевые симптомы проявляются вдоль столба позвоночника и области поясницы. Зачастую боли ноющего характера, избавиться от которых можно простым приемом средств снимающих воспаление: Деклофенак, Найз. При дополнительной травме с такой патологией возникают острые боли – люмбаго. К подобным ощущениям приводит давление остистого отростка L5 и S1 вследствие сдвига с места анатомического положения.
- Седалищная форма отличается распространением боли на ноги и в ягодичную зону. Главной причиной подобного проявления заболевания является пережатие седалищного нерва, выходящего из области малого таза в ягодицы, действуя на ноги. Изредка боль сопровождается изменением чувствительности кожных покровов в области бедра или пояса.
Редко боль проявляется в пояснице при выполнении прыжка с согнутыми коленями на пятки.
В таком положении крестец воздействует на поясничную область. При образовании дополнительного сегмента длина позвоночника увеличивается, уменьшается свободное пространство, вследствие чего возрастает возможность сдавливания корешков нервов мягкими тканями. Появления болевых ощущений заставляет больного ограничивать свои движения вперед-назад и в боковой плоскости. Во многих случаях подобное заболевание не проявляется в виде клинических симптомов, поэтому не требует лечебной терапии.Причины
Чтобы знать, при каких аномалиях имеется 6 поясничных позвонков, необходимо рассмотреть возможные аспекты, влияющие на развитие данного заболевания:
- Наследственность;
- Влияние интоксикаций и инфекций в течение развития плода;
- Злоупотребление противозачаточными средствами;
- Заболевания гинекологического характера у беременной женщины;
- Наличие различных вредных привычек, в том числе и употребление алкоголя в период беременности.
Для избегания проявления подобных патологий у будущего ребенка следует более ответственно подходить к планированию потомства.
Симптоматика
Часто развитие патологии проходит без проявления заметных симптомов, но в сложных случаях возникают следующие признаки заболевания:
- Болевой синдром в области поясницы. Симптомы проявляются у людей, не достигших 30 лет, при всевозможных физических нагрузках позвоночника: при изгибе спины, неудачно выполненном прыжке, поднятии тяжелых предметов. Люмбализация s1 позвоночника проявляется также в болевом дискомфорте в положении стоя и облегчении после принятия положения лежа.
- Появление в поясничном лордозе уплотнения. При пальпации обнаруживаются заметные увеличения отростков позвоночника сбоку. Движения в данной области ограничиваются, а при прощупывании у пациента появляется острая боль.
- В лежачем положении у больного проявляются сильные боли при попытках поднять нижнюю конечность. Такой симптом зачастую характеризуется болями в ягодицах, а связан с пережатием седалищного нерва отростками S1 или L5.
- Патологическое изменение позвоночника может сопровождаться другими заболеваниями: остеохондроз, сколиоз и т. д.
- Часто перед появлением болей чувствуется онемение в области крестца.
- Могут проявляться другие заметные симптомы: нестандартная походка, изменения центра тяжести, смещение оси позвоночника.

Диагностика
Если имеются предпосылки или симптомы, указывающие на возможность проявления патологии, пациенту назначают ряд необходимых исследований:
- Для выявления лордоза назначается внешний осмотр;
- Проведение различных упражнений (подъем по лестнице, прыжки) для фиксации врачом возможного ограничения движения;
- Рентгенография в двух плоскостях позволяет обнаружить аномалии позвонка в пояснице;
- Проведение МРТ и КТ позволяет определить состояние соседних позвонков и тканей для постановки заключительного диагноза.

Лечение
В зависимости от степени выраженности признаков заболевания назначается соответствующее лечение. Высокая подвижность позвонка S1 провоцирует сильные боли. Лечение заключается в фиксации дополнительного позвонка в районе крестца с вставкой искусственного диска между ним и соседними позвонками. Во всех других ситуациях актуально консервативное симптоматическое лечение. Для снятия дискомфорта и облегчения болевой симптоматики, связанной с деформацией позвоночника, используют такие методы терапии:
- Лечебная физкультура и упражнения. Занятия плаваньем и лечебный массаж способствуют улучшению самочувствия пациента. Ликвидация спазмов в мышцах, вызывающих болевые ощущения — основная цель терапии.
- Принятие нестероидных средств, снимающих воспаление. Важное помнить, что самолечение подобными препаратами по советам знакомых и интернета могут вызвать ухудшение здоровья. Врач-ортопед на консультации назначит курс препаратов, учитывая физические особенности каждого пациента индивидуально. Благодаря применению таких средств снизятся боли, улучшится общее состояние больного.
- Препараты, содержащие витамин В (медикаменты, мази), способствуют ускорению кровообращения в организме. Подобные средства также улучшают обмен веществ и избавляют от спазмов в мышцах крестцово-поясничного отдела.
- Локальная блокада места поражения. К этой категории относятся обезболивающие уколы (в основном новокаином) и электрофорез. Местное воздействие значительно снижает степень болевого синдрома.
- Иглорефлексотерапия. Воздействие на особые точки на теле человека поможет снять напряжение с позвоночника, снизить боль и спазмы мышц. Подобная процедура может навредить пациенту, поэтому ее проведение должно быть обязательно согласовано с врачом.
- Применение специальных поясов и корсетов хорошо помогает в профилактике болевого синдрома, особенно при физических нагрузках, ходьбе или беге.
- Посещение санаториев и профилакториев. Подобные заведения имеют полный комплекс процедур эффективного лечения: бальнеотерапия, занятия спортом и многое другое.
- В процессе терапии запрещено нагружать позвоночник, поднимать тяжелые предметы, длительно выполнять работу статического характера. После консультации с врачом разрешается заниматься лечебной физкультурой. Спальное место рекомендуется оборудовать ортопедическим матрасом.
Осложнения
Несвоевременное лечение такой патологии может привести к серьезным последствиям:
- Появление остеохондроза. Данное заболевание может существенно сократить двигательную активность, а в итоге привести к инвалидности.
- Передавливание между позвонками нервных окончаний приводит к болевым ощущениям, которые самостоятельно побороть можно только временно.
- Кислородное голодание за счет уменьшения объема легких.
Профилактика
Предотвратить подобное заболевание невозможно, поскольку оно появляется еще перед рождением. Однако если знать, что такое люмбализация s1 позвонка, и какие меры профилактики возможны, можно исключить негативное воздействие на плод во время беременности, что снизит вероятность патологии в будущем:
- Правильный образ жизни перед зачатием ребенка и во время беременности;
- Избегайте длительного пребывания в помещениях, где окрашенные поверхности выделяют канцерогенные вещества;
- Следите за положением тела и избегайте длительных статических поз;
- Сидение в мягких креслах или на жестких стульях может спровоцировать статическую нагрузку на отсеченный позвонок и крестец, что приводит к сдвигу сегмента позвонка.

В основном имеющаяся патология не несет угрозы жизни человека, но при появлении симптомов, указывающих на прогрессирование заболевания, необходимо своевременно обратиться за помощью к специалисту.
sustavi.guru
Люмбализация s1 позвонка – классификация, причины, лечение и ЛФК
Существует множество причин, вызывающих боль в пояснично – крестцовой области. Самая распространенная из них – остеохондроз. Однако встречаются и достаточно редкие патологии, которые не сразу диагностируются, но доставляют человеку немало болезненных ощущений. Одной из них является люмбализация S1 позвонка, о которой мы сегодня и побеседуем.


Объясняем термин
Наверняка из курса школьной анатомии вы помните, что поясничный и крестцовый отдел позвоночника содержат по 5 позвонков. Поясничные позвонки в медицине обозначаются латинскими буквами L1 — L5, крестцовые, соответственно, S1 — S5, где цифра соответствует «номеру» позвонка, если считать от первого шейного (С1).
При люмбализации S1 происходит следующее:- Первый позвонок S1 теряет связь с остальными позвонками крестца;
- Из свободного S1 формируется дополнительный поясничный позвонок L6, являющийся аномалией.
Люмбализацию следует отличать от сакрализации – состояния, когда 5 поясничный позвонок срастается с 1 крестцовым. Интересно, что в древности людей с сакрализацией позвонков считали наделенными особым божественным даром. Но в последствии наука доказала, что ничего сверхъестественного в патологии нет.


Люмбализация встречается нечасто: среди пациентов, жалующихся на боли в пояснице, на долю этого диагноза выпадает чуть более 2%.
Рассуждаем о причинах
Точные причины болезни не установлены. Чаще люмбализация S1 является врожденной и может долгое время никак себя не проявлять.
Предположительно, болезнь провоцируют следующие факторы:

- Инфекции и интоксикация эмбриона;
- Наследственный фактор;
- Употребление алкоголя, курение во время беременности;
- Длительный прием противозачаточных препаратов;
- Гинекологические болезни, не вылеченные до наступления беременности.
Выявляют заболевание с помощью рентген – диагностики, когда пациент обращается к врачу по поводу болей в пояснице.
Мнение экспертаБоли и хруст в спине и суставах со временем могут привести к страшным последствиям – локальное или полное ограничение движений в суставе и позвоночнике вплоть до инвалидности. Люди, наученные горьким опытом, чтобы вылечить суставы пользуются натуральным средством, которое рекомендует ортопед Бубновский…Читать подробнее»
Классификация и виды
В зависимости от того, как отделен первый крестцовый позвонок, выделяют:- Полную люмбализацию, когда S1 никак не связан с другими позвонками крестца и представляет отдельное анатомическое образование. Полная люмбализация на снимке – это 6 полноценных позвонков поясничного отдела.
- Неполная люмбализация, когда первый позвонок присоединен к пояснице частично, и связь с крестцом не утеряна. При этом виде патологии со временем ограничивается подвижность поясницы, в связи с формированием костных разрастаний, наблюдаются явления спондилеза.


Анатомическая классификация
По анатомическим особенностям люмбализация бывает:- Двусторонняя. Аномальный S1 полностью идентичен с последним позвонком поясницы или первым крестцовым.
- Односторонняя. С одной стороны S1 похож ни первый крестцовый, с другой – на 5 поясничный позвонок.
Классификация по болевым признакам
В зависимости от того, в какой области больше проявляется болевой синдром, патология бывает:- Поясничная.
- Седалищная.
Дополнительно болезнь классифицируется на хрящевую, костную и суставную формы.
Клинические симптомы
Болезнь может никак не проявлять себя, и совсем не беспокоить пациента. В этих случаях патология может остаться не диагностированной. Однако поднятие тяжестей, активные физические упражнения могут провоцировать появление острых болевых ощущений. При поясничной форме они возникают в пояснице, при седалищной – отдают в ягодицы и нижнюю конечность.
Неполная форма болезни характерна ограничением подвижности, патологическими изменениями лордоза – уплощением, усилением. Осложнением болезни может быть спондилез, сколиоз, может нарушаться кожная чувствительность в больной области.
Немного о секретахВы когда-нибудь испытывали постоянные боли в спине и суставах? Судя по тому, что вы читаете эту статью – с остеохондрозом, артрозом и артритом вы уже знакомы лично. Наверняка Вы перепробовали кучу лекарств, кремов, мазей, уколов, врачей и, судя по всему – ничего из вышеперечисленного вам так и не помогло… И этому есть объяснение: фармацевтам просто не выгодно продавать работающее средство, так как они лишатся клиентов! Тем не менее китайская медицина тысячелетиями знает рецепт избавления от данных заболеваний, и он прост и понятен.Читать подробнее»
Лечебная тактика
При выявлении диагноза участковый врач направляет пациента к вертебрологу или ортопеду, т. к. лечение заболевания находится в их компетенции. Если пациент молод, его ставят на диспансерный учет, чтобы не допустить развития осложнений и своевременно их предотвратить.

Медикаментозное лечение предполагает назначение нестероидных противовоспалительных средств, анальгетиков, миорелаксантов. Для коррекции осанки рекомендуют ношение ортеза (корсета). Размер и длительность пребывания в корсете определяет доктор.
В лечебном комплексе патологии широко используют различные физиотерапевтические методы – иглорефлексотерапию, магнитотерапию, электрофорез, парафиновые аппликации, расслабляющий массаж.
Особое значение имеет лечебная физкультура. При люмбализации она необходима, но имеет свои особенности. Т.к. пациенту противопоказаны физические нагрузки, лечебные упражнения выполняют в щадящем режиме, полностью, исключая активные прыжки, разгибания спины, резкие подъемы конечностей.
Оптимальное исходное положение для занятий лечебными упражнениями – лежа на полу, с согнутыми коленями, стопы остаются на полу. В положении стоя допускаются небольшие повороты туловища с небольшой амплитудой, легкие наклоны вперед. Мы советуем пациентам не приступать к лечебной физкультуре самостоятельно, а пройти обучение у любого инструктора ЛФК поликлинике или больнице.


Как забыть о болях в спине и суставах?
Мы все знаем, что такое боль и дискомфорт. Артрозы, артриты, остеохондроз и боли в спине серьезно портят жизнь, ограничивая в обычных действиях – невозможно поднять руку, ступить на ногу, подняться с постели.
Особенно сильно эти проблемы начинают проявлять себя после 45 лет. Когда один на один перед физической немощью, наступает паника и адски неприятно. Но этого не нужно бояться – нужно действовать! Каким средством нужно пользоваться и почему – рассказывает ведущий врач-ортопед Сергей Бубновский…Читать далее >>>
Автор:
 Матвеева Мария — Медицинский журналист. Медсестра первой категории
Матвеева Мария — Медицинский журналист. Медсестра первой категориив отделении травматологии и ортопедии
Вконтакте
Одноклассники
Если вам понравилась статья, оцените её: Загрузка…
Загрузка…Также советуем ознакомиться:
tvoypozvonok.ru
причины, симптомы, диагностика и лечение

Люмбализация – это врожденная аномалия, при которой первый крестцовый позвонок частично или полностью отделяется от крестца и «превращается» в дополнительный (шестой) поясничный позвонок. В ряде случаев никак не проявляется и остается недиагностированной. Пациенты могут предъявлять жалобы на боли в поясничной области и по ходу позвоночного столба или боли в ягодичной области, иррадиирующие по задней поверхности конечностей. Для подтверждения диагноза выполняется рентгенография. Лечение обычно консервативное: физиотерапия, ЛФК, массаж, корсетирование. В отдельных случаях выполняются операции. При отсутствии болей и вторичных патологических состояний (сколиоза, остеохондроза) лечение не требуется.
Общие сведения
Люмбализация – врожденный порок развития позвоночника, сопровождающийся формированием дополнительного поясничного позвонка, который образуется из верхнего крестцового позвонка, не сросшегося в единую кость с остальным крестцом. Частота возникновения неизвестна, поскольку люмбализация в ряде случаев протекает бессимптомно и не диагностируется. Люмбализация является причиной обращения к врачам примерно в 2% от общего числа случаев болей в спине. По данным некоторых исследователей, более чем у 60% подростков, страдающих диспластическим сколиозом, выявляются признаки люмбализации или сакрализации (противоположной патологии – сращения пятого поясничного позвонка с крестцом). Лечение люмбализации осуществляют врачи-вертебрологи и ортопеды.

Люмбализация
Причины люмбализации
Этиология точно не установлена. Специалисты в области ортопедии и травматологии предполагают, что причиной развития люмбализации могут стать инфекции и интоксикации в периоде внутриутробного развития (внутриутробные инфекции, токсикоз беременных и пр.). К числу факторов риска относят наследственную предрасположенность, возраст матери 30 лет и старше, злоупотребление алкоголем в первом триместре беременности, прием противозачаточных средств и гинекологические заболевания матери.
Патанатомия
Крестец – нижняя часть, «основание» позвоночного столба. Он принимает на себя нагрузку от верхних частей позвоночника и соединяется с костями таза, замыкая тазовое кольцо в его задней части. В норме все крестцовые позвонки неподвижно соединены между собой синдесмозами – участками соединительной ткани (более прочными и жесткими аналогами межпозвоночных дисков). Такое соединение позволяет обеспечивать надежную поддержку остальных частей позвоночного столба.
Примерно у 1% людей в процессе развития верхний крестцовый позвонок не сращивается с остальными, а образует отдельную кость – такая патология носит название люмбализации. Возможно как двухстороннее, так и одностороннее, как полное, так и частичное отделение. При полном отделении S6 представляет собой полноценный поясничный позвонок. При неполном отделении сохраняется частичная связь S6 с остальными крестцовыми позвонками, варианты строения могут различаться – от практически полного сращения до фиксации на небольшом участке.
В зависимости от характера анатомических изменений и особенностей влияния на динамическую и статическую функции позвоночника выделяют одностороннюю и двустороннюю люмбализацию. Как односторонняя, так и двусторонняя форма люмбализации может быть костной, хрящевой и суставной. Развитие болевого синдрома характерно только для суставной формы люмбализации, при других формах течение, как правило, бессимптомное.
При люмбализации ослабляется функциональность поясничного отдела, крестец смещается кзади, что приводит к перераспределению центра тяжести. При односторонней люмбализации нарушается вертикальная ось позвоночника, в результате чего развивается сколиоз. Из-за увеличения длины поясничного отдела при люмбализации возможно «соскальзывание» – сдвиг дополнительного поясничного позвонка во время поднятия тяжестей, сопровождающийся развитием болевого синдрома.
Нарушение оси позвоночного столба вследствие люмбализации становится причиной вторичных изменений в мягких тканях спины. Из-за увеличения нагрузки ухудшается кровоснабжение позвоночника. Давление шестого поясничного позвонка на крестец может становиться причиной развития седалищного синдрома. Из-за нарушения нормальной анатомической структуры нижнепоясничного и верхнекрестцового отдела при люмбализации возможно ущемление нервных корешков остистыми отростками S1 или L5.
Симптомы люмбализации
Обычно боли в спине при данной патологии появляются в молодом возрасте (20-25 лет). При этом многие пациенты с люмбализацией отмечают, что болевой синдром впервые возник остро, на фоне поднятия тяжестей, падения на выпрямленные ноги, прыжка или бокового прогиба туловища. Выделяют две клинические формы люмбализации: поясничную и седалищную.
При поясничной форме люмбализации пациентов беспокоят ноющие боли в пояснице и вдоль позвоночника. Возможен острый болевой приступ – люмбаго. Боль обычно исчезает после приема противовоспалительных средств (найза, диклофенака). Возобновление болевого синдрома, как правило, связано с дополнительной травматизацией: повышенной нагрузкой, поднятием тяжелого предмета, падением и т. д. Характерным признаком седалищной формы люмбализации является иррадиация боли в область ягодиц и нижние конечности. В некоторых случаях у больных люмбализацией выявляется нарушение кожной чувствительности в области бедра или поясницы. Причиной развития седалищной формы люмбализации является сдавление седалищного нерва.
При осмотре пациентов с люмбализацией выявляется увеличение или уплощение поясничного лордоза. Подвижность позвоночника в боковом и переднезаднем направлении обычно ограничена. При пальпации возникают умеренные или незначительные боли в нижних отделах позвоночника. Максимально болезненная точка определяется сбоку от V поясничного позвонка. Для седалищной формы люмбализации характерен положительный симптом Ласега (усиление боли в области ягодицы и по задней поверхности бедра при попытке поднять выпрямленную ногу в положении лежа на спине). Специфичным признаком люмбализации является боль в области поясницы, возникающая при прыжке на пятки в положении с согнутыми коленями. Кроме того, отмечается усиление боли в положении стоя и уменьшение в положении лежа, а также боль при спуске с лестницы, в то время как подъем не доставляет неприятных ощущений.
Диагностика
Для подтверждения диагноза люмбализация выполняется рентгенография позвоночника в двух проекциях. На рентгенограммах выявляется тень дополнительного позвонка в поясничном отделе. Высота нижнего поясничного позвонка уменьшена, остистый отросток укорочен. При односторонней люмбализации в прямой проекции с левой или с правой стороны определяется видимая щель в верхнем отделе крестца. В сомнительных случаях пациентов с люмбализацией направляют на МРТ или КТ позвоночника. При неврологических расстройствах назначают консультацию невролога. При подозрении на сколиоз проводят соответствующее рентгенологическое исследование с последующим описанием снимков по специальной методике.
Лечение люмбализации
При бессимптомном течении терапия не показана, при выявлении в детском и юношеском возрасте рекомендуется наблюдение для своевременного выявления сколиотической деформации позвоночника. Лечение требуется только при формировании сколиоза или при возникновении болевого синдрома. Обычно при люмбализации проводят консервативную терапию: массаж поясничной области, физиотерапевтические процедуры (электрофорез с новокаином, ультразвук, парафиновые аппликации), ЛФК, корсетирование. Больному с люмбализацией рекомендуют ограничить физические нагрузки, не поднимать тяжести и спать на жесткой постели.
Хирургическое лечение люмбализации показано при упорном болевом синдроме и неэффективности консервативной терапии. В ходе операции производится удаление увеличенных отростков V поясничного позвонка, а сам позвонок фиксируется при помощи костного трансплантата или металлоконструкции.
Прогноз и профилактика
Прогноз как при консервативном, так и при оперативном лечении благоприятный. При адекватной терапии, отсутствии вторичных изменений (раннего остеохондроза) и соблюдении рекомендаций врача трудоспособность при люмбализации полностью восстанавливается, однако противопоказания к выполнению тяжелого физического труда сохраняются на протяжении всей жизни пациента. Профилактика не разработана.
www.krasotaimedicina.ru
Как проявляется и лечится люмбализация S1 позвонка
Люмбализация S1 позвонка
В норме крестец представляет собой единую костную структуру. Однако в некоторых случаях первый крестцовый позвонок утрачивает связь со вторым, в результате чего формируется патологический сустав.
Общие сведения
Крестец — массивная нижняя часть позвоночного столба, состоящая из соединенных прочной соединительной тканью позвонков. Функции крестца крайне важны: именно к нему прикрепляются мышцы, которые поддерживают прямое положение тела человека. К тому же к крестцу крепятся кости таза.
В детстве и подростковом возрасте позвонки, формирующие крестец, еще не соединены между собой. Сращивание их начинается в 13-14 лет и заканчивается к 20 годам. Иногда один крестцовый позвонок не срастается с остальными. Это процесс носит название люмбализация. В результате формируется дополнительный сустав. Люмбализация сопровождается острыми болями, которые возникают во время физических нагрузок или спонтанно. К тому же последствием люмбализации может стать сколиоз.
Причины
Ученым не удалось точно определить, по каким причинам в крестце может сформироваться дополнительный сустав. Однако описаны факторы, которые могут стать причиной развития патологии:
- нарушение окостенения крестца происходит из-за того, что мать во время беременности перенесла инфекционные заболевания, например, корь или краснуху;
- генетическая предрасположенность. Обнаружено, что склонность к люмбализации передается по наследству;
- злоупотребление матерью алкоголем и наркотическими препаратами во время беременности;
- сильные стрессы и потрясения, перенесенные матерью в первые месяцы беременности;
- возраст матери более 30 лет;
- многоплодная беременность;
- наличие у матери заболеваний эндокринной системы (сахарный диабет, гипер- или гипотиреоз и т.д.).
Симптомы
В ряде случаев патология протекает без каких-либо ощутимых симптомов. Поэтому лишний позвонок у многих пациентов выявляется случайно во время рентгенологического обследования или при проведении МРТ. Нередко люмбализация s1 выявляется у пациентов старше 40 лет: в это время начинается старение организма, в результате чего хрящевая ткань теряет свою упругость.
Однако иногда люмбализация становится причиной выраженных болей в спине. Обычно боль усиливается при физических нагрузках, а также при подъеме по лестнице. Другим симптомом, указывающим на наличие патологии, является выраженное искривление позвоночника, отмечающееся примерно у 60% пациентов с люмбализацией.
Симптомы люмбализации зависят от формы патологии:
- поясничная. Боль ощущается преимущественно в области поясницы, иррадиируя в другие отделы позвоночника. Болевые ощущения могут купироваться приемом обезболивающих и противовоспалительных лекарственных препаратов. В случае травмы крестца позвонок смещается, в результате чего усиливается дискомфорт в области дополнительного позвонка;
- седалищная. Возникает в том случае, если патологический процесс затрагивает седалищный нерв. В этом случае боль распространяется на ягодицу. Седалищная форма люмбализации нередко сопровождается нарушением чувствительности кожи в области поясницы, бедер и в ягодичной области. Другим характерным симптомом седалищной формы люмбализации является невозможность поднять вверх прямую ногу из положения «лежа на спине».
Люмбализация может осложняться корешковым синдромом: комплексом проявлений, развивающихся в результате сдавливания нервных окончаний нервов, отходящих от спинного мозга. Корешковый синдром характеризуется резкой, стреляющей болью в пораженной области (люмбаго). Болевые ощущения при корешковом синдроме могут принимать хронический характер, усиливаясь во время обострений и стихая при рецидивах.
Формы
Выделяют две формы люмбализации:
- полная люмбализация. Первый позвонок крестца полностью теряет связь с остальными позвонками, формируя дополнительную анатомическую структуру. На рентгенологических снимках «отделившийся» от крестца позвонок выглядит как позвонок поясничного отдела позвоночника;
- неполная люмбализация. Частично первый позвонок связан с крестцом. При этой форме люмбализации со временем может быть утрачена подвижность поясничного отдела, что связано с появлением костных разрастаний.
По морфологии отделившегося от крестца позвонка выделяют две формы люмбализации:
- односторонняя. При этом позвонок имеет признаки и первого крестцового, и пятого поясничного;
- двусторонняя. Отделившийся позвонок по форме похож либо на первый крестцовый, либо на пятый поясничный.
Диагностика
Для постановки диагноза необходимо пройти ряд обследований:
- внешний осмотр. Врачу необходимо определить, имеется ли в области поясницы лордоз, сопутствующий люмбализации. Также важно определить, имеются ли ограничения движений в поясничной области;
- рентгенологическое исследование. Этот метод является наиболее точным. Для постановки диагноза необходимо сделать снимок в двух проекциях;
- СКТ, МРТ. Эти методы требуются для выявления поражения мягких тканей, окружающих позвоночный столб.

Последствия
Наличие дополнительного крестцового позвонка вызывает следующие последствия:
- поясница становится менее подвижной, в результате чего движения человека делаются скованными;
- крестец смещается кзади, что сказывается на осанке и приводит к развитию лордоза;
- центр тяжести тела изменяется.
Лечение
Для лечения люмбализации применяются обезболивающие препараты, а также нестероидные противовоспалительные средства (Ибупрофен, Кетопрофен). Дополнительно могут назначаться миорелаксанты и витамины группы В. Важно помнить, что подбирать лекарственные средства может только врач, учитывая клиническую картину и состояние здоровья пациента. Самолечение при заболеваниях позвоночника недопустимо.
В случае, если патология сопровождается нарушениями осанки, может быть рекомендовано ношение ортопедического корсета: с зафиксированным позвоночником пациенту значительно проще двигаться, не испытывая при этом боли.
Применяются методы физиотерапии: массаж, магнитотерапия, иглорефлексотерапия. Физиотерапия позволяет улучшить регенеративные процессы в пораженной области, способствует усилению клеточного метаболизма, а также помогает избавиться от болевых ощущений.
При люмбализации крайне важна лечебная физкультура. Комплекс упражнений должен подбирать врач-ортопед: пациенту важно отказаться от повышенных нагрузок, прыжков (особенно с высоты), а также резкого сгибания и разгибания спины. Допустимы повороты туловища с небольшой амплитудой, плавные наклоны, а также щадящие упражнения для спины, позволяющие укрепить мышечный корсет.
При выраженном болевом синдроме может быть рекомендовано хирургическое вмешательство. Врач закрепляет дополнительный позвонок, что позволяет предотвратить его последующее смещение. Позвонок фиксируется к крестцовой кости при помощи искусственного межпозвоночного диска.
Профилактика
Люмбализация — врожденное состояние. Поэтому приведенные ниже рекомендации направлены на предотвращение болевого синдрома и облегчение состояния пациента.
При наличии дополнительного позвонка в области крестца рекомендуется:
- отказ от вредных привычек;
- регулярные физические нагрузки. Заниматься спортом следует аккуратно, категорически запрещены подъем тяжестей и прыжки с высоты. Оптимальным решением будут занятия лечебной физкультурой с использованием комплекса упражнений, разработанного врачом-ортопедом;
- для профилактики развития люмбализации и других дефектов развития у плода в период беременности следует соблюдать все рекомендации врачей: не принимать медикаменты, способные оказывать влияние на ребенка, соблюдать диету, не посещать людные места в период сезонных эпидемий.
Люмбализация s1 позвонка — патология, обусловленная формированием сустава между крестцом и первым крестцовым позвонком. Люмбализация может снижать качество жизни пациента: она приводит к приступам боли, в
doctorsustav.ru
Люмбализация S1 позвонка – лишний позвонок в поясничном отделе
Среди аномалий развития позвоночного столба можно встретить патологию, затрагивающую его конечный отдел. В основном речь идет о сакрализации – сращении последнего поясничного и первого крестцового сегментов. Она выявляется в 10% рентгенологических исследований.
Но бывает и обратная ситуация, известная под названием люмбализации. Ее диагностируют у 3% пациентов, пришедших к врачу с жалобами на боли в спине. В этом случае поясничный отдел пополняется одним позвонком, который отщепляется от крестца. А людей, у которых выявлена подобная аномалия, беспокоят вопросы о ее происхождении, клинической картине и методах коррекции.
Общие сведения
Крестец представляет собой костную структуру, состоящую из пяти позвонков (S1–S5), сращенных между собой посредством неподвижного соединения – синостоза. Он является основой для всего позвоночного столба и образует заднюю стенку тазового кольца. Между крестцом и соседними позвонками (поясничными, копчиковыми) находятся соответствующие суставы.
Учитывая топографо-анатомические особенности крестца, ему приходится испытывать постоянную нагрузку, что связано с прямохождением и повседневной деятельностью человека. И недаром позвонки слились в одну кость – так увеличиваются прочность и функциональная стабильность этого отдела скелета.
Причины
Люмбализация является врожденной аномалией позвоночного столба. Поэтому причиной ее развития следует считать неблагоприятное воздействие на организм плода во внутриутробном периоде. А к факторам, способствующими несращению крестцовых позвонков, можно отнести следующие:
- Инфекционные заболевания.
- Интоксикации химическими и биологическими веществами.
- Употребление алкоголя, курение.
- Прием некоторых лекарств.
Такое внешнее влияние особенно опасно в первом триместре беременности, когда начинается закладка костной системы. Но оградиться от неблагоприятных факторов нужно на весь период вынашивания ребенка, ведь скелетная система продолжает созревать до самого рождения и даже после него. Существуют и немодифицируемые факторы, на которые сложно повлиять. Среди них важное значение имеет наследственная предрасположенность к аномалиям костно-суставного аппарата, а также возраст беременной (старше 30 лет).
Источник люмбализации находится еще во внутриутробном периоде развития ребенка – причиной аномальной структуры крестцовой кости становится неблагоприятное внешнее воздействие в сочетании с наследственной предрасположенностью.
Классификация
Люмбализация S1 позвонка, т. е. его отделение от крестца, имеет некоторые особенности, отраженные в классификации аномалии. В зависимости от степени отщепления, различают следующие виды патологии:
- Полная люмбализация – первый крестцовый позвонок полностью отделился от остальных, став дополнительным сегментом поясничного отдела (L6).
- Неполная люмбализация – позвонок S1 сохраняет некоторую связь с крестцом, так как разделение произошло не по всей площади контакта сегментов.
Сходный принцип положен в основу другой типологии, когда аномалию считают одно- или двусторонней. Первая разновидность, очевидно, подразумевает частичное отделение позвонка, а вторая – полное. Кроме того, при постановке диагноза необходимо учитывать строение нового сегмента: он может быть нормальным, т. е. не отличающимся от других, или дефектным – с несращением дужки (спондилолиз).
Симптомы
Во многих случаях люмбализация протекает бессимптомно, поэтому диагностируется лишь случайно – при прохождении обследования по поводу других заболеваний скелета, патологии тазовых органов или почек.
у некоторых пациентов аномалия все же сопровождается клиническими признаками, чаще всего дебютируя в молодом возрасте (до 30 лет). Провоцирующими факторами становится повышенная нагрузка на позвоночник: боль при поднятии тяжести, падения или прыжки на ноги, боковое сгибание туловища. При этом люмбализация протекает в двух клинических формах:
- Поясничная.
- Седалищная.
Первая характеризуется болевым синдромом с соответствующей локализацией. Острый приступ в виде прострела называется люмбаго. Боль настолько резкая, что застает пациентов врасплох, буквально не давая разогнуться или закончить какое-то движение. Если неприятные ощущения имеют ноющий характер, более глубокие и продолжительные, то говорят о люмбалгии. При образовании лишнего поясничного позвонка боль имеет специфические особенности – возникает во время прыжков на пятки при согнутых коленях или спуска с лестницы, а уменьшается или исчезает в положении лежа.
При седалищной форме боли распространяются в ягодицы и ноги – по ходу одноименного нерва – что в медицинских терминах соответствует люмбоишиалгии. Компрессия корешка сопровождается и другими симптомами:
- Онемение, покалывание, ползание «мурашек».
- Снижение поверхностной чувствительности.
- Изменение сухожильных рефлексов.
- Мышечная слабость.
Подобные признаки наблюдаются с одной или обеих сторон, охватывая ягодичную область, заднюю поверхность бедра и голени, вплоть до стопы – соответственно прохождению седалищного нерва.
При врачебном осмотре выявляются местные симптомы, свидетельствующие о поражении позвоночника. Заметно ограничение подвижности в поясничном отделе, сглаженность физиологического лордоза. Мышцы спины напряжены – они ощущаются под кожей в виде продольных валиков. Определяется болезненность при пальпации околопозвоночных точек, чаще в области L5. Седалищная форма характеризуется симптомом натяжения (Ласега): при поднятии прямой ноги из положения лежа на спине усиливаются боли в пояснице.
При люмбализации крестец наклоняется кзади, что приводит к неверному распределению нагрузки. Поэтому пациенты с должны помнить, что у них есть высокий риск дегенеративной патологии – остеохондроза, спондилоартроза, спондилеза. А односторонняя аномалия становится фактором дальнейшего развития сколиотической деформации позвоночника.
Люмбализация имеет много общего с другими заболеваниями позвоночника, поскольку сопровождается признаками корешкового и миотонического синдромов.
Дополнительная диагностика
Чтобы подтвердить предположение врача и уточнить характер аномалии крестцового отдела позвоночника, необходимо провести дополнительное обследование. Оно включает визуализационные методы:
- Рентгенографию.
- Компьютерную томографию.
- Магнитно-резонансную томографию.
Учитывая симптоматику патологии, пациенту требуется консультация смежных специалистов, прежде всего невролога.
Лечение
Как и другие аномалии позвоночника, люмбализация нуждается в коррекции. Бессимптомные формы не требуют лечения, дети и подростки нуждаются лишь в динамическом наблюдении с целью предотвращения сколиоза. А в манифестных случаях терапия включает консервативные и хирургические мероприятия.
Консервативное
В основном лечение люмбализации ограничивается консервативными мероприятиями. При явном болевом синдроме с признаками компрессии нервных корешков показаны следующие средства:
- Медикаменты (противовоспалительные, миорелаксанты, витамины).
- Физиопроцедуры (электро- и фонофорез, магнитотерапия, УВЧ, парафиновые аппликации).
- Массаж спины.
- Лечебная гимнастика.
- Ортопедическая коррекция (корсеты).
Пациентам противопоказано поднимать тяжелые предметы, следует ограничить физическую нагрузку, рекомендуют спать на жесткой кровати.
В большинстве случаев люмбализацию лечат консервативно, устраняя симптомы и предупреждая осложнения.
Хирургическое
При стойком болевом синдроме, не поддающимся консервативной коррекции, приходится прибегать к хирургическому лечению. Операция заключается в удалении суставных отростков S1 и его стабилизации (спондилодез костным трансплантатом или металлическими пластинами). Прогноз при люмбализации благоприятный – трудоспособность восстанавливается полностью, но тяжелая физическая работа таким пациентам противопоказана.
Люмбализация – это врожденная аномалия. В большинстве случаев она протекает бессимптомно, но может сопровождаться и крайне болезненными проявлениями, а также иметь неприятные последствия в будущем. Поэтому важное значение отводится ранней диагностике и активному лечению. А выполнение всех рекомендаций врача станет залогом успешного восстановления функциональных способностей.
moyskelet.ru
Люмбализация s1 позвонка: лечение аномалии позвоночника
4991 0
 Ученым на сегодняшний день известны практически все аномалии в строении скелета человека. Особое внимание уделяется важной части всего организма – позвоночнику, ведь от него зависит подвижность и дальнейшая жизнедеятельность.
Ученым на сегодняшний день известны практически все аномалии в строении скелета человека. Особое внимание уделяется важной части всего организма – позвоночнику, ведь от него зависит подвижность и дальнейшая жизнедеятельность.
Среди аномалий в строении позвоночника присутствует одна особенность, имеющая несколько затяжной характер проявления – люмбализация S1.
Что это, и как с ней поступить после выявления?
Содержание статьи
Характеристика аномалии
Нижняя часть позвоночника, принимающая на себя всю нагрузку опорно-двигательной системы, называется крестец. Состоит он из пяти позвонков, соединенных между собой синдесмозами –соединительная ткань более прочной структуры в отличие от аналогов межпозвоночных дисков.
Люмбализацией S1 называют такую аномалию, где верхний позвонок в крестце отделяется от остальных.
Такое отделение может происходить в разных проявлениях, вследствие чего у человека могут возникнуть отличительные симптомы и признаки.
Хотя эту аномалию можно и не выявить в течение всей жизни, поскольку характерных симптомов она не имеет. Представленная особенность строения позвоночника встречается у 1% всего населения планеты.
Если после отделения не происходят какие-либо дальнейшие изменения, возможно, осложняющие ситуацию, человек без соответствующего диагностирования не догадается о наличии у себя представленного заболевания.
Последствия отделения позвонка
Люмбализация позвоночника S1 не всегда проходит без последствий.
Часто специалисты, наблюдающие пациентов, жалующихся на боли в спине, определяют у них осложнения такого заболевания.
В качестве отрицательных последствий можно выделить следующие особенности:
- аномалия приводит к существенному ослаблению функциональности поясничного отдела;
- возможно смещение крестца сзади;
- в последствие отделения происходит перераспределение центра тяжести туловища;
- возникает искривление позвоночника.
Все перечисленные процессы носят необратимый характер и будут доставлять страдания человеку. Каждый раз при подъеме тяжести или принятии неудобного положения больной будет испытывать сильные боли.
Классификация представленной патологии
Как уже описывалось выше, люмбализация S1 имеет различные формы своего образования, так, характер отделения позвонка подразделяется на два вида:
- Полное отделение – в случае такого изменения верхний позвонок крестца представляет собой отдельный полноценный сегмент, который впоследствии относится к поясничному отделу.
- Неполное отделение – образуются «разрывы» некоторых частей с сохранением связи верхнего позвонка крестца с остальной частью. При таком проявлении течения заболевания больной испытывает частичную обездвиженность в поясничном отделе, а также сильные болевые ощущения.
Анатомические изменения также подразделяются на разновидности:
- одностороннее отделение – происходит только с одной стороны;
- двустороннее – происходит полное отделение, что представляет собой сходство с последним поясничным или с первым крестцовым позвонком.
При несвоевременном диагностировании патологии у больного возникает заболевание спондилез – костные разрастания вдоль суставных отростков.
Причины возникновения заболевания
 Что касается причин, то здесь можно несколько огорчить, поскольку от деятельности и образа жизни человека, возникновение патологии практически не зависит, ведь люмбализация – это врожденная аномалия.
Что касается причин, то здесь можно несколько огорчить, поскольку от деятельности и образа жизни человека, возникновение патологии практически не зависит, ведь люмбализация – это врожденная аномалия.
В качестве причин можно выделить такие немаловажные аспекты, отсутствие которых, возможно, не породило бы представленное заболевание.
К таким аспектам относятся:
- наследственность – основополагающий фактор возникновения патологии, к которому следует отнестись внимательнее;
- наличие инфекций и интоксикации в период развития эмбриона;
- употребление алкоголя и наличие прочих вредных привычек беременной женщиной;
- не увлекайтесь приемом противозачаточных средств, поскольку их химический состав может оказать такое неблагоприятное воздействие;
- наличие у беременной гинекологических заболеваний.
Планирование ребенка должно начинаться задолго до беременности, чтобы предотвратить подобные аномалии в развитии плода.
 При компрессионном переломе и некоторых других травмах опорные функции позвоночника восстановит вертебропластика.
При компрессионном переломе и некоторых других травмах опорные функции позвоночника восстановит вертебропластика.
Опасное и непредсказуемое заболевание остеонекроз может привести к самым печальным последствиям и полной инвалидности человека, если не было начато своевременное и качественное лечение.
Симптомы и диагностика заболевания
Болевые ощущения в поясничном отделе появляются только в случае защемления нерва, нарушения кровоснабжения и изменения в мягких тканях.
По локализации болевых ощущений специалисты выделяют две формы заболевания:
- Поясничная – эта форма характеризуется болевыми ощущениями в пояснице и вдоль всего позвоночника. Зачастую такие проявления ноющие и способны несколько уменьшиться после приема противовоспалительных препаратов. Если вдруг произошел ушиб крестца, вследствие чего произошло смещение отделившегося позвонка, боли преобразуются в острые с характерными прострелами.
- Седалищная – болевые ощущения «отдают» в ягодицу и ногу. Такие проявления возникают вследствие защемления нервного отростка.
Часто больной вместе с болевыми ощущениями испытывает нарушения чувствительности кожных покровов в области поясницы. При ущемлении нервного отростка возможны ограничения подвижности.
При наличии какого-либо из перечисленного симптома следует сразу же обратиться к врачу. Он определит причину их проявлений и назначит соответствующую диагностику.
В первую очередь пациента отправят на рентген, поскольку с помощью снимка можно диагностировать патологию и характер ее образования.
В случае же если специалист не увидит изменения на снимке, возможно, последует дополнительная диагностика МРТ.
Как лечить патологию?
Проявившиеся симптомы в виде болевых ощущений можно только несколько ослабить.
Например, принимать при необходимости обезболивающие и противовоспалительные препараты, назначение которых должно проходить лечащим врачом.
Помимо приема медикаментов больным, у которых диагностирована люмбализация s1 позвонка, назначается такое лечение:
- массаж поясничной области;
- лечебная физкультура;
- различные физиотерапевтические процедуры;
- в периоды обострения необходимо носить корсет;
- в особо серьезных случаях необходима операция.
Хирургическое вмешательство последует только после неудачного прохождения всех перечисленных способов устранения болевых ощущений.
Также операция назначается только в случае наблюдения обездвиженности человека в течение длительного времени.
Во время операции фиксируют отделенный позвонок с помощью пластин, а между ним и оставшейся частью крестца устанавливают дополнительный искусственный диск, дабы предотвратить его дальнейшее смещение, что приводит к возникновению осложнений.
Возможна ли профилактика аномалии
Профилактика представленной аномалии, по утверждению специалистов, невозможна, поскольку это врожденное заболевание. Но для осторожности женщина во время беременности должна соблюдать правильный образ жизни, не злоупотреблять алкоголем и прочими вредными привычками.
Также ей не следует находиться длительное время в помещениях с химическими парами от покрашенных изделий.
Если же у вас обнаружили люмбализацию S1, ни в коем случае не поднимайте тяжести и не подвергайте себя к какому-либо физическому труду.
С осторожностью относитесь к нахождению в одном положении в течение длительного времени. Не сидите на жестких стульях или в мягких креслах.
Такое положение провоцирует статическое давление на крестец и отсеченный позвонок, в результате чего может произойти смещение сегмента.
Патологии иногда не представляет угрозы для здоровья человека, но при ее выявлении следует в полной мере соблюдать рекомендации лечащего врача, дабы предотвратить осложнения, доставляющие боли и страдания.
osteocure.ru

