Хондроз если не лечить: Остеохондроз надо лечить не лекарствами, а движением | ЗДОРОВЬЕ: Медицина | ЗДОРОВЬЕ
Остеохондроз надо лечить не лекарствами, а движением | ЗДОРОВЬЕ: Медицина | ЗДОРОВЬЕ
Вставьте диск
По словам врачей, остеохондроз позвоночника – одна из самых частых причин временной нетрудоспособности наших граждан. До 70-80% населения страны страдают этим заболеванием, до 10% становятся инвалидами.
Главное, советуют врачи больным остеохондрозом, – ограничить физическую нагрузку, не поднимать более трёх килограммов. И пациенты соглашаются. Действительно, когда позвоночник и суставы «скрипят» и «ноют», какая уж тут нагрузка! Между тем Виктора ПОЛЯКОВА, завкафедрой медицинской реабилитации и спортивной медицины Самарского государственного медуниверситета, кандидата медицинских наук, доцента, некомпетентность многих врачей удивляет:
– Классические методы лечения остеохондроза (медикаментозная терапия, массаж, иглоукалывание, мануальная терапия и так далее), не спорю, полезны, но в остром и подостром периодах заболевания, – уверяет спортивный медик.
Главное в лечении остеохондроза, по мнению медика, – движение. Ведь основная функция позвоночника – опорно-двигательная. Поэтому восстановить её покоем невозможно в принципе. Даже при грыже позвоночника удаление одного из выпавших дисков – не решение проблемы: поражаются не только диски, но и мышцы, связки, сосуды, нервы, хрящи, кости. Воздействуя на больные зоны движением, мы восстанавливаем периферическое кровообращение, питание диска и суставов. А значит, восстанавливается полная работоспособность без каких-либо ограничений. Так что одновременно с разгрузкой позвоночника за счет ношения корсетов нужно создавать свой собственный «мышечный корсет», укрепляя глубокие мышцы позвоночника и освобождая сдавленные нервные корешки.
Не стой столбом
Правда, и в этом случае университетским специалистам часто приходится сталкиваться с многочисленными случаями обращения в клинику больных остеохондрозом, которые проходили реабилитацию в различных коммерческих медцентрах, где применяется методика «нагрузка через боль».
– Обращение людей в такие центры можно объяснить не только их безграмотностью. Человек готов на всё, чтобы избавиться от боли в спине, и он от кого-то слышал, что такие занятия кому-то помогли. Здесь больше удивляет намеренное введение людей в заблуждение – якобы помогут только упражнения на специальных тренажерах, стоимость занятий на которых, как водится, немаленькая.
Впрочем, каких-то особенно дорогостоящих тренажёров для укрепления позвоночного столба совсем не нужно. Опыт работы наших спортивных медиков доказал, что для этого годятся обыкновенные спортивные снаряды. Упражнения строго дозированы, и цель их в том, чтобы человек научился владеть собственным телом в координации с дыханием. Эти движения носят не тренировочный, а восстановительный характер.
Первые занятия желательно выполнять на специальном реабилитационном оборудовании, под руководством специалистов, по индивидуально составленной программе. А затем можно ходить в ближайший тренажёрный зал. Не смущайтесь под взглядами «качков» тягать «блины» весом 10, а не 50 килограммов и, расслабляя мышцы, трястись на наклонной доске. Культуристы к вашим странным телодвижениям постепенно привыкнут, а вы будете жить без болей в спине. Между прочим, врачи подметили, что упорные в своём стремлении к здоровью пациенты не только полностью восстанавливают физическую форму, но и приобретают психологическую устойчивость.
Советы специалиста
– Если собираетесь мыть пол, становитесь на колени, не стесняясь держаться за стул.
– Отмывая окна, не пытайтесь дотянуться до самого высокого края рамы – может произойти ущемление подключичной и позвоночной артерий и, как следствие, обморок.
– Готовясь поднять что-нибудь тяжелое, старайтесь не нагибаться вперёд. Надо просто присесть и приподнять груз. Но не на вытянутых руках, а максимально прижав руки к телу.
– Груз нужно распределять равномерно в обе руки. После подъёма груза не делайте резких движений.
– Садясь за руль, помните о правильном положении тела – все изгибы спины должны плотно прилегать к сиденью. Голова не должна выдаваться вперёд. Отправляясь в дальний путь наденьте шейный корсет.
Смотрите также:
«Чтобы вылечить остеохондроз нужно просто выкинуть Ваш старый позвоночник и установить новый из какого-нибудь металла или суперпрочного пластика»
Словосочетание «кабинет боли» в каждой отдельной голове рисует свою определенную картину. Впрочем, не тратьте энергию на воображение, в кабинете боли Больницы Медицинского Управления Делами Президента ни в коем случае не причиняют людям боль, ни физическую, ни душевную. Здесь ее снимают, если говорить профессионально – блокируют болевые ощущения, возникающие в нашем позвоночнике. Те, кого однажды «прихватило» и «скрутило» от боли понимают, как такое состояние способно переломить весь комфорт жизни, вплоть до того, что можно слечь и не встать. Здесь же поднимают на ноги. Впрочем, не все в мире позвонков так просто. Отчего болит спина, что такое остеохондроз и почему он есть у каждого? Все эти вопросы мы задали врачу-нейрохирургу Президентской клиники Владимиру Балковому в нашем занимательном интервью
Впрочем, не тратьте энергию на воображение, в кабинете боли Больницы Медицинского Управления Делами Президента ни в коем случае не причиняют людям боль, ни физическую, ни душевную. Здесь ее снимают, если говорить профессионально – блокируют болевые ощущения, возникающие в нашем позвоночнике. Те, кого однажды «прихватило» и «скрутило» от боли понимают, как такое состояние способно переломить весь комфорт жизни, вплоть до того, что можно слечь и не встать. Здесь же поднимают на ноги. Впрочем, не все в мире позвонков так просто. Отчего болит спина, что такое остеохондроз и почему он есть у каждого? Все эти вопросы мы задали врачу-нейрохирургу Президентской клиники Владимиру Балковому в нашем занимательном интервью
1. О ТОМ, ЧТО ПРОИСХОДИТ В «КАБИНЕТЕ БОЛИ»
– Владимир Владимирович, для начала расскажите, что такое «кабинет боли»?
В узком понимании это вот этот самый кабинет, где мы с вами сейчас разговариваем. Здесь мы принимаем пациентов, осматриваем, тестируем, выставляем диагноз и определяем показания и способы обезболивания. В широком понимании – это несколько специалистов разных медицинских специальностей, целая операционная со специальным (надо отметить,
Здесь мы принимаем пациентов, осматриваем, тестируем, выставляем диагноз и определяем показания и способы обезболивания. В широком понимании – это несколько специалистов разных медицинских специальностей, целая операционная со специальным (надо отметить,
– А врачи каких именно специальностей работают в вашем Центре?
Наш руководитель – это врач-анестезиолог, который об обезболивании знает всё. Я, как спинальный хирург, владею практически всеми методиками снятия болей, причиной которых является позвоночник. Врач-невролог, который умеет обезболивать таблетками, системами, уколами и т. д. Физиотерапевт, который знает какая интенсивность переменного тока или какой вид лечебной грязи более эффективно снимает боли в спине. У нас работает самый известный мануальный терапевт в городе, который может так «растянуть» ваши позвонки, что боли не будут беспокоить вас несколько месяцев. Около полугода мы тестируем методы нетрадиционной восточной медицины: так наш врач иглорефлексотерапевт прошёл специализацию в Ю. Корее и сейчас использует для обезболивания и акупунктуру, и акупрессуру, и Су-Джок.
д. Физиотерапевт, который знает какая интенсивность переменного тока или какой вид лечебной грязи более эффективно снимает боли в спине. У нас работает самый известный мануальный терапевт в городе, который может так «растянуть» ваши позвонки, что боли не будут беспокоить вас несколько месяцев. Около полугода мы тестируем методы нетрадиционной восточной медицины: так наш врач иглорефлексотерапевт прошёл специализацию в Ю. Корее и сейчас использует для обезболивания и акупунктуру, и акупрессуру, и Су-Джок.
– Вот вы всё время говорите: «обезболиваем», «обезболить», а что насчёт лечения?
А вот сейчас я вам открою один секрет (прим.авт. – совсем недавно в типографии БМЦ Балковым В. выпущена брошюра для пациентов, которая так и называется: «Секреты лечения позвоночника»): остеохондроз не лечится. Вообще. Ну вернее, в том понимании, как это представляют себе наши пациенты. Если вдаваться совсем уж в нюансы медицинской науки, то остеохондроз – это всего лишь три-четыре заболевания, с повреждением кости и хряща (
 авт. – «остео» – с греческого переводится как кость, а «хондр» – хрящ). У нас же в постсоветской медицине, остеохондрозом мы называем множество «болячек» позвоночника: те что на слуху у всех, это грыжи, протрузии, сколиозы, стенозы, смещения позвонков и прочее, и прочее. И как вы понимаете, чтобы вылечить все эти «болячки», нужно просто выкинуть старый позвоночник и установить новый из какого-нибудь металла или суперпрочного пластика. Кстати именно этим уже лет десять занимаются ортопеды: они уже давно поняли всю бесполезность лечения артроза и сейчас просто вырезают старый и больной сустав (коленный, тазобедренный, плечевой или локтевой) и вставляют человеку новый, из титана. Вот это настоящее лечение: когда не остаётся причины для боли. У нас же пока мы научились только заменять отдельные части позвоночника, скреплять его титановыми винтами или наоборот «растягивать» пластиковыми распорками. Но исключить полностью причину боли мы пока не в силах. Вот нам и остаётся временно обезболивать и объяснять пациенту, что единственным, действительно, лечением является ЛФК ( прим.
авт. – «остео» – с греческого переводится как кость, а «хондр» – хрящ). У нас же в постсоветской медицине, остеохондрозом мы называем множество «болячек» позвоночника: те что на слуху у всех, это грыжи, протрузии, сколиозы, стенозы, смещения позвонков и прочее, и прочее. И как вы понимаете, чтобы вылечить все эти «болячки», нужно просто выкинуть старый позвоночник и установить новый из какого-нибудь металла или суперпрочного пластика. Кстати именно этим уже лет десять занимаются ортопеды: они уже давно поняли всю бесполезность лечения артроза и сейчас просто вырезают старый и больной сустав (коленный, тазобедренный, плечевой или локтевой) и вставляют человеку новый, из титана. Вот это настоящее лечение: когда не остаётся причины для боли. У нас же пока мы научились только заменять отдельные части позвоночника, скреплять его титановыми винтами или наоборот «растягивать» пластиковыми распорками. Но исключить полностью причину боли мы пока не в силах. Вот нам и остаётся временно обезболивать и объяснять пациенту, что единственным, действительно, лечением является ЛФК ( прим. авт. – ЛФК – лечебная физкультура, которая проводится в отделении лечебной физической культуры и косметологии БМЦ УДП РК).
авт. – ЛФК – лечебная физкультура, которая проводится в отделении лечебной физической культуры и косметологии БМЦ УДП РК).
– То есть пациенту с острой болью в спине показано заниматься физической культурой?
Мы должны сделать все, чтобы пациент занялся физкультурой. Нам нужно его так подготовить, чтобы ему не было больно заниматься физическими упражнениями, иногда для этого приходится прибегать к крайним мерам – оперировать позвоночник. Но даже после серьёзной операции мы постоянно напоминаем пациенту, что его вовсе не вылечили, его временно обезболили, чтобы он начал лечиться, то есть начал ЛФК. И если пациент это осознаёт, то мы с ним встречаемся только… по праздникам ну или в тот период, когда ему надоест заниматься физкультурой.
– Хорошо, с чем вы сталкиваетесь в своей врачебной практике чаще всего?
Почти все Центры, Клиники, Кабинеты боли по всему миру занимаются одной очень сложной проблемой – хронической болью. На самом деле современная медицинская наука знает об этом понятии совсем немного, и каждое новое открытие в данной сфере переворачивает наше представление о боли с ног на голову. Совсем недавно была вручена Нобелевская премия за открытие так называемой «нейропластичности» нервной системы: если не вдаваться в подробности, то оказалось, что наш мозг иногда сам создаёт боль, а не «чувствует» её от какого-то органа. С тех пор значительно изменились способы терапии подобной боли, и мы наконец-то стали получать результаты: пациенты с так называемой «инкурабельной» (прим.автора – в данном случае очень хорошо подходит избитое выражение: «медицина здесь бессильна») болью стали возвращаться к нормальной жизни. Вот именно такой важной проблемой занимается и наш созданный центр. Но есть у нас и характерное отличие: наши пациенты в большинстве своём это молодые госслужащие, которым просто некогда болеть. Чаще всего обращаются пациенты, которым уже завтра надо быть на другом конце Республики или предстоит какое-нибудь важное совещание или встреча, и просто нет времени для «нормального» постепенного обезболивания.
На самом деле современная медицинская наука знает об этом понятии совсем немного, и каждое новое открытие в данной сфере переворачивает наше представление о боли с ног на голову. Совсем недавно была вручена Нобелевская премия за открытие так называемой «нейропластичности» нервной системы: если не вдаваться в подробности, то оказалось, что наш мозг иногда сам создаёт боль, а не «чувствует» её от какого-то органа. С тех пор значительно изменились способы терапии подобной боли, и мы наконец-то стали получать результаты: пациенты с так называемой «инкурабельной» (прим.автора – в данном случае очень хорошо подходит избитое выражение: «медицина здесь бессильна») болью стали возвращаться к нормальной жизни. Вот именно такой важной проблемой занимается и наш созданный центр. Но есть у нас и характерное отличие: наши пациенты в большинстве своём это молодые госслужащие, которым просто некогда болеть. Чаще всего обращаются пациенты, которым уже завтра надо быть на другом конце Республики или предстоит какое-нибудь важное совещание или встреча, и просто нет времени для «нормального» постепенного обезболивания.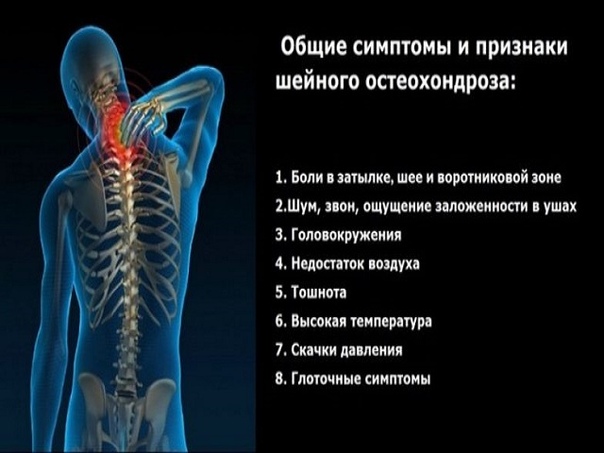 Приходится подстраиваться и под эту группу пациентов – статус больницы обязывает.
Приходится подстраиваться и под эту группу пациентов – статус больницы обязывает.
– Получается, что от возраста развитие остеохондроза не зависит?
Действительно, ещё пятнадцать-двадцать лет назад мы считали, что боли в пояснице это удел пациентов за пятьдесят. Сейчас всё изменилось: моим самым молодым пациентом, которому пришлось оперативным путём снимать боль, то есть удалять грыжу диска, был одиннадцатиклассник. Это «омоложение» патологии очень заинтересовало исследователей, и в 2003 году канадцы возможно обнаружили причину (во всяком случае, до сих пор эту теорию никто не опроверг): это, как ни странно, использование ходунков у маленьких деток. Как раз на конец восьмидесятых в Северной Америке пришёлся бум использования этого устройства, которое значительно облегчало жизнь родителям, но как оказалось, очень усложнило жизнь самих детей: ещё несформировавшийся позвоночник младенца, который оберегает природа и не позволяет ребёнку вставать до года, усаживают в ходунок и оставляют на несколько часов, с умилением наблюдая как деточка перебирает ножками по паркету. Нежные хрящики между мягкими косточками позвонков, извините, превращаются в кашу. В дальнейшем в десять-пятнадцать лет мы имеем больные диски, которые к двадцати годам нуждаются уже в операции. Вот такая вот история. И с 2010 года, после преодоления всех юридических проблем, эти ходунки официально запрещены к продаже в Канаде и некоторых штатах США.
Нежные хрящики между мягкими косточками позвонков, извините, превращаются в кашу. В дальнейшем в десять-пятнадцать лет мы имеем больные диски, которые к двадцати годам нуждаются уже в операции. Вот такая вот история. И с 2010 года, после преодоления всех юридических проблем, эти ходунки официально запрещены к продаже в Канаде и некоторых штатах США.
-В вашей практике были случаи, когда пациент приезжал к вам на коляске, а потом начинал ходить?
Такие «чудеса», к сожалению, пока нереальны. Ну если Вы, конечно, имеете в виду «парализованных» пациентов.
–А как же сцены из фильмов, когда людям удаётся снова встать на ноги?
Да-да, после пяти лет нахождения в коме… Такого не бывает. Единственное чудо, которое мы можем явить вашим читателям, это когда к нам привозят пациента на каталке, который не в состоянии даже пошевелиться в постели из-за острой боли, а после проведения одной из наших процедур, он встаёт и идёт домой, а на следующий день выходит на работу. Повторюсь, мы не занимаемся лечением. Центр боли – это только обезболивание. Временное обезболивание.
Повторюсь, мы не занимаемся лечением. Центр боли – это только обезболивание. Временное обезболивание.
– А поддерживать это состояние без боли пациент должен сам?
-Точно, только сам и только физкультурой. Обычно при выписке мы говорим: «мы сделали всё, чтобы Вы занялись лечением (ЛФК)». И от того, займётся пациент или нет, зависит частота наших встреч с ним: статистически доказано, что пациент, занимающийся ЛФК обращается за обезболиванием не чаще раза в полтора-два года, не занимающийся – каждые 3-5 месяцев. При этом каждая последующая анальгетическая процедура, к сожалению, всё менее эффективна.
О БУДНЯХ ВЕРТЕБРОЛОГА
-Насколько популярна вертебрология? (прим.авт.-направление медицины, которое изучает проблемы позвоночника)
Тут ещё одно несоответствие. Вы наверно заметили, что их у нас достаточно много, и обычно это свидетельствует о нерешённом вопросе в той или иной области медицинской науки. Также и в вертебрологии: на самом деле такого врача в государственном реестре мед. специальностей не существует. То есть нет врача, который может в полной мере помочь Вам с проблемами позвоночника; нет специальности, которая «знает всё» о позвоночнике, которая может и консервативно лечить, и использовать инвазивные методики, и оперировать, если это нужно. В нашем Центре мы стараемся воплотить эту идею: то есть если пациент пришёл к нам с болью в спине, мы можем ему предложить все имеющиеся в мировой практике способы обезболивания вплоть до сложнейших операций.
Также и в вертебрологии: на самом деле такого врача в государственном реестре мед. специальностей не существует. То есть нет врача, который может в полной мере помочь Вам с проблемами позвоночника; нет специальности, которая «знает всё» о позвоночнике, которая может и консервативно лечить, и использовать инвазивные методики, и оперировать, если это нужно. В нашем Центре мы стараемся воплотить эту идею: то есть если пациент пришёл к нам с болью в спине, мы можем ему предложить все имеющиеся в мировой практике способы обезболивания вплоть до сложнейших операций.
-Вас можно назвать вертебрологом?
У меня все зарубежные специализации и курсы повышения так или иначе связаны с позвоночником: у меня есть сертификаты, позволяющие и оперировать, и проводить инвазивные процедуры, и заниматься консервативным лечением любой патологии позвоночника в любой стране Мира. Ну если эта страна, конечно, придерживается принципов «доказательной медицины».
-Насколько востребована ваша профессия сейчас?
А как часто у Вас «прихватывает» спину?
Врач улыбнулся и стало понятно, что без дела он ни одного дня не проводит. На этом месте можно было бы поставить подпись и точку, если бы в кабинет к доктору Балковому не постучался пациент. Молодой человек среднего роста умеренной худощавости, сжимая в руке снимок с изображением собственных позвонков, тихо вошел в комнату. После чего состоялся диалог-заключение всей нашей длинной беседы с доктором:
–У вас относительно здоровая поясница. Когда мы видим «белые» диски, как на Вашем снимке, это значит, что они здоровы. И те боли, которые вы описываете, никак не связаны с поражением нервных структур в позвоночнике.
-То есть операция не нужна?
– Нет, тут по большому счету и лечить не нужно, то есть не нужно принимать даже таблеток. Я вам рекомендую заняться физкультурой. Позанимайтесь недели две, и, если не станет лучше, в чём я сомневаюсь, приходите. Вот тогда мы с Вами и начнём использовать все вредные способы обезболивания.
Я вам рекомендую заняться физкультурой. Позанимайтесь недели две, и, если не станет лучше, в чём я сомневаюсь, приходите. Вот тогда мы с Вами и начнём использовать все вредные способы обезболивания.
Лечение остеохондроза в СПб
directions
Комплексно лечим все виды остеохондроза. В качестве терапевтических мер применяются лечебный массаж, тейпирование, физиотерапия, специализированный медикаментозный курс. Прием ведут врачи-неврологи с большим профессиональным стажем.
Врачи-специалисты
Врач-невролог
Наши клиники в Санкт-Петербурге
Медицентр Юго-ЗападПр.
 Маршала Жукова 28к2
Маршала Жукова 28к2Кировский район
- Автово
- Проспект Ветеранов
- Ленинский проспект
Получить подробную информацию и записаться на прием Вы можете по телефону +7 (812) 640-55-25
Раньше считалось, что остеохондроз – болезнь людей среднего возраста и старше. Но все чаще боли в спине, связанные с этим заболеванием, встречаются уже после 25 лет. Что же такое остеохондроз, и какие методы лечения этой болезни применяются в медицине?
Остеохондроз – болезнь, связанная с патологическими изменениями в хрящевой ткани сустава.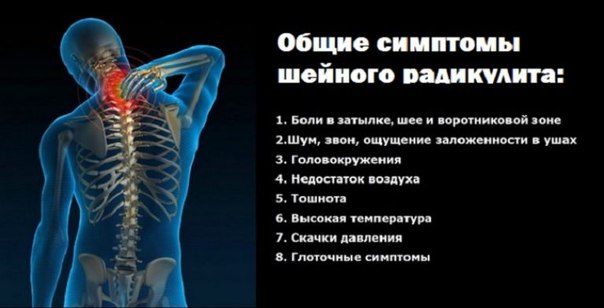 Он может возникать в любом суставном сочленении, но чаще всего говорят об остеохондрозе позвоночника, при котором поражаются межпозвонковые диски.
Он может возникать в любом суставном сочленении, но чаще всего говорят об остеохондрозе позвоночника, при котором поражаются межпозвонковые диски.
Различают несколько видов остеохондроза позвоночника в зависимости от отдела, который поражает заболевание:
- Шейный остеохондроз;
- Грудной остеохондроз;
- Пояснично-крестцовый остеохондроз;
- Распространенный остеохондроз (затрагивает несколько отделов позвоночника)
Основные симптомы остеохондроза
Основной симптом этого заболевания – боль в спине, которая усиливается при физических нагрузках и ощущается в отделе позвоночника, затронутом остеохондрозом. При этом, в зависимости от стадии развития заболевания, болезненные ощущения могут развиваться от небольшого онемения до сильной боли, отдающейся в конечности и прилегающие внутренние органы. Также пациентов может беспокоить чувство скованности, онемения, ломоты в конечностях, мышечные спазмы, нарушение чувствительности, снижение рефлексов.
Лечение остеохондроза
Лечение остеохондроза обычно является консервативным и включает в себя медикаментозную терапию (обезболивающие и противовоспалительные средства для снятия болевых симптомов), а также такие методы, как лечебная физкультура, массаж, физиотерапия (с использованием низкочастотных токов, магнитного поля, ультразвука и др.), тракция (вытяжение) позвоночника (при помощи специальных аппаратов и дозированных нагрузок), мануальная и рефлексотерапия. Широкий спектр консервативных методов лечения остеохондроза могут предложить наши специалисты.
Если консервативное лечение не приносит ожидаемых результатов, на последних стадиях остеохондроза, при наличии грыжи межпозвоночного диска применяют хирургическое лечение (которое в дальнейшем также сочетается с консервативным). При остеохондрозе также обычно назначают специальную диету.
Шейный остеохондроз: лечение
Если у вас развивается шейный остеохондроз, лечение направлено не только на восстановление подвижности шеи, но и на улучшение кровоснабжения головного мозга. Спазм позвоночной артерии и связанные с ним головокружения, обмороки и другие симптомы – частые спутники шейного остеохондроза. Помимо обычных методов консервативного лечения назначается обычно массаж шейно-воротниковой зоны и специальный комплекс упражнений лечебной физкультуры, разработанный для этого отдела позвоночника.
Грудной остеохондроз: лечение
Обострение грудного остеохондроза пациент может принять за сердечный приступ, однако различить их легко. Нитроглицерин облегчит боль при настоящем сердечном приступе, но на болевые ощущения, вызванные остеохондрозом, не повлияет.
При грудном остеохондрозе лечение включает в себя массаж мышц грудного отдела, вытяжения, физиотерапию. Хорошие результаты приносит мануальная терапия, которая улучшает кровоснабжение и снимает спазм с мышц. Острую боль необходимо снимать с помощью анальгетиков и нестероидных противовоспалительных препаратов.
Поясничный остеохондроз: лечение
При выявлении поясничного остеохондроза лечение в целом не будет отличаться от лечения остеохондроза других отделов позвоночника. Острые приступы снимаются анальгетиками и нестероидными противовоспалительными препаратами, в консервативном лечении большое значение приобретают массаж, лечебная физкультура, физиотерапия и мануальная терапия.
1274,1269,811,1318,1003,1366
Задорожняя Мария Николаевна 11.05.2021 23:33medi-center.ru
Хочу выразить благодарность врачу-гастроэнтерологу Банниковой Татьяне Петровне! Много лет меня курирует этот врач, всегда проводит правильную диагностику, назначает адекватное лечение!!! Лучший врач! По мимо профессиональных навыков, врач прекраснейший человек! По больше бы таких врачей! Спасибо Вам большое, Татьяна Петровна!
Здравствуйте. Благодарю за слаженную работу персонал Медицентра. Обратилась с признаками ОРЗ. 1. На ресепнш достаточно подробно описали правила прикрепления и уловия приема при остутствии прикрепления по полису ОМС. 2. Прекрасная работа процедурного кабинета, а также м/брата, который осуществляет забор мазков на дому. 3. Мои терапевты: Половодова Е.А. и Артюх Л.Ю.Спасибо за все! 4. Отличная работа сall-центра и личный кабинет просто СУПЕР! Очень хотелось бы, чтобы отзыв нашел всех, кто упомянут. Спасибо!
Жданова Анна Михайловна 25.11.2020 14:32medi-center.ru
Хочу выразить огромную благодарность врачу терапевту Дерешовскому Александру Сергеевичу. На 28 неделе беременности не обошла стороной и нас эта зараза под названием COVID-19. В день вызова врача пришёл Александр Сергеевич, посмотрел, послушал, взял мазки на ковид, назначил грамотное лечение. И самое главное всегда со мной был на связи, и утром , и днём, и вечером. Зараза отступила. Спасибо Вам, Александр Сергеевич, за Ваш труд в столь не простое для всех время. Здоровья Вам и Вашим близким!????
Здравствуйте! Выражаю благодарность всем сотрудникам медцентра и лично Поддубной Анастасии Михайловне за работу в такое непростое время, хорошие и результативные рекомендации по лечению. Переболел COVID, благодаря вам иду на поправку!
Носовец Влада Витальевна 16.09.2020 09:42medi-center.ru
Хотела бы порекомендовать и выразить благодарность Врачу хирургу Джораеву Агамурату ( охтинская аллея 18) за его профессионализм, чуткий подход к пациентам, всегда боялась хирургов, но после лечения у этого врача все перевернулось. Агамурат, если вы это читаете спасибо Вам большое.
Самое быстрое обслуживание в жизни. 20 минут экг+рентген. Минимум бумаг. Максимум результата. Для занятых людей- оптимально
Остеохондроз и грыжа позвоночника, лечение остеохондроза позвоночника в Екатеринбурге, цены
Остеохондроз пропустить сложно. Если у вас начнется это не самое приятное заболевание, вы наверняка ощутите все его основные признаки: боль, которая может локализоваться в крестцовом, поясничном или шейном отделе, между лопатками или даже в районе грудины. В отдельных случаях неприятные ощущения могут «простреливать» в конечности. В таком случае стоит задуматься о походе к специалисту медицинского центра «Команда позвоночника».
Что такое остеохондроз, и почему он появляется?
Наш позвоночник состоит из множества позвонков. Каждый из них в свою очередь опирается на 3 составляющих нижерасположенного позвонка. Один отдел — межпозвонковый диск, два других — фасетчатые суставы. Остеохондроз позвоночника— это болезнь, которая связана с повреждением межпозвонкового диска.
Причины поражения связаны со строением человеческого организма и со снижением физической активности пациентов. Сидячий образ жизни, длительные статические нагрузки, стрессовые ситуации и переохлаждение, которые вызывают перенапряжение мышц, окружающих позвоночник, приводят к слабости связок между позвонками, уменьшается эластичность фиброзного кольца, ухудшается кровоток в структурах позвоночника. Всё это является предрасполагающими факторами и вызывает дегенерацию диска (т.е. уменьшение способности диска удерживать воду)
И вот, когда «бочка» с предрасполагающими факторами переполнена, достаточно одного неловкого, резкого движения, особенно в неудобной позе, в наклон, при поднятии тяжести, и возникает следующее явление – межпозвонковый диск начинает растягивать фиброзное кольцо, разрывая его волокна соединительной ткани, пытаясь как «косточка из вишенки» выйти наружу, возникает протрузия (выпячивание) диска.
Тут организм включает свои защитные механизмы, а именно возникает выраженный мышечный спазм, что сопровождается болью и ограничением движения в позвоночнике, боль при этом, как правило, в конечности не отдаёт.
У многих людей процесс заканчивается на стадии протрузии, и дальше не развивается в течение жизни.
Возможные осложнения
А бывает и такое, что диск полностью разрывает фиброзное кольцо, тогда формируется так называемая грыжа позвоночника. По сути, это травма фиброзного кольца, его разрыв. Тогда ситуация куда опаснее, чем при протрузии. Ведь в спиномозговом канале, куда прорывается диск, много очень важных структур – это и нервы, и спинной мозг, и кровеносные сосуды. И тут уж как повезёт: либо грыжа диска сдавит одну важную структуру, либо несколько важных структур. Бывает грыжа диска не вредит нервным и кровеносным структурам (в таком случае мы лишь случайным образом находим ее по МРТ у человека, который ни на что не жаловался).
Наш организм и в этом случае пытается бороться – направляет массу так называемых клеток – убийц к грыже, пытаясь её ликвидировать, в результате вокруг грыжи формируется очень плотный отёк (он и состоит из этих клеток). К сожалению, часто грыжа не по «зубам» этим клеткам. И внутри спиномозгового канала возникает настоящая «давка», там и грыжа, и масса клеток-убийц, и всё это повреждает сосуды, нервы, спинной мозг.
Вот тут человек начинает испытывать настоящие трудности – это боль, которая не только в позвоночнике, но в ноге или в руке (в зависимости от того, на каком уровне «вылезла» эта грыжа), это и ограничение движения, трудности при ходьбе, нарушение ночного сна из-за болей в спине или ноге. При сдавлении нерва могут быть и «мурашки», онемение, мозжение в руке или ноге. Всё это проявление межпозвонковой грыжи.
Обратитесь к специалисту!
Наш центр обладает передовым опытом в лечении межпозвонковых грыж. Это становится возможным благодаря не только знаниям и пониманию процессов, происходящих в организме, но и при наличии ультрасовременного оборудования – это высокоинтенсивный лазер (HIL-терапия), удаляющий отек у грыжи на глубине. Он преодолевает кожный барьер и мышцы, поэтому ликвидирует мышечные спазмы на глубине, а также участки болезненных образований, которые образуются при грыже межпозвоночного диска. И многое другое. Только профессионалы, работающие по специальным протоколам способны добиться максимальных результатов! Мы гарантируем 87.4% эффективности.
Есть ещё секвестрация, миграция грыжи, но это уже тонкости и степень выраженности самой грыжи. Чтобы правильно определить уровень ее проявления, нужно сделать МРТ. Это необходимо врачу для определения методики и прогноза лечения.
Помимо остеохондроза в различных его проявлениях мы также работаем с различными артрозами, в том числе и с унковертебральными, и с другими болезнями. Предлагаем медикаментозную и аппаратную терапию по оптимальным ценам.
Особенностью нашей работы является мягкое, но качественное воздействие на проблему. Мы стараемся решить вопросы вашего здоровья максимально комфортно для вас, поэтому в арсенале средств «Команды позвоночника» множество безоперационных методик, которые дают отличные результаты! Звоните и записывайтесь, мы ждем вас!
Грудной остеохондроз | Симптомы, лечение остеохондроза грудного отдела позвоночника в Ижевске
Грудной остеохондроз – заболевание дегенеративно-дистрофического характера, поражающее позвонки и расположенные между ними межпозвоночные диски. При сравнительно небольшой распространенности, патология является наиболее опасной, поскольку на ранних стадиях способна маскироваться под другие болезни, за счет чего ее обнаружение затрудняется.Поэтому в неврологическом отделении клиники Елены Малышевой лечением и диагностикой остеохондроза занимается опытный невролог высшей квалификации. При обращении к нам вы получите информативную консультацию и узнаете о лечении ваших проблем консервативными методами, не прибегая к хирургическому вмешательству.
Симптомы остеохондроза грудного отдела позвоночника
Важнейшую роль в постановке диагноза и дальнейшем лечении остеохондроза грудной клетки играют симптомы и ощущения пациента. В зависимости от степени прогрессирования патологии, симптоматика варьируется. В клинической картине присутствуют следующие проявления заболевания:- болевой синдром между лопатками, в области сердца, ребер и под ложечкой;
- давление и чувство сдавленности в грудном отделе позвоночного столба;
- затруднение дыхания, что объясняется болями при вдохе;
- нарушение двигательных функций – пациенту сложно поворачиваться и наклоняться;
- на поздних стадиях – развитие межреберной невралгии;
- неврологические проявления – онемение на различных участках тела, зуд и жжение в конечностях, мигрени. Все это вызвано ущемление нервных окончаний при постепенном разрушении межпозвоночных дисков или их деформации.
Диагностирование
Для постановки точного диагноза и назначения адекватного лечения остеохондроза грудного отдела позвоночника в нашем медицинском центре проводится первичный осмотр, включающий пальпацию, сбор анамнеза и составление истории болезни пациента.При необходимости врач может назначить:
- эхокардиограмму;
- рентгенографию;
- компьютерная или магниторезонансную томографию.
Лечение остеохондроза
Методы лечения остеохондроза грудного отдела позвоночника зависят от симптомов и стадии развития заболевания. При отсутствии тяжелых дистрофических нарушений и серьезных деформаций, проводится консервативное лечение.При необходимости врач назначит дополнительные методы лечения грудного остеохондроза, например, физиотерапию, массажи, ЛФК и т.д.
Преимущества лечения в клинике Елены Малышевой
Остеохондроз грудной клетки не всегда ярко выражен, но может нести за собой плачевные последствия, если не начать лечение вовремя.У нас созданы все условия для полноценной диагностики патологических процессов такого характера, работают только лучшие неврологи, имеется новейшее оборудование, которое позволяет выполнять всестороннее обследование, определять не только характер заболевания, но и выявлять причины его возникновения.
Принципы лечения в нашей клинике основаны на последних методиках европейского стандарта, что обеспечивает высочайшие результаты на протяжении всего курса лечения. Специалисты клиники способны вылечить даже запущенные случаи грудного остеохондроза, справиться с тяжелыми деформациями позвоночного столба.
Запись на прием к врачу-неврологу
Записаться к нужному специалисту можно двумя способами:- заполнить несложную анкету на сайте, после чего с вами свяжется нам сотрудник;
- позвонить по номеру телефона, указанному на сайте клиники.
Остеохондроз с грыжами дисков – центр доктора Бубновского
ЛЕЧЕНИЕ ЗАБОЛЕВАНИЯ, ПРИЧИНЫ ВОЗНИКНОВЕНИЯ
Лечение остеохондроза, как и любого другого заболевания опорно-двигательного аппарата человека, требует обоснованного и профессионального подхода, от которого зависит не просто положительный результат излечения от болезни, а, чаще всего, дальнейшая судьба пациента. Поэтому каждому больному есть необходимость разобраться в самом понятии «остеохондроз», причин его возникновения и сложности лечения.
В медицинской практике остеохондрозом называют заболевание позвоночника дегенеративно-дистрофического характера, при котором происходит поражение межпозвоночных дисков, расположенных между 32-мя позвонками (шейными, грудными, поясничными, крестцовыми и копчиковыми) и выполняющих амортизационную функцию. Проявление осложнений данного заболевания называют «протрузия» и «грыжа межпозвоночного диска».
В зависимости от места локализации в позвоночнике различают некоторые виды остеохондроза. Наиболее часто встречается остеохондроз поясничного отдела, далее идет остеохондроз шейного отдела и самый редко встречаемый вид – остеохондроз грудного отдела позвоночника.
Причины возникновения остеохондроза
Только установив истинные причины заболевания, можно провести успешноелечение остеохондроза позвоночника и полностью избавиться от недуга. Для этого необходимо немного углубиться в суть болезни. В соответствие с международной классификацией болезней (МКБ – 10) остеохондроз позвоночника считается заболеванием группы костно-мышечной системы. А это значит, что на отдельно взятый ПДС (позвоночно – двигательный сегмент), имеющий в структуре два позвонка и один межпозвонковый диск между ними, приходится примерно около 20 глубоких мышц и связок. Мышцы и связки состоят из воды на 85% и, в свою очередь, являются миофасциальной соединительной тканью (механической основой всего организма). Вот почему при лечении остеохондроза на этапе проведения диагностики на рентгене и МРТ они не видны.
Однако, именно такие околопозвоночные (паравертебральные) ткани обеспечивают питанием костные и хрящевые ткани. Это значит, что такие важнейшие микроэлементы, как вода, магний, кальций, фосфор и др. поступают в кости и хрящи только благодаря этим миофасциальным тканям. При нарушении синхронной работы этих мышц и связок происходит сбой в питании костей и хрящей, то есть позвонков и дисков, приводящий к дистрофии.
Если исходить из данного выше определения остеохондроза позвоночника, сопровождающегося грыжами межпозвоночных дисков, то большинство врачей признают его причиной процессы дегенеративно-дистрофического характера. То есть именно дистрофия (нарушение питания) имеет прямую зависимость от двадцати связок и мышц позвоночника. В дальнейшем, «уставшие» без воды, которая является своеобразной смазочной прослойкой, и структурных элементов (кальция, фосфора, магния), позвонки и межпозвоночные диски начинают постепенно разрушаться. Такой процесс называют дегенерацией, в результате которой образуются грыжи межпозвоночных дисков. Это значит, что диски высыхают (процесс дегидратации) и разваливаются на особые элементы (грыжи), которые, похожи на песок, их врачи-рентгенологи называют «грыжами дисков».
Бытует мнение, что этот песок, или «труха» дисков зажимает корешки спинного мозга позвоночника, что иногда становится основополагающим в лечении остеохондроза. Однако достоверно и это доказано, что болевой синдром проявляется в результате «засорения» венозных сплетений позвоночника, по причине которого идет последующее образование глубоких отеков мягких тканей (воспаление). Именно мышцы, имеющие болевые рецепторы, начинают сигнализировать о своем неблагополучном состоянии. Поэтому проявления боли связаны только с патологией глубоких мышц позвоночника, а не с ущемлением спинномозговых корешков.
Этапы заболевания
Лечение остеохондроза и его клинические проявления тесно связано с физиологическим развитием болезни, которое проходит через определенные этапы:
- начальный этап, как причина, дистрофия – нарушение питания;
- этап дегидратации – обезвоживание межпозвоночные дисков;
- этап дегенерации – изменение структуры дисков и позвонков;
- последний этап – остеохондроз и, как следствие, грыжа межпозвоночных дисков
Такой путь проходит позвоночник к тяжелой болезни, с которым не следует спорить. Врачам нужно просто принять это как неоспоримый факт и учесть при лечении остеохондроза
Лечение остеохондроза позвоночника
Лечение остеохондроза, как и других заболеваний опорно-двигательной системы, должно основываться на первопричине болезни, для определения которой проводится тщательная диагностика. В основном для обследования пациента с остеохондрозом позвоночника используют такие методы, как рентгенография или магнитно – резонансная томография. Однако эти методы диагностики выявляют лишь общее состояние ткани костной и хрящевой. По этой причине в заключениях медиков очень часто обозначены только изменения костной и хрящевой соединительной ткани такие, как остеохондроз, грыжа, протрузия, спондилоартроз, спондилолистез, спондилез.
Далее, изучив выявленные изменения костной и хрящевой тканей, врач оценит снимки и назначит то или иное лечение. Но не будет ли это лечение остеохондроза ошибочным? Достаточная ли эта информация, чтобы довольствоваться ею для назначения лечения этого сложного заболевания? Дело в том, что изображение на рентгеновских снимках костно-хрящевых структур у представителей одной и той же возрастной группы населения при схожем образе жизни, не говоря уже о различном, может иметь полностью противоположную интерпретацию. Например, рентгенограммы одного пациента не выявили серьезных изменений структуры костно-хрящевых тканей позвоночника, хотя его болевой синдром заставляет просто таки «лезть на стену». И, наоборот, другой больной ведет полноценный образ жизни без проявления болей, хотя снимки говорят о серьезных дегенеративных изменениях с образованиями больших грыж позвоночника (10-15 мм).
Кинезитерапевты как истину принимают реальное происхождение и течение заболевания позвоночника, поэтому при составлении программы лечения остеохондроза проводят миофасциальную диагностику как дополнение к Rg и MPT.
Специалисты, считая первопричиной остеохондроза позвоночника состояние мышц и связок костно-мышечной системы, изучают их и определяют оптимальные способы лечения спазмированных глубоких мышц позвоночного столба с применением специально разработанных тренажеров. В период всего лечения остеохондроза тренажеры восстанавливают микроциркуляцию пораженной зоны (процесс гемодинамики), тем самым снимают спазм глубоких мышц позвоночника.
В область лимфатической системы попадают осколки дисков (грыжи), и клетки лимфы – фагоциты начинают лизировать («переваривать») эти грыжи. После этого выделительная система выводит из организма больного «труху», оставшуюся от грыж. Постепенно идет процесс уменьшения и полного исчезновения боли, восстановления подвижности и трудоспособности. Пациент при правильном и целенаправленном использовании тренажеров возвращает себе полноценную жизнь без боли, без ограничений и без таблеток. В этом и состоит принцип кинезитерапии.
К сожалению, большинство врачей при лечении остеохондроза принимают за основу заболевания спинномозговое ущемление нервов межпозвонкового диска «выпавшей» грыжей, а не роль миофасциальных тканей в развитии остеохондроза позвоночника. Пациенту проводится блокада обезболивающими препаратами, и ношение корсета. Однако такое лечение приводит к еще большей атрофии мышц и, как следствие, к абсолютному снижению качества жизни больного. Дальнейший его путь ведет к нейрохирургу, который проводит операцию на позвоночнике. После оперативно вмешательства зачастую пациент получает инвалидность, длительный запрет на возможность сидеть, поднимать тяжести (более 2 кг). Он полностью бездействует при такой тактике лечения.
Выбирайте: кинезитерапия – полное восстановление здоровья или таблетки и операция – лечение до самоуничтожения!
Мы – специалисты Центра, в свою очередь, сделаем еще одну попытку убедить вас сделать выбор в пользу кинезитерапии. Надеемся, что история длительной болезни одного человека, который через сомнения и поиски веры с собственные силы, нашел выход из тупиковой жизненной ситуации, вернул здоровье себе и помогает делать это ежедневно многим страдающим остеохондрозом, станет решающей в сложном выборе. Перед вами история создания дела всей его жизни.
Что делать при остеохондрозе: методы лечения и терапия
Остеохондроз — пожалуй, один из самых неприятных и распространенных недугов. Значительная часть современного человечества желает избавиться от этого заболевания и его осложнений. Сегодня мы поговорим о способах лечения остеохондроза, рефлексотерапии и массаже при остеохондрозе, а также расскажем, что необходимо, а чего категорически нельзя делать при остеохондрозе.
Заболеваемость остеохондрозом в последнее время значительно возросла. И это не удивительно, ведь современные люди зачастую ведут сидячий образ жизни. Так что же делать при остеохондрозе? Если вы почувствовали характерные для этого заболевания симптомы, необходимо сразу же обратиться к врачу. Главные «приметы» остеохондроза: боли и дискомфорт в шее, спине и пояснице, мигрени, головокружение, онемение конечностей, снижение работоспособности и тонуса. С этим недугом лучше не затягивать, иначе есть риск превратить его в постоянного спутника вашей жизни. Своевременное обращение к врачу позволяет оперативно начать лечение, что повышает шансы вернуться к жизни без боли. Как правило, при лечении остеохондроза применяются различные терапии и медикаменты, и лишь в редких случаях прибегают к оперативному вмешательству.
Способы лечения остеохондроза
Массаж — один из самых распространенных методов лечения остеохондроза: значительно снижает боль, улучшает кровообращение и оказывает общеукрепляющее действие.
Следующей важной составляющей лечения остеохондроза является лечебная физкультура, когда пациент выполняет специально подобранные для него упражнения, направленные на разработку пораженных суставов и укрепление мышечного корсета. В результате наблюдается положительная динамика: улучшается кровообращение и, как следствие, значительно снижается болевой синдром.
Физиотерапия при остеохондрозе назначается после завершения стадии обострения болезни. Это своего рода восстанавливающие процедуры, кратность и продолжительность которых определяется индивидуально для каждого пациента. Физиотерапия значительно ускоряет период восстановления, не имеет побочных эффектов и является катализатором для действия введенных препаратов.
Другим вспомогательным методом при лечении остеохондроза является рефлексотерапия, а точнее ее разновидность — иглоукалывание, или акупунктура. В основе этого метода — опыт традиционной китайской медицины. Процедура заключается во введении игл в спазмированные или атрофированные мышцы. В отличие от массажа, при данном способе лечения нет необходимости продавливать слой мышц. Это особенно актуально при обострении остеохондроза или повышенной болезненности. Иглоукалывание улучшает циркуляцию крови, снимает спазмы, подавляет воспалительные процессы, укрепляет иммунитет. Для усиления терапевтического эффекта может применяться еще один метод, пришедший к нам из Древнего Китая, — моксотерапия. Прогревание травяными компрессами способствует восстановлению суставных хрящей и межпозвоночных дисков, а также направлено на оздоровление организма в целом.
Массаж при остеохондрозе
Основной задачей массажа при остеохондрозе является воздействие на мышцы. Дело в том, что именно наши мышцы с сухожилиями и отражают состояние сустава. Когда мышцы, окружающие сустав, атрофированы, плохо развиты или спазмированы, в них нарушается циркуляция крови, что впоследствии приводит к отечностям и образованию кисты. Это, в свою очередь, ведет к блокированию кровотока и остеохондрозу. Массаж расслабляет мышцы, снимая спазмы, улучшает кровообращение и обменные процессы, стимулирует восстановление мышечных и эластических элементов и, как следствие, возвращает движение в пораженном отделе позвоночника. Для большего результата массаж необходимо сочетать с легкими физическими упражнениями: обычно их выполняют во время процедуры или непосредственно после нее. Главное здесь — не перегрузить мышцы и суставы, поскольку сам массаж уже является определенной нагрузкой для организма. Предпочтение стоит отдать упражнениям на растяжку.
Как правило, процедура массажа при остеохондрозе безболезненна. Если же массаж доставляет нестерпимую боль, значит, его делают неправильно: это может привести к излишнему напряжению в мышцах и даже травмам, сводя к нулю положительный эффект от лечения.
Противопоказаниями к массажу при остеохондрозе являются:
- лихорадочные состояния разной этиологии;
- обострение воспалительных заболеваний кожи и подкожной клетчатки, мышц или суставов;
- различные заболевания крови;
- склонность к кровотечениям;
- туберкулез костей и суставов;
- остеомиелит;
- стадии обострения любых хронических заболеваний;
- врожденные и приобретенные пороки сердца;
- сахарный диабет;
- опухоли любой природы.
Что можно и чего нельзя делать при остеохондрозе
Как известно, остеохондроз — это болезнь позвоночника, к которой приводят различные нагрузки на спину, сидячий образ жизни, гиподинамия, избыточный вес и различные травмы спины. Поэтому для того, чтобы избежать осложнения болезни, необходимо исключить факторы, травмирующие и нагружающие позвоночник, а также укрепить мышечный каркас спины.
Так, рекомендуется больше двигаться, например делать утреннюю зарядку, регулярно выполнять специальные комплексы упражнений лечебной гимнастики, не сидеть в одном положении более 30 минут. Хороший результат может дать небольшой прогрев тела в сауне с последующим длительным хождением в воде. Гидростатическое давление снижает осевую нагрузку на позвоночник, увеличивая двигательную активность. В воде улучшается циркуляция крови в ногах за счет разницы давления, к тому же при движении возникает эффект гидромассажа.
Важно не использовать слишком мягкую мебель, особенно для сна. Лучше приобрести ортопедический матрас, который повторяет естественные изгибы позвоночника и предотвращает нагрузку на мышцы спины.
Необходимо также стараться носить только удобную обувь и следить за осанкой. Желательно полностью исключить подъем тяжестей и любую другую нагрузку на спину. Ни в коем случае не провоцируйте хруст в суставах, в особенности — в области шеи и поясницы, хотя иногда это может приносить легкое краткосрочное чувство облегчения. Дело в том, что трение поврежденных суставных поверхностей приводит к их дальнейшему разрушению и прогрессированию остеохондроза. Кроме того, важно правильно и сбалансировано питаться и следить за своим весом.
Мигрени, потеря слуха и зрения, вегетативная дисфункция, обострение болезней мочеполовой системы, межпозвонковые грыжи — вот неполный список осложнений, которыми чреват остеохондроз. Чтобы избежать этих неприятных последствий, не затягивайте с визитом к врачу.
Хондрокальциноз 2 – NORD (Национальная организация редких заболеваний)
УЧЕБНИКИ
O’Duffy, JD. Семейный суставной хондрокальциноз. В: The NORD Guide to Rare Disorders, Philadelphia: Lippincott, Williams and Wilkins, 2003: 169-170.
СТАТЬИ ИЗ ЖУРНАЛА
Розенталь А.К. и Райан Л.М. Болезнь отложения пирофосфата кальция. N Engl J Med 2016; 374: 2575-2584. DOI: 10.1056 / NEJMra1511117
Розалес-Александр Дж., Бальсалобре Азнар Дж., Магро-Чека К. Болезнь отложения кристаллов пирофосфата кальция: диагностика и лечение.Ревматология открытого доступа: исследования и обзоры. 2014; 6: 39-47. DOI: 10.2147 / OARRR.S39039
MacMullan P, McCarthy G. Лечение и ведение псевдоподагры: идеи для клинициста. Терапевтические достижения при заболеваниях опорно-двигательного аппарата. 2012; 4 (2): 121-131. DOI: 10.1177 / 1759720X11432559
Филиппоу Г., Фредиани Б., Галло А. и др. «Новый» метод диагностики хондрокальциноза коленного сустава: чувствительность и специфичность высокочастотного ультразвукового исследования. Анналы ревматических болезней.2007; 66 (8): 1126-1128. DOI: 10.1136 / ard.2007.069344
Zaka R, Williams CJ. Генетика хондрокальциноза. Остеоартроз и хрящ. Хрящевой артроз. 2005 сентябрь; 13 (9): 745-50.
Зариньш Б, МакИнерни В.К. Пирофосфат кальция и псевдоподагра. Артроскопия; 1985; 1 (1): 8-16.
ИНТЕРНЕТ
Хондрокальциноз 2. Информационный центр по генетическим и редким заболеваниям. Последнее обновление: 12.01.2018. https://rarediseases.info.nih.gov/diseases/1292/chondrocalcinosis-2 По состоянию на 17 января 2018 г.
Обучение пациентов: болезнь отложения кристаллов пирофосфата кальция (CPPD) (помимо основ). До настоящего времени. https://www.uptodate.com/contents/calcium-pyrophosphate-crystal-deposition-cppd-disease-beyond-the-basics. 16 октября 2017 г. По состоянию на 17 января 2018 г.
Барден Т. и Ришетт П. Семейное отложение пирофосфата кальция. Последнее обновление: декабрь 2013 г. http://www.orpha.net/consor/cgi-bin/Disease.php?lng=EN По состоянию на 17 января 2018 г.
McKusick VA, ed. Интернет-Менделирующее наследование в человеке (OMIM).Балтимор, Мэриленд: Университет Джона Хопкинса; Хондрокальциноз 2. Запись № 118600; Последнее обновление: 04.03.2015. Доступно по адресу: http://www.omim.org/entry/118600 По состоянию на 17 января 2018 г.
McKusick VA, ed. Интернет-Менделирующее наследование в человеке (OMIM). Балтимор, Мэриленд: Университет Джона Хопкинса; Хондрокальциноз 1. Запись № 600668; Последнее обновление: 28.03.2017. Доступно по адресу: http://www.omim.org/entry/600668 По состоянию на 17 января 2018 г.
Пателлофеморальные расстройства: обзор
Введение
Боль, отек, скованность или ощущение сгибания в колене могут сигнализировать о наличии большого количества состояний или травм, которые могут повлиять на население в целом.Но пациенты, которые травмируют или усугубляют свой пателлофеморальный сустав , где конец бедренной кости (длинная кость бедра) встречается с надколенником (коленная чашечка), или те, у кого развивается артрит только в этой части колена, часто имеют специфические жалобы, такие как боль при спуске по лестнице, особенно при спуске, боль при длительном сидении и боль, переходящая из положения сидя в положение стоя. У них также могут быть анатомические особенности, которые ставят их под угрозу их состояние.
Немедленное обращение за медицинской помощью при травмах или заболеваниях, поражающих пателлофеморальный сустав, может помочь оценить степень существующего риска и минимизировать или предотвратить дальнейшие травмы.
В здоровом колене кости, составляющие пателлофеморальный сустав, плавно перемещаются друг относительно друга при сгибании или разгибании сустава, при этом надколенник скользит по бороздке или блоке бедренной кости (бороздка также может называться борозда ). Пателлофеморальный сустав, один из трех отделов в колене, вместе с боковым отделением снаружи колена и медиальным отделением внутри, поддерживается и стабилизируется сложной сетью связок, сухожилий и других мягких тканей.
Рисунок 1: Схема анатомии колена, включая надколенник, расположенный за коленной чашечкой (надколенником).
Проблемы, поражающие пателлофеморальный сустав, чаще всего включают боль, нестабильность (подвывих или вывих надколенника – когда коленная чашечка частично или полностью выходит из борозды в бедренной кости) и артрит.
Пателлофеморальный болевой синдром
Пателлофеморальный болевой синдром описывает боль в пателлофеморальном суставе (коленная чашечка и передняя часть бедра), вызванная чрезмерным использованием, а не травматическим повреждением.Хотя эта боль может впервые проявиться во время занятий спортом, таких как бег, она также проявляется при повседневных занятиях. Пациенты часто замечают это при подъеме – и особенно вниз – по лестнице, после долгого сидения, при переходе от сидения к стоянию, а также при приседании, стоянии на коленях и выпадах. Ношение высоких каблуков также может усугубить симптомы. Боль обычно менее выражена при ходьбе по ровной поверхности.
Другие названия пателлофеморального болевого синдрома включают chondromalacia patella (отсылка к дегенерации хряща коленной чашечки) и колено бегуна или колено кинозрителя .
Согласно Бет Шубин Штайн, доктору медицины, младшему хирургу-ортопеду в HSS, при осмотре боль часто обнаруживается на нижнем и внешнем краях коленной чашечки – под надколенником и снаружи колена. Однако пациенты могут также испытывать боль более рассеянно по всему суставу при более сильном воспалении.
«Пациенты с этим синдромом имеют неравномерное распределение нагрузки под коленной чашечкой, которая вызывает боль», – объясняет доктор Шубин Штайн.Иногда это происходит из-за ненормального наклона надколенника, который можно увидеть на рентгеновском снимке, но его также можно увидеть на нормальных рентгеновских снимках, вторичных по отношению к слабости в крупных мышечных группах ноги. «Это как если бы сустав похож на качели, у которых слишком много детей на одной стороне. Это дополнительное напряжение на этой стороне качелей аналогично тому, которому одна область колена подвергается каждый раз, когда вы сгибаете и разгибаете сустав ».
Поскольку пателлофеморальная боль мешает четырехглавой мышце (основная мышца перед бедром) выполнять свою «работу» по снятию нагрузки с коленной чашечки, как только возникает боль, она часто прогрессирует.
Пателлофеморальный болевой синдром, как и другие проблемы с надколенником, гораздо чаще встречается у женщин, чем у мужчин. Женщины, естественно, встают и приседают в более вальгусной позе или позе с опущенным коленом – позе, которая автоматически подтягивает надколенник к внешней стороне ноги и подвергает колено риску неравномерного распределения нагрузки.
Чрезмерно напряженные мышцы и мягкие ткани, поддерживающие колено, в том числе мышцы подколенного сухожилия и подвздошно-большеберцовый (IT) пояс (IT) (соединительная ткань, которая проходит по внешней стороне бедра к надколеннику) также может привести к заболеванию .И наоборот, у женщин с гипермобильными, рыхлыми мягкими тканями также может развиться синдром из-за слабости и неспособности опорных мышц уравновесить или разгрузить надколенник, что позволяет отвести его в сторону от блока.
Хирурги-ортопеды и специалисты по спортивной медицине оценивают пателлофеморальную боль с помощью тщательного медицинского осмотра, который включает оценку любого дисбаланса, который может присутствовать от ступней до бедер. В дополнение к наклону надколенника, боль может усугубляться другими факторами, которые создают дополнительную нагрузку на кость, включая плоскостопие, ненормальное вращение бедер, сжатие IT-бандажа и сгибатели бедра.МРТ и рентгеновские снимки часто используются для оценки костей, выравнивания и хрящевой поверхности коленной чашечки и блока.
Лечение
По словам доктора Сабрины Стрикленд, младшего хирурга-ортопеда в HSS, большинство людей с синдромом пателлофеморальной боли можно лечить без операции. Первая цель лечения – «успокоить колено» с помощью противовоспалительных препаратов, применения льда и относительного отдыха. Пациенты также должны изменить любые виды деятельности, которые усугубляют состояние, избегать участия в ударных видах спорта, высокоинтенсивных тренировках, приседаниях или выпадах и минимизировать подъем по лестнице, по крайней мере, временно.В случаях, когда играет роль анатомическая проблема, такая как плоскостопие, могут быть прописаны ортопедические изделия. У бегающих пациентов, если неравномерность приземления – например, пронация или супинация – усугубляет боль, может потребоваться другая обувь. В некоторых случаях инъекция кортизона может быть полезной для уменьшения воспаления в колене, чтобы пациент мог переносить программу растяжения и укрепления.
Начинается физиотерапевтический режим, чтобы ослабить плотные ткани, если они есть, и улучшить структурную прочность по всей ноге и бедру.В некоторых случаях, когда физиотерапия не дает ожидаемого улучшения, получают дополнительную визуализацию, такую как МРТ со специализированными последовательностями для выявления ранних изменений хряща. Иногда в HSS проводится текущий анализ, поскольку он может выявить лежащую в основе аномалию походки, которую необходимо устранить.
Некоторые пациенты, обращающиеся в HSS по поводу пателлофеморального болевого синдрома, обращаются за помощью из-за постоянной боли после операции, называемой боковым высвобождением . «Это довольно простая процедура, при которой хирург использует небольшую камеру и инструменты, чтобы освободить ретинакулум, ткань, которая действует как оболочка вокруг колена и проходит по внешней стороне сустава», – говорит д-р.Шубин Штейн. Продолжающаяся боль указывает на то, что другие факторы, способствующие развитию синдрома, не были устранены.
«Боковое высвобождение может быть полезно в сочетании с более крупной операцией, такой как остеотомия бугорка большеберцовой кости или реконструкция медиальной пателлофеморальной связки (MPLF) как часть общего баланса мягких тканей, – говорит доктор Шубин Штайн, – но как отдельная процедура он подходит только для очень небольшой группы пациентов ». К ним относятся люди с наклонной надколенником и неповрежденным хрящом, которые не ответили на обширную физиотерапию.Это подавляющее меньшинство пациентов с синдромом, более 95% из них не нуждаются в хирургическом вмешательстве.
Пателлофеморальный подвывих и вывих (нестабильность коленной чашечки)
Пациенты, у которых есть проблема с отслеживанием пателлофеморального сустава – надколенник не остается в борозде бедренной кости, – уязвимы перед целым рядом состояний. К ним относятся подвывихов , при которых надколенник частично соскальзывает, но не полностью выходит из блока, а также вывихов , травматическое повреждение, при котором мягкие ткани повреждаются, когда надколенник полностью «перепрыгивает» через дорожку, а затем с силой возвращается. обратно на место.Поскольку кость всегда смещается наружу, внутренняя связка – медиальная пателлофеморальная связка (MPFL) разрывается или растягивается.
Люди, впервые перенесшие вывих надколенника, часто делают это во время занятий спортом, в результате чего колено внезапно сгибается, и они падают. «Поскольку разрывы ПКС часто возникают одинаково, и поскольку они встречаются гораздо чаще, чем вывихи надколенника, важно исключить разрыв ПКС. В редких случаях пациент приходит с разрывом передней крестообразной связки и обнаруживается также вывих надколенника », – сказал доктор.Говорит Шубин Штейн.
Физические признаки вывиха включают значительный отек колена и «знак опасения» , тревожный ответ на то, что ортопед перемещает надколенник наружу и пытается имитировать вывих. МРТ после вывиха коленной чашечки выявляет повреждение связки, синяки на кости внутри надколенника и на внешней стороне бедренной кости, которые возникают, когда коленная чашечка «перемещается» на место. МРТ также помогает оценить колено на предмет повреждения хряща, которое очень часто бывает после вывихов.
Факторы риска вывиха
К людям, подверженным риску подвывиха и вывиха, относятся как молодые женщины со слабым суставом, так и спортсмены, которые могут получить более травматический вывих во время занятий спортом. (Подвывих и вывихи возникают у мужчин и мальчиков, но гораздо реже.) Люди в этих группах имеют общие анатомические вариации, которые в настоящее время широко признаны факторами риска. Это включает;
- неглубокая (или даже отсутствующая) бороздка на блоке или бедре
- Аномальное прикрепление сухожилия надколенника к большеберцовой кости (голени)
- стук коленями
- коленная чашечка высокая для верховой езды
В случае неглубокой канавки (дорожки) надколенник не так хорошо контролируется, как глубокая канавка, которая присутствует в нормальном пателлофеморальном суставе.В результате требуется меньше энергии, чтобы сдвинуть коленную чашечку с траектории.
Пациенты со смещением, которое является результатом позы с коленным суставом, подвергаются большему, чем обычно, силе, действующей на надколенник, которая вытягивает кость наружу, из канавки канавки и к внешней стороне колена. В нормальном колене сухожилие, которое соединяет коленную чашечку с большеберцовой костью, поддерживает силу, соответствующую коленной чашечке (отслеживание в соответствии с канавкой трохлеарной кости).Ортопеды используют индекс TT-TG (трохлеарная борозда большеберцовой кости) для измерения степени смещения и рекомендаций по лечению.
Люди с patella alta , коленной чашечкой или коленной чашечкой, которая расположена выше на бедре, чем обычно, также подвержены повышенному риску вывиха, поскольку надколенник должен пройти большее расстояние во время сгибания колена, прежде чем полностью войти в бороздку или след бедренной кости. Сустав особенно уязвим для нестабильности в этот период.
«Несмотря на то, что вывих очень болезнен, – отмечает доктор Стрикленд, – после того, как колено успокаивается и возвращается к исходному уровню, между эпизодами нестабильности может быть небольшая боль или ее совсем нет. Боль и нестабильность не всегда идут рука об руку ». Это может быть проблематично, поскольку пациенты, у которых нет боли, могут откладывать обращение за лечением, несмотря на повторяющиеся эпизоды нестабильности, в то время как повреждение хряща продолжает прогрессировать с каждым вывихом или подвывихом.
Лечение
«Стандарт лечения впервые вывиха – это безоперационное лечение, при котором разорванные связки заживают сами по себе», – говорит д-р.Шубин Штейн. Однако МРТ важна для оценки степени повреждения, которое произошло даже после одного вывиха. Хирургическое вмешательство необходимо, если кусок кости или кусок хряща был смещен, что привело к расшатыванию тела – поскольку они могут вызвать защемление, искривление или дополнительную боль в колене, если их не лечить. Этот тип травмы может также обозначаться как перелом костно-хрящевой кости . Этим пациентам выполняется операция по удалению рыхлого тела или его восстановлению и стабилизации надколенника одновременно.
У пациентов, которым не требуется хирургическое вмешательство, колено обычно иммобилизуют в шине или бандаже на несколько дней или недель, чтобы дать колену успокоиться и уменьшить отек и боль. Ортопед может также слить жидкость из колена, чтобы уменьшить дискомфорт при первом посещении врача, если имеется значительный отек. Физиотерапия – это основной курс лечения после первого вывиха, который начинают в течение первых 1-2 недель после вывиха для достижения нормального диапазона движений и силы.Физиотерапия после вывиха обычно продолжается в течение 2-3 месяцев, а некоторым спортсменам может потребоваться до 4-5 месяцев, чтобы вернуться к тому уровню игры, который был до травмы.
После того, как пациент вывихнул коленную чашечку или коленную чашечку, он или она подвергаются повышенному риску повторения этого вывиха, будь то подвывих или полный вывих. Хотя поврежденные связки действительно «заполняются» и заживают во время восстановления, эти структуры обычно растягиваются после травмы и в меньшей степени способны контролировать надколенник, что еще больше увеличивает риск возникновения еще одного эпизода нестабильности.
Статистика показывает, что риск повторного вывиха или подвывиха после первого вывиха составляет где-то между 20-40%; и что после второго вывиха риск рецидива достигает более 50%. Более молодые пациенты (в возрасте до 25 лет) подвергаются еще большему риску, особенно те, у которых пластины роста (участок на концах кости, где образуется новая ткань и рост кости продолжается до зрелости скелета) все еще открыты. частота передислокаций достигает 70%.
Операция по стабилизации коленной чашечки рекомендуется людям, перенесшим более одного вывиха. «Мы не только хотим стабилизировать колено, чтобы пациент мог вернуться к занятиям спортом или повседневной деятельностью, но, что еще более важно, мы хотим защитить хрящ под коленной чашечкой, чтобы предотвратить развитие артрита у этих, как правило, молодых пациентов». – говорит доктор Стрикленд. Повреждение хряща может происходить при каждом событии нестабильности, и статистика показывает, что некоторые повреждения очевидны на МРТ более чем в 70% случаев.
В зависимости от основных факторов риска нестабильности хирург-ортопед может выполнить операцию на мягких или костных тканях. Процедуры на мягких тканях включают либо восстановление, либо, чаще, реконструкцию разорванной медиальной пателлофеморальной связки (MPFL).
Восстановление связки возможно, если пациент обратился за лечением в кратчайшие сроки и ранее не испытывал вывихов. Но в большинстве случаев хирург-ортопед берет ткань из другого места (обычно из сухожилия подколенного сухожилия) либо у донора, либо из собственного тела пациента и строит новую связку.
Костные процедуры или операция по перестройке рекомендуется, когда у пациента есть анатомическая аномалия, при которой сухожилие надколенника прикрепляется к большеберцовой кости таким образом, что наблюдается сильное растяжение надколенника вбок или сбоку. Чтобы исправить выравнивание, хирург-ортопед перемещает небольшой участок кости, где прикрепляется сухожилие, и перемещает его в место на большеберцовой кости, которое устраняет латеральное напряжение и позволяет сухожилию эффективно направлять надколенник в бороздку.Эта операция называется остеотомией или переносом бугорка большеберцовой кости .
Остеотомия также помогает компенсировать риск, связанный с высокой надколенником (patella alta). Перемещая сухожилие в более оптимальное положение, хирург может «опустить» надколенник до нужного уровня, таким образом приближая надколенник к верхней канавке трохлеара, уменьшая расстояние, которое ей нужно пройти, чтобы войти в канавку. Это сводит к минимуму риск подвывиха или вывиха надколенника бедра на ранних стадиях сгибания.
Этот тип хирургии дает хорошие результаты, но не подходит для молодых людей с открытыми пластинами роста. Для этих пациентов хирург может выбрать фиксацию пациента до тех пор, пока пластинки роста не закроются, или, если он чувствует, что пациент подвергается значительному риску повторных вывихов, тогда он может выбрать операцию на мягких тканях, чтобы снизить риск, а затем подождать, пока пластины роста близко к переносу бугорка большеберцовой кости (костная хирургия). Некоторым пациентам может потребоваться как операция на мягких тканях, так и костная.Обе операции дают очень надежные результаты в стабилизации колена с вероятностью успеха 85-90%, отмечает доктор Шубин Штайн.
Пациенты с нестабильностью надколенника из-за неправильного выравнивания обычно имеют проблемы в обоих коленях, независимо от того, вывихнут они оба сустава или нет. Если у пациента был вывих обоих колен, ортопед сначала обратится к колену, которое более серьезно повреждено, а затем стабилизирует другое колено позже, чтобы предотвратить повреждение хряща.
Восстановление после операции по стабилизации колена занимает от 6 до 9 месяцев и включает в себя как обширную физиотерапию, так и изменение активности.
Пациентам, которые повредили или потеряли часть хряща в результате одного или нескольких событий нестабильности, хирург-ортопед может порекомендовать процедуру восстановления или регенерации поврежденного хряща, выстилающего сустав. «Хотя ни один метод не работает идеально, пациенты с дефектами хряща в результате нестабильности на самом деле с большей вероятностью получат пользу от современных методов восстановления хряща, чем пациенты с генерализованным остеоартритом коленного сустава», – отмечает доктор Шубин Штайн.
«В случае травмы, такой как вывих, повреждение хряща обычно означает, что отдельный кусок или кусок хряща оторвался, а остальная часть осталась нетронутой.Заполнение этого дефекта хрящом из другой части колена пациента или из донорской ткани может быть эффективным вариантом лечения ».
Сравнительно предсказуемые хорошие результаты процедур стабилизации коленного сустава – лишь одна из причин, по которой хирурги-ортопеды подчеркивают важность стабилизации колена до того, как произойдет или прогрессирует повреждение хряща. Тем не менее, исследования в области регенерации хряща продолжают активно работать и показывают многообещающие результаты.
Пателлофеморальный артрит (артрит коленной чашечки)
Подобно синдрому пателлофеморальной боли, артрит пателлофеморального колена характеризуется болью и ригидностью и часто опуханием в передней части колена, которое обычно ухудшается при ходьбе по наклонной поверхности, подъеме и спуске по лестнице, приседании или вставании из сидячего положения.
Пателлофеморальный артрит диагностируется при значительной потере хряща с суставной поверхности надколенника и блока (бороздки). Диагноз ограничивается артритом, наблюдаемым только в этом отделе колена; если поражены медиальный и латеральный отделы, вероятным диагнозом является генерализованный остеоартрит коленного сустава. (Как и другие заболевания пателлофеморального сустава, чаще встречается у женщин.
Людям, у которых развивается пателлофеморальный артрит, обычно ставят один из трех диагнозов:
- Артрит после нестабильности, результат повреждения хряща, возникающего в результате множественных вывихов или подвывихов в суставе
- посттравматический артрит, повреждение хряща в результате падения или другой травмы колена, которая затем со временем прогрессирует до артрита, или
- остеоартрит перегрузки, состояние, которое напоминает остеоартрит любого другого сустава, т.е.е., постепенно прогрессирующее истончение хряща, связанное с «нормальным износом», которое в данном случае ограничивается или начинается в надколенно-бедренном отделе колена.
Лечение
Лечение пателлофеморального артрита всегда начинается с безоперационных вмешательств. К ним относятся адаптации в деятельности, такие как избегание лестниц, ограничение приседаний и выпадов, а также уменьшение ударных видов спорта; физиотерапия для растяжки и укрепления окружающих мышц; и использование таких медикаментов, как ацетаминофен или нестероидные противовоспалительные препараты (НПВП) для облегчения боли.
Для пациентов с артритом легкой и средней степени тяжести, у которых наблюдается обострение своего состояния с отеком, инъекции стероидов, уменьшающие воспаление, могут быть эффективными. Хорошие результаты также наблюдаются при применении вязких добавок, при которых в сустав вводится вещество, имитирующее синовиальную жидкость естественного происхождения, чтобы смазывать его и минимизировать трение. У пациентов с избыточным весом потеря веса может помочь уменьшить нагрузку на колено. Фиксация колена обычно не помогает людям с пателлофеморальным артритом.
Люди с пателлофеморальным артритом, которые не реагируют на нехирургическое лечение, могут быть кандидатами на частичное протезирование коленного сустава, также называемое заменой пателлофеморального сустава или однокамерной заменой коленного сустава . Эта процедура позволяет хирургу-ортопеду заменить только пораженный участок колена, пателлофеморальный сустав и оставить здоровые медиальный и латеральный отделы нетронутыми. (Однокомпонентные операции для лечения артрита в каждом из этих отделов также являются вариантом для пациентов с артритом в этих частях колена.)
Во время этой процедуры хирург-ортопед удаляет поврежденный хрящ и небольшой кусок кости с суставной поверхности надколенника и заменяет его цементированной пластиковой пуговицей высокой плотности или имплантатом надколенника . Поврежденный хрящ и небольшое количество кости также удаляются с суставной поверхности трохлеарной канавки, которая заменяется очень тонким металлическим ламинатом, который цементируется на месте. «Цель состоит в том, чтобы устранить трение и восстановить плавное скольжение в суставе», – сказал д-р.Шубин Штейн объясняет.
Хирурги-ортопеды теперь достигают отличных результатов при замене пателлофеморального сустава, отмечает доктор Шубин Штайн, результаты, которые сравнимы с результатами, достигнутыми при полной замене коленного сустава.
В дополнение к частичному протезированию коленного сустава пациентам с пост-нестабильным артритом из-за неправильного выравнивания могут также потребоваться процедуры мягких тканей и / или остеотомия или операция по переносу бугорка большеберцовой кости (описанная в разделе о нестабильности надколенника) для выравнивания колена.Это снижает вероятность последующих вывихов. Пациентам, которым требуется более одной процедуры, они могут быть выполнены поэтапно или во время одной операции.
«Чрезвычайно важно определить, является ли артрит результатом нарушения выравнивания или это начало продолжающегося процесса, который в конечном итоге повлияет на все колено», – отмечает д-р Стрикленд. Пациенты, которые лучше всего переносят замену пателлофеморального сустава, – это пациенты, у которых не ожидается прогрессирования артрита: пациенты с пост-нестабильным артритом и пациенты с посттравматическим артритом: «Это пациенты, которым вряд ли когда-либо понадобится полная замена коленного сустава.«
Многие из пациентов, которых видит доктор Стрикленд, являются пациентами без нестабильности или травм в анамнезе. У них есть изолированный пателлофеморальный артрит, при котором это, вероятно, первое или раннее проявление остеоартрита, который в какой-то момент может прогрессировать с поражением остальной части колена. Как правило, это женщины в возрасте от 50 до 60 лет, которые испытывают боль и скованность во время определенных действий и при переходе от сидения к стоянию. Колено не вызывает боли при любой активности, и они могут ходить по ровной поверхности без дискомфорта.Хотя на момент постановки диагноза симптомы ограничиваются пателлофеморальным отделом, на изображениях остальной части колена могут наблюдаться некоторые артритные изменения.
«Когда я обсуждаю варианты хирургического вмешательства с этими пациентами, я сообщаю им, что, хотя замена надколенника бедренного колена устранит их симптомы, мы не можем с абсолютной уверенностью сказать, потребуется ли им в конечном итоге полная замена коленного сустава. Однако у частичной замены коленного сустава есть множество преимуществ, в том числе гораздо более быстрое восстановление и ощущение, что колено по-прежнему кажется «нормальным» », – сказал доктор.Примечания Стрикленда.
Для многих из этих пациентов приемлемо обещание уменьшения боли и улучшения функций на долгие годы. Если требуется полная замена коленного сустава, частичная замена коленного сустава не повлияет на результаты этой последующей операции.
Обращение за лечением пателлофеморальных заболеваний
Благодаря ряду эффективных неоперационных и хирургических процедур, люди с пателлофеморальными расстройствами теперь имеют больше шансов вернуться к безболезненной функции, чем когда-либо прежде.Однако, поскольку пателлофеморальная боль и нестабильность могут легко перейти в пателлофеморальный артрит, если их не лечить, людям с этими симптомами рекомендуется обратиться за ранней оценкой.
«Чтобы обеспечить хороший результат лечения, ищите ортопеда, специализирующегося на пателлофеморальных расстройствах», – советует доктор Шубин Штайн. «Хорошее начало – найти хирурга-ортопеда, имеющего подготовку в области спортивной медицины».
Если вам нужна дополнительная информация о лечении пателлофеморальных расстройств в HSS, посетите справочную службу врачей или позвоните по номеру 1.877.606.1555.
Резюме Нэнси Новик
Обновлено: 26.10.2016
Авторы
Бет Э. Шубин Штайн, МэрилендДоцент лечащего врача-ортопеда, Госпиталь специальной хирургии
Доцент кафедры ортопедической хирургии, Медицинский колледж Вейл Корнелл Сабрина М. Стрикленд, Мэриленд
Доцент лечащего врача-ортопеда, Госпиталь специальной хирургии
Доцент кафедры ортопедической хирургии, Медицинский колледж Вейл Корнелл
Пателлофеморальный болевой синдром (колено бегуна): лечение и др.
Пателлофеморальный синдром или пателлофеморальный болевой синдром – это термин, используемый для описания боли вокруг надколенника или надколенника и в передней части колена.
Также известное как колено бегуна или колено прыгуна, оно часто поражает спортсменов и тех, кто занимается бегом, баскетболом и другими видами спорта.
Однако пателлофеморальный синдром также может поражать не спортсменов и часто встречается у подростков, молодых людей, работников физического труда и пожилых людей.
Американская академия семейных врачей сообщает, что пателлофеморальный синдром является наиболее частой причиной боли в коленях у населения. Это может быть вызвано чрезмерной нагрузкой на коленный сустав, физической травмой или смещением коленной чашечки.
Начало пателлофеморального синдрома может быть постепенным или возникать в результате единичного инцидента. Также может присутствовать состояние, известное как хондромаляция надколенника.
Хондромаляция характеризуется стиранием и размягчением хряща вокруг колена, что приводит к воспалению и боли.
Когда человек страдает пателлофеморальным синдромом, боль в колене может усилиться, если он выполняет любое из следующих движений:
Поделиться на Pinterest Хотя спортсмены подвергаются наибольшему риску, пателлофеморальный синдром также может поражать не спортсменов.- стоять на коленях
- приседать
- подниматься или спускаться по лестнице
- сидеть в течение длительного времени
Могут быть и другие симптомы:
- легкий отек
- ощущение скрежета или скрежета при сгибании или разгибании ноги
- снижение силы мышц бедра, если не лечить начальные симптомы
Пателлофеморальный синдром возникает, когда тыльная сторона коленной чашечки соприкасается с бедренной костью.Точная причина этого не совсем понятна, но она связана с:
- Чрезмерное использование колена : Действия, связанные с бегом или прыжками, вызывают повторяющуюся нагрузку на коленный сустав, что может привести к боли в надколеннике.
- Мышечный дисбаланс : Когда некоторые мышцы, например, вокруг бедра и колена, слабы, они не могут удерживать соседние части тела, включая коленную чашечку, правильно выровненными. Со временем это может привести к травмам.
- Травма : Травма коленной чашечки или операция на колене может увеличить риск развития пателлофеморального болевого синдрома.
Факторы риска
Поделиться на Pinterest Повторяющееся напряжение в коленном суставе может быть вызвано бегом или прыжками.Факторы, увеличивающие вероятность развития болезни или травмы, известны как факторы риска.
Общие факторы риска пателлофеморального синдрома включают:
- Возраст : Подростки и молодые люди подвергаются наибольшему риску развития пателлофеморального синдрома, хотя он также может поражать пожилых людей.
- Пол : Женщины чаще, чем мужчины, заболевают этим заболеванием, возможно, из-за большего риска мышечного дисбаланса и более широкого угла женского таза.
- Действия с высокой ударной нагрузкой : Занятия с высокой нагрузкой или нагрузкой, включая бег, прыжки или приседания, вызывают повторяющуюся нагрузку на суставы и повышают риск травмы колена.
- Плоскостопие : Люди с плоскостопием могут подвергаться более высокому риску развития пателлофеморального синдрома, поскольку они создают дополнительную нагрузку на свои коленные суставы.
Врач спросит о симптомах и может попросить человека двигать ногами и коленями определенным образом, чтобы проверить нестабильность и определить диапазон движений.
В некоторых случаях могут быть назначены визуализирующие обследования, такие как рентген и МРТ, для подтверждения диагноза и исключения других состояний.
Существует несколько способов лечения пателлофеморального синдрома, в том числе:
Протокол RICE
Во многих случаях пателлофеморального синдрома простых мер, таких как отдых и лед, может быть достаточно для облегчения боли и отека.
Протокол RICE, обозначающий «Отдых», «Лед», «Сжатие», «Подъем», включает отдых для ноги, регулярное прикладывание пакетов со льдом, использование компрессионных повязок и подъем колена над уровнем сердца.Протокол RICE наиболее эффективен при использовании в течение 72 часов после травмы.
Лекарства
Противовоспалительные препараты (НПВП), отпускаемые без рецепта, такие как парацетамол и ибупрофен, могут помочь уменьшить боль и отек, связанные с пателлофеморальным синдромом. НПВП не следует принимать длительно из-за риска желудочно-кишечных проблем.
Физиотерапия
Терапевт может порекомендовать:
- упражнения и растяжки
- бандаж
- тейпирование надколенника
- массаж
Работа с квалифицированным физиотерапевтом может помочь облегчить симптомы и ускорить время восстановления.
Модификация активности
Поскольку чрезмерное использование колена является основным фактором, способствующим развитию пателлофеморального синдрома, изменение активности является одним из способов уменьшить дальнейшее повреждение колена и предотвратить рецидив заболевания.
Люди, страдающие пателлофеморальным синдромом, могут захотеть уменьшить или избежать занятий, которые включают повторяющиеся действия с высокой отдачей, например:
- бег
- прыжки
- стоя на коленях
- приседания
- выпады
- подъем и спуск по лестнице или другое крутые подъемы
- сидение в течение длительного времени
Примеры упражнений с малой нагрузкой, снижающих нагрузку на колени:
- плавание
- езда на велосипеде
- водная аэробика
- на эллиптических тренажерах
хирургия
Операция обычно проводится с использованием артроскопа, тонкой трубки, содержащей фотоаппарат и свет.Прицел вставляется в колено, и хирургические инструменты используются для удаления поврежденного хряща.Эта малоинвазивная процедура может увеличить подвижность и снять напряжение.
Тяжелые случаи пателлофеморального синдрома могут включать операцию на колене, чтобы изменить направление, в котором надколенник проходит и трется о бедро.
Поделиться на Pinterest Разминка перед тренировкой повышает гибкость и может снизить риск пателлофеморального синдрома.Пателлофеморальный синдром может быть болезненным и изнурительным.
Хотя не все случаи можно предотвратить, можно предпринять определенные шаги, чтобы снизить риск проблем с коленями. К ним относятся:
- Сохранение мышечного баланса : Укрепление мышц колена и ноги может снизить риск мышечного дисбаланса и способствовать правильному выравниванию колена.
- Коррекция плоскостопия : ношение поддерживающей обуви и вставок для обуви может лечить плоскостопие и снизить дополнительную нагрузку на коленные суставы.
- Здоровый вес : слишком большая масса тела создает нагрузку на суставы, повышая риск развития пателлофеморального синдрома.Поддерживать здоровый вес можно, соблюдая сбалансированную диету и регулярно занимаясь физическими упражнениями.
- Разминка перед тренировкой : Человек должен всегда растягиваться и заниматься легкими делами перед правильной тренировкой. Это может повысить гибкость и снизить риск травм.
- Постепенное изменение режима тренировок : внезапное увеличение интенсивности, продолжительности или частоты тренировок может способствовать появлению боли в коленях.
- Избегайте нагрузки на колени : выбор занятий с низкой нагрузкой, ношение поддерживающей обуви и использование наколенников во время тренировок может помочь снизить нагрузку на колени и ноги.
Время выздоровления у разных людей разное и зависит от факторов, в том числе от тяжести симптомов и используемых методов лечения.
Однако большинство случаев излечиваются в течение нескольких недель при использовании домашних и малоинвазивных методов лечения. Использование протокола RICE и занятие малоэффективными видами деятельности улучшает перспективы для многих людей.
Для полного выздоровления может потребоваться до 5 месяцев, особенно если пателлофеморальный синдром возник в результате физической травмы.
Хондроз медиального отдела III степени – Ортопедическая клиника Rosenberg Cooley Metcalf
Диагностика
Ваш диагноз – глубокое (III степень) повреждение хряща внутреннего (медиального) опорного отдела.
Травма или состояние
Это состояние представляет собой повреждение несущего (суставного) хряща коленного сустава. Трещины хряща приводят к глубоким трещинам. Внешняя «кожа» хряща теряется, что приводит к прогрессирующей эрозии более глубоких слоев хряща.У большинства пациентов это состояние является предартритическим.
Причина
Наиболее частой причиной является ненормально ускоренный «износ» этого защитного хрящевого слоя в колене. Это может развиться в результате перенесенной ранее сильной травмы (часто нераспознанной), ожирения или продолжительной нагрузки на твердые поверхности. Это может развиться из-за предыдущей травмы или потери амортизирующего фиброзного хряща (мениска) во внутреннем (медиальном) отсеке, несущем нагрузку на колено.
Симптомы
Типичные симптомы включают боль, которая связана с нагрузкой на вес тела и облегчается в покое.Боль часто локализуется вдоль внутренней (медиальной) поверхности колена. Обычно присутствуют легкая припухлость и слабость. Кроме того, некоторые пациенты могут испытывать ощущение захвата или скрежета.
Лечение
Стандартное лечение включает:
- Потеря веса: 1 фунт веса верхней части тела соответствует 4 фунтам. силы на колено.
- Регулярные упражнения без нагрузки, такие как езда на велосипеде, гребля или плавание.
- Питательные вещества для хрящей и костей, такие как глюкозамин, хондроитин, кальций и витамин К, два раза в день.
- Тайленол и / или противовоспалительные препараты (например, диклофенак / вольтарен или ибупрофен / мотрин).
- Ходить и стоять на более мягких поверхностях.
- Ношение обуви с мягкой подошвой.
- Артроскопическая операция по удалению поврежденных и воспаленных тканей. Может потребоваться хирургическая стабилизация дефекта хряща. Хирургическая стимуляция для замены утраченного хряща эффективна в тех случаях, когда окружающий хрящ здоров.
Меры предосторожности
Важные меры предосторожности:
- Ни один метод лечения не является оптимально успешным.Постарайтесь следовать большинству, если не всем, рекомендациям.
- Противовоспалительные препараты следует принимать во время еды. Если вы продолжаете принимать противовоспалительные препараты в течение шести месяцев, для подтверждения безопасности будет показан анализ крови.
- Старайтесь избегать оскорбительных действий, которые связаны с ударной нагрузкой или сдвигающей нагрузкой на колено, например бегом и теннисом.
- Улучшение за счет питательных веществ хряща часто занимает 2-3 месяца.
Восстановление
Полное выздоровление бывает редко.Лечение предназначено для улучшения функции колена и задержки развития остеоартрита. В случаях артроскопической хирургии выздоровление занимает 1-6 месяцев в зависимости от степени повреждения хряща.
Пателлофеморальный болевой синдром – Симптомы и причины
Обзор
Пателлофеморальный болевой синдром – это боль в передней части колена, вокруг коленной чашечки (надколенника).Иногда это называется «колено бегуна», но чаще встречается у людей, занимающихся такими видами спорта, как бег и прыжки.
Боль в коленях часто усиливается, когда вы бегаете, поднимаетесь или спускаетесь по лестнице, длительное время сидите или приседаете. Часто помогают простые методы лечения, такие как отдых и лед, но иногда необходима физиотерапия, чтобы облегчить пателлофеморальную боль.
Товары и услуги
Показать больше товаров от Mayo ClinicСимптомы
Пателлофеморальный болевой синдром обычно вызывает тупую ноющую боль в передней части колена.Эта боль может усилиться, если вы:
- Поднимитесь или спуститесь по лестнице
- Приседать или стоять на коленях
- Продолжительное сидение, согнув колени
Когда обращаться к врачу
Если боль в коленях не уменьшится в течение нескольких дней, проконсультируйтесь с врачом.
Причины
Врачи не уверены, что вызывает пателлофеморальный болевой синдром, но он был связан с:
- Чрезмерное использование. Бег или прыжки с трамплина создают повторяющуюся нагрузку на коленный сустав, что может вызвать раздражение под коленной чашечкой.
- Мышечный дисбаланс или слабость. Пателлофеморальная боль может возникать, когда мышцы бедра и колена не удерживают коленную чашечку должным образом. Было обнаружено, что движение колена внутрь во время приседания связано с пателлофеморальной болью.
- Травма. Травма коленной чашечки, например вывих или перелом, связана с пателлофеморальным болевым синдромом.
- Хирургия. Операция на колене, особенно восстановление передней крестообразной связки с использованием собственного сухожилия надколенника в качестве трансплантата, увеличивает риск пателлофеморальной боли.
Факторы риска
Факторы, которые могут увеличить ваш риск, включают:
- Возраст. Пателлофеморальный болевой синдром обычно поражает подростков и молодых людей. Проблемы с коленом у пожилых людей чаще вызваны артритом.
- Секс. У женщин вероятность развития пателлофеморальной боли в два раза выше, чем у мужчин. Это может быть связано с тем, что более широкий таз женщины увеличивает угол, под которым встречаются кости в коленном суставе.
- Некоторые виды спорта. Занятия бегом и прыжками с парашютом могут вызвать дополнительную нагрузку на колени, особенно когда вы повышаете уровень подготовки.
Профилактика
Иногда боли в коленях случаются просто так. Но определенные шаги могут помочь предотвратить боль.
- Сохраняйте прочность. Сильные четырехглавые мышцы и мышцы, отводящие бедра, помогают сохранять равновесие в коленях во время активности, но избегают глубоких приседаний во время силовых тренировок.
- Думайте, выравнивание и техника. Спросите своего врача или физиотерапевта о упражнениях на гибкость и силовых упражнениях, чтобы оптимизировать технику прыжков, бега и поворотов, а также помочь коленной чашечке правильно двигаться в желобке. Особенно важны упражнения для внешних мышц бедра, чтобы колено не прогибалось внутрь, когда вы приседаете, приземляетесь после прыжка или делаете шаг вниз с шага.
- Сбросьте лишние килограммы. Если у вас избыточный вес, похудание снимает нагрузку с колен.
- Разминка. Перед бегом или другими упражнениями сделайте разминку примерно пять минут легкой активности.
- Стретч. Повысьте гибкость с помощью мягких упражнений на растяжку.
- Увеличивайте интенсивность постепенно. Избегайте резких изменений интенсивности тренировок.
- Умная обувь для тренировок. Убедитесь, что ваша обувь хорошо сидит по размеру и обеспечивает хорошую амортизацию. Если у вас плоскостопие, подумайте о вкладышах для обуви.
05 февраля 2021 г.
Показать ссылки- O’Connor FG, et al. Пателлофеморальный болевой синдром. http://www.uptodate.com/home. Проверено 5 ноября 2015 г.
- Пателлофеморальный болевой синдром. Американская академия хирургов-ортопедов.http://orthoinfo.aaos.org/topic.cfm?topic=A00680. Проверено 5 ноября 2015 г.
- Bogla LA, et al. Обновление для консервативного лечения пателлофеморального болевого синдрома: систематический обзор литературы с 2000 по 2010 год. Международный журнал спортивной физиотерапии. 2011; 6: 112.
- Ласковский Е.Р. (заключение эксперта). Клиника Мэйо, Рочестер, Миннесота, 9 ноября 2015 г.
Связанные
Связанные процедуры
Показать другие связанные процедурыПродукты и услуги
Показать больше продуктов и услуг Mayo ClinicПателлофеморальный болевой синдром
Артроз голеностопного сустава: методы сохранения суставов
Артрит голеностопного сустава всегда означает потерю хрящевого слоя в голеностопном суставе.Причиной потери хрящевого слоя часто является неправильное положение лодыжки (таранной кости). Это также приводит к ряду конкретных вариантов лечения для сохранения сустава © www.joint-surgeon.comЛечение артрита голеностопного сустава и сохранение сустава
Артрит голеностопного сустава – износ голеностопного сустава – обычно поражает более молодых пациентов. На самом деле голеностопный сустав менее подвержен артриту, чем бедро или колено. Таким образом, артрит, развивающийся в голеностопном суставе, обычно вызывается определенными причинами, как правило, несчастными случаями.Только 5-10% всех случаев артрита голеностопного сустава протекают как первичный артрит голеностопного сустава, то есть без конкретной причины.
Как ощущается артрит голеностопного сустава?
Пациент с артритом голеностопного сустава чувствует, как будто он или она сначала должен «разогреть лодыжку» после периода сидения или отдыха. Сустав «тугоподвижен» и часто опухает. Он также больше не может справляться с растяжением: после физического напряжения лодыжка, пораженная артритом, все еще болит и опухает через несколько дней.Качество жизни сильно снижается, так как боль в щиколотке усиливается при ходьбе, при артрите голеностопного сустава.
Движение, сопровождающееся сотрясением сустава, например, бег трусцой или игра в теннис, становится совершенно невозможным. Болит и сковывает лодыжка. Артрит таранно-пяточного сустава также является широко распространенным заболеванием. На последних стадиях артрита лодыжка болезненно жесткая. Затем его заменяют протезом голеностопного сустава или укрепляют посредством артродеза. Это позволяет пациенту с тяжелым артритом голеностопного сустава оставаться подвижным в повседневной жизни.
Причина: неправильное положение или результат травмы
Дегенеративное заболевание (артрит) голеностопного и подтаранного сустава – в отличие от артрита бедра и колена – часто развивается в результате старой травмы лодыжки:
Таким образом, более 90% случаев артрита голеностопного сустава являются результатом травмы, т. Е. Вторичного артрита голеностопного сустава.
В следующей статье мы хотели бы представить основные причины артрита голеностопного сустава. Мы также представим методы лечения, которые мы можем использовать, чтобы остановить или значительно замедлить разрушение суставов.Цель: предотвратить снижение качества жизни.
Путем лечения повреждений, вызванных несчастным случаем, мы можем лечить артрит голеностопного сустава, сохраняя при этом сустав все чаще. Современная замена хряща может даже вылечить раннее повреждение хряща и остановить дегенерацию суставов. Эта регенерация хряща стала надежным лечением.
Исследование артрита голеностопного сустава:
- Исследование хряща: Хрящ, образующий суставное пространство на рентгеновском снимке, представляет собой смазывающий слой между костными частями сустава.
- Костная ткань под хрящом.
- Связки и сухожилия, направляющие сустав.
- Ось напряжения и неправильное положение костей стопы (особенно таранной, пяточной, таранной кости)
- Соединительнотканная мембрана (синовиальная мембрана, которая создает синовиальную жидкость).
Термин артрит – собирательный термин для обозначения признаков износа суставов.
Подобно термину «боль в животе», не указывающему причину боли, «артрит голеностопного сустава» также не указывает на конкретную причину заболевания суставов.Однако часто врач может определить причину недуга. Это может быть, например, расшатанное тело , смещение оси ноги на , повреждение связки .
Следовательно, артрит голеностопного сустава может иметь множество различных причин. Но у этих разных причин и течений заболевания просто одна и та же конечная стадия: ухудшение состояния голеностопного сустава из-за истощения и разрушения хрящевого слоя на суставных поверхностях.
У кого артрит голеностопного сустава?
Насколько распространены спортивные травмы голеностопного сустава?- Волейбол 40%
- Баскетбол 39%
- Футбол 36%
- Батут 31%
- Бег / бег 30%
Артрит голеностопного сустава относительно редко по сравнению с артритом бедра и колена. В среднем пациенты, страдающие артритом голеностопного сустава, значительно моложе других пациентов с артритом. Причиной обычно является травма, т.е.е. связанные с авариями. Это приводит к неправильному положению и повышенной гибкости голеностопного сустава, а позже и к артриту. Таким образом, лечение в значительной степени основано на ортопедии и хирургии травм: точный анализ дефектных положений и восстановление оси нагрузки всегда является основой для лечения голеностопного сустава с сохранением суставов. Без дальнейшего анализа обстоятельств развития артрита голеностопного сустава мы можем только лечить симптомы, чтобы облегчить боль при артрите.
Рис. 2 Голеностопный сустав образован тремя костями: сверху голень (большеберцовая кость) и голеностопная кость (малоберцовая кость) образуют одно целое.Они удерживаются вместе связками синдесмоза. Наряду с таранной костью они образуют одну сторону сустава голеностопного сустава (таранная врезка или лодыжечная пазуха). Снизу таранная кость (лодыжка) является ключевой: она принимает на себя весь вес тела и переносит его на кости стопы при ходьбе и беге. Таранная кость, а также суставные поверхности лодыжки и малоберцовой кости покрыты хрящом. Неправильное положение голеностопной кости (таранной кости) увеличивает риск артрита голеностопного сустава. Также очень важна устойчивость таранного паза.© ViewmedicaАртрит голеностопного сустава часто возникает в результате травм
Причины артрита голеностопного сустава
- Дефект голеностопного сустава после разрыва связки
- Повреждения костей и хрящей в результате разрыва связки
- Перенапряжение лодыжки из-за занятий спортом или избыточного веса.
- Недостаточная физическая нагрузка
- Неправильное положение и дисфункция оси ноги из-за неправильного положения (косолапость, плоскостопие).
- Неисправное положение после аварии.
- Воспаление (ревматизм).
- Неврологические причины, например полинейропатия или повреждение нервов.
- Причины метаболизма: подагра, гемохроматоз, сахарный диабет.
Верхний голеностопный сустав часто поражается артритом в результате случайного повреждения. Случайное повреждение включает повреждение связки верхнего голеностопного сустава после вывиха голеностопного сустава, а также повреждение сустава после перелома голеностопного сустава.
Это может также произойти, если переломы вдали от голеностопного сустава заживают в дефектном положении.Это приводит к постоянной неправильной нагрузке на хрящ голеностопного сустава. Этот ущерб обычно развивается только в течение многих лет. Помимо приобретенных причин артрита голеностопного сустава могут иметь врожденные причины: врожденная косолапость, плоскостопие или полая стопа.
Артрит голеностопного сустава вследствие повреждения боковой связки
Рис. 3 Сначала мы выполняем этот тест на предмет нестабильности вращения в случае заболеваний голеностопного сустава. При нестабильности боковой связки таранная кость слишком далеко отходит от голеностопного сустава и чрезмерно растягивается.Во многих случаях этот медицинский тест больше не проводится после разрыва боковой связки, чтобы убедиться в успешности консервативного лечения. © www.joint-surgeon.comБоковые разрывы голеностопного сустава теперь – справедливо – лечат путем иммобилизации с помощью корсета. Примерно для 20% пациентов такой иммобилизации недостаточно: сохраняется нестабильность связок. В частности, в боковых связках это приводит к «нестабильности вращения» голеностопного сустава, что может особенно вызвать артрит голеностопного сустава у пациентов с высоким уровнем напряжения из-за занятий спортом или их профессии.Конечно, это должно быть диагностировано за годы или десятилетия до появления артрита голеностопного сустава, чтобы быть полезным. Но даже у пациентов с артритом этот тест является важной составляющей диагностики.
Рис. 4 Упражнение Thera Band, укрепляющее сухожилие задней большеберцовой кости при нестабильности боковой связки. Это и другие упражнения из академии стопы и голеностопного сустава обычно могут компенсировать. © www.joint-surgeon.comВ большинстве случаев остаточная нестабильность голеностопного сустава даже не требует хирургического вмешательства.Целенаправленная физиотерапия и упражнения для голеностопного сустава в домашних условиях из академии голеностопного сустава довольно часто могут исправить эту нестабильность. В некоторых случаях эта нестабильность требует хирургического вмешательства. К сожалению, при крайне консервативном лечении разрывов боковых связок повторное обследование для определения таких остаточных нестабильностей в период времени, в течение которого их еще можно лечить, часто не проводится.
Основная роль связок в функции таранной кости (голеностопного сустава)
Следующие изображения представляют собой схемы таранной кости (голеностопного сустава) при просмотре сверху.Голень (большеберцовая кость) и голень (малоберцовая кость), образующие сустав, отмечены желтым цветом. При ходьбе голеностопная кость принимает на себя вес всего тела человека. Однако нет мышц, активно удерживающих саму голеностопную кость в нужном положении. Только связки фиксируют таранную кость. Только положение окружающих связок и суставов определяет свойства костной ткани голеностопного сустава для формирования. Эта связь является нашим основным направлением при изучении артрита голеностопного сустава.
Рис. 5 На положение таранной кости (фиолетовый: кость лодыжки, желтый: кость и голень) влияют окружающие связки лодыжки.© www.joint-surgeon.com Рис.6: Разрыв боковой связки дестабилизирует таранную кость (голеностопную кость) и приводит к подъему боковой (внешней) таранной кости. (фиолетовый: кость лодыжки, желтый: кость и голень икры) © www.joint-surgeon.com Рис. 7: Разрыв медиальной связки дестабилизирует таранную кость и приводит к возвышению медиальной (внутренней) таранной кости. © www.joint-surgeon.com Рис. 8: Одновременный разрыв медиальной и латеральной связок больше всего меняет биомеханику голеностопной кости (таранной кости). © www.joint-хирург.комСтадии и морфология артрита голеностопного сустава
Почему нестабильность связок вызывает артрит?Ослабленные связки и сухожилия приводят к тому, что голеностопный сустав больше не направляется должным образом. Кости суставов больше не идеально расположены вместе. В некоторых областях сустава хрящ натирается и стирается. То есть хрящ теряется. Утрата суставной щели усиливает дефектное положение: это создает порочный круг.
Как и в случае с другими суставами, износ приводит к истощению хрящевой ткани и, как следствие, сужению суставной щели.
Так называемая суставная щель – это невидимый на рентгеновских снимках слой хряща. Если это все еще выражено, суставные кости в лодыжке поддерживают расстояние: они образуют суставную щель. Если суставная щель сжимается из-за истирания хряща и артрита, увеличивается нагрузка на прилегающую кость и истирание хряща.
Все больше и больше утрачивается амортизирующая функция суставного хряща голеностопного сустава. Следствием этого является воспаление, включая отек лодыжки. Выступающая кость ( костная шпора или остеофиты ) образуется по краям лодыжки, где кости трутся друг о друга и хрустят по мере сужения суставной щели в голеностопном суставе.
Эти костные шпоры являются результатом повреждения хряща и отмечают переход к артриту голеностопного сустава.
Дефектное положение как причина артрита голеностопного сустава
Рис.9. Рис. 10 Рис. 11Рис. 9 (СЛЕВА): Поверхности костей в голеностопном суставе больше не совпадают. Из-за наклона только внутренняя (медиальная) часть голеностопной кости снизу несет нагрузку. Здесь может образоваться артрит из-за перенапряжения. Рис. 10 (ЦЕНТР) Неправильное положение голеностопного сустава видно и снаружи.Также желтым цветом показано измененное направление движения ахиллова сухожилия. Это самое сильное сухожилие человеческого тела усиливает дефектное положение, отклоняясь от оси статического напряжения. Рис. 11 (СПРАВА) Красным цветом показана нормальная ось лодыжки. Различные причины могут привести к отклонениям, которые могут вызвать артрит голеностопного сустава из-за неправильной нагрузки.
Почему артрит голеностопного сустава встречается реже, чем артрит колена?- Хрящ голеностопного сустава более устойчив к разрушающим ферментам.
- Хрящ в голеностопном суставе восстанавливается немного лучше, чем в колене.
- Таранная кость точно входит в паз таранной кости: суставы с более высокой конгруэнтностью частей сустава более устойчивы к артриту.
Консервативное (безоперационное) лечение артрита голеностопного сустава – это попытка отсрочить прогрессирование заболевания. Целью этого лечения обычно является повышение стабильности суставов. Лечебная физкультура, особенно специальная академия голеностопного сустава, может улучшить поведение голеностопного сустава за счет укрепления мышц и улучшения координации.Физиотерапия также может улучшить регенерацию хряща после повреждения хряща.
Еще одно очень эффективное средство – ортопедия. Поднятие внешнего или внутреннего края или использование стелек может улучшить ход движения и оптимизировать положение сустава.
В зависимости от причины диагноза, различные операции также могут помочь замедлить прогрессирование или исправить повреждение.
Стадии износа хрящевой ткани при артрите голеностопного сустава
Изменения хряща при артрите голеностопного сустава- Степень 0: Здоровый, смазанный хрящ.
- 1 степень: Хондромаляция, нарушение структуры хряща.
- Степень 2: Умеренное поражение соединительной ткани хряща.
- Степень 3: Разрывы на поверхности хряща, придание шероховатости.
- Степень 4: Кости больше не покрыты хрящом.
Артрит таранно-пяточного сустава – результат болезни, прогрессирующей с годами. Вначале всегда бывает повреждение суставного хряща.После этого первоначального повреждения суставного хряща сопротивляемость стрессу снижается.
Поверхность значительно менее шероховатая, чем у здорового хряща, что приводит к повышенному истиранию хряща в суставе. Цвет суставного хряща меняется от белого до желтого.
Первоначально эта пониженная сопротивляемость заметна только при сильном стрессе (контактные виды спорта, футбол, теннис). Но позже даже обычное повседневное использование может привести к усилению истирания хряща.Трение между гладкими хрящевыми поверхностями здорового сустава составляет лишь часть трения двух трущихся кубиков льда.
Шероховатость или полное разрушение хрящевой поверхности значительно увеличивает трение. Со временем, помимо функции скольжения, утрачивается и амортизирующая функция хряща в голеностопном суставе.
Истертые частицы хряща поддерживают износ, так как поврежденный хрящ дополнительно повреждается из-за воспалительной реакции в суставе.Это приводит к увеличению нагрузки на прилегающую кость, поскольку амортизация хряща снижается. При этом в голеностопном суставе образуются костные шпоры (остеофиты), которые постепенно ограничивают подвижность сустава.
Классификация: Первичный и вторичный артрит голеностопного сустава
Различают по причине артрита голеностопного сустава:
- Первичный артрит голеностопного сустава (первичный артрит верхнего голеностопного сустава)
- Вторичный артрит голеностопного сустава (вторичный артрит верхнего голеностопного сустава)
Классификация по причине артрита голеностопного сустава:
- Артрит голеностопного сустава в результате несчастного случая.
- Артрит голеностопного сустава, вызванный ревматизмом.
- Артрит голеностопного сустава, связанный с инфекцией.
- Артрит голеностопного сустава в результате паралича.
Причина первичного артрита голеностопного сустава не выяснена. Он появляется спонтанно, без каких-либо триггерных или идентифицируемых причин. Первичный артрит голеностопного сустава на самом деле встречается очень редко. Причины первичного артрита голеностопного сустава до сих пор остаются неясными. На самом деле это могут быть и травматические воздействия с поражением хряща.
Артрит голеностопного сустава имеет особую причину в большей степени, чем другие основные суставы (коленный, тазобедренный).
Вторичный артрит голеностопного сустава может иметь различные причины. Обычно это происходит из-за несчастного случая (травмы).
Медицинская диагностика артрита голеностопного сустава: Консультация и осмотр врача
Симптомы артрита голеностопного сустава
- Пусковая боль (разогрев сустава).
- Утренняя боль в покое.
- Быстрое утомление от напряжения.
- Сокращенное расстояние ходьбы (боль при нагрузке).
- Трение руб.
- Повышение жесткости.
- Расстройство движения (соударения).
- Отек и воспаление.
- Деформация сустава.
- Препятствия в суставе из-за соударения мягких, хрящевых и костных частей сустава.
- Болезненная ходьба по неровной поверхности.
Причиной визита обычно называют сильную боль в лодыжке и отек во время консультации.Боль по-прежнему возникает в зависимости от нагрузки, поэтому сразу после занятий спортом или после похода это указывает на раннюю стадию артрита голеностопного сустава. Боль в покое и постоянная боль в лодыжке указывают врачу на запущенный артрит лодыжки.
Еще одним признаком артрита голеностопного сустава является быстрое утомление с растяжением .
Заболевание голеностопного сустава первоначально вызывает лишь эпизодическую боль в лодыжке у больного человека после того, как он напряг ногу сильнее обычного.
Проблемы с голеностопом учащаются по мере прогрессирования болезни и снижения устойчивости к стрессу.Гибкость голеностопного сустава снижается из-за повторяющегося воспаления суставной капсулы, а отдых стопы из-за боли приводит к хромоте.
В зависимости от степени повреждения голеностопного сустава могут возникнуть разные проблемы. На ранних стадиях типичными проблемами с голеностопным суставом, связанными с артритом, являются периодическая боль или усталость в голеностопном суставе.
Боль при утреннем пробуждении или боль в лодыжке после длительного отдыха являются относительно типичными. Боль в лодыжке после напряжения или даже в состоянии покоя возникает только по мере прогрессирования артрита.
Боль в лодыжке все больше снижает качество жизни больного.
Снижается пешеходная дистанция, заметно снижается работоспособность во время занятий спортом. Артрит голеностопного сустава заметно ограничивает повседневную и рабочую активность. Ограничение движений голеностопного сустава и облегчение позы обычно приводит к проблемам, которые иррадируют в стопу или голень.
Проверка оси ноги и оси голеностопного сустава
Pes valgus:
Неправильное положение задней лапы, т.е.е. пятка.
Pes planovalgus:
Плоскостопие также сопровождается вращением пяток наружу. Кроме того, наблюдается вращение продольной оси стопы наружу, начиная с предплюсны, вдоль линии между костью голеностопного сустава и предплюсны. Пяточная кость также наклоняется наружу в ответ на это неправильное положение.
Во время медицинского осмотра врач осматривает ось ноги спереди и сзади.
Особенно важны дефекты в лодыжке: важны внутренние или внешние дефекты пяточной кости.
Также проверяется состояние арки. Плоскостопие (pes planovalgus) может сопровождаться вращением пяточной кости наружу (так называемое вальгусное положение задней стопы). Следовательно, наследственные или дефектные позиции, приобретенные в результате несчастного случая, могут способствовать артриту голеностопного сустава. Следовательно, врач спросит о несчастных случаях или прошлой боли в ногах во время приема.
Рентгенологическое исследование показывает суставную щель, проблемы с осью голени, неправильное положение
Инжир.13: Рентген артрита голеностопного сустава (боковой). Сустав между таранной пазухой и лодыжкой больше не виден. Хрящевой слой полностью изношен.Рентгеновские снимки с опорой на ногу очень помогают в диагностике артрита голеностопного сустава. Оценка артрита голеностопного сустава с помощью рентгеновских лучей без нагрузки является неполной. Эти изображения показывают состояние оси и распространение повреждения хряща в голеностопном суставе, а также предоставляют информацию о причине артрита.
Рентгенологическое исследование оси голеностопного сустава и оси голени
Так называемый вид выравнивания задней лапы полезен для оценки воздействия неправильного положения задней лапы: он показывает выравнивание пяточной кости. Это позволяет сделать вывод о роли неправильного положения задних конечностей в развитии артрита голеностопного сустава.
Рис. 14: Неправильное положение таранной пазухи приводит к повышенной гибкости голеностопного сустава. Стрелки показывают отсутствие совпадения между голенью (большеберцовой костью) и костью голени (малоберцовой костью) после разрыва синдесмоза.© Д-р Томас ШнайдерКроме того, делаются снимки стопы с опорой на вес, чтобы определить тяжесть сопутствующего артрита в соседних суставах голеностопного сустава. Здесь также важно положение медиальной дуги: уплощение дуги при плоскостопии, а также обратная вариация при полой стопе считаются последствиями для здоровья верхней части голеностопного сустава.
Полное изображение ноги для оценки всей оси ноги и ее воздействия на голеностопный сустав – не только перед репозиционированием или операциями по протезированию – полезно и необходимо.
Как специалист видит артрит голеностопного сустава на рентгеновском снимке?
Рис. 15: Неправильное положение паза таранной кости, приводящее к увеличению промежутка между таранной костью и большеберцовой костью. Стрелки показывают отсутствие конгруэнтности между костями сустава. Если не лечить, это неправильное положение таранной впадины может привести к артриту голеностопного сустава. © www.joint-surgeon.comРанние признаки артрита голеностопного сустава на рентгенограмме: Сужение голеностопного сустава – косвенный признак повреждения хряща и, следовательно, ранний признак артрита голеностопного сустава.
Из-за повреждения хряща в кости около подтаранного сустава возникает реакция адаптации. Упрочнение кости (склеротизация кости) в голеностопном суставе является результатом истощения хряща.
ОФЭКТ-сканирование может предоставить информацию о процессах ремоделирования кости, возникающих в результате распределения нагрузки.
Признаки запущенного артрита голеностопного сустава на рентгенограмме
Суставная щель голеностопного сустава все больше и больше исчезает, а кость рядом с суставом все больше и больше затвердевает, пока край кости не реагирует на повышенное напряжение, образуя костные шпоры, так называемые остеофиты.Со временем повышенное давление в кости может привести к разрушению кости, так называемым субхондральным кистам (или жеодам). Это полости в кости из-за отмирания кости (остеонекроза). Последний признак артрита голеностопного сустава: противоположные кости сустава деформируются из-за изменения силовых линий сустава.
Уплощение голеностопной кости (таранной кости) часто происходит в верхней части голеностопного сустава, и кость все больше смещается вперед. Эти отклонения вызывают возрастающие ограничения, которые затем могут еще больше повлиять на соседний стык.
Консервативное лечение артрита голеностопного сустава не только для облегчения боли
Принципы лечения артрита голеностопного сустава
- Улучшение обмена веществ способствует регенерации хрящевой ткани.
- Улучшение восприятия положения тела (проприоцепция) предотвращает дальнейшее скручивание и травмы лодыжки.
- Укрепление мышц улучшает поведение и стабильность голеностопного сустава.
- Выпрямление осей ног снижает нагрузку на хрящи.
- Исправление неправильного положения задней лапы предотвращает односторонний износ хрящевого слоя.
- Лечение боли и воспаления улучшает течение воспаления, повреждающего хрящи, в случае активированного артрита голеностопного сустава.
Первым приоритетом является безоперационное лечение артрита голеностопного сустава. Рекомендуемые методы лечения зависят от стадии артрита голеностопного сустава. Цель всех этих мер – замедлить или остановить прогрессирование артрита.
Чтобы понять механизмы действия консервативного лечения, нам нужно вернуться к вышеупомянутым обстоятельствам развития артрита голеностопного сустава. Все доступные консервативные методы лечения не предназначены для «чего-нибудь», что может помочь. Скорее они предназначены для конкретного воздействия на механизмы развития артрита. Таким образом, каждый консервативный метод лечения занимает значимое место в общей концепции. Также нецелесообразно различать хирургическое и консервативное лечение.Оба типа лечения преследуют одну цель: улучшение конгруэнтности (посадки) и стабильности голеностопного сустава, чтобы замедлить или остановить течение артрита.
Таким образом, мы хотели бы познакомить вас со всеми консервативными и хирургическими методами с точки зрения стабилизации голеностопного сустава, объясняя при этом особые преимущества комплексной стратегии лечения артрита голеностопного сустава.
Это также прояснит, что нам необходимо найти подходящую концепцию лечения, основанную на конкретной стадии вашего артрита голеностопного сустава и ваших конкретных обстоятельствах.Даже с помощью хирургических методов стабильная и безболезненная лодыжка может быть достигнута только в том случае, если в долгосрочной перспективе вы будете строить свой образ жизни на принципах академии лодыжек.
Для этого вам необходимо знать принципы поддержания здоровья голеностопного сустава или артрита, развивающегося из-за неправильной нагрузки.
По этой причине мы разработали для наших пациентов простую и понятную программу тренировки голеностопного сустава, которую вы можете практиковать и изучить в нашей физиотерапевтической программе Gelenk Reha.
Пример упражнения Balance Board:
Цель упражнения: Улучшение координации и защитных рефлексов в голеностопном суставе.
Исходное положение: Встаньте на балансировочную доску, ноги на ширине плеч.
Упражнение: Уравновесьте свой вес сверху.
Рис. 17: Тренировка голеностопного сустава с балансиром. Дополнительные программы упражнений можно найти на нашем специальном сайте → www.fuss-sprunggelenk-akademie.de
Обратите внимание, что независимая программа домашних упражнений при нестабильности голеностопного сустава, боли в голеностопном суставе и артрите голеностопного сустава рекомендуется только после тщательного медицинского осмотра, диагностики и после получения инструкций от наших физиотерапевтов.Мы должны убедиться, что упражнения подходят для вашего состояния.
После этого во время инструктажа физиотерапевта вы получите упражнения, соответствующие вашему случаю, в качестве вашей личной программы упражнений.
© 2014 Д-р Томас Шнайдер, www.fuss-sprunggelenk-akademie.de
Консервативное лечение артрита
Консервативные меры
- Переделка обуви
- Хондрозащитное средство для сохранения хрящевой ткани
- Ортез на варусный / вальгусный рельеф
- Упражнения для укрепления мышц
- Иглоукалывание
- Физиотерапия
- физиотерапия
Кроме того, лекарства с использованием противовоспалительных болеутоляющих, так называемых антиревматических средств или НПВП (например,грамм. Диклофенак) также является вариантом. Примите обезболивающее и противовоспалительное. Но не ежедневно без осторожности. Не принимайте регулярно по утрам, но постарайтесь принимать их, так как в повседневной деятельности появляется боль.
Также проводится физиотерапия и прописываются переделки обуви (например, рокерская подошва, рокерская подошва). Мы также пытаемся отсрочить истощение хрящевой ткани путем инъекций препаратов, создающих хрящевую ткань. Это особенно рекомендуется на ранних стадиях артрита: для достижения оптимального эффекта мы стараемся оптимально разместить эти соединения в лодыжке с помощью ультразвука во время инъекции.
После исчерпывающих консервативных мер, хирургические меры могут быть рассмотрены для лечения, если цель лечения еще не достигнута. В большинстве случаев при артрите голеностопного сустава достаточно консервативного лечения.
Однако, если проблемы с голеностопом не исчезнут, необходимо запланировать операцию на голеностопном суставе. Но даже при успешном хирургическом вмешательстве артрит можно вылечить только с помощью длительного консервативного последующего лечения голеностопного сустава.
Физическая терапия в академии голеностопного сустава по-прежнему будет необходима после успешной операции на голеностопном суставе.
Сгибание и разгибание голеностопного сустава с удержанием груза
Цель упражнения: Повышение гибкости и силы верхней части лодыжки.
Вспомогательные средства: нет
Исходное положение: Сядьте на стул так, чтобы ступня касалась пола.
Операция: Медленно перекатите ногу до кончиков пальцев, ненадолго задержите там давление. Верните всю ступню на пол и подтяните кончики пальцев к телу.
Рис. 18: Простое упражнение для укрепления голеностопного сустава Дополнительные упражнения для лечения хронической нестабильности голеностопного сустава см. На сайте https://fuss-sprunggelenk-akademie.de .Физиотерапия и тренировка голеностопного сустава
Мы видим хроническую нестабильность голеностопного сустава у 20% пациентов после травмы связки. Это может иметь последствия, особенно у спортсменов, из-за постоянно увеличивающейся предрасположенности к травмам. Нестабильность связок может привести к повторной травме растяжения связок.Даже простое увеличение люфта сустава, то есть уменьшение конгруэнтности суставных поверхностей, может привести к дегенерации голеностопного сустава. Травмы, которые это вызывает, часто приводят к артриту голеностопного сустава. Однако во многих случаях специальные упражнения могут тренировать защитные рефлексы и предотвратить будущие повороты. В дополнение к «доске баланса» (см. Выше) существует ряд упражнений для укрепления стабилизирующих мышц, развития самосознания и повышения устойчивости голеностопного сустава в долгосрочной перспективе. Эти упражнения помогают стабилизировать голеностопный сустав даже после хирургической реконструкции связок.
Переделки обуви и стельки при артрите голеностопного сустава
Ортопедическая обувь и стельки улучшают скатывание голеностопного сустава. Неисправные позиции могут, например, также можно компенсировать, приподняв внешний или внутренний край обуви. Таким образом, стельки и ортопедическая обувь могут облегчить боль в щиколотке и остановить течение болезни.
Кроме того, голеностопный сустав можно поддерживать снаружи с помощью артродезного ботинка. Ортопедические средства, особенно на ранней стадии артрита голеностопного сустава, могут заметно уменьшить боль при артрите и улучшить общее сочленение голеностопного сустава.
Хирургическое лечение артрита голеностопного сустава
Рис. 19: Вальгусная деформация пяточной кости (положение X или скручивание внутрь) является типичным дефектом голеностопного сустава и может привести к артриту голеностопного сустава. © www.joint-surgeon.comТак же, как и консервативное лечение, операция также направлена на улучшение стабильности голеностопного сустава, тем самым устраняя причину артрита голеностопного сустава.
При этом используются все хирургические методы, которые могут улучшить механическое направление суставов мышцами и сухожилиями.Как мы узнали ранее, артрит голеностопного сустава усугубляется отклонениями оси ноги или неправильным положением голеностопного сустава.
Следовательно, коррекция, восстанавливающая ось голеностопного сустава или корректирующая асимметричное положение голеностопной кости в таранной пазу, всегда сохраняет сустав или, по крайней мере, отсрочивает развитие артрита.
Хирургические методы лечения артрита голеностопного сустава
Рис.20: Протез голеностопного сустава на рентгеновском снимке- Артроскопическая очистка сустава голеностопного сустава: Удаление свободных тел из сустава
- Абразивная артропластика: Удаление разрушенных хрящевых поверхностей и грубых хрящей.
- Техника микроперелома голеностопного сустава: : Просверливание кости под хрящом, реакция заживления, которую это вызывает, может привести к образованию рубцовой ткани в качестве заменителя хряща.
- Пересадка хряща в голеностопный сустав: Пересадка собственных хрящевых клеток организма, выросших вне сустава.
- Коррекция оси (остеотомия) голени или пятки: Коррекция кости выше или ниже лодыжки может исправить ось ноги; исправлены дефектные позиции.
- Реконструкции связок голеностопного сустава: Стабильность боковых связок важна для функционирования суставов.
- Имплантация протеза голеностопного сустава: Это сохраняет вашу походку и нормальный характер движений голеностопного сустава.
- Операция по сращению голеностопного сустава: С помощью слияния голеностопный сустав стабилизируется без боли даже при высокой повседневной нагрузке.
Здесь протез голеностопа, который сохраняет походку по сравнению с некогда стандартным артродезом голеностопного сустава, приобретает все большее значение в уходе за пациентами.
Артроскопия голеностопного сустава: хирургическое лечение артрита голеностопного сустава
Возможна артроскопия голеностопного сустава
- Реконструкция связок.
- Исправление связок.
- Пересадка хряща.
- Лечение хряща.
- Удаление незакрепленных тел.
- Удаление костных шпор.
- Лечение воспаления синовиальной оболочки (синовита)
- Лечение ушибов голеностопного сустава.
Самый прямой хирургический метод для осмотра и малоинвазивного лечения артроскопии голеностопного и голеностопного суставов.При этой хирургии замочной скважины вокруг лодыжки делаются только небольшие разрезы кожи (примерно 1 см). которые используются для введения артроскопов с инструментами и небольших датчиков камеры (эндоскопа) в сустав.
Артроскопическая операция на голеностопном суставе позволяет нам непосредственно проверить состояние сустава и определить состояние связок, костей и хрящей с помощью прямого изображения с камеры. Из-за небольших поверхностных разрезов рана может быстро зажить после артроскопии голеностопного сустава.Рубцы минимальны. Эта процедура позволяет проводить бережное хирургическое лечение артрита голеностопного сустава с небольшими осложнениями.
Рис. 21: СЛЕВА: наклон таранной кости (лодыжки) минимизирует прилегание противоположных костей к лодыжке. Большая часть веса приходится на край лодыжки. Вот где артрит развивается из-за хронического перенапряжения. СПРАВА показывает состояние после остеотомии (хирургической репозиции кости) голени (большеберцовой кости). Это открывает ранее ненапряженную суставную поверхность внутри суставной щели.Остеотомия может – в зависимости от исходной ситуации – остановить или отсрочить развитие артрита голеностопного сустава на несколько лет. © www.joint-surgeon.comДополнительные операции в равной степени способствуют сохранению суставов и замене суставов
Консервация сустава или замена сустава?
Прочные протезы голеностопного сустава 3-го поколения были представлены в середине 90-х годов. С тех пор специалисты многое узнали о факторах, обеспечивающих стабильность протеза голеностопного сустава. Эти обстоятельства затем все чаще лечились с помощью так называемых дополнительных процедур перед операцией.Это показало, что для многих пациентов, которым незадолго до этого был рекомендован артродез (слияние), те же процедуры можно было использовать даже для лечения и сохранения сустава. Для этих пациентов использование дополнительных процедур часто позволяло даже поддерживать естественную способность к амбулаторному лечению постоянно или в течение нескольких лет при артрите голеностопного сустава.
Коррекция сопутствующих отклонений, которые обычно вызывают артрит, имеет решающее значение для сохранения сустава – так же, как и при замене сустава – у пациентов, страдающих артритом голеностопного сустава.
Лечение сопутствующих отклонений (дефектное положение, повреждение связок или исправление таранной вмятины) является элементарным для протезирования: эти хирургические коррекции голеностопного сустава могут предотвратить преждевременное освобождение протеза голеностопного сустава.
Даже многие неправильно расположенные и нестабильные суставы можно успешно вылечить протезом голеностопного сустава после выполнения дополнительных процедур.
Сложные воздействия неправильного положения стопы на протез верхней части голеностопного сустава требуют большого опыта.
Могут потребоваться операции на кости выше или ниже лодыжки.
В случае неправильного положения стопы (плоскостопие) может помочь исправление костей предплюсны путем удаления клина или разгибания.
Сохранение сустава хирургическим путем вместо артродеза или протеза голеностопного сустава?
На решение о хирургической процедуре, подходящей для конкретного случая, влияют многие факторы:- Дефектное положение в голеностопном суставе.
- Вес человека.
- Уровень активности.
- Рабочая нагрузка.
- Возраст пациента.
Даже исправление сопутствующих отклонений окажет положительное влияние на артрит голеностопного сустава. Возможности процедур по сохранению суставов значительно расширились в связи с современным остеосинтезом (хирургическая фиксация) и лечением костей (трансплантация кости в голеностопном суставе). После лечения сопутствующих состояний многие пациенты на практике могут полностью отказаться от протезирования или спондилодеза голеностопного сустава.Отказ от протезирования или слияния или откладывание с ним может быть полезным для наших пациентов в течение многих лет, а иногда и всей их жизни.
Стабилизация связок или реконструкция связок снижает вероятность артрита голеностопного сустава
Сохранение голеностопного сустава с помощью …- Стабилизация и регенерация поврежденных поверхностей костей.
- Стабилизация связок и реконструкция связок.
- Bandstabilisierung und Bandplastik
- Нормализация оси ноги путем изменения положения (остеотомии) пяточной кости или лодыжки.
Помимо стабильности сухожилий и связок, важным аспектом является конгруэнтность, то есть точное соответствие между костью лодыжки и таранной пазом. Если таранная кость (голеностопная кость, кость в голеностопном суставе на стороне питания) не совсем прямая, это означает, что некоторые участки голеностопной кости и таранной кости подвергаются чрезмерной нагрузке. Другие области вообще не имеют веса. В зонах перенапряжения хрящ необратимо поврежден. Артрит развивается на механически перенапряженных поверхностях голеностопного сустава.
→ Подробнее о современной хирургии протезирования голеностопного сустава
Пателлофеморальный болевой синдром (стационар)
- CareNotes
- Пателлофеморальный болевой синдром
- Стационарное лечение
Этот материал нельзя использовать в коммерческих целях, в больницах или медицинских учреждениях. Несоблюдение может повлечь за собой судебный иск.
ЧТО НУЖНО ЗНАТЬ:
- Пателлофеморальный (pah-tel-o-FEM-or-al) болевой синдром, также называемый PFPS, представляет собой состояние, при котором возникает боль под или вокруг надколенника (коленной чашечки).Коленная чашечка движется в разных направлениях и может соприкасаться с бедренной костью (бедренной костью) при движении колена. PFPS может возникнуть из-за частого контакта и трения надколенника о бедренную кость. Также может случиться, когда надколенник выходит из строя. PFPS может быть результатом плоскостопия или высокой стопы. Напряженные или слабые мышцы бедра также могут увеличить ваши шансы на ПСФБ.
- У вас может быть боль в коленях, которая усиливается при подъеме или спуске по лестнице, приседании, беге или езде на велосипеде.Боль также может возникнуть, если вы долго сидите с согнутыми коленями. У вас может появиться крепитация (скрип) и внезапный отек в колене, или вы почувствуете, что колено поддается. Ваш опекун может проверить PFPS, ища аномальные движения в коленях. Также могут быть выполнены компьютерная томография (КТ), магнитно-резонансная томография (МРТ), рентген или артроскопия. Лечение направлено на облегчение боли, удержание надколенника в правильном положении с бедренной костью и предотвращение дальнейших проблем. Лечение может включать отдых для колена, использование вспомогательных устройств, лекарств, реабилитацию и хирургическое вмешательство.После лечения вы сможете полностью восстановиться и продолжить свою обычную повседневную деятельность.
ДОГОВОР ОБ УХОДЕ:
Вы имеете право участвовать в планировании вашего лечения. Узнайте о своем состоянии здоровья и о том, как его можно лечить. Обсудите варианты лечения со своими опекунами, чтобы решить, какое лечение вы хотите получать. Вы всегда имеете право отказаться от лечения.
РИСКИ:
Лечение PFPS может вызвать неприятные побочные эффекты. При приеме некоторых лекарств у вас могут возникнуть тошнота (расстройство желудка), рвота (рвота), кровотечение или проблемы с почками.Вы можете заразиться инфекцией или кровотечением во время операции. Ношение коленного бандажа или рукава может вызвать дискомфорт и ограничить физическую активность. Если не лечить, PFPS может вызвать слабость вашего колена. Вы можете испытывать боль при беге, езде на велосипеде, подъеме или спуске по лестнице или пандусу. Шансы на лечение PFPS выше, если причины обнаружены и устранены как можно скорее. Позвоните своему опекуну, если вас беспокоит ваше состояние, лекарства или уход.
КОГДА ВЫ ЗДЕСЬ:
Информированное согласие
– это юридический документ, объясняющий, какие тесты, методы лечения или процедуры могут вам понадобиться.Информированное согласие означает, что вы понимаете, что будет сделано, и можете принимать решения о том, чего хотите. Вы даете свое разрешение, когда подписываете форму согласия. Вы можете попросить кого-нибудь подписать эту форму за вас, если вы не можете ее подписать. Вы имеете право понимать вашу медицинскую помощь известными вам словами. Прежде чем подписывать форму согласия, осознайте риски и преимущества того, что будет сделано. Убедитесь, что на все ваши вопросы есть ответы.
Лекарства:
Вам могут дать следующие лекарства:
- Лекарства от боли, отека или лихорадки: Эти лекарства безопасны для большинства людей.Однако они могут вызвать серьезные проблемы при использовании людьми с определенными заболеваниями. Сообщите медицинским работникам, если у вас есть заболевание печени или почек или кровотечение из желудка в анамнезе.
- Стероиды: Это лекарство можно давать для уменьшения воспаления.
Физиотерапия:
Возможно, вам потребуется обратиться к физиотерапевту, чтобы научить вас специальным упражнениям. Эти упражнения помогают улучшить движения и уменьшить боль. Физическая терапия также может помочь улучшить силу и снизить риск потери функции.
Тесты:
- Артроскопия: Ваш опекун может захотеть заглянуть внутрь вашего колена, чтобы проверить, нет ли травм или других проблем. Он сделает небольшой надрез (надрез) на вашем колене и вставит в него прицел. Прицел представляет собой длинную трубку с увеличительным стеклом, камерой и фонарем на конце.
- Анализы крови: Вам может потребоваться взятие крови, чтобы дать лицам, осуществляющим уход, информацию о том, как работает ваше тело. Кровь можно взять из руки, руки или внутривенно.
- Компьютерная томография: Это также называется компьютерной томографией или компьютерной томографией. Рентгеновский аппарат использует компьютер для съемки ваших бедер, бедер или ног.
- Магнитно-резонансная томография: Это также называется МРТ. Во время МРТ делается снимок вашего колена или области вокруг него. МРТ можно использовать для поиска других проблем, которые могут вызывать боль в коленях.
- Рентген: Это изображения костей и тканей части вашего тела.Вам может потребоваться рентген бедер, бедер, колен или ног для поиска переломов, артрита и других проблем.
Варианты лечения:
Вам может потребоваться операция, если другое лечение не поможет. Может быть выполнено хирургическое вмешательство для устранения проблемы, вызывающей PFPS. Ваш опекун может разгладить заднюю часть надколенника, чтобы уменьшить трение. Связка в колене также может быть разрезана, чтобы колено могло вернуться в свое нормальное положение.
Подробнее о пателлофеморальном болевом синдроме (Стационарное лечение)
IBM Watson Micromedex
Симптомы и лечение
Mayo Clinic Справочная информация
Дополнительная информация
Всегда консультируйтесь со своим врачом, чтобы убедиться, что информация, представленная на этой странице, применима к вашим личным обстоятельствам.

