Эозинофильный фасциит фото: Эозинофильный (диффузный) фасциит: фото и лечение – Эозинофильный фасциит. Симптомы, диагностика, лечение
Лечение диффузного фасциита
Диффузный (эозинофильный) фасциит, или болезнь Шульмана – относительно редкое заболевание соединительной ткани, характеризующееся поражением глубокой фасции, подкожной клетчатки, мышц, дермы. Количество описанных случаев заболевания невелико, ввиду подробного описания, врачи собрали достаточно информации о клинической картине фасциита. В мире описано более ста случаев болезни.
Для болезни типично уплотнение эпидермиса кожи, отеки, боли в суставах и мышцах. Для лабораторной диагностики применяются сложные лабораторные исследования. Лечение преимущественно медикаментозное.
Общее описание
Диффузный фасциит – патология соединительной ткани с поражением кожи, подкожной клетчатки, мышц. Протекает на фоне эозинофилии (повышение числа эозинов в крови), гипергаммаглобулинемии (повышение в крови гамма-глобулина). Болезнь названа по имени американского врача, исследователя ревматизма Шульмана, учёный в 1970-х годах выделил заболевание в отдельную форму. Редкость заболевания поразительна: отечественная наука сталкивалась лишь с несколькими случаями.
Болеют преимущественно мужчины в возрасте от 25 до 60 лет. У женщин болезнь Шульмана встречается приблизительно в два раза реже. Начинается заболевание с общих симптомов, многие пациенты не подозревают развитие диффузного фасциита. Специфические симптомы появляются постепенно. Многие терапевты склонны считать, что у пациента развивается системная склеродермия либо прочее аутоиммунное заболевание.

Проявление болезни
Причины болезни
Причины эозинофильного фасциита изучены недостаточно ввиду редкости. Недостаточно изучены основные факторы риска заболевания. Известно, что эозинофильный фасциит развивается в результате действия перечисленных факторов.
- Чрезмерные нагрузки, в частности, подъем тяжестей. Спортсмены, практикующие виды спорта с чрезмерными силовыми нагрузками, входят в группу риска.
- Хирургические операции.
- Аллергии.
- Острые бактериальные и вирусные заболевания.
- Частые переохлаждения.
- Травмы, включая возникающие во время спортивных тренировок.
- Стрессы, нервное перенапряжение.
Немалое значение имеет генетический фактор. Избранныее врачи указывают, что болезнь Шульмана развивается у больных, чьи родственники болели склеродермией очагового типа, диабетом или ревматоидным артритом. Присутствует связь между указанным заболеванием и заболеваниями крови – тромбоцитопенией, лимфолейкозом, лимфогранулематозом.
Отдельные аутоиммунные патологии (лимфогранулематоз, полимиозит, синдром Съегрена, тиреоидит) способствуют развитию заболевания. Механизм развития кроется, по-видимому, в особенностях работы иммунной системы: она становится агрессивной по отношению к клеткам собственного организма.


Анализ крови
Подтверждением аутоиммунного механизма развития болезни Шульмана служит анализ крови. У больных отмечается повышение в крови количества иммуноглобулина, гамма-глобулина. Воспаление глубоких фасций, образование воспалительного инфильтрата связано с аутоиммунной реакцией. Упомянутые воспалительные инфильтраты содержат эозинофилы, способствующие трансформации образований в фиброз.
Описана точка зрения, что болезнь развивается вследствие нарушения механизмов клеточного иммунитета. Однако вопрос, как прочие факторы, связанные с заболеванием, до конца не решены.
Патогенез болезни заключается в нарушении функционирования иммунитета, приводя к специфическим аутоиммунным реакциям.
При диффузном фасциите у больных отсутствует синдром Рейно (заболевание концевых артерий в верхних конечностях), висцеральная патология (специфическое поражение нервной системы).
Признаки диффузного фасциита
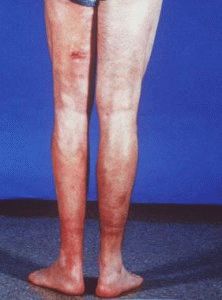
Картина симптомов болезни характерна наличием уплотнения мягких тканей рук и ног. Нарушается их двигательная активность. Развиваются сгибательные контрактуры в суставах пальцев. Сгибательная контрактура приобретает вид нарушения разгибания сустава в отличие от разгибательной контрактуры, когда сустав сложно сгибать. Диффузный фасциит прогрессирует остро – через несколько дней после действия провоцирующих факторов.
Сначала больного беспокоит общее недомогание, повышенная температура, боль в суставах и мышцах. На неблагоприятном фоне развивается болезненный отёк дистального отдела конечностей. Поражаются стопы, голени, бёдра, туловище. Редко отёк распространяется на пальцы, шею, туловище. Одновременно появляется ощущение стягивания кожи, зуд.


Слабость в ногах
Движения в руках и ногах ограничены. Человек ощущает резкую слабость при подъёме по лестнице. В нижних конечностях и туловище возникает боль.
Обычно в начале заболевания структура кожи остается неизменной. Однако в местах развития уплотнений она натягивается, становится болезненной. Изредка верхний слой отличается повышенной пигментацией. При максимальном натяжении кожи на внутренних поверхностях бедра и плеч появляется синдром апельсиновой корки.
Исследование суставов показывает, что сочленения не изменены. При развитии болезни не обнаруживается артрит. Однако больных беспокоит боль в суставах, ошибочно принимаемая за воспаление. Выдвигаются жалобы на боль в мышцах. Однако клинических признаков миозита не обнаруживается.
Клинически не обнаруживается и поражение внутренних органов, нарушение питания суставов. Сказанное отличает фасциит от системной склеродермии. Больного беспокоит иногда повышение температуры до субфебрильных значений.
Лабораторные показатели крови
- Увеличение эозинофилии;
- Увеличение количества гамма-глобулина;
- Повышение скорости оседания эритроцитов до 20-30 мм в час у половины больных. Иногда СОЭ увеличивается до 40 и даже 50 мм в час;
- Повышение С-реактивного белка;
- Биохимические нарушения в виде повышения фибриногена, церулоплазмина;
- Повышается уровень иммуноглобулинов (незначительно).
Прогноз заболевания благоприятный. Если рано начато лечение, симптомы болезни полностью исчезают либо наступает ремиссия.
Особенности диагностики болезни
Своевременное распознавание заболевания затруднено ввиду редкости болезни. Однако больные с подозрением на эозинофильный фасциит направляются к ревматологу для углубленного анализа. Иногда требуется осмотр дерматолога для исключения заболеваний кожи.
Большое значение имеет наличие апельсиновой корки на коже, ограничение двигательной активности. Диагностическое значение показывает биохимический анализ кожи с верификацией данных гамма-глобулина, СОЭ, фибриногена. Положительный ревматоидный фактор заставляет думать о наличии болезни Шульмана.
Иногда пациенту ошибочно ставится диагноз «системная склеродермия», «тендовагинит» или «ревматоидный артрит». Это связано с недостаточной квалификацией врача и недостаточной изученностью заболевания. Поэтому важна дифференциальная диагностика: болезнь требуется отличать от системной склеродермии, подобных синдромов. Главные отличительные черты болезни Шульмана:
- Отсутствие синдрома Рейно;
- Отсутствие плотного отёка пальцев рук и кистей;
- При системной склеродермии у больного поражаются лёгкие и пищевод;
- При склеродермии Бушке развивается плотный отёк верхней части туловища. Характерное для эозинофильного фасциита поражение фасций отсутствует;
- При тендовагините поражение сустава несимметричное, в отличие от эозинофильного фасциита.
Решающее значение для диагностики имеет биопсия кожи, мышц, мышечных фасций.
Особенности лечения
Диффузный фасциит лечится особенно эффективно на ранних стадиях. Важно своевременно обнаружить болезнь. Запоздалое лечение менее эффективно. Однако возможно добиться стойкого эффекта благодаря длительному, комплексному лечению.

Глюкокортикостероиды
В терапии диффузного фасциита ведущее место имеет применение глюкокортикостероидов. В первую очередь, Преднизолон. В редких случаях назначаются большие (60 мг и больше) дозы препарата. Назначение Преднизолона – длительное, до снижения активности патологического процесса. Препарат полагается принимать до снижения объективных и субъективных признаков болезни. Известны случаи приёма Преднизолона длительно – до восьми лет.
Применение нестероидных противовоспалительных препаратов не даёт необходимой эффективности, в большинстве случаев не назначаются. Иногда препараты назначают в комбинации с Преднизолоном. Наиболее эффективный препарат группы – Циметидин. Дополнительно назначаются цитостатики (Азатиоприн). При выраженном фиброзе назначают D-пеницилламин. Дозировка цитостатиков – до 150 миллиграммов в сутки, а Д-пенициллин назначается до 600 мг в сутки.
При корректном назначении терапевтических мер, правильном выполнении больным рекомендаций врача патологические симптомы пропадают. Пациенты чувствуют облегчение состояния и заметное улучшение активных движений в суставах.
Показана местная противовоспалительная и противофиброзирующая терапия. Используют аппликации диметилсульфоксида, фонофорез Трилона Б. При условии, что активность патологического процесса снижена, применяют лечебную физкультуру и массаж. Лечебные теплые ванны способствуют улучшению состояния пациентов.
Только при неэффективности лечебных мероприятий показана гемосорбция. При этом из крови больного удаляются токсины, вредные белки, антигены и прочие агенты. В ходе процедуры из вены пациента осуществляется забор крови, которая поступает в ёмкость с сорбентом. Чужеродные вещества потом оседают, очищенная кровь вводится назад. Метод проявляет недостатки: риск возникновения коллаптоидного состояния и озноба.
При диффузном фасциите показаны аппликации Димексида. Препарат обладает указанным спектром действия:
- Иммунодепрессивное;
- Антибактериальное;
- Антифиброзное;
- Местное обезболивающее;
- Фибринолитическое.
Для аппликаций применяют раствор в концентрации 30-50 процентов. Время процедуры не превышает часа. Димексид не применяется во время беременности, при глаукоме, катаракте, при почечной или печёночной недостаточности.
Известны случаи спонтанного выздоровления от заболевания. При этом больные не обращались за врачебной помощью. Однако менее благоприятные варианты течения болезни приводили к формированию стойких контрактур суставов. Работоспособность человека снижалась. Отдельные редчайшие случаи характеризовались упорным течением болезни с прогрессирующей утратой мышечной силы и развитием деформаций суставов. По-видимому, в описанных случаях играет роль степень реакции иммунной системы и взаимодействие с клетками и тканями организма.
Профилактические мероприятия относительно заболевания не разработаны. Это связано с неясной этиологической картинной болезни.
Эозинофильный (диффузный) фасциит: фото и лечение | Пяточная шпора
 Эозинофилия – это увеличение относительного или абсолютного показателя уровня эозинофильных кровяных клеток. Эозинофилия расценивается как проявление различных заболеваний и транзиторных патологических состояний организма и для ее распознания необходимым условием является проведение лабораторного исследования периферической крови.
Эозинофилия – это увеличение относительного или абсолютного показателя уровня эозинофильных кровяных клеток. Эозинофилия расценивается как проявление различных заболеваний и транзиторных патологических состояний организма и для ее распознания необходимым условием является проведение лабораторного исследования периферической крови.
Кроме изменения клеточного состава периферической крови с преобладанием эозинофильных клеток, в организме больного отмечается массивная инфильтрация различных тканей и структур эозинофилами. Так, аллергический ринит сопровождается пропитыванием эозинофилами слизистой оболочки носовой полости, а при опухолевом поражении плевральных листков в скопившемся экссудате также определяются эозинофильные клетки.
При нормальных условиях количество эозинофильных кровяных клеток не должно превышать порог 0,3×109/л. Но при лабораторном исследовании крови больше акцентируют внимание на процент содержащихся эозинофилов в отношении общего числа лейкоцитов, и этот процент не должен превышать границу 10%.
ul
Симптомы боли в мышцах и суставах
Клинически болевые ощущения миартралгии относятся к симптомам ревматоидного артрита, поскольку именно это заболевание демонстрирует сочетание боли в суставах и мышцах. Симптомы боли в мышцах и суставах могут зависеть от локализации ощущения, и того, какой болевой симптом был первым – мышечный или суставный. Для диагностики миоартралгической симптоматики очень важна точная характеристика, описание боли со стороны пациента, поэтому в качестве ознакомления приведем перечень некоторых параметров, предложенных в международной классификации боли:
- Клиническое течение по времени, продолжительности:
- Острая и кратковременная боль (стреляющая боль, прострелы).
- Острая и рецидивирующая боль.
- Хроническая длительная боль.
- Хроническая постоянная, непрекращающаяся боль.
- Прогрессирующая боль.
- Непрогрессирующая боль.
- Определение миоартралгии в зависимости от вида нарушения:
- Эпикритический болевой симптом, развивающийся из-за нарушения целостности барьерных тканей, в данном случае — суставной сумки. Эпикритическая боль является сигналом повреждения и нарушения дифференциации, изоляции внутренних структур. Боль такого типа ощущается в конкретном месте, ее легко распознать и дифференцировать, она, как правило, острая, кратковременная и не слишком интенсивная.
- Протопатический симптом — это болевой сигнал окислительной дисфункции в тканях, а данном случае – в мышечных. Боль носит ноющий, тупой характер, осознается как диффузная, разлитая, плохо дифференцируется и определяется в смысле локализации.
- 82-90% больных РА предъявляют жалобы на боль в мышцах и суставах (мышцы ноги рук, реже в мышцах, окружающих тазобедренный сустав).
- 58-60% больных отмечают начало боли в суставах, а затем на фоне артралгии появляется боль в мышечной ткани.
- 31-35% жалуются на одновременную боль — миоартралгию.
- 35-40% пациентов с ревматоидным артритом страдают от утренней скованности одновременно в мышцах и суставах.
- 45-50% пациентов имеют клинически выраженную слабость, атонию скелетных мышц.
- Прогрессирующая гипотрофия мышечной ткани при РА отмечается у 80% пациентов.
- Миоартралгия воспалительной этиологии чаще всего наблюдается в случае хронического артрита. Боль усиливается в ночное время и ранним утром, сопровождается утренней тугоподвижностью, скованностью. Болевое ощущение постепенно проходит после разминки мышц и суставов.
- Миоартралгия механической этиологии – это боль, вызванная дегенеративными процессами в суставах, чаще при остеоартрозе. Боль усиливается вечером и стихает в утренние часы. Также болевой симптом может развиваться из-за физического напряжения, нагрузки, в покое боль уходит.
- В первую очередь обезболить симптом.
- Эффект от обезболивания должен быть максимально быстрым.
- Препарат для обезболивания должен быть максимально безопасным.
- Симптоматическое лечение:
- Нестероидные противовоспалительные средства.
- Стероидные противовоспалительные препараты.
- Анальгезирующие средства в любой доступной и соответственной симптому форме.
- Базисная терапия:
- Средства, подавляющие активность иммунитета, иммунодепрессанты в течение 2-3-х месяцев, после этого при неэффективности препараты отменяются.
- Могут быть назначены антибиотики при воспалительном процессе инфекционной этиологии.
- Могут быть назначены миелорелаксанты при синдроме гипертонуса мышц.
- Дополнительные методы:
- Иглорефлексотерапия.
- Физиотерапевтические процедуры – магнитно-резонансные, ультразвуковая терапия, бальнеотерапия.
- По показаниям могут быть назначены трициклические или другие антидепрессанты, нейролептики, существенно меняющие ощущения, восприятия болевого симптома.
- Плазмофорез.
- Лимфоцитофорез.
- Электрофорез с диметилсульфоксидом.
- Фонофорез с гидрокортизоном.
- Диетотерапия.
- Лечебная физкультура.
- Санаторно-курортное лечение.
Специфичным симптомом ревматоидного артрита являются миалгии, кроме характерных болей в суставах практически все больные жалуются на мышечную боль. Статистические данные таковы:
Симптомы боли в мышцах и суставах характерны умеренной интенсивностью, но они, как правило, стойкие, рецидивирующие. Интенсивность боли может меняться в течение дня в зависимости от положения тела, температурного фактора и способов избавления от боли. В целом симптоматику миоартралгии можно условно разделить на два вида — воспалительную и механическую:
ul
Лечение боли в мышцах и суставах
Терапевтические мероприятия напрямую зависят от степени выраженности симптома и от первопричины, то есть выявленного заболевания. Лечение боли в мышцах и суставах всегда проходит комплексно, так как болевые ощущения локализуются в тканях, имеющих разное строение, гистологию. Поскольку сочетание миалгии и артралгии наиболее типично для ревматоидного артрита и остеоартроза, лечение заключается в курации именно этих заболеваний. Боль может начинаться как в самом суставе, так и в периартикулярных тканях, в данном случае в мышцах, соответственно болевой симптом является ведущим параметром в выборе препаратов и методов для лечения боли. Следует отметить, что терапия подобных сочетанных клинических проявлений всегда требует длительного, порой многомесячного курса. Поскольку причины, провоцирующие миоартралгию, многообразны, лечение предполагает применение препаратов множества фармакологических групп, часто имеющих противопоказания и осложнения. В связи с этим, в ревматологии существуют негласные правила:
Лечение миоартралгии можно разделить на следующие этапы:
Лечение миалгии, артралгии зависит не только от врачебных рекомендаций и назначений, но и от усилий, мотивации и самоконтроля самого пациента, так как курс терапии может быть очень длительным и порой болезненным. По статистике около 55% больных с подобными жалобами значительно повышают качество своей жизни спустя год комплексного, упорного лечения, более результативные показатели достигаются после 1,5-3-х лет лечения. Иногда курсовой прием препаратов может быть пожизненным, все зависит от генеза болевого синдрома.
ul
Профилактика боли в мышцах и суставах
Как предупредить заболевания мышц и суставов? Этим вопросом задаются и сами больные, и врачи уже многие столетия. В конце XIX-го века великий физиолог Сеченов детально изучил работу мышц и пришел к выводу, что нормальная функция мышечного и суставного аппарата напрямую связана с нагрузкой и ритмом движений. Соответственно, согласно мнению многих последователей учения Сеченова профилактика боли в мышцах и суставах напрямую зависит от грамотного распределения двигательной активности, оптимального соотношения нагрузки и ритмичности. Кроме того, здоровье мышечной и суставной ткани, как и всего опорно-двигательного аппарата связано с регулярной сменой видов человеческой деятельности. Упрощая, можно сказать так:
- статическое перенапряжение так же, как и чрезмерное рвение в тренировочном процессе, перегрузки – это прямой путь к артралгии и миалгии.
- гиподинамия, бездеятельность так же, как и постоянное, монотонное выполнение однообразных физических действий, это потенциальный риск развития боли в мышечной ткани и суставах.
- Разумно распределять двигательную нагрузку, при статическом напряжении регулярно выполнять разминки.
- Избегать физического перенапряжения, особенно при занятиях спортом. Комплексы тренировочных упражнений должны быть разработаны специалистами, имеющими глубокие знания анатомии, строение скелетных мышц, опорно-двигательной системы.
- Избегать температурных провоцирующих воздействий – переохлаждения и перегрева.
- Своевременно выявлять и лечить инфекционные заболевания, санировать очаги воспалений, в том числе в носоглотке и зубах.
- Регулярно укреплять и закалять организм, вести здоровый образ жизни.
- Регулярно выполнять комплексы лечебной гимнастики.
- Если врач назначит постоянный прием лекарственных препаратов, следует строго выполнять его рекомендации и не заниматься самолечением.
- Соблюдать определенную ревматологом диету, ограничивающую соль, сахар, жиры, острые блюда.
- Систематически проходить диспансерные осмотры, обследования, особенно перед периодом возможных осложнений.
Перегрузка – это утомление, гипертонус, воспаление, а бездеятельность – это постепенное атрофическое изменение структуры мышечных волокон, следовательно, дегенерация опорно-двигательной системы.
Что касается предполагаемых причин сочетанных мышечных и суставных болей, аутоиммунных ревматоидных заболеваний, то стандартные рекомендации по профилактике болевых симптомов до сих пор не разработаны. Однако практикующие врачи-ревматологи советуют придерживаться таких правил:
Вторичная профилактика боли в мышцах и суставах – это комплекс мер по предотвращению рецидивов и осложнений после успешно проведенного лечения: В этом случае необходимо придерживаться следующих рекомендаций:
Обобщая довольно трудную тему боли в мышцах и суставах, можно сделать вывод, что слаженная работа мускулатуры и опорно-двигательного аппарата заложена в человеческом организме самой природой. Очевидно, что от правильного и естественного функционирования этих двух систем зависит практически вся жизнь человека, в качестве аргумента вновь приводим высказывание Ивана Михайловича Сеченова: «Спешит ли девушка на первое свидание, поднимается ли солдат в атаку, сочиняет ли сонеты поэт, в конце концов, все это сводится к одному — к ритмичному или дезорганизованному сокращению мышц». Следовательно, поддержание в тонусе, разумная тренировка мышечного аппарата может обеспечить здоровье суставов и безболезненную двигательную активность, достаточное качество жизни.
ilive.com.ua
ul
Фасциит эозинофильный
Фасциит эозинофильный
Эозинофильный фасциит (болезнь Шульмана) — заболевание, характеризующееся склеродермоподобным изменением кожи, возникающим на фоне эозинофилии. Статистические данные. По частоте относят к редкой патологии (единичные описания имеются в отечественной литературе). Наблюдают с одинаковой частотой у мужчин и женщин. Средний возраст больных 45 лет. Этиология и факторы риска • Острые инфекции • Травмы • Чрезмерное охлаждение • Физическое перенапряжение • Гематологические заболевания — тромбоцитопении, хронический лимфолейкоз, хронический миелолейкоз.
Клиническая картина • Поражение кожи •• Подушкообразный отёк дистальных отделов конечностей •• Изменение кожи по типу апельсиновой корки или «желобков» по ходу запавших вен • Поражение опорно-двигательного аппарата
Лабораторные данные • Периферическая эозинофилия (в 60% случаев) • Гипергаммаглобулинемия (в 35%) • Повышение СОЭ (в 30%) • АНАТ и РФ не обнаруживают (важно для дифференциальной диагностики).
Инструментальные данные • Биопсия кожи с захватом подкожной клетчатки и фасции •• Значительное утолщение фасции •• Периваскулярная аккумуляция лимфоцитов и эозинофилов •• Гомогенизация коллагена •• Отёк тканей.
Дифференциальная
диагностика • Сходную клиническую картину с эозинофильным фасциитом прежде имели синдром эозинофилии-миалгии и токсический масляный синдром. Синдром эозинофилии-миалгии исчез вместе с устранением с рынка L-триптофана, токсический масляный синдром — после уничтожения партии токсичного оливкового масла, содержащего олеоанилин • Системная склеродермия.Лекарственное лечение • Иммунодепрессивная терапия •• ГК: преднизолон 40–60 мг/сут — при наличии воспалительной и иммунологической активности (высокая СОЭ, гипергаммаглобулинемия). По мере подавления активности дозу преднизолона снижают до поддерживающей (5–10 мг/сут) на последующие годы •• Противомалярийные препараты: гидроксихлорохин 200–400 мг/сут в дополнение к преднизолону или без него (при отсутствии признаков активности) • Местная противовоспалительная терапия — аппликации диметил сульфоксида (см.
Прогноз. Описаны случаи спонтанного выздоровления по истечении 3 лет болезни, но остаются резидуальные контрактуры.
МКБ-10 • M35.4 Диффузный (эозинофильный) фасциит
Приложение. Фасциит некротизирующий — быстро прогрессирующее воспаление фасций, сопровождаемое развитием сосудистого тромбоза и, как следствие, обширным некрозом вовлечённых в патологический процесс тканей, тяжёлой интоксикацией. Кожные покровы над зоной поражения могут оставаться неизменёнными, что может привести к недооценке тяжести процесса. Может развиться после колотых и огнестрельных ранений, оперативных вмешательств. Клиническая картина • наличие пузырей с серозно-геморрагическим экссудатом, пастозность и покраснение кожи либо подкожная крепитация; возможно полное отсутствие каких-либо изменений кожи
• появление признаков прогрессирующей интоксикации (лихорадка, тахикардия), локальная болезненность в области раны • некротическая рана с зловонным серозно-гнойным отделяемым. Диагностика: бактериоскопическое и бактериологическое исследования. Лечение • полное удаление всех инфицированных и нежизнеспособных тканей во время первичной хирургической обработки • иногда удаляют значительные участки кожи и окружающих тканей; в тяжёлых случаях конечность ампутируют • ежедневная хирургическая обработка раны • антибиотики группы линкомицина (клиндамицин) и метронидазол целесообразно назначать в максимально высоких дозах перед операцией и в течение 7–10 дней после неё; эффективен имипенем+циластатин. Прогноз — серьёзный, эффективность лечения зависит от своевременности хирургического вмешательства и хорошо спланированной комплексной интенсивной терапии.Эозинофильный фасциит фото – в домашних условиях, картинки, народные средства, стадии
Пяточная шпора: у кого проявляется эта болезнь, симптомы и лечение
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день…Читать далее »
Пяточная шпора, или плантарный фасциит — это дегенеративное заболевание подошвенной фасции, при котором возникают боли в области пяток, вызванные разрастанием костной ткани в виде шипа (который, собственно, и называют пяточной шпорой).
В этой статье вы узнаете, что это за болезнь, у кого она возникает, какими симптомами проявляется и каковы методы лечения пяточной шпоры.
Содержание статьи:
Почему возникает болезнь
У кого возникает это заболевание. Факторы риска.
Симптомы и признаки болезни + видео
Лечение пяточной шпоры
Почему эта болезнь возникает?
Хотя пяточную шпору часто называют синонимом плантарного фасциита, это не совсем верно. Подошвенная, или плантарная фасция — это соединительнотканное образование (можно сказать — связка), которая поддерживает продольный свод стопы. Ну а поскольку на стопу, по большому счету, ложится вес всего нашего тела, то получается, что на эту продольную фасцию практически все время давит масса в 50, 70, а то и все 100 килограмм!
Поэтому неудивительно, что из-за такой большой нагрузки на нее в фасции время от времени возникают небольшие микронадрывы.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Обычно эти микротравмы залечиваются самостоятельно, но в некоторых случаях этого не происходит, а возникает асептическое воспаление (т.е. воспаление без участия бактерий) самой фасции, а также близлежащих образований, в том числе пяточной кости.
И пяточная кость реагирует на такое асептическое воспаление так же, как это бывает и при деформирующем артрозе суставов: происходит разрастание костной ткани (образование краевых остеофитов) по типу костных шипов. Так и возникает болезнь, которая в народе называется пяточная шпора.
У кого возникает это заболевание?
Больше всего возникновению пяточной шпоры подвержены люди среднего возраста (после 40 лет), причем преимущественно именно женщины. Точно выяснить, почему происходит
эозинофильный фасциит (Интересный случай) / Поиск по тегам (фиброз, симптом “желобков”, эозинофилия) / Medicine Live
Пациентка 71 года, без серьезных хронических заболеваний в анамнезе, в августе 2013 г была направлена в терапевтическое отделение Vall dґHebron University Hospital (Испания) с жалобами на боли в суставах, которые беспокоили ее на протяжении 1 месяца. Также у нее наблюдалось развитие уплотнения кожи и мягких тканей – данные изменения сначала возникли на нижних конечностях, а затем распространились на туловище и верхние конечности; наиболее выражены они были в дистальных отделах конечностей.При осмотре отмечалась легкая эритема и отечность нижних конечностей, уплотнение кожи и подкожных слоев на нижних и верхних конечностях, поясничной области и в районе молочных желез. На обоих предплечьях отмечался симптом «желобков» – линейные «вдавления» кожи по ходу поверхностных вен, которые становились более заметными на приподнятой конечности (изображение, стрелками).
В анализах крови отмечалась эозинофилия с абсолютным содержанием эозинофилов до 5,2*10^9/л (норма < 0,7*10^9/л). Выполнена биопсия кожи и скелетных мышц – при гистологическом исследовании определялась макрофагальная, с небольшим количеством эозинофилов, инфильтрация фасций, воспалительные изменения перимизия и выраженная эозинофильная инфильтрация вокруг кровеносных сосудов. Данная картина свидетельствовала об эозинофильном фасциите.
Пациентке проводилась терапия преднизолоном перорально с начальной дозой 1 мг/кг массы тела/сутки, а затем постепенным снижением на 10 мг в течение каждых 2 недель до достижения поддерживающей дозы в 10 мг/сутки. Через 3 месяца после начала лечения глюкокортикоидами в качестве препарата второй линии был назначен метотрексат, на фоне приема которого стало отмечаться быстрое снижение уровня эозинофилов в крови и разрешение изменений кожи. Однако сохранялись, с небольшой положительной динамикой, явления уплотнения подкожных слоев. Со стороны этих изменений явные улучшения стали отмечаться только на 10-й месяц от начала заболевания, в первую очередь в области верхних конечностей (которые была вовлечены в процесс последними). Пациентка продолжала получать метотрексат и глюкокортикоиды.
Эозинофильный фасциит является относительно редким склеродермоподобным заболеванием, впервые описанным Shulman в 1974 г. Для него типично
Читать дальше →
Диффузный эозинофильный фасциит (болезнь Шульмана). Эозинофильный фасциит. Эпидемиология. Этиология и факторы риска
Диффузный эозинофильный фасциит – системное поражение соединительной ткани, когда в большинстве случаев целью становятся фасции конечностей. Это сопровождается очень сильным отёком, сгибательными , эозинофилией и гипергаммаглобулинемией. Чаще всего патология диагностируется у мужчин в возрасте от 26 до 60 лет.
Причины
К сожалению, выяснить причины этого заболевания пока не удалось. Возможно есть некоторая связь с большой постоянной физической нагрузкой, травмой, инфекцией или аллергией. Но всё же точно известно, что в основе патологического процесса лежит иммунное воспаление, которое приводит к поражению фасций, мышц, подкожной клетчатки и кожи.
Клиническая картина
Диффузный фасциит начинается чаще всего с ощущения набухания, распирания и уплотнения в предплечьях и голенях. Иногда отмечается слабость, ограничение в движениях и повышение температуры тела.
Если пациента осмотрит врач, то он без труда обнаруживает уплотнение предплечий и голеней, которое симметрично на обеих руках и ногах. Также возможно вовлечение в процесс и других частей тела – туловища и бёдер. Что же касается лица и шеи, то здесь воспаление отмечается довольно редко.
Как правило, кисти и стопы в патологию не вовлекаются, однако у некоторых пациентов могут быть диагностированы теносиновиты и синдром карпального канала. Также отмечается утолщение ладонного апоневроза.
В области плечевых и локтевых суставов выявляются контрактуры, возможна также гиперпигментация кожи и чрезмерное утолщение рогового слоя эпидермиса. При отведении рук в стороны можно увидеть и другие изменения кожи на внутренней стороне предплечий и плеч. Здесь она больше напоминает апельсиновую корку.
Симптомы диффузного фасциита включают в себя и нарушения в работе внутренних органов. При этом страдают лёгкие, кишечник, пищевод, селезёнка и печень. При обнаружении таких симптомов необходима тщательная дифференциация с другим заболеванием – .
К общим признакам, которые могут насторожить, стоит отнести лихорадку, чаще всего это повышение температуры до 37, 5 градусов, слабость и похудение.
Диагностические критерии
- Наличие предшествующей физической нагрузки;
- Острое начало;
- Наличие контрактур сгибателей;
- Повышение эозинофилов в крови;
- Хороший эффект от использования ;
- Благоприятный прогноз.
Что касается дифференциальной диагностики, то её следует проводить с такими системными заболеваниями, как системная склеродермия, которая чаще всего поражает женщин, очаговой склеродермией, где нет чётких разделений по полу, и паранеопластической склеродермией.
Для подтверждения диагноза необходимо провести следующие обследования: анализ крови и мочи, анализ на общий белок, белковые фракции, серомукоид, фибрин, а также провести биопсию кожи и мышц.
Консервативное лечение
Симптомы диффузного фасциита требуют длительного и систематического лечения. Самая эффективная терапия в самом начале развития заболевания. Здесь на первый план в лечении выступают кортикостероиды. Препаратом выбора становится преднизолон в первоначальной дозе 20 – 40 мг в течении суток.
После того, как нужный положительный эффект будет достигнут, дозу постепенно снижают и оставляют на уровне поддерживающей, которая составляет около 5 – 10 мг в сутки. Такая доза назначается пациенту на протяжении длительного периода – месяцы, и даже годы.
Терапия кортикостероидами может совмещаться с приёмом нестероидных противовоспалительных препаратов, например, мелоксикама, диклофенака и многих других. Также к лечению подключают аминохинолиновые производные — делагил, резохин, хингамин, плаквен
Современное лечение диффузного эозинофильного фасцита – Современные методы диагностики и лечения заболеваний – Каталог статей
ДИФФУЗНЫЙ ЭОЗИНОФИЛЬНЫЙ ФАСЦИТДиффузный эозинофильный фасцит (синдром Шульмана) — системное заболевание соединительной ткани с преимущественным инфильтративно-фиброзным поражением глубокой фасиии (воспаление с исходом в фиброз), подкожной клетчатки и подлежащих мышц и дермы, сопровождающееся эозинофилией и гипер-у-глобулинемией.
Эпидемиология не изучена.
Заболевание выделено из группы склеродермических заболеваний в 1975 г.
К настоящему времени описано более 100 случаев; в нашей стране — свыше 20.
Развивается несколько чаще у мужчин, преимущественно в возрасте 26—60 лет.
Патоморфология. Эпидермис, внешние слои дермы обычно нормальные, иногда утолщены, отечны. В глубоких слоях кожи и подкожной клетчатке — периваскулярные гистиоцитарные инфильтраты с включением отдельных эозинофилов и развитием фиброза.
Особенно значительные изменения при этом заболевании происходят в фасции. Она утолщена во много раз, инфильтрирована большим количеством лейкоцитов и гистиоцитов, с примесью плазматических клеток и эозинофилов, имеются и фиброидные изменения коллагеновых волокон вплоть до фибриноидного некроза. В дальнейшем развивается склероз.
Этиология и патогенез изучены крайне недостаточно.
Известны провоцирующие факторы, они похожи на те, которые обнаружены при ССД. Нередко это заболевание развивается после переохлаждения, а также после физического перенапряжения, подъема и ношения тяжестей, больших спортивных тренировок, травмы. Имеется определенная генетическая предрасположенность: семейные случаи очаговой или системной склеродермии, РА и других заболеваний.
Особенность болезни — избыточная эозинофильная активность и нарушение Т-клеточного иммунного ответа (преимущественно С08-лимфоцитов). Отмечены, как при всех диффузных заболеваниях соединительной ткани, иммунные нарушения (гилер-у-глобулинемия, повышение IgG в крови, ЦИК-иммунное воспаление фасиии).
Считается, что происходит антигенное повреждение в результате чрезмерного физического напряжения пораженных тканей, включая мышцы. В очаг поступают эозинофилы; вовлеченные в процесс фагоциты стимулируют развитие воспаления и фиброз.
Таким образом, предполагается, что это иммунокомллексное заболевание, связанное с физическим перенапряжением, на фоне семейного генетического предрасположения.
По другой теории, происходит преимущественное нарушение клеточного иммунитета, вовлечение субпопуляции Т-лимфоцитов, обладающих Н2-рецепторами.
Об этом говорит и удовлетворительный эффект лечения блокаторами Н2-рецепторов (фамотидин, ранитидин).
Особенностью болезни является избыточная эозинофильная активность и нарушение функции Т-супрессоров.
Клиническая картина. Начало обычно постепенное. Появляется чувство стягивания кожи в области верхних и нижних конечностей, набухание и увеличение плотности кожи, ограничение движения в руках, слабость в ногах при ходьбе.
Развивается уплотнение мягких тканей предплечья и голени, очень напоминающее ССД, которое сопровождается наличием сгибательных контрактур.
Пальцы не поражаются, суставы не изменены, синдрома Рейно нет.
При наличии сгибательных контрактур распрямление суставов вызывает на месте этих поражений изменение кожи в виде апельсиновой корки.
СОЭ увеличивается, определяется СРБ; очень характерна высокая эозинофилия (до 50%) в крови.
Имеется гипер-у-глобулинемия, возможны иммунологические нарушения в виде апластичес- кой анемии и тромбоцитопении.
Диагностика. Характерные уплотнения на конечностях, симптом «апельсиновой корки», ограничение движения в суставах пораженных конечностей вплоть до сгибательных контрактур.
Отсутствуют синдром Рейно, дисфункция пищевода и другие поражения внутренних органов. Характерны гиперэозинофилия, гипер-у-глобулинемия. Решающее значение имеет биопсия (см. раздел «Патоморфология»).
Течение при рано начатом лечении благоприятное: в течение нескольких месяцев происходит полное излечение или длительная ремиссия.
Лечение. Имеет значение стадия заболевания, в которой начато лечение. Преимущество следует отдать преднизолону.
Кроме ГКС, иногда приходится использовать в терапии таких больных цитостатики, применяется и диметилсульфоксид.
Имеет место эффект от фамотидина (блокатор Н2-рецепторов).
НПВП мало эффективны.

