Дисплазия 1 2 степени что это такое – симптомы заболевания, медицинский прогноз, диагностика и лечение патологии + отзывы женщин
Дисплазия шейки матки 1, 2, 3 степени: причины, симптомы, лечение
Содержание статьи:
Дисплазия шейки матки 1, 2, 3 степени часто встречающийся диагноз у женщин. Эта патология может протекать годами без симптомов, а затем переродиться в рак. Поэтому так важно регулярно проходить обследование у гинеколога и своевременно начать лечение.
Чем отличается эрозия от дисплазии шейки матки
Дисплазия шейки матки отличается от эрозии (эктопии) тем, что патологические изменения затрагивают клеточные структуры тканей шейки, то есть происходят нарушения в строение клеток, дисплазия чаще всего развивается на фоне заражения онкогенным вирусов папилломы человека (ВПЧ). Эрозия шейки матки чаще всего образуется при механическом травмировании тканей и гормональных нарушениях, клетки при эктопии не являются атипичными.
Дисплазия шейки матки является предраковым состоянием, а эрозия со временем может стать дисплазией.
Что такое дисплазия шейки матки
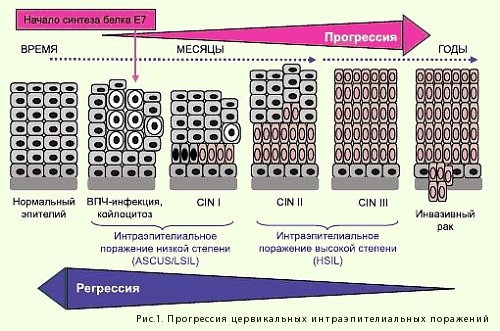
Дисплазия шейки матки – это патология, связанная с атипическими изменениями эпителия шейки матки (влагалищной части). Такое состояние является предраковым. Поначалу оно обратимо, поэтому особое значение приобретает ранняя диагностика и адекватное своевременное лечение. Это позволяет предотвратить развитие злокачественного процесса. У термина есть синонимы: ЦИН (цервикальная интраэпителиальная неоплазия) и ПИП (плоскоклеточные интраэпителиальные повреждения).
К заболеванию склонны, прежде всего, женщины молодого возраста. Больше всего случаев дисплазии отмечается среди пациенток от 25 до 35 лет. Заболеваемость достигает 1,5 на 1000 женского населения.
Чтобы четко представлять, какие патологические изменения имеют место при этом заболевании, необходимо хорошее знание анатомических особенностей шейки матки.
Строение шейки матки
Шейкой называют нижнюю часть матки. Она узкая, имеет цилиндрическую форму. Частично находится в брюшной полости и выдается в область влагалища (т.е. состоит из надвлагалищного и влагалищного участков).
Для того чтобы осмотреть влагалищную часть, гинекологи прибегают к помощи специальных зеркал. Внутри по шейке проходит довольно узкий канал, который называют цервикальным (шеечным). Его длина колеблется в пределах 1 – 1,5 см. Внутренний зев этого канала ведет в полость матки, а наружный зев открыт во влагалище. То есть этот канал соединяет полость матки с влагалищем.
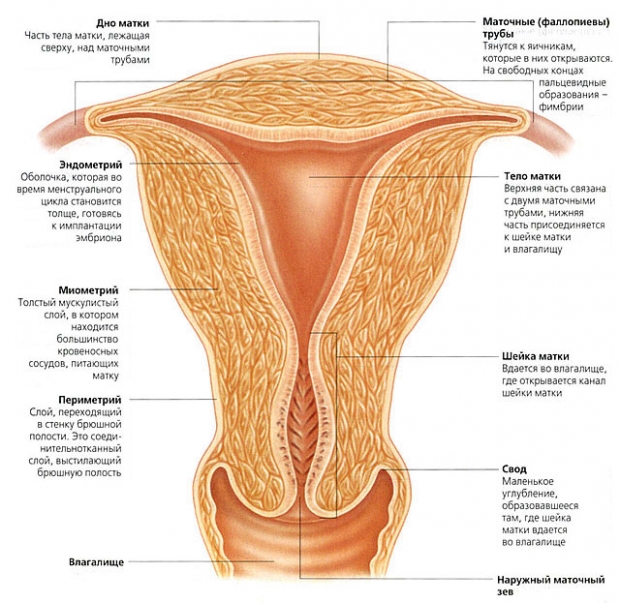
Шеечный канал выстилают цилиндрические эпителиальные клетки, которые отличаются ярким красным оттенком. В нем имеются железы, функция которых – выделять слизь. Эти выделения служат препятствиям для попадания в матку микроорганизмов.
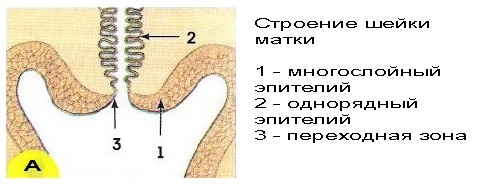
В районе наружного маточного зева отмечается переход цилиндрического эпителия в плоский, который выстилает влагалище и влагалищную часть шейки. Железы в этой области отсутствуют. По цвету плоский эпителий отличается от цилиндрического – у него более бледный, розовый оттенок. Он имеет сложную структуру, включающую такие слои:
– Базально-парабазальный. Этот самый нижний слой состоит из клеток двух типов: базальные и парабазальные. Под базальным слоем располагаются мышечные ткани, кровеносные сосуды, окончания нервов. В нем присутствуют молодые клетки, обладающие способностью делиться.
– Промежуточный.
– Поверхностный (функциональный).
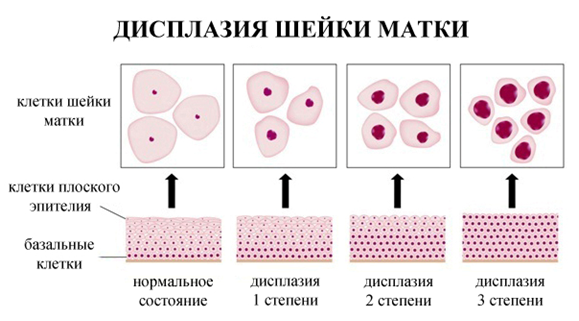
Здоровые базальные клетки являются округлыми. В каждой клетке одно большое ядро. Они постепенно созревают и поднимаются к верхним слоям. Их форма становится плоской, а размер ядра сокращается. Когда клетки достигают поверхностного слоя, они совсем уплощаются и имеют очень небольшие ядра.
У пациенток с дисплазией строение клеток и эпителиальных слоев нарушено. В эпителии появляются атипичные клетки. Они не имеют определенной формы, достигают больших размеров, имеют больше одного ядра. Деление эпителия на слои утрачивается.
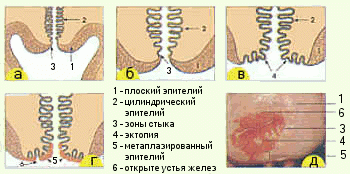
В патологический процесс вовлекаются разные слои эпителия. Характерными особенностями заболевания являются гиперкератоз, паракератоз, акантоз, интенсивная митотическая активность. Происходят изменения в строении клеток: нарушение цитоплазматического соотношения, патологический митоз, вакуолизация, полиморфизм ядер. Клетки активно пролиферируют, возникают признаки атипии (прежде всего, ядерной). Поверхностный эпителий при этом процессе не захватывается.
Классификация дисплазии шейки матки
В России используют классификацию Яковлевой, Б.Г. Кукутэ от 1977 года. По которой предраковые состояния шейки матки делятся на:
– Дисплазия, возникшая на неизменённом участке шейке матки или в области фоновых процессов
• слабо выраженная;
• умеренно выраженная;
• выраженная.
– Лейкоплакия с признаками атипии.
– Эритроплакия.
– Аденоматоз.
Степени дисплазии шейки матки
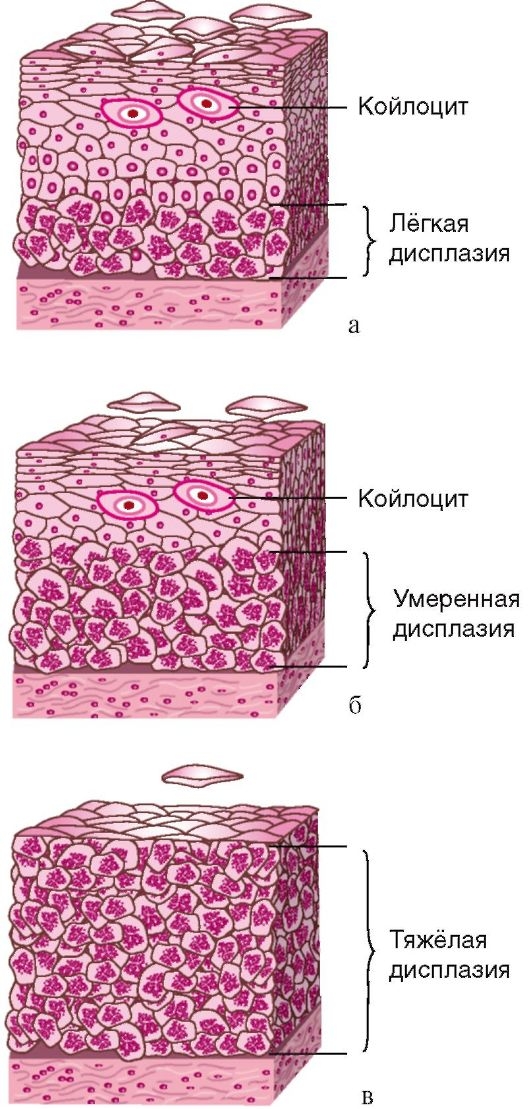
Исходя из глубины патологических изменений, выделяют три степени дисплазии. При тяжелой степени болезни имеет место поражение нескольких слоев эпителия.
Дисплазия шейки матки классифицируется с учетом интенсивности процессов клеточной пролиферации и степени атипии. Согласно международной классификации дисплазия шейки матки бывает 3 степеней.
Дисплазия шейки матки 1 степени
CIN I. Это самая легкая степень дисплазии. Патологический процесс наблюдается в нижней трети плоского эпителия. Изменения в клеточных структурах выражены мало. Отмечается полиморфизм клеток и ядер, нарушается митотическая активность. Гиперплазия базального и парабазального слоев – до У3 толщины эпителия.
Дисплазия шейки матки 2 степени
CIN II. Это средняя степень патологии. Изменения клеточной структуры затрагивают нижнюю и среднюю треть толщи эпителиального слоя. В своей пораженной части эпителий состоит из клеток, имеющих овальную или вытянутую форму. Такие клетки очень плотно друг к другу прилегают. Отмечаются митозы, включая и патологические. Имеется небольшой ядерно-цитоплазматический сдвиг (большие ядра, структура хроматина грубая).
Дисплазия шейки матки 3 степени
CIN III. Самая тяжелая степень дисплазии. Она считается неинвазивным раком. Ненормальные изменения охватывают всю толщу эпителия. Но в отличие от инвазивного рака патологический процесс пока не затрагивает другие ткани (мышцы, сосуды, нервы).
У больных с сильной дисплазией на гиперплазированные клетки приходиться более чем 2/3 эпителиального слоя. Ядра у таких клеток отличаются большими размерами, форму имеют вытянутую или же овальную, есть митозы. Имеются такие особенности: сильный ядерный полиморфизм, двуядерность, цитоплазматический сдвиг. Изредка отмечаются гигантских размеров клетки, имеющие большие ядра. Границы клеток остаются четкими.
Чем опасна дисплазия шейки матки
В развитии болезни возможны три варианта:
– Нарастание патологических изменений – в нижних слоях происходит увеличение атипичных клеток и перерождение в рак.
– Стабилизация.
– Регресс заболевания, кода ненормальные клетки вытесняются за счет роста здоровой ткани.
Причины развития дисплазии шейки матки
Возникновение этой патологии шейки связывают с воздействием онкогенных вирусов папилломы человека (ВПЧ-16 и ВПЧ-18). Они выявляются у абсолютного большинства пациенток – до 98%. Если вирус долго пребывает в женском организме (более года), начинаются изменения клеточных структур и развивается дисплазия шейки матки. Подробно о лечение папилломавирусной инфекции читайте на нашем сайте. Также имеется несколько отягощающих фоновых факторов.
Факторы риска
– Ослабление иммунитета (из-за хронических заболеваний, стресса, плохого питания, приема некоторых медикаментов).
– Курение табака – риск дисплазии у курящих женщин выше в несколько раз.
– Хронические гинекологические болезни воспалительного характера.
– Гормональные проблемы, обусловленные менопаузой, приемом гормональных средств.
– Гормональные процессы, связанные с беременностью.
– Раннее начало половой жизни.
– Ранние роды.
– Травматизация шейки.
Симптомы дисплазии шейки матки
Самостоятельной клинической картины эта патология чаще всего не имеет, симптомы носят неспецифический характер. У одной из десяти пациенток болезнь протекает скрыто без каких-либо симптомов. Но обычно отмечается присоединение инфекции, и появляются связанные с ней симптомы. Больная испытывает зуд или жжение в интимной зоне. Появляются ненормальные влагалищные выделения, изменившие оттенок, запах или консистенцию. В выделениях может наблюдаться примесь крови, особенно после половых контактов или применения тампонов. Болей обычно не наблюдается. Дисплазия шейки матки может протекать очень долго, а после адекватной терапии регрессировать. Однако чаще наблюдается нарастание патологических изменений и перехода из 1 степени во вторую и третью.
Дисплазия шейки матки нередко сочетается с болезнями передающимися половым путем как гонорея, хламидиоз, трихомониаз, уреаплазмоз, гарднереллез, микоплазмоз, кандидоз, кондилома заднего прохода, вульвы, влагалища.
Поскольку выраженные симптомы отсутствуют, особое значение приобретают лабораторные, клинические, инструментальные способы диагностики.
Диагностика дисплазии шейки матки
Обследование при подозрении на дисплазию проводят по такой схеме:
1. Осматривают шейку с использованием влагалищных зеркал. Осмотр помогает выявить клинически выраженные формы дисплазии. На глаз можно определить такие признаки патологии: изменение оттенка, появление блеска вокруг наружного зева, эпителиальные разрастания, наличие пятен.
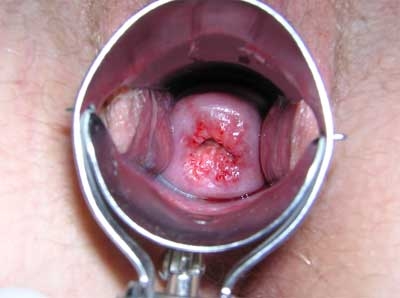
Дисплазия шейки матки (фото)
2. Выполняют осмотр при помощи кольпоскопа. Это оптическое устройство дает возможность получить десятикратное увеличение, благодаря чему можно точно оценить характер патологии. Одновременно осуществляют диагностическую пробу. Для этого на шейку наносят растворы уксусной кислоты и Люголя.
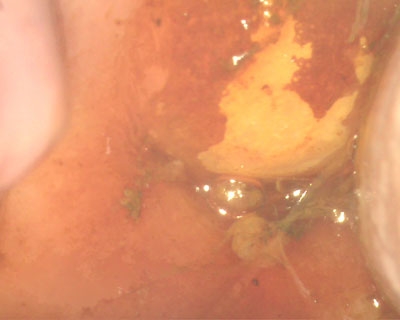
Поля дисплазии при пробе с раствором Люголя
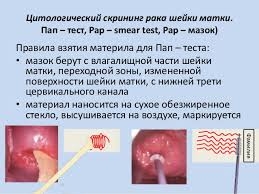
3. Проводят цитологический анализ ПАП-мазка. Изучение под микроскопом материала, взятого с различных участков, дает возможность определить наличие атипичных клеток. Кроме того, метод позволяет выявить клетки, являющиеся маркерами вируса папилломы. Клетки, в которых присутствует вирус, имеют сморщенные ядра и ободок.
4. Выполняют гистологическое исследование образцов ткани, которые были взяты из шейки матки в подозрительных областях. Это наиболее эффективный способ диагностики дисплазий.
5. Также для выявления ВПЧ прибегают к ПЦР-методикам. Эти исследования помогают определить штамм и вирусную нагрузку (концентрацию в организме ВПЧ). В зависимости от результатов (наличие или отсутствие онкогенных типов) определяются с тактикой лечения пациентки.
Лечение дисплазии шейки матки
Схема лечения дисплазии шейки матки подбирается с учетом степени патологии, возраста женщины, величины участка поражения, наличия других заболеваний. Также необходимо принимать во внимание желание больной сохранить репродуктивную функцию.
Лекарственная терапия
При дисплазии показаны такие медикаментозные методы лечения:
– Этиотропная противовоспалительная терапия (если дисплазия шейки матки сочетается с воспалительными признаками). Курс проводят по стандартным схемам.
– Нормализация гормонального фона.
– Улучшение иммунной функции с помощью курсов иммуномодуляторов и интерферонов. Такое лечение необходимо, если имеется обширный участок поражения, и при рецидивирующей ЦИН.
– Восстановление нормального микробиоценоза влагалища и лечение бактериального вагиноза.
Хирургическое лечение дисплазии шейки матки
Дисплазию лечат такими хирургическими способами:
– Разрушение пораженной зоны при помощи криодеструкции (жидкий азот).
– Радиоволновая терапия.
– Электрокоагуляция.
– Воздействие лазером (аргоновым или углекислым).
– Конизация (хирургическое удаление участка с дисплазией).
– Удаление шейки полностью (ампутация).
Эти методы применяют в дни после менструации. При подготовке к процедурам выполняют санацию влагалища, а по специальным показаниям осуществляют иммунокоррекцию.
Лечение дисплазии 1, 2 и 3 степени
Для некоторых пациенток предпочтительна выжидательная тактика. Это касается тех случаев, когда имеется возможность регресса патологических изменений. Такое может произойти у молодых женщин с дисплазией шейки матки 1 или 2 степени при небольшом участке поражения.
На основании повторных исследований (с промежутком 3-4 месяца), которые дали два положительных результата, принимают решение об оперативном вмешательстве. Если у пациентки диагностирована тяжелая дисплазия шейки матки (3 степень), ее необходимо направить в отделение онкогинекологии, где ей проведут хирургическое лечение (вплоть до удаления шейки).
При степени 1 ведение больной зависит от того, какие результаты дало ВПЧ типирование и насколько поражен эктоцервикс. Если присутствуют онкогенные типы вируса, а поражение занимает большую площадь, целесообразно прибегнуть к деструктивным способам. Если же площадь поражения невелика и отсутствуют онкогенные типы, пациентку можно просто наблюдать. После двух лет динамического наблюдения определяются с дальнейшей тактикой. В случае отсутствия регресса заболевания выполняют деструкцию пораженных тканей.
Пациенткам возрастной группы до 40 лет с диагнозом ЦИН II показаны деструктивные процедуры. Но метод криодиструкции при ЦИН II и III не желателен, поскольку глубину некротических изменений в таких случаях предсказать очень трудно. Женщинам от 40 лет с деформацией шейки проводят эксцизию или конизацию. Ступенчатые срезы удаленных тканей в обязательном порядке подвергают исследованию. Если выявлено еще одно гинекологическое заболевание (сильное опущение матки, патологии придатков, ММ, элонгация шейки) могут принять решение о пангистерэктомии.
До начала любого хирургического вмешательства проводят противовоспалительное лечение, целью которого является санация очага инфекции. В ряде случаев это позволяет не только уменьшить участок поражения, но и добиться полной регрессии дисплазии.
Показания к операции при дисплазии шейки матки
Показаниями к эксцизии или конизации являются:
– Неполная визуализация области поражения из-за распространения процесса по шеечному каналу.
– По результатам цитологии и биопсии – дисплазия шейки матки степени II, III или CIS.
Также к оперативным методам прибегают в случае выраженной деформации шейки без учета степени дисплазии. Кроме того, они показаны после отсутствия результата от деструкции.
Прежде чем принимать решение об иссечении необходимо исключить инвазивный рак. Для этого проводят тщательное клиническое обследование, кольпоскопию, цитологическое и морфологическое исследования.
Уход после операции
Для того чтобы заживление прошло благополучно и не возникло никаких осложнений, женщине после операции необходимо придерживаться ряда правил. Нельзя делать спринцевания, использовать тампоны, поднимать тяжести. Необходимо соблюдать половой покой. Кроме того, нужно строго следовать всем рекомендациям врача.
Первое контрольное обследование выполняют примерно через 3-4 месяца после хирургической процедуры. Для этого берут мазки и проводят цитологическое исследование. Это делается каждый квартал в течение года. Если результаты обследования отрицательные, то пациентку можно обследовать планово при ежегодных осмотрах.
Осложнения после операции
Восстановительный период после оперативного вмешательства по поводу дисплазии обычно длится около месяца. За это время могут наблюдаться такие явления:
– Ноющие боли в нижней части живота. Они обычно беспокоят женщину в первые несколько дней после процедуры. Дольше всего длятся болевые ощущения после воздействия лазером.
– Обильные выделения, которые могут отличаться выраженным запахом. Это обычно продолжается около трех и даже четырех недель, особенно долго после криодеструкции.
– Сильное кровотечение с резкими болями в нижней части живота и повышением температуры. В такой ситуации пациентке необходим безотлагательный медицинский осмотр.
Прогноз при дисплазии шейки матки 1, 2, 3 степени
Современная медицина располагает эффективными методиками обследования и терапии дисплазий. Это дает возможность предотвратить переход патологии в злокачественный процесс.
При своевременной диагностике, правильно подобранной терапии и соблюдении пациенткой всех назначений врача можно вылечить дисплазию любой степени.
После хирургической операции процент излечений может достигать 95%. Рецидивы болезни после применения хирургических методов отмечаются у 5-10% больных. Это объясняется присутствием вируса папилломы или недостаточным иссечением области дисплазии. Если лечение не проводится, то дисплазия шейки матки переходит в инвазивный рак в 30 – 50% случаев.
Профилактика дисплазии шейки матки
К главным методам профилактики относятся:
– Проведение вакцинации против онкогенных типов вируса (для женщин относящихся к группе риска).
– Барьерная контрацепция.
– Своевременное выявление патологий шейки и их лечение.
– Консультативная работа с женщинами, входящими в группы риска.
– Правильное разнообразное питание. Особенно важно употреблять достаточно витаминов А, В и селена.
– Отказ от сигарет.
– Санация инфекционных очагов.
– Регулярное посещение гинеколога (не менее 1-2 раз в год), с исследованием мазков.
Специалисты организаций (ВОЗ, ACOG, AGS), занимающихся борьбой с раком шейки матки, рекомендуют ранее начало скрининга. Его нужно проходить с 18 лет или с началом половой жизни. Гинекологические осмотры должны выполняться каждый год, обязательны Пап-тесты. Если они дают три отрицательных результата, то скрининг можно проводить не так часто (раз в три года).
Целесообразность идентификации вируса папилломы и его типирования в рамках скрининга рака шейки матки пока еще не подтверждена. ПЦР диагностика вируса типов 16 и 18 является более экономичным методом, чем цитология.
ВПЧ тестирование с возрастом больной приобретает большую прогностическую ценность, а вот цитологическое исследование теряет свою ценность. Обнаружение онкогенных типов вируса папилломы человека у пациенток старше 35 лет говорит о высоком риске развития дисплазии 3-й степени.
Дисплазия шейки матки 1, 2, 3 степни
Симптомы и лечение дисплазии шейки матки требуют повышенного внимания со стороны пациентки и её врача. В медицине данная патология считается предраковым состоянием, поэтому лечение должно быть максимально квалифицированным и правильным. Главная опасность дисплазии заключается в бессимптомном течении, — женщина может и не догадываться о том, что болезнь медленно прогрессирует, а видоизменённые клетки замещают здоровые во всех слоях эпителия.
Что это такое?

Дисплазия шейки матки — это состояние, при котором здоровые слои слизистой оболочки (эпителия) замещаются аномальными клетками. Заболевание довольно распространено в гинекологической практике, и считается опасным из-за свойства перетекать в рак шейки матки. По мере обновления здоровые эпителиальные клетки трансформируются в атипичные: видоизменяются по форме, размерам и строению. При дисплазии аномальные клетки эпителия, замещающие здоровые, становятся крупными и бесформенными, — количество их ядер увеличивается, а разделение на слои пропадает.
В некоторых медицинских справочниках термин «дисплазия» расшифровывается как цервикальная интраэпителиальная неоплазия — образование аномальных клеток шеечного эпителия, не свойственных данной ткани. Как правило, заболеванию подвержены женщины в возрасте от 26 до 36 лет. В зоне риска также находятся девочки-подростки и зрелые женщины в периоде менопаузы.
В норме эпителий, покрывающий матку и шейку, состоит из 3 слоёв:
- базального — слоя, в котором проходят процессы деления клеток
- промежуточного — слоя, в котором проходят процессы созревания новых клеток
- функциональный (поверхностный слой) — является барьером эпителиальной ткани
При дисплазии шейки матки происходят процессы размножения аномальных клеток путём деления, возникают очаговые разрастания патологически преобразовавшихся тканей эндометрия. В случаях, когда поражаются все слои кроме базального, можно говорить о диагнозе дисплазия. Если же глубинный слой эндометрия, в котором происходят процессы деления клеток, также поддаётся аномальным изменениям, подразумевается наличие рака или предракового состояния у пациентки. Дисплазию могут вызвать как внутренние, так и внешние факторы. К внутренним относятся гормональные сбои и ослабление иммунитета, а к внешним — различные инфекции и вирусы.
Причины
В 95% случаев причиной дисплазии у женщин становятся вирусы папилломы человека ВПЧ-16 и ВПЧ-18. Длительная папилломавирусная инфекция (около 1-2 лет) может вызвать аномальные изменения клеток слизистой матки.
Предрасполагающие к болезни факторы:
- ухудшение иммунитета вследствие запущенных хронических заболеваний, приёма лекарств, стрессов, неправильного питания
- курение или частое вдыхание дыма других курильщиков
- хронические воспалительные болезни половых органов
- травмы шейки матки, полученные во время беременности или при родах, эрозии
- гормональные нарушения как следствие приёма некоторых препаратов, климакса, беременности
- раннее начало половой жизни
- генетические нарушения
Папилломавирусная инфекция в организме женщины под воздействием негативных факторов увеличивает риск заболеть дисплазией шейки матки.
Степени

Существует 3 стадии дисплазии: слабая, средняя и тяжёлая. Они отличаются распространением аномальных клеток в разные слои эпителия.
1 степень (слабая)
Первая или слабая стадия дисплазии ставится в случаях, когда аномальные клетки затрагивают не более трети нижней части эпителия, при этом поверхностный и промежуточный слои слизистой оболочки остаются без изменений.
2 степень (средняя)
Вторая степень дисплазии называется средней или умеренной. Она характеризуется замещением здоровых клеток аномальными в нижнем и среднем слоях эпителия.
3 степень (тяжелая)
Третья или тяжёлая степень дисплазии считается начальной стадией неинвизивного рака. Она затрагивает клетки эпителия по всей глубине, при этом небольшая часть поверхностных слоёв со зрелых клеток не подвергается аномальным изменениям.
Симптомы
Обычно заболевание имеет скрытое течение. У 10-15% женщин заболевание протекает бессимптомно, но чаще к нему присоединяются другие микробные инфекции, которые сопровождаются:
- зудом
- жжением
- болью во время полового акта
- неприятным запахом
- появлением нехарактерных выделений с кровяными или гнойными вкраплениями (особенно после секса или применения тампонов)
Как правило, болей в матке при дисплазии слабой или умеренной степени не возникает, но само заболевание медленно прогрессирует. На последней стадии женщина может ощущать дискомфорт и тянущую боль внизу живота. Основной недуг может сопровождаться:
- хламидиозом
- гонореей
- появлением остроконечных кондилом в районе вульвы, влагалища, заднего прохода
Из-за размытой клинической картины, для диагностики применяются инструментальные и лабораторные методы исследования. В большинстве случаев заболевание выявляют во время профилактического осмотра, поэтому каждой женщине рекомендуется 1-2 раза в год обследоваться у специалиста.
Возможные осложнения

Самое серьёзное и тяжёлое осложнение дисплазии — рак шейки матки. Но это не единственная проблема, с которой может столкнуться больная женщина. Данная патология может привести к:
- бесплодию
- хроническим инфекциям половых органов
- нарушениям менструального цикла и другим гормональным проблемам
- осложнениям родовой деятельности в будущем из-за сужения просвета шеечного канала и рубцевания полости матки
И
ногда для лечения дисплазии требуется хирургическое вмешательство. Метод удаления атипичных тканей скальпелем сам по себе может вызвать осложнения: кровотечения, спайки, биологические деструктивные процессы, и т.д.
К какому врачу обратиться
При подозрении следует обратиться к врачу-гинекологу. Перед этим можно проконсультироваться с терапевтом или семейным врачом.
В процессе лечения может понадобиться помощь:
- онколога — при подозрении на рак
- эндокринолога — при гормональных нарушениях
- инфекциониста — при подозрении на папилломавирусную инфекцию
- венеролога — для обнаружения и лечения венерических заболеваний
Женщине важно серьёзно отнестись к диагностике и назначениям врачей, ведь от эффективности лечения может зависеть жизнь пациентки. Нельзя заниматься самолечением или обращаться к нетрадиционной медицине. Как показывает практика, подобные действия усугубляют ситуацию из-за безвозвратно потерянного времени.
Диагностика

Своевременная диагностика увеличивает шансы на излечение пациентки, поэтому лучше обратиться к квалифицированному врачу для проведения тщательного гинекологического обследования, которое включает:
- Осмотр шейки с использованием гинекологических зеркал — при осмотре врач может заметить нехарактерное покраснение или побледнение слизистых тканей, появление бляшек вокруг наружного зева и другие визуальные отклонения от нормы.
- Цитологическое исследование соскоба под микроскопом (мазок Папаниколау) —благодаря этому методу удаётся обнаружить видоизменённые атипичные клетки, а также клетки, поддавшиеся пагубному воздействию вируса папилломы человека.
- Калькоскопия — осмотр шейки матки с помощью специального оптического прибора, при введении которого производится процедура обработки тканей бактерицидными растворами (диагностические пробы). Данный метод позволяет рассмотреть поверхность тканей шейки матки в 10-кратном увеличении.
- ПРЦ-диагностика — исследование образцов биоматериала (соскобов, мазков), которое позволяет установить наличие активных штаммов вирусов в организме, концентрацию ВПЧ в клетках и тканях.
- Биопсия — гистологическое исследование образца ткани, на котором присутствуют видоизменённые клетки. Этот метод наиболее информативен, так как позволяет с высокой точностью поставить диагноз дисплазия шейки матки.
Для качественной диагностики лучше обращаться в медицинские центры, где используется современное оборудование. Большой информативностью отличается калькоскоп с холодной подсветкой, а специальные медицинские инструменты позволяют абсолютно безболезненно брать образцы тканей для дальнейших исследований.
Лечение
Лечение зависит от ряда факторов: степени заболевания, возраста пациентки, площади поражения тканей, наличия сопутствующих патологий или желания больной иметь детей в будущем. В целом оно проводится в двух направлениях: медикаментозная терапия и оперативное вмешательство (удаление поражённых тканей).
Медикаментозная терапия
Медикаментозное лечение назначается после выявления причины заболевания. Если болезнь вызвана инфекцией, применяются специальные противовирусные препараты. Благодаря противомикробной терапии женщина может полностью избавиться от недуга за несколько месяцев, и, при желании, заняться планированием беременности.
Зачастую дисплазия протекает в сочетании со следующими половыми вирусными или бактериальными инфекциями:
- гонорея
- хламидиоз
- трихомониаз
- уреаплазмоз
- микроплазмоз, и т. д.
Важно учитывать, что пройти курс лечения половых инфекций должна не только сама пациентка, но и её сексуальный партнёр. Медикаментозная терапия рекомендуется для лечения пациенток с лёгкой степенью дисплазии. После приёма курса антимикробно-противовоспалительных препаратов женщине следует проходить обследования у гинеколога каждые 3 месяца. Это позволит своевременно заметить возникновение рецидива и предупредить возможные осложнения.
Во время лечения пациентке рекомендуется следить за своим питанием — включать в ежедневный рацион продукты, богатые на витамины, бета-каротин, фолиевую кислоту, а именно:
- пивные дрожжи
- молодой горох
- куриную печень
- пшенную крупу
- шпинат
- апельсины и грейпфруты
Для укрепления иммунитета больной назначаются специальные препараты — витамины и иммуномодуляторы, которые усиливают защитные силы организма, способствуют его борьбе с папилломавирусной инфекцией.
Оперативное лечение

Хирургическое удаление предраковых клеток показано при обнаружении дисплазии умеренной или тяжёлой степени. Для этого применяется конизация шейки матки —иссечение определённого участка ткани специальным инструментом-электродом в форме конуса. Это безболезненная процедура, после которой требуется не более 2-3 дней на восстановление. Также большой популярностью в современных медицинских клиниках пользуются:
- лазерная терапия (вапоризация, конизация)— процедуры выпаривания (прижигания) или удаления атипичных клеток с помощью лазера
- криотерапия — воздействие холодом на поражённые ткани, после чего аномальные клетки отмирают, а на их месте нарастают здоровые
Для удаления поражённых участков эпителиальных тканей врачи могут использовать обычный скальпель (ножевой способ), ультразвук, радиоволны. Все эти методики имеют свои плюсы и минусы. Нет универсального способа, который бы помог каждой пациентке избавиться от дисплазии, — лечение назначает специалист, учитывая индивидуальные особенности протекания болезни. Оперативное лечение с применением современного медицинского оборудования позволяет безболезненно и быстро избавиться от недуга.
Крайняя мера, которая применяется на поздних стадиях, когда другие методы малоэффективны — хирургическое удаление (ампутация) матки. В зависимости от тяжести заболевания, эта процедура может проводиться в нескольких вариантах:
- ампутация шейки и матки
- ампутация шейки, матки и придатков
- удаление матки, шейки, придатков, лимфатических узлов
- ампутация самой шейки
Метод иссечения шейки матки применяется на поздней стадии заболевания, и отличается эффективностью в лечении третьей стадии дисплазии, когда консервативная терапия не даёт результатов.
Профилактика
Главная профилактическая мера, которая позволит предупредить развитие заболевания — регулярные профилактические осмотры у гинеколога, своевременное лечение всех заболеваний половых органов. С особым вниманием стоит отнестись к эрозии, если таковая имеется, ведь этот недуг часто перетекает в дисплазию. Клетки видоизменяются очень медленно, поэтому вполне возможно выявить проблему на начальных этапах, во время планового скриннинга.
К обязательным профилактическим методам исследования относят:
- ПАП-тест
- цитологический мазок
- тест на ВПЧ высокой онкогенности
Снизить риск развития инвизивного рака шейки матки поможет здоровый образ жизни, закаливание, правильно подобранный рацион питания. К мерам профилактики можно отнести:
- отказ от алкоголя, курения, ежедневного употребления вредных продуктов в пищу
- тщательное соблюдение правил личной гигиены
- выбор удобного хлопчатобумажного белья и отказ от ежедневных прокладок, стрингов
- избегание беспорядочных сексуальных связей
- использование контрацептивов при частой смене половых партнёров
Вакцинация от ВПЧ — ещё один надёжный и эффективный метод профилактики дисплазии и рака шейки матки, но он не отменяет необходимости проведения ежегодного цервикального скрининга. Такие обследования рекомендуется регулярно проводить женщинам и девушкам разного возраста, начиная от подростков.
Дисплазия шейки матки и беременность

Дисплазия шейки матки — не преграда для беременности, если проводилось полноценное лечение и планирование перед зачатием. В случае наличия лёгкой или умеренной стадий болезни женщине показаны естественные роды. При тяжёлой степени дисплазии ситуация иная, — в подобных случаях специалисты настаивают на кесаревом сечении. Выносить и родить ребенка можно, имея тяжёлую стадию дисплазии, но лучше пролечиться ещё до начала планирования.
В период вынашивания малыша у женщины происходят резкие изменения гормонального фона, из-за чего могут ускориться процессы замещения здоровых клеток эпителия атипичными. Кроме того, при дисплазии сильно снижаются шансы забеременеть, поэтому некоторые пары годами не могут зачать малыша. После родов каждая молодая мама должна проходить обследования у гинеколога не реже, чем 1-2 раза в год, включая период кормления грудью. При наличии диагноза желательно показываться врачу ещё чаще: не менее, чем 1 раз в 3 месяца.
Заключение
Дисплазия — опасное состояние, но это не приговор. На ранних и умеренных стадиях заболевания прогноз для пациентки благоприятен. И даже тяжёлая степень поддаётся лечению при условии применения современного медицинского оборудования. Основные факторы, влияющие на развитие заболевания — хронические венерические инфекции, некоторые вирусы папилломы человека, гормональные нарушения или снижение иммунитета. Эффективное лечение, в первую очередь, направлено на устранение первопричины патологии, благодаря чему снижается риск возникновения рецидивов после окончания терапии.
Видео: Дисплазия шейки матки. Как остановить рак
какие признаки у женщин могут указывать на развитие заболевания
 Дисплазия шейки матки – это одно из самых серьезных заболеваний половой сферы женщины, которое является предвестником онкологического процесса.
Дисплазия шейки матки – это одно из самых серьезных заболеваний половой сферы женщины, которое является предвестником онкологического процесса.
Поэтому данная патология должна обязательно контролироваться грамотным специалистом, а также своевременно и правильно лечиться.
Согласно статистически данным дисплазия шейки матки чаще всего диагностируется у женщин репродуктивного периода.
Однако данное заболевание может встречаться и у более зрелых дам оно тоже.
Что такое дисплазия?
Цервикальная дисплазия – это процесс, который сопровождается перерождением клеток эпителия, выстилающего слизистую шеечной области.
Шейка матки (влагалищная часть) имеет три слоя –поверхностный, средний и базальный. В базальном слое происходит образование новых клеток, которые имеют круглую форму и одно ядро.
Образованные клетки после созревания продвигаются к верхнему слою, при этом размер ядра уменьшается, а сами клетки сплющиваются.
Когда развивается дисплазия, клетки не сплющиваются, а увеличиваются или теряют свою форму, кроме того, количество ядер может изменяться в большую сторону. То есть происходит атипия, которая вызывает утрату слоистости эпителия.
В зависимости от глубины распространения патологического процесса и интенсивности клеточных изменений, дисплазия подразделяется на 1, 2 и 3.
Дисплазия по своим проявлениям похожа на эрозийное поражение матки, но в отличие от нее, при дисплазии изменения происходят на клеточном уровне, тогда как эрозия связана с механическими повреждениями мягких тканей.
Дисплазия является серьезным и достаточно опасным недугом, который приводит к развитию онкологических процессов в шейке матки, а как известно, именно рак шейки матки считается самым частым онкологическим недугом, поражающим прекрасную половину человечества.

Причины возникновения
Основной причиной дисплазии является влияние на слизистую шейки вируса папилломы человека.
Наибольшую опасность представляют его онкогенные штаммы – 16 и 18.
Когда этот вирус находится на слизистой длительное время, он постепенно встраивается в клетки эпителия и изменяет их структуру, спровоцировать этот процесс могут :
- курение;
- низкий иммунитет;
- воспалительные и инфекционные процессы во влагалище;
- механические повреждения слизистой шейки;
- раннее начало половой жизни, ранние или травматичные роды;
- дисбаланс гормонов;
- частая смена половых партнеров;
- наличие у полового партнера онкологии половых органов.
ОБРАТИТЕ ВНИМАНИЕ!
Сильный иммунитет может помочь организму самостоятельно бороться и угнетать вирус, поэтому при лечении дисплазии большое внимание уделяется воздействию иммуномодуляторов.
Степени заболевания
Как уже было сказано, дисплазия разделяется на стадии согласно глубине проникновения патологического процесса и характера изменения клеток.
Согласно международнойклассификациизаболевания, выделяют три следующие степени недуга:
- – это недуга, при которой патологические процессы можно наблюдать исключительно в нижней части эпителиального слоя. Клеточные изменения еще ярко не проявляются, отмечается митотическая активность, и некоторый полиморфизм клеточных структур и их ядер. Базальный и перебазальный слои несколько гиперплазированы.
- – это . Структурные клеточные изменения затрагивают не только нижнюю, но среднюю часть эпителиального слоя. В пораженной части наблюдаются овальные клетки, имеются митозы (деление клеток), в том числе и патологические. Клетки эпителия прилегают друг к другу плотно, в структуре ядра имеется небольшой патологический сдвиг – огрубение структура хроматина, увеличение размера ядра.
- дисплазии считается самой . По сути это уже неинвазивный рак. Атипичные изменения наблюдаются во всей толще эпителиального слоя. Но другие ткани – сосуды, мышцы, нервы пока не затронуты. Если это происходит, считается, что заболевание трансформировалось в злокачественное, и рак стал инвазивным. В 3 степени дисплазии имеются митозы, ядра сильно увеличиваются и меняют форму, присутствует полиморфизм ядер, а также цитоплазматический сдвиг. Начинают появляться огромные клетки с очень крупными ярами. Но клеточные границы продолжают оставаться четкими.
Надо сказать, что дисплазия 1 степени в половине случаев может проходить самостоятельно после полной ликвидации вируса папилломы.
В 35% случаев заболевание становится хроническим, то есть недуг не регрессирует, но и не прогрессирует, а в 10% случаев дисплазия переходит во 2 степень.
Вторая степень дисплазии тоже может проходить без медицинского вмешательства, но процент таких случаев уже более низкий – 30-40%.
При адекватной противовирусной терапии заболевание отступает в 70%, в 3 степень недуг переходит в 25% случаев.
Третья степень дисплазии трансформируется в злокачественное образование в 10-35% случаев – это зависит от индивидуальных особенностей пациентки – возраст, количество половых партнеров, вредные привычки, фоновые недуги и прочее.

Симптомы болезни
Коварство дисплазии в отсутствии ярко выраженной клинической картины.
Легкая степень дисплазии вообще протекает без каких-либо симптомов, что и приводит к тому, что чаще всего дисплазию диагностируют в запущенной форме.
В этой связи гинекологи убеждают женщин приходить на плановые осмотры регулярно, чтобы не пропустить начало опасного недуга.
В запущенных стадиях дисплазия может сопровождаться:
- болезненными ощущениями во время интимной близости;
- кровянистыми выделениями после полового контакта;
- зудом и жжением в области влагалища;
- сбоем в менструальном цикле;
- увеличением количества белей.
Данная симптоматика характерна для большого количества гинекологических недугов, что касается специфических симптомов дисплазии, то их нет. Перечисленные выше признаки указывают лишь на наличие проблем в области половых органов, и для уточнения диагноза нужно пройти обследование.
Дисплазия, как правило, протекает в скрытой форме, но даже если ее сопровождают какие-либо симптомы, только по ним диагностировать недуг невозможно. Чаще всего подобной симптоматикой сопровождаются и кольпиты, и цервициты, и инфекционные недуги, и воспалительный процесс, и эрозия. Что касается каких-то специфических болей, характерных выделений или иных проявлений, указывающих на дисплазию – их нет, поэтому диагностика и врачебная консультация необходима. Единственное, что можно сказать о клинике дисплазии — это заболевание достаточно часто протекает на фоне хламидиоза, гонореи и других недугов инфекционного характера. Поэтому при наличии подобных заболеваний, женщина должна более серьезно относиться к профилактическим осмотрам гинеколога.
Чем грозит недуг?
Безусловно каждая степень дисплазии несет ту или иную опасность для здоровья женщины, но самой большой угрозой является трансформация заболевания в злокачественный процесс.
Кроме того, на фоне дисплазии могут начать развиваться воспалительные процессы, а при повреждении слизистой возможно проникновение инфекционных агентов в глубокие слои шейки матки.
Методы диагностики
проводится комплексно, она включает в себя:- Кольпоскопию – инструментальное обследование при помощи оптического прибора, который визуализирует слизистую шейки в 30-кратном увеличении. Это обследование проводится в несколько этапов. Сначала слизистая шейки обрабатывается раствором уксуса, затем происходит обработка йодом или раствором Люголя, и только потом врач приступает к осмотру эпителия. Такие подготовительные мероприятия необходимы для того, чтобы здоровые участки окрасились за счет присутствия в них гранул гликогена, тогда как пораженные участки будут оставаться обесцвеченными.
- Выскабливание. Если патологический очаг находится в канале шейке, чтобы получить биоматериал для последующего лабораторного анализа, может потребоваться выскабливание.
- Цитология мазка. В ходе этого анализа выявляется наличие клеточных ядер неправильной формы, неравномерное распределение хроматина, увеличение размера ядра и прочие признаки, характерные для данного заболевания.
- Биопсия. Это очень информативный и один из самых достоверных анализов, который выявляет наличие в тканях атипичных и онкологических клеточных структур. Благодаря этому обследованию можно не только обнаружить факт дисплазии, но и выяснить ее степень.
Кроме того, врач может направить пациентку на общий клинический анализ крови, на анализ крови на половые гормоны, а также на бакпосев мазка на инфекционного возбудителя.
Одним из важных анализов при диагностике дисплазии является ПЦР-анализ, позволяющий определить наличие вируса папилломы, и выяснить его штамм.
Только после обработки всех полученных данных, специалист может установить диагноз «дисплазия» и определить ее степень.
Когда речь идет об инструментальном обследовании девственниц, кольпоскопию не применяют.
В этом случае упор делается на УЗИ, причем возможно не только чрез брюшинное обследование, но и трансректальное, которое будет более информативным.

Варианты лечения
назначается не во всех случаях, иногда достаточно просто иммуностимуляции, после которой организм начинает самостоятельно подавлять вирус папилломы, что приводит к ликвидации недуга.В 1 и 2 стадии дисплазии врачи чаще всего прибегают к консервативным методикам, а также в качестве дополнительной терапии могут посоветовать своим пациентам использовать средства народной медицины.
Что касается медикаментозного лечения, то назначаются:
- противовирусные препараты;
- антибактериальные средства;
- иммуностимуляторы.
Порой такой терапии достаточно, чтобы паталогический процесс регрессировал.
ВАЖНО!
Как правило, медикаментозное лечение назначают сроком на 3 месяца, если по окончании этого времени положительной динамики наблюдаться не будет, а тем более, если заболевание будет прогрессировать, врачи назначают хирургическое лечение.
Патологические ткани могут удаляться следующими способами:
- криодеструкция – замораживание жидким азотом;
- лазерное прижигание – воздействие на пораженные участки лучами лазера;
- – удаление пораженных участков при помощи радиоволн;
- электрокоагуляция – ликвидация патологических тканей электрическим током.
Если заболевание диагностирует в тяжелой степени, а также если у врача есть реальные опасения, что недуг начинает трансформироваться в онкологию, возможно потребуется кониация шейки матки или полная ампутация поврежденного органа.
Это хирургическое вмешательство может проводится при помощи скальпеля, или могут применяться современные способы – криодеструкция, радиоволновое иссечение, удаление лазером.
Каждый из этих методов имеет свои положительные и отрицательные стороны, и выбирать оптимальный метод может только врач, исходя из возраста женщины, индивидуальных особенностей ее организма, степени заболевания и прочего.
После репродуктивная функция женщины сохраняется, но сообщить о своих планах на будущую беременность врачу нужно заранее, чтобы способ удаления шейки матки был подобран наиболее щадящий.

Заключение и выводы
Дисплазия – это предраковое состояние, которое требует очень серьезного отношения.
Женщина должна беспрекословно следовать рекомендациям специалиста, не предпринимать попыток самолечения, своевременно приходить на контрольные осмотры и избавиться от вредных привычек.
Только таким образом можно не допустить перерождения дисплазии в смертельно опасное заболевание.
Полезное видео
Из видео вы узнаете о причинах и симптомах дисплазии шейки матки:
Вконтакте
Google+
Одноклассники

