Анулярная сыпь при ревматизме фото – основные характеристики и причины развития патологии, ее отличие от других кожных заболеваний, способы диагностики и лечения, меры профилактики
Поражение кожи при ревматизме: ревматические узелки, эритема
- Специфические поражения кожи при ревматизме
- Что из себя представляют и как выглядят ревматические узелки?
- Кольцевидная эритема как характерное поражение кожи при ревматизме
Ревматизм представляет собой системное воспалительное заболевание. Страдают этим недугом чаще всего дети и подростки в возрасте от 5 до 15 лет. Эта болезнь является вторичной патологией и возникает вследствие перенесенной специфической стрептококковой инфекции группы А. Это заболевание поражает практически все органы и системы организма человека. Больше всего страдает сердце, так как стрептококк имеет общие антигены с сердечной тканью, то есть антитела поражают не только возбудитель инфекции, но и собственные ткани. Так возникает ревмокардит. Поражение кожи при ревматизме — один из признаков заболевания.
В группу риска попадают дети, переболевшие различными заболеваниями носоглотки (ангина, тонзиллит, фарингит, скарлатина и т.д.), причиной которых стала стрептококковая инфекция. Первые симптомы проявляются примерно через 10-15 дней после того, как пациент переболел стрептококковой инфекцией. Невозможно поставить диагноз на основании наличия одного из характерных признаков болезни. Требуется комплексное обследование пациента. О наличии у пациента этого заболевания можно говорить уже после первичного осмотра врачом-ревматологом. Какие бывают кожные проявления ревматизма?
Специфические поражения кожи при ревматизме
Среди кожных проявлений наиболее значимыми принято считать ревматические узелки, кольцевидную эритему и крапивницу. Эти проявления болезни относят к наиболее значимым диагностическим признакам. Как распознать поражение кожи характерное при ревматизме?
Что из себя представляют и как выглядят ревматические узелки?
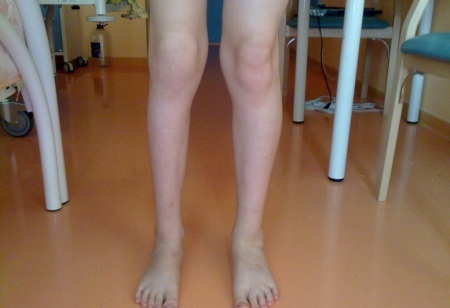
Одним из наиболее распространенных заболеваний, которое сопровождает ревматизм, является ревматический полиартрит. Эта патология поражает околосуставные ткани по типу неспецифического аллергического артрита. В процесс вовлекаются крупные суставы скелета (коленные, лучезапястные, плечевые и голеностопные) поочередно или одновременно. В районе пораженных суставов на затылочной области, на голенях и предплечьях и возникают ревматические узелки. Они представляют из себя плотные округлые подкожные образования, которые безболезненны и не причиняют пациенту какого-либо дискомфорта. Располагаются узелки неглубоко под кожей группами по нескольку штук. Как выглядят ревматические узелки, вы можете увидеть на фото 1.
Такое поражение кожи не требует специфического лечения и исчезает самостоятельно или в ходе общей терапии. Следует учитывать, что ревматические узелки имеют свойство рецидивировать, то есть неожиданно исчезать и появляться снова.
Кольцевидная эритема как характерное поражение кожи при ревматизме
При ревматизме у пациентов часто возникает достаточно характерная кожная сыпь (особенно в детском и юношеском возрасте, реже у пациентов старшего возраста). Такая сыпь не является специфическим проявлением ревматизма, но может рассматриваться как один из диагностических признаков. Похожие кожные высыпания наблюдаются при сепсисе, различных аллергических реакциях, кожном васкулите и многих других болезнях.
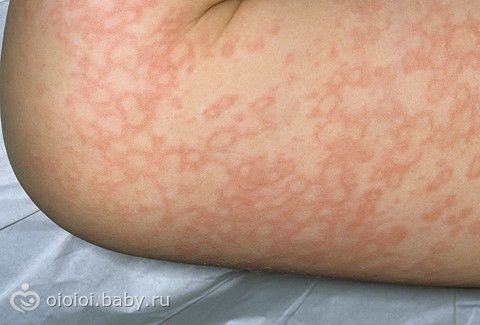
Эритема представляет собой розовые (иногда с синеватым оттенком) кольцевидные высыпания, которые имеют четко очерченный внешний и достаточно расплывчатый внутренний край. Такая сыпь бывает разных размеров, возникает сначала как розовые пятна, которые со временем увеличиваются, а в центре образуется бледнеющее пятно. Эритема не причиняет пациенту никакого дискомфорта: не чешется и не шелушится, не вызывает пигментаций или атрофических изменений кожного покрова и не возвышается над кожей. Чаще всего локализуется на плечах и туловище пациента, реже — на коже голени и предплечий. Появление подобной сыпи на лице встречается очень редко, и никогда эритема не поражает ладони и стопы больного.
Невозможно предсказать, на какой стадии ревматизма возникнет кольцевидная эритема или другая сыпь. У одних пациентов подобные высыпания характерны для начала ревматической атаки, у других — появляются через 2-3 недели после острого приступа. Рассмотрев картинки, можно увидеть, что эритема сливается и образует на коже причудливые узоры (см. фото 2).
Другие кожные проявления ревматизма встречаются очень редко и не являются диагностическими признаками заболевания. Среди таких проявлений: крапивница (сыпь, сопровождающаяся сильным зудом кожи), папулы (кожная сыпь, которая возвышается над кожей) и даже геморрагии (сыпь на фото 3).
Любые кожные проявления заболевания (сыпь, покраснения кожи и т.д.) являются поводом для обращения к врачу. Только специалист может на основании данных осмотра и лабораторных исследований поставить правильный дифференциальный диагноз. Самолечение может привести к тяжелым осложнениям ревматизма.
Обязательно перед лечением болезней консультируйтесь с врачом. Это поможет учесть индивидуальную переносимость, подтвердить диагноз, убедиться в правильности лечения и исключить негативные взаимодействия препаратов. Если вы используете рецепты без консультации с врачом, то это полностью на ваш страх и риск. Вся информация на сайте представлена для ознакомительных целей и не является лечебным пособием. Вся ответственность за применение лежит на вас.
artrozmed.ru
Кожный ревматизм: формы проявления
Кожный ревматизм — это не самостоятельное заболевание, а один из признаков системного воспалительного процесса под названием острая ревматическая лихорадка. Он появляется как осложнение после перенесенных бактериальных инфекционных болезней стрептококковой природы. В организме больного ревматизмом сложно найти органы, которые не подвергаются влиянию этого недуга. Наибольшее внешнее проявление имеет кожная форма ревматизма.
Ревматизм кожи
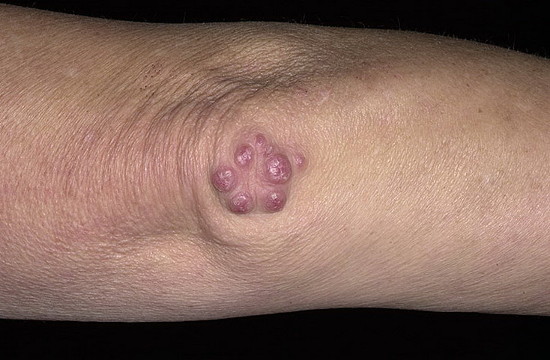
Самое печальное в этой ситуации, что группу риска по ревматизму возглавляют дети 5-15 лет. Первичные атаки ревматизма обычно случаются после перенесенной ангины, острого тонзиллита, скарлатины, фарингита и других стрептококковых инфекций. Диагностирование ревматизма осложняется тем, что первые его признаки проявляются спустя две недели после инфекционного заболевания. Комплексное обследование пациента с подозрением на ревматизм начинается с первичного осмотра. Уже тогда при наличии кожных проявлений врач с уверенностью может установить диагноз.
Каковы же проявления на коже при ревматизме? Основными диагностическими симптомами считаются:
- ревматические подкожные узлы;
- кольцевидная эритема;
- крапивная лихорадка.
Ревматические подкожные узлы
Ревмополиартрит — самый распространенный симптом, сопровождающий ревматическую лихорадку. При этой патологии, кроме суставов, поражаются и ткани вокруг них. Такой процесс называют неспецифическим артритом аллергического характера. В местах воспаленных суставов: на голенях, предплечьях и затылке под кожей — могут появляться плотные новообразования в форме окружности. Они абсолютно не беспокоят и не доставляют болезненных ощущений, а внешне напоминают бородавки лилово-сиреневого цвета.
Располагаются узлы не очень глубоко, локально, по несколько штук. Ревматизм кожных покровов не требует отдельной терапии и проходит в процессе общего лечения или исчезает сам. Особенностью узлов является способность к рецидиву — они внезапно появляются, точно так же и пропадают.
Эритема
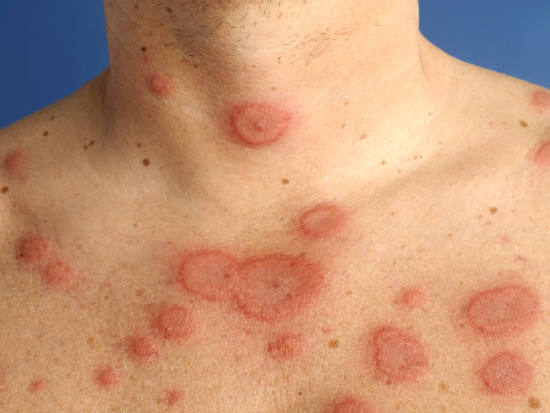
Еще одним видом проявлений кожной формы ревматизма является эритема кольцевидная. Это характерная сыпь на коже. Чаще всего она появляется у заболевших ревматизмом детей и молодых людей до 20 лет. Такое проявление на коже не относится к специфическим симптомам ревматизма, но учитывается в ходе диагностирования.
Похожие высыпания появляются при аллергии, васкулите, сепсисе. Внешне эритема представляет собой сыпь, распределенную по окружности, с размытой внутренней и отчетливой наружной границей. Эти высыпания розового цвета и различного диаметра.
Появляется эритема как пятно и постепенно растет в размере. Высыпания от разных эпицентров пересекаются, образуя рисунок причудливой конфигурации. Наиболее частая локализация эритемы — плечи, спина, грудь, живот, предплечья и ноги, крайне редки случаи высыпаний по лицу. Никогда не подвергаются высыпаниям такого типа ладони и стопы.
Эритема не несет никаких патологических изменений. Она не выделяется по высоте, не зудит, не приводит к нарушению пигментации, не вызывает особого дискомфорта. В местах расположения высыпаний отсутствует шелушение кожи. Точно определить момент появления эритемы невозможно. В одних случаях она появляется в самом начале ревматической атаки, в других — спустя несколько недель после обострения.
Крапивница и другие кожные высыпания (папулы, геморрагия, нестойкие пятна) при ревматизме проявляются крайне редко и не рассматриваются как диагностические симптомы заболевания.
Читайте также:
Высыпания на кожных покровах любой природы — серьезная причина для посещения доктора. Только после проведения осмотра и лабораторного исследования анализов врач сможет установить причины кожных проявлений и диагностировать заболевание. Врачебная консультация перед лечением крайне необходима для выяснения индивидуального восприятия тех или иных лекарств и исключения их отрицательного воздействия на организм. Ответственность за самолечение и применение лекарственных средств без консультации врача лежит персонально на вас.
Внимание, только СЕГОДНЯ!
Советуем почитать
aboutbody.ru
Анулярная сыпь при ревматизме фото — Лечение суставов
- Специфические поражения кожи при ревматизме
- Что из себя представляют и как выглядят ревматические узелки?
- Кольцевидная эритема как характерное поражение кожи при ревматизме
Ревматизм представляет собой системное воспалительное заболевание. Страдают этим недугом чаще всего дети и подростки в возрасте от 5 до 15 лет. Эта болезнь является вторичной патологией и возникает вследствие перенесенной специфической стрептококковой инфекции группы А. Это заболевание поражает практически все органы и системы организма человека. Больше всего страдает сердце, так как стрептококк имеет общие антигены с сердечной тканью, то есть антитела поражают не только возбудитель инфекции, но и собственные ткани. Так возникает ревмокардит.
В группу риска попадают дети, переболевшие различными заболеваниями носоглотки (ангина, тонзиллит, фарингит, скарлатина и т.д.), причиной которых стала стрептококковая инфекция. Первые симптомы проявляются примерно через 10-15 дней после того, как пациент переболел стрептококковой инфекцией. Невозможно поставить диагноз на основании наличия одного из характерных признаков болезни. Требуется комплексное обследование пациента. О наличии у пациента этого заболевания можно говорить уже после первичного осмотра врачом-ревматологом. Какие бывают кожные проявления ревматизма?
Содержание статьи:
Специфические поражения кожи при ревматизме

Среди кожных проявлений наиболее значимыми принято считать ревматические узелки, кольцевидную эритему и крапивницу. Эти проявления болезни относят к наиболее значимым диагностическим признакам. Как распознать поражение кожи характерное при ревматизме?
Что из себя представляют и как выглядят ревматические узелки?
Одним из наиболее распространенных заболеваний, которое сопровождает ревматизм, является ревматический полиартрит. Эта патология поражает околосуставные ткани по типу неспецифического аллергического артрита. В процесс вовлекаются крупные суставы скелета (коленные, лучезапястные, плечевые и голеностопные) поочередно или одновременно. В районе пораженных суставов на затылочной области, на голенях и предплечьях и возникают ревматические узелки. Они представляют из себя плотные округлые подкожные образования, которые безболезненны и не причиняют пациенту какого-либо дискомфорта. Располагаются узелки неглубоко под кожей группами по нескольку штук. Как выглядят ревматические узелки, вы можете увидеть на фото 1.
Такое поражение кожи не требует специфического лечения и исчезает самостоятельно или в ходе общей терапии. Следует учитывать, что ревматические узелки имеют свойство рецидивировать, то есть неожиданно исчезать и появляться снова.
Кольцевидная эритема как характерное поражение кожи при ревматизме

При ревматизме у пациентов часто возникает достаточно характерная кожная сыпь (особенно в детском и юношеском возрасте, реже у пациентов старшего возраста). Такая сыпь не является специфическим проявлением ревматизма, но может рассматриваться как один из диагностических признаков. Похожие кожные высыпания наблюдаются при сепсисе, различных аллергических реакциях, кожном васкулите и многих других болезнях.
Эритема представляет собой розовые (иногда с синеватым оттенком) кольцевидные высыпания, которые имеют четко очерченный внешний и достаточно расплывчатый внутренний край. Такая сыпь бывает разных размеров, возникает сначала как розовые пятна, которые со временем увеличиваются, а в центре образуется бледнеющее пятно. Эритема не причиняет пациенту никакого дискомфорта: не чешется и не шелушится, не вызывает пигментаций или атрофических изменений кожного покрова и не возвышается над кожей. Чаще всего локализуется на плечах и туловище пациента, реже — на коже голени и предплечий. Появление подобной сыпи на лице встречается очень редко, и никогда эритема не поражает ладони и стопы больного.
Невозможно предсказать, на какой стадии ревматизма возникнет кольцевидная эритема или другая сыпь. У одних пациентов подобные высыпания характерны для начала ревматической атаки, у других — появляются через 2-3 недели после острого приступа. Рассмотрев картинки, можно увидеть, что эритема сливается и образует на коже причудливые узоры (см. фото 2).
Другие кожные проявления ревматизма встречаются очень редко и не являются диагностическими признаками заболевания. Среди таких проявлений: крапивница (сыпь, сопровождающаяся сильным зудом кожи), папулы (кожная сыпь, которая возвышается над кожей) и даже геморрагии (сыпь на фото 3).

Любые кожные проявления заболевания (сыпь, покраснения кожи и т.д.) являются поводом для обращения к врачу. Только специалист может на основании данных осмотра и лабораторных исследований поставить правильный дифференциальный диагноз. Самолечение может привести к тяжелым осложнениям ревматизма.
Обязательно перед лечением болезней консультируйтесь с врачом. Это поможет учесть индивидуальную переносимость, подтвердить диагноз, убедиться в правильности лечения и исключить негативные взаимодействия препаратов. Если вы используете рецепты без консультации с врачом, то это полностью на ваш страх и риск. Вся информация на сайте представлена для ознакомительных целей и не является лечебным пособием. Вся ответственность за применение лежит на вас.
Почитайте еще:
sustav.uef.ru
Кожные проявления ревматических болезней. Часть 1. – Ревматология
Давно эта тема назревала — кожные проявления ревматических болезней. Тема просто огромная, поэтому планирую несколько постов, потому как практически все ревматические заболевания имеют те или иные кожные проявления. Начнем, конечно, с волчанки. ФОТО — здесь.
Кожные проявления СКВ очень разнообразны, часто болезнь дебютирует именно с поражения кожи. Также кожные проявления могут выступать в качестве прогностического маркёра.
Дискоидная волчанка: преимущественное поражение кожи лица (чаще всего спинки носа, щек, нижней губы), ушных раковин, наружного слухового прохода, волосистой части головы, верхней части груди и спины (зона декольте) и пальцев рук. В исходе атрофия кожи и пигментации. Процесс начинается с появления одного или нескольких розовых или ярко-красных пятен, которые постепенно увеличиваются и превращаются в бляшки. На их поверхности развивается гиперкератоз. Постепенно почти вся поверхность бляшки покрывается плотными, с трудом удаляемыми чешуйками. Соскабливание чешуек болезненно. Типична локализация на коже носа и щек, где она часто приобретает очертания «бабочки». В дальнейшем развивается атрофия кожи. Бляшки на красной кайме губ представлены эрозиями. В редких случаях стойкие высыпания могут трансформироваться в плоскоклеточный рак. На волосистой части головы наблюдается эритема или эритематозные бляшки, которые постепенно превращаются в рубцовую атрофию с образованием белых гладких, лишенных волос пятен. В тяжелых случаях отмечается стойкий зуд кожи.
Диссеминированная кожная волчанка: первоначально возникшие пятна не имеют тенденции к значительному росту. Достигнув определенной величины, они останавливаются в росте. На их поверхности возникает гиперкератоз в виде белых, с трудом удаляемых чешуек, соскабливание которых вызывает болезненность. Количество очагов различно; они беспорядочно рассеяны на коже лица, изредка возникают на ушных раковинах, на коже верхней части груди и спины. В некоторых случаях отмечается выраженное поражение волосистой части головы с развитием обширной рубцовой алопеции. Через несколько недель или месяцев начинается разрешение очагов. Течение отличается большой длительностью и склонностью к обострениям и рецидивам, которые часто возникают на местах ранее бывших поражений, на фоне рубцовой атрофии или в их окружности.
Токсический эпидермальный некроз: потенциально опасный для жизни вариант с массивным поражением кожи. Обычно усиливается на солнце. Может оставлять после себя стойкую пигментацию.
Фотосенсибилизация: поражение коже после пребывания на солнце. Не приводит к образованию рубцов, но может привести к воспалительной гипо- или гиперпигментации.
Центробежная эритема Биетта: характерны небольшое шелушение, точечные кровоизлияния, четкие границы, симметричность, рецидивирующий характер. Очаги обычно локализуются в средней зоне лица и напоминают бабочку.
Глубокая красная волчанка Капоши–Ирганга встречается редко. Проявляется одним или несколькими узловатостями в подкожной клетчатке. Кожа нормальной окраски или синюшно-красного цвета. Очаги глубоко расположены, безболезненны, резко отграничены, от 2 до 10 см в диаметре. Обычная локализация — лоб, щеки, плечи, бедра и ягодицы. При разрешении узлов возможно появление участков атрофии кожи.
Папилломатозная красная волчанка: очаги, покрытые роговыми наслоениями, приобретают бородавчатый характер и возвышаются над окружающей кожей. Редкая форма с локализацией на кистях, волосистой части головы значительно напоминает бородавчатый красный плоский лишай.
Гиперкератотическая (веррукозная) красная волчанка близка к папилломатозной. Очаги выглядят гипсовидными или напоминают кожный рог. Характеризуется плотными бляшками, не сопровождающимися субъективными ощущениями. Бляшки на лице локализуются преимущественно на красной кайме губ, могут встречаться на волосистой части головы (здесь очень напоминают фолликулярный красный плоский лишай).
Опухолевая красная волчанка: очень редкий вариант. Гиперкератоз выражен слабо, очаги отечны, значительно возвышаются над уровнем окружающей кожи, синюшно-красного цвета, покрыты множественными рубчиками.
Дисхромическая красная волчанка отличается депигментацией центральной зоны и гиперпигментацией периферической зоны очагов поражения.
Пигментная красная волчанка представлена пигментными пятнами с незначительно выраженным фолликулярным гиперкератозом.
Телеангиэктатическая красная волчанка очень редкая форма, проявляющаяся сетчатыми очагами расширенных сосудов.
Ознобленная красная волчанка Хатчинсона: хроническая, не склонная к ремиссиям форма волчанки, характеризующаяся очагами ознобления на носу, щеках, ушных раковинах, кончиках пальцев рук, икрах и пятках стоп, особенно у женщин. Признаки ознобления появляются раньше очагов дискоидной красной волчанки на лице.
Проявления волчанки в полости рта и на красной кайме губ могут быть длительное время изолированными. Высыпания локализуются чаще на нижней губе в виде эритемы, отека, гиперкератоза, трещин, обильных наслоений чешуек, корок. Очаги нередко переходят на соседние участки кожи, а также на слизистую рта. Они могут также проявляться в виде яркой отечной эритемы, склонной к эрозированию или изъязвлению. Больных беспокоит чувство жжения и болезненность при приеме пищи. Высыпания в полости рта обычно сочетаются с другими кожными проявлениями.
www.revmadoctor.ru
лекарственные препараты, причины и диагностика, список, таблица
Классификация заболевания
У детей в основе воспалительного заболевания суставов лежат в основном такие факторы:
- иммунные,
- инфекционные,
- аллергосептические,
- наследственные,
- врожденные.
Остеоартрит (дегенеративно-дистрофический и одновременно воспалительный процесс в суставах) развивается у детей исключительно редко и на почве хронических воспалительных процессов или врожденных дисплазий.
Также редко развивается детский артрит из-за травмы, благодаря высокой регенерирующей способности мягких и костных тканей в раннем возрасте.
Для взрослых характерны более:
- дегенеративные формы;
- травматического происхождения;
- обусловленные хроническими инфекционными процессами;
- спортивной или профессиональной деятельностью;
- образом жизни, протекающей на фоне постоянных нагрузок, переохлаждений, простуд, стрессовых ситуаций.
Артрит у детей бывает следующих видов и разновидностей:
- Ревматоидный (ювенильный)
- Инфекционный
- Реактивный
- Ревматический


В этой группе реактивный артрит относится к разновидностям инфекционных, а ревматический, хоть и вызывается стрептококковой инфекцией, по своим проявлениям и названию ближе к ревматоидному.
Реактивный артрит чаще называют синдромом Рейтера, выделяя характерную триаду симптомов (суставных, урогенитальных и глазных).
Ревматический артрит больше известен как ревматизм, главный симптом которого — ревмокардит.
Не во всех современных медицинских классификациях разделяют реактивный и инфекционный артрит, также и ревматизм многие врачи относят к устаревшим понятиям.
Определить артрит у маленьких детей крайне сложно. Обычно его принимают за простудные заболевания и сразу начинают лечить.
Если ваш ребенок часто болеет ангинами или другими острыми бактериальными или вирусными заболеваниями и при этом у него болят ножки или ручки, сердце, животик, спинка — нужно немедленно вести его к ревматологу.
Диагностика артрита сложна: чтобы его подтвердить, возможно, понадобятся сложные лабораторные анализы и инструментальное обследования:
- Анализы общие, биохимические и бактериологические крови.
- Рентген, КТ (МРТ), ЭКГ, эндоскопия и др.
- Также очень важен первичный осмотр с проведением ряда тестов.
Все виды артрита требуют комплексного сложного лечения:
- Противовоспалительных средств в виде НПВС или гормонов в острой фазе:
- Базисных средств длительного применения, комбинированного и иммуносупрессивного действия.
Если они малоэффективны, то прибегают к лечению биологическими и генно-инженерными препаратами.
Например, при ювенильном артрите в последнее время прибегают к лечению моноклональным препаратом тоцилизумабом, если курс лечения метотрексатом или сульфасалазином не привел к ощутимым результатам.
К гормональному лечению детей преднизолоном и другими глюкокортикостероидами нужно подходить очень осторожно, помня о синдроме Иценко-Кушинга, ожирении и других последствиях.
Ревматизм у детей требует обязательного стационарного лечения.
- При ревматизме для купирования воспаления традиционно применяют на первом этапе аспирин, амидопирин, салицилат натрия.
- Так как ревматизм провоцируется гемолитической стрептококковой инфекцией, то назначается также пенициллиновые антибиотики:
- на первом этапе — пенициллин
- на втором и для профилактики рецидивов — бициллин-5.
Помня о постоянном самолечении аспирином, нужно предупредить, что его применение в педиатрии обоснованно именно при ревматизме. В остальных случаях врачи не рекомендуют его в качестве противовоспалительного и жаропонижающего средства для детей.
В начале болезни ребенка еще непонятно, чем вызван артрит: если вирусами (корью, ветрянкой, гриппом), то прием аспирина представляет угрозу для жизни.
Инфекционный артрит лечится антибактериальными препаратами разного вида, в зависимости от того, каким возбудителем он был спровоцирован.
Лечение артрита — чаще всего долгий процесс, не прекращающийся в течение нескольких лет.
Важно в период ремиссии укреплять здоровье ребенка лечебной гимнастикой, свежим воздухом, подвижными играми.
Детский артрит чаще всего происходит на почве иных болезней, поэтому в первую очередь нужно бороться с ними, начиная своевременное лечение.
Надо не допускать частых, непрерывно рецидивирующих бактериальных инфекций и ОРВИ.
Чтобы вырвать ребенка из круга постоянных болезней, сразу после выздоровления приступайте к укреплению его ослабленного иммунитета и к закалке.
Летом отправляйте свои чада в спортивно-оздоровительные лагеря, детские санатории, ездите с ними на морские курорты.
По первым признакам диагностировать патологию практически невозможно, так как иногда проявляются симптомы, совсем не характерные для данного заболевания. Порой при появлении первых симптомов болезни больные диагностируют у себя ОРВИ, поскольку ощущают боль в мышцах и общую слабость. Сыпь, которая является признаком заболевания, также вынуждает больного ставить под сомнение наличие проблем с суставами.
Обычно о ревматоидном артрите говорят в том случае, если у пациента проявляются следующие симптомы:
- Чувство скованности в суставах и ограничение подвижности.
- Постепенно нарастающая боль в пораженных конечностях.
- Симметричность поражения суставов.
- Отечность и сыпь в области поражения.
- Повышение температуры тела в месте воспаления.
Достаточно часто проявления ревматоидного артрита относят к ревматической природе. Но это совершенно различные патологические процессы. При ревматическом артрите речь идет об инфекционно-аллергических нарушениях, которые возникают на фоне ревматизма или болезни Сокольского-Буйо. Диагноз при данном заболевании ставится на основании острого суставного синдрома, который возникает на фоне ревматической лихорадки. Развивается ревматический артрит у детей в возрасте 6–16 лет. У пожилых людей подобные нарушения наблюдаются в редких случаях.
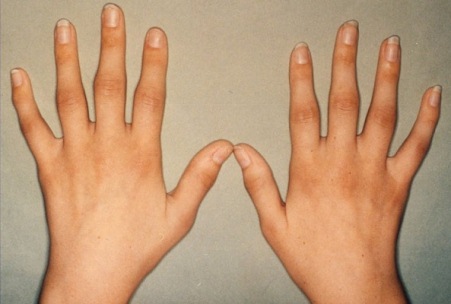

На первой стадии артрита деформация суставов конечностей незаметна
Выделяют три стадии развития заболевания. В зависимости от степени прогрессирования патологических нарушений различаются и симптомы болезни.
На начальной стадии больные обычно жалуются на утреннюю скованность в руках или ногах, которая сохраняется на протяжении часа после пробуждения. Постепенно появляются боли в конечностях, но интенсивность их еще невелика.
Если посмотреть на фото конечностей, пораженных ревматоидным артритом первой степени, то визуально еще невозможно заметить никаких патологий. В самом начале больной практически не испытывает дискомфорта, поэтому не многие спешат обращаться к врачу. А тем временем патологический процесс прогрессирует. В некоторых случаях, если не обращаться к врачу за помощью, ревматоидный артрит может привести даже к инвалидности.
На второй стадии болезни пациенты жалуются на довольно продолжительное ощущение скованности в конечностях, которое может длиться от 1 до 12 часов после пробуждения. Боли становятся более интенсивными и начинают влиять на работоспособность. За счет того, что вокруг сустава нарастает хрящевая ткань, при пальпации пораженной конечности можно нащупать уплотнения.


В третьей стадии болезнь достигает своего пика. Скованность в суставах беспокоит пациентов круглосуточно, а боли становятся настолько сильными, что больному требуются обезболивающие препараты. На этой стадии деформация суставов уже ярко выражена. На фото можно увидеть, что они повреждены очень сильно. Сыпь, которая появляется на коже, становится более выраженной.
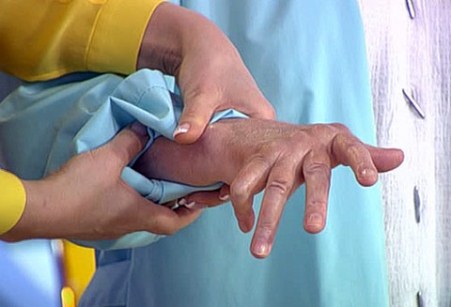

На третьей стадии суставы деформированы на столько, что конечности пациента начинают плохо функционировать
Если болезнь перешла в третью стадию, то вполне возможно, что традиционные методы лечения уже не помогут. Может потребоваться хирургическое вмешательство.
Детский ревматоидный артрит называют еще ювенильным артритом. Основные отличия детской формы болезни от взрослой — это то, что не во всех случаях поражение происходит симметрично. У детей при этой болезни чаще страдают крупные суставы.
Симптомы проявления болезни у детей во многом схожи с теми, на которые жалуются взрослые:
- Скованность.
- Появление болей.
- Припухлость.
- Сыпь на коже в области пораженных суставов.
У детей, как правило, патологический процесс выражен меньше, чем у взрослых. Это касается не только болевого симптома, но и внешних проявлений. К примеру, деформация суставов проходит у детей в гораздо менее значительной степени, чем у взрослых. Помимо основных проявлений болезни у детей часто отмечается повышение температуры тела.

У детей ревматоидный артрит проявляется припухлостью и болями
Помимо того, что пациент чувствует боль при развитии ревматоидного артрита, деформация заметно меняет внешность пациента. Суставы рук и ног могут меняться настолько сильно, что человек просто не может ими правильно управлять. Изменения можно увидеть на фото, на которых показаны пораженные конечности. Глядя на деформированные руки и ноги, можно отметить, что нарушения бывают разного типа. Это зависит от места дислокации воспалительного процесса.
Еще одним из внешних проявлений являются ревматоидные узелки, которые представляют собой подкожные уплотнения округлой формы, появляющиеся в районе пораженных суставов. Как правило, узелки не доставляют дискомфорта больным, а являются лишь косметическим дефектом. Они могут наблюдаться не у всех – по статистике, такое явление отмечают у себя около трети пациентов.
Поражение кожи при ревматизме: ревматические узелки, эритема
Инфекционная эритема – заболевание вирусной природы, которое чаще всего встречается у детей. Изредка его называют «пятой болезнью», поскольку оно входит в пятерку типичных для детского возраста вирусных заболеваний, сопровождающихся высыпаниями (остальные четыре: корь, краснуха, ветряная оспа и розеола).
При эритеме у ребенка могут наблюдаться смазанные симптомы, напоминающие проявления простуды или гриппа, а через несколько дней появляется красная сыпь на щеках, туловище и конечностях. Иногда у детей при инфекционной эритеме в суставах возникают боль и отечность, но длятся такие проявления недолго.
Возможно инфицирование и во взрослом возрасте. У взрослых пациентов, как правило, эритема протекает в более тяжелой форме, напоминающей грипп, которая редко сопровождается высыпаниями. Взрослые, особенно – женщины, страдают от поражения суставов при инфекционной эритеме гораздо чаще, чем дети. Симптомы такого поражения обычно исчезают в течение двух недель, но у 10% пациентов, страдающих от боли в суставах, болезненность сохраняется дольше указанного срока, а иногда становится хронической.
Эритему инфекционной природы вызывает парвовирус человека B19. От него часто страдают дети дошкольного и школьного возраста в весенний период. Болезнь распространяется воздушно-капельным путем при кашле и чихании. Примерно 20% носителей вируса не имеют симптомов инфицирования, однако они являются разносчиками заболевания.
По окончании инкубационного периода (который обычно длится от 4 до 14 дней) у ребенка, зараженного парвовирусом человека B19, могут появиться такие схожие с проявлениями простуды или гриппа симптомы как лихорадка без значительного повышения температуры, усталость и ощущение общего недомогания. Через несколько дней возможно появление специфической сыпи на лице, которая выглядит так, будто ребенку дали пощечину, а также «кружевных» красных высыпаний на теле и конечностях.
У инфицированных взрослых пациентов обычно наблюдаются более ярко выраженные признаки, напоминающие симптомы, характерные для гриппа, но высыпания могут и не появиться. Тем не менее, у 78% взрослых, заболевших эритемой инфекционной природы, через одну-две недели после первичного заражения развиваются болезненность и опухание суставов.
Поражения суставов рук, запястий и коленей чаще всего проявляются симметрично. Как правило, выздоровление наступает через неделю или две, однако примерно 10% взрослых пациентов, у которых болезнь затронула суставы, будут испытывать длительные трудности. Известны случаи, когда хроническая болезненность суставов сохранялась до 9 лет.
Обычно врач в состоянии диагностировать инфекционную эритему, выявив специфичную сыпь в ходе обследования. Если же наблюдается поражение суставов после исчезновения высыпаний либо они не появлялись вовсе, выявить антитела к парвовирусу поможет анализ крови. Однако следует учитывать, что проведение специфического серологического диагностирования возможно только в течение ограниченного времени.
Лихорадка и болезненность суставов при инфекционной эритеме у детей может пройти и без медикаментозной терапии; облегчить симптомы заболевания позволит применение ацетаминофена или ибупрофена. В случаях, когда болезненность и опухание в районе суставов наблюдается у взрослых пациентов, то им может потребоваться покой, коррекция привычной активности и прием таких нестероидных противовоспалительных препаратов как аспирин, ибупрофен или напроксен натрия.
Один из лучших способов укрепления здоровья при бурсит е или тендините – принимать активное участие в процессе собственного лечения. Эритема обычно протекает «мягко» и зачастую не требует лечения. Как дети, так и взрослые, у которых не наблюдается иных проблем со здоровьем, обычно полностью восстанавливаются. Здоровая сбалансированная диета, потребление жидкости в достаточном объеме и полноценный отдых помогут успешно справиться с заболеванием.
Ревматоидный артрит (РА) — это состояние, при котором иммунная система организма нападает на себя и воспламеняет защитную мембрану внутри суставов. Это может привести к появлению симптомов от легкой до тяжелой.
Симптомы в основном связаны с совместными проблемами. Тем не менее, вы также можете испытать вспышки, когда ваши симптомы ухудшаются.
Это может включать сыпь на теле из-за воспаления. Эти высыпания известны как ревматоидный васкулит (RV).
RV — редкое осложнение, испытываемое только у одного процента людей с РА. В большинстве случаев существуют методы лечения, связанные с сыпью, связанной с ревматоидным артритом.
Лечение ревматоидного артрита зависит от его причины и тяжести. Лечение, которое хорошо работает для одного типа сыпи, может быть бесполезным для другого.
Лечение обычно фокусируется на управлении болью и дискомфортом и предотвращении инфекции. Также важно, чтобы лечение предназначалось для основного состояния, так как сыпь может быть признаком того, что ваш ревматоидный артрит плохо контролируется.
Обычные безрецептурные (безрецептурные) препараты, которые могут уменьшить боль от сыпи, включают ацетаминофен (тиленол) и нестероидные противовоспалительные препараты (НПВП). Существует несколько типов НПВП, таких как ибупрофен (Advil, Motrin IB, нутрин), напроксен натрия (алеве) и аспирин (Bayer, Bufferin, St. Joseph).
Если ваша боль тяжела, ваш врач может также рассмотреть рецептурные НПВП. Опиоидные болеутоляющие препараты обычно назначают только для очень сильной боли, так как они имеют высокий риск зависимости.
Ваш врач может также назначать кортикостероиды для уменьшения воспаления сыпи, что, в свою очередь, может уменьшить болезненные симптомы. Однако эти препараты не рекомендуются для долгосрочного использования. Если ваш врач обеспокоен тем, что ваша сыпь может заразиться, они, вероятно, предписывают местный или устный антибиотик, или и то, и другое.
Когда дело доходит до лечения основного состояния, доступно несколько различных вариантов лечения:
- Антирегуляторные препараты, модифицирующие заболевание (DMARDs) уменьшают воспаление и могут замедлять прогрессирование ревматоидного артрита.
- Biologics может быть предписано, когда DMARDs недостаточно для управления вашими симптомами. Эти инъекционные препараты нацелены на определенные иммунные клетки для уменьшения воспаления и не рекомендуются для тех, у кого есть скомпрометированная иммунная система.
- Янус-ассоциированные ингибиторы киназы являются следующей линией лечения, когда DMARD и биологические препараты не работают. Эти препараты помогают предотвратить воспаление, воздействуя на гены и активность иммунных клеток.
- Иммунодепрессанты лечат ревматоидный артрит, уменьшая иммунные ответы, которые повреждают ваши суставы. Однако, поскольку они компрометируют вашу иммунную систему, они также повышают риск заболеваний и инфекций.
Существуют специальные методы лечения различных типов ревматоидных высыпаний артрита. Для ревматоидного васкулита лечение обычно начинается с кортикостероидов, таких как преднизон.DMARD, например метотрексат, можно назначить для лечения основного состояния.

Лечение интерстициального гранулематозного дерматита включает актуальные стероиды и антибиотики. Врачи также могут назначать этанерцепт (Enbrel), препарат, который также используется для лечения псориаза и псориатического артрита.
Механизм образования до конца медициной не изучен. Большинство исследователей придерживаются мнения, что стартом для развития ревматоидных узелков служит васкулит. Патологический процесс основан на воспалении стенок малых сосудов при нарушении работы иммунной системы. К такому выводу врачи пришли после исследований новообразований. В их составе были выявлены иммунные комплексы.
Ревматоидные узелки могут проявляться не только при ревматизме. Точно такие же новообразования отмечаются при системной красной волчанке примерно в 7% случаев. Фото ревматоидных узелков представлено в этой статье.
Лечение ревматоидных узелков предполагает устранение основного заболевания — рематоидного артрита. При этом предполагается применение нестероидных препаратов с противовоспалительным действием. Эти лекарственные средства используются довольно часто, поскольку у них не отмечается побочных эффектов.
Как правило, при ревамтоидном артрите пациентам рекомендован «Мелоксикам». Начальная доза препарата составляет 15 мг. По мере снятия воспаления она может быть сокращена в два раза. Минимальная доза принимается в течение продолжительного времени и служит для поддержания состояния больного.
Препарат «Нимесулид» употребляется по 200 мг в сутки в два приема.
Также широкое распространение получил «Целекоксиб». Предполагается суточное употребление препарата в количестве 100-200 мг в сутки.


Лазерная терапия является одним из способов лечения ревматоидного артрита. Высоким уровнем эффективности данный метод обладает на начальных стадиях заболевания. Лазерную терапию применяют курсами (не более 15 каждодневных процедур).
Запущенная форма
В то время, когда болезнь переходит в более тяжелую стадию, у пациентов наблюдается нарастание хрящевой ткани вокруг суставов. Как выглядят подобные изменения, можно посмотреть на фото (рентгеновском снимке). Также отмечается изменение формы сустава (деформация).
Помимо основной симптоматики, по которой диагностируется ревматоидный артрит, дополнительно могут проявляться следующие симптомы:
- Значительная потеря веса. Пациенты могут терять до 20 кг за полгода при стремительном развитии болезни.
- Сильная утомляемость.
- Появление характерной сыпи на коже, которая сопровождается выраженным зудом.
- Атрофия мышц и нарушение кровообращения в сосудах пораженных конечностей.
- Потеря аппетита и общая слабость.
Поражение кожи при ревматизме: ревматические узелки, эритема
Ревматоидный артрит — это аутоиммунное заболевание, при котором иммунная система поражает соединительную ткань суставов. Это вызывает воспаление в суставах. Со временем повреждение костей приводит к их эрозии и деформации. Ревматоидный артрит поражает не только суставы, но и другие органы, в том числе глаза, легкие, кровеносные сосуды и кожу.
Внимание:информация в данной статье носит исключительно ознакомительный характер. Перед применением любых методов проконсультируйтесь с лечащим врачом.
Лечебные мероприятия
Полное излечение при ревматоидном артрите невозможно. Лечебные мероприятия предусматривают снятие симптоматики, продление периодов ремиссии и улучшение двигательных функций.


Чем раньше будут приняты меры, тем меньше вероятности, что ревматоидный артрит станет причиной развития серьезных осложнений. Пациент должен понимать, что при постановке подобного диагноза он будет вынужден принимать прописанные врачом медикаменты на протяжении многих лет. Пропускать прием препаратов и назначенных процедур недопустимо. Это может стать причиной прогрессирования заболевания и развития в организме необратимых процессов.
Лечебная тактика основывается на следующих задачах:
- Устранение мышечной слабости и болевого синдрома.
- Борьба с ограничением подвижности суставных структур.
- Предотвращение разрушения суставов и развития деформации.
- Продление ремиссии и достижение устойчивого состояния.
Ревматоидный артрит – коварное заболевание, которое не выбирает возраст человека. Оно может появиться как у пенсионера, так и у ребенка. Если вы нашли у себя признаки болезни, то не следует откладывать поход к врачу. Важно помнить, что только квалифицированный специалист может диагностировать заболевание и назначить правильное лечение.
sustaw.top
выявляем чем вызвана по фото (70 причин)
Что такое сыпь?
Сыпь – это внешние изменения кожного покрова и слизистых появляющаяся вследствие как правило различных заболеваний и измененных состояний организма. Очень часто высыпания являются сигналом о присутствии раздражителя или определенной патологии. Инфекция также вызывает измененные состояния кожного покрова, рассмотрим причины этих явлений ниже.
Основными причинами образования сыпи являются:
- инфекции;
- аллергические реакции;
- сердечно-сосудистые патологии.
Часто покраснения появляются из-за попадания в организм инфекции. Тогда имеются и иные симптомы: лихорадка, озноб, боли в горле или животе, кашель, понос, насморк.
Нередко сыпь проявляется как симптом аллергии. В этом случае она практически всегда сопровождается сильным зудом. Поводом заподозрить такое является отсутствие симптомов заражения и контакт с вероятным аллергеном.
Виды и типы высыпаний
Различают первичные и вторичные элементы. К первичным относят сформировавшиеся самостоятельно при патологиях или внешних причинах. К вторичным – возникшие на фоне первых как результат заживления или осложнения.
Первичные
К данной категории относятся:
- Розеола. Пятно малого диаметра, неправильной формы розоватого цвета.

- Пятно. Крупная плоская розеола неправильной формы от 3 до 30 мм.

- Эритема. Большие красные пятна, образуются при объединении пятен, сформированных расширением сосудов.

- Геморрагия. Точечное кровоизлияние в виде малого пятна красного или лилового цвета. По мере восстановления – желтовато-зеленого и желтого.

- Папула. Объемный элемент, размеры варьируются от 2 до 25 мм, форма и окрас похожи на розеолу или пятно.

- Бугорок. Плотное, объемное образование длиной от 2 до 20 мм. Имеет середину белого цвета за счёт скопления инфильтрата.

- Узел. Ограниченное уплотнение, уходящее вглубь кожи. Величина варьируется от совсем небольших размеров, в некоторых случаев, куриного яйца. Возникает из-за скопления инфильтрации в подкожной клетчатке.

- Волдыри. Возвышающийся полостной зудящий бледный элемент от 2-15 см. Имеет округлую форму, цвет бледный.

- Пузырек. Элемент размером от 1 до 5 мм, представляющий собой отслойку кожи, с прозрачным содержимым. При высыхании образует корочку.

- Пузырь. Полостной элемент, диаметром до 3-5 см, находится в верхних слоях кожи.

Вторичные
Являются следствием развития процессов происходящих после появления первичной сыпи.
Рассмотрим их:
- Чешуйка. Скопление ороговевших клеток и прилежащих слоев эпидермиса. Образуются на первичных элементах.

- Эрозия. Поверхностный дефект кожи.

- Ссадина. Нарушение целостности эпидермиса из-за расчесов.

- Язва. Дефект, достигающий глубоких слоев кожи, мышечной и костной ткани.

- Рубец. Закрытие дефекта фиброзной тканью.

- Лихенификация. Очаг утолщения эпидермиса.

Когда нужно немедленно обращаться к врачу?
В больницу следует отправиться если:
- Сыпь образовалась как реакция на лекарства.
- Сочетается с ростом температуры, ознобом, симптомами инфекционного заболевания.
- Если добавляется чувство жжения, кровоизлияния или формирование пузырей.
- При наличии головной боли, беспричинной усталости, черных или фиолетовых пятен на обширной области кожи.
- Если покраснение в виде кольца появляющегося из одного пятна красного цвета в центре после укуса клеща.
- Симптомы имеются и у близких.
- При возникновении сыпи красного цвета с четкими границами в виде бабочки.
При инфекционном заражении
| Сыпь инфекционная |
 |
Такая сыпь чаще всего сопровождается и другими симптомами инфекционного поражения – ознобом, ростом температуры и т. д. Высыпания практически всегда появляются не сразу, исключение – ветряная оспа, которая часто может не характеризоваться иными симптомами.
В зависимости от конкретного заболевания сыпь имеет разный характер – папулезная, везикулярная, узелковая и т.д.
При укусах насекомых
Причиной являются аллергические реакции на яд насекомого. Возникает локально – на месте укуса. Сопровождается болью и жжением, иногда сильным зудом. У некоторых людей он настолько выражен, что пропадает вследствие удаления яда путем сильного расчесывания.
| Укус осы (слева) и комара (справа) |
 |
При аллергии
Отличается выраженным зудом. Возникает после контакта с предположительным аллергеном и исчезает после приема антигистаминного препарата.
| Аллергия |
 |
Если имеет контактный тип, то возникает в точке воздействия раздражителя. Пищевая аллергия проявляется на лице, животе.
Основные принципы борьбы
Необходимо устранить зуд, потому что любая сыпь при расчесывании может стать источником распространения инфекции. В любом случае следует обратиться к доктору, если высыпания проявляются впервые или их характер изменился.
Для борьбы с сыпью используются антигистаминные и успокаивающие лекарственные препараты, наносить которые можно, только убедившись в причинах развития заболевания.
Рассмотрим часто встречающиеся причины высыпаний
Пемфигоид
Хроническое заболевание кожи аутоиммунного характера. Преимущественно поражает людей старшего возраста. По симптомам похоже на некоторые формы пузырчатки. Проявляется напряженными пузырями разного размера.

В зависимости от локализации сыпи различают несколько форм заболевания:
- Буллезный. Сыпь располагается в области паха, в подмышках, на внутренней стороне бедра, на ладонях и подошвах.
- Шрамовидный. Поражает слизистые.
- Гестационный. Развивается в период вынашивания ребенка, локализация – верхняя часть тела.
Дерматомиозит
Патология соединительной ткани, при которой поражаются гладкие и поперечно полосатые мышечные волокна и развиваются нарушения двигательной функции.

Среди симптомов чаще всего встречаются:
- слабость в мышцах;
- сильное повышение температуры;
- сыпь по типу эритемы;
- висцеральные симптомы.
Лечение основывается на гормональной терапии. При запущенных случаях болезнь имеет неблагоприятный прогноз.
Герпес
Проявляется везикулярной сыпью на слизистых и губах, также в области наружных половых органов.

Чаще всего вызывается вирусом простого герпеса 1 типа, реже 2. Симптомы:
- Начинается с покраснения и жжения.
- Позже образуется бугорок, превращается в везикулу.
- На последней стадии подсыхает и отпадает.
Лечение проводится препаратом на основе ацикловира, валацикловира или фамцикловира.
После попадания в организм вирус остается там навсегда и характеризуется рецидивирующим течением. Передается контактным путем.
Чесотка
Возбудителем заболевания является чесоточный клещ. Передается при применении общих гигиенических принадлежностей. Инкубационный период длится от часов до недель, чаще всего симптомы возникают на вторые сутки после заражения.

К ним относятся:
- кожный зуд, усиливающийся ночью;
- сыпь;
- едва уловимые сероватые полосы – следы ходов.
В связи с сильным зудом и расчесыванием, возможно присоединение инфекции. Основные лекарственные препараты – серная мазь, перметрин и другие.
Акне
Кожная болезнь, при которой развивается воспаление из-за закупорки устья волосяного фолликула. Чаще всего появляется у подростков, факторы риска: гормональное расстройство, стресс. Может развиться при хронических заболеваниях и инфекциях.

Существует множество разновидностей, которые проявляются в виде:
- открытых и закрытых камедонов;
- папулезной сыпи;
- узелков;
- пустул.
Для лечения используется местное средство, предупреждающее образование камедонов, уменьшающее продукцию кожного сала, оказывающее противовоспалительное действие.
Кандидоз 
Заболевание вызывается размножением грибков рода кандида, постоянно присутствующих в организме человека. Триггером к активации флоры является снижение местного иммунитета, вызванное нарушением гигиены, приемом антибиотиков или другими факторами.
Как таковой сыпи при молочнице нет, но поверхность кожи принимает красноватый оттенок и сильно зудит, как и слизистые оболочки. Наиболее частая локализация – ротовая полость, наружные и внутренние половые органы. Характерным признаком являются белые творожистые выделения с кисловатым запахом.
Контагиозный моллюск 
Разновидность кожно-дерматологических заболеваний, вызванных вирусом, проявляющимся образованиями с углублением в центре. Не несет угрозу здоровью, но доставляет неудобство и носит косметический дефект.
Высыпания локализуются на шее, в области половых органов, подмышек. После выздоровления иммунитет не вырабатывается и повторное заражение возможно. Специфической терапии нет
Экзема
Также встречается название аллергический дерматит. Представляет собой кожную патологию, проявляемую в виде различных высыпаний, спровоцированных воздействием аллергена. Преимущественно подобную реакцию вызывают пищевые продукты, реже – пыльца растений, бытовая химия, материалы. Выделяют такие стадии болезни:
- Эритематозная. Сопровождается зудом и гиперемией кожи.
- Папуловезикулезная. Характеризуется высыпаниями в виде папул, наполненных жидкостью.
- Мокнущая. Пузырьки лопаются и выделяют серозную жидкость.
- Корковая. подсыхают и покрываются светло-желтой коркой.

Лечение включает обследование у дерматолога, сдачу анализов крови и проб на аллергены, диету. Профилактика – избежание воздействия аллергенов.
Демодекс 
Заболевание кожи, развивающееся вследствие поражения клещом. Начинается преимущественно в подростковом возрасте и сопровождается формированием угрей, гнойничков и красных пятен на лице. Пораженные участки влажные и неприятно пахнут.
Диагностика проводится путем микроскопического исследования. Лечение осуществляется серной мазью и специальным режимом ухода за кожей. Среди осложнений выделяют развитие других дерматологических заболеваний: дерматитов, угревой сыпи, розацеа.
Сыпь при ВИЧ 
Сыпь является первым признаком заражения и развивается в первые недели после заражения. Часто ведет к появлению различных прыщей и пятен. Интенсивность может быть разной. Если сыпь является следствием употребления противовирусных лекарств, то она будет в виде участков, приподнятых над кожей (лекарственный дерматит).
Чаще всего сыпь при ВИЧ проявляется на плечах, груди, лице, животе или на руках. Следует обратить внимание что сыпь не является источником инфекции.
Тиф
Общее название нескольких инфекционных заболеваний, сопровождающихся патологиями психики на фоне выраженной лихорадки. Причиной является заражения бактериями – внутриклеточными паразитами. Переносится вшами.

Симптомы:
- высокая температура;
- интоксикация;
- покраснение лица и конъюнктивит;
- понижение давления;
- миокардит;
- покраснение слизистых оболочек рта;
- повышение частоты сердечных сокращений.
При притрагивании к коже остаются геморрагии. Используются антибиотики, а также лекарства для снижения симптомов.
Шок токсический
Системное заболевание, представляющее опасность для жизни. Причинами развития являются заражение стафилококком и стрептококком.
Проявляется покраснением слизистой рта, сыпью в подмышках и в паху, по форме напоминающую ожог, быстрое повышение температуры тела, появление симптомов простуды, низкое давление, головокружение.

На более поздних стадиях – некроз кожи, заражение крови, шелушение кожных тканей на подошвах рук и ног, блефарит, конъюнктивит.
Потница 
Представляет собой разновидность дерматита, которая возникает из-за чрезмерной потливости или раздражения кожи. Основным отличием заболевания от похожих является расположение высыпаний: при потнице они локализуются в местах наибольшего потоотделения – в складках, подмышками, на спине.
Клинически проявляется мелкой сыпью розового или красноватого цвета, сопровождается зудом.
Оспа 
Вирусное заболевание, передаваемое от человека к человеку и характеризующееся общей интоксикацией и высыпаниями. На сегодняшний день оспа считается побежденной благодаря вакцинации.
Сначала развивается общая симптоматика инфекционных заболеваний – повышение температуры, ломота, озноб. Нередко заболевание сопровождается признаками тошноты и рвоты. На 4 сутки проявляет сыпь, трансформирующаяся в папулы и пузырьки, которые лопаются и оставляют следы.
Сифилис
Заболевание, вызываемое бледной трепонемой и проявляющиеся в виде появления твердых шанкров по телу. Передается половым путем и через контакт с зараженными биологическими жидкостями человека.

Существует специфическое лечение которое часто приводит к полному выздоровлению, но при прогрессировании болезнь поражает внутренние органы, включая нервную систему и может привести к смерти.
Холодовая аллергия 
Воздействие характеризуется как особая реакция иммунной системы, причиной которой являются специфические процессы в организме. Чаще всего к ним относится: иммунные нарушения, аутоиммунные и онкологические заболевания, хронические процессы, инфекции.
Читать подробнее о холодовой аллергии (16 фото)
Симптомы возникают после воздействия низкой температуры. На открытых участках кожи появляется розовая сыпь с плотной консистенцией и зудом. Держится несколько часов после появления, и при отсутствии дальнейшего воздействия, исчезает.
Атопический дерматит (диатез)
Хроническое поражение кожи аллергической природы. Обуславливается генетически и впервые проявляется как пищевая аллергия в раннем возрасте ребенка.

Протекает с обострениями и ремиссиями. Сопровождается сыпью на внутренней стороне колена и сгибах рук. Лечится исключением аллергена, нормализацией климатических условий, антигистаминными и гормональными мазями. Проходит самостоятельно по мере взросления ребенка.
Васкулит геморрагический 
Системное заболевание, поражающее кожу, суставы, желудочно-кишечный тракт и почки. Характеризуется воспалением сосудов.
К причинам относят: вирусные заболевания, заражение стафилококком, токсические инфекции и паразитарные инвазии. Проявляется в виде диффузных пятнисто-папулезных элементов различной величины.
Наиболее частое расположение – кожа голени и бедра, ягодицы, области крупных суставов, иногда на коже рук и туловища. Дополняется подобное поражением суставов, болью в животе и признаками нарушения работы почек.
Корь
Вирусная инфекция с воздушно-капельным путем распространения. Симптомы начинаются с роста температуры, кашля, насморка, светобоязни, боли в эпигастрии, у ребенка – рвоты, диареи.

В это же время на слизистых рта и губ можно увидеть сероватые полоски небольшой величины – это начальный симптом, дающий возможность поставить диагноз до начала высыпания.
Элементы сыпи появляются на 4-5 день, локализуются за ушами, на спине, носу. К концу первых суток покрывают лицо и тело, располагаются на груди и спине. Лечение применяется симптоматическое.
Крапивница 
Дерматологическое заболевание, развивающееся как реакция организма на определенный аллерген. Проявляется в виде высыпаний подобных тем, которые появляются после контакта кожи с крапивой.
Подобную реакцию может вызвать большое количество продуктов и химических веществ, поэтому всегда проводится аллергопроба.
Гистоплазмоз
Заболевание развивается вследствие заражения грибком Histoplasma capsulatum. Элементы грибка попадают в организм через дыхательные пути и прежде всего поражают легкие. Развиваются изъязвления, некрозные процессы, кальцинирования.
По мере прогрессирования заболевания формируются вторичные очаги, которые нередко проявляются в виде сыпи, абсцессов, язв. Сыпь может иметь различный характер: геморрагическая, фурункулезная, папулезная, эритематозная и т.д. Ей всегда предшествует лихорадка и симптомы общей интоксикации.

Впоследствии могут формироваться серьезные осложнения – эндокардит, менингоэнцефалит, перитонит, способные привести к смерти пациента. У пациентов с ослабленным иммунитетом на фоне ВИЧ и детей летальность составляет 80%.
Саркоидоз 
Саркоидоз – мультисистемная патология воспалительной этиологии. Выделяют отдельно саркоидоз кожи, сопровождаемый формированием узелковой сыпи (гранулем) на всем теле разного размера.
Симптоматика начинается с поражения легких – развития фиброза. Поражаются суставы и мышцы, возникает артралгия, отечность, болевой синдром. Дифференциальная диагностика проводится с аутоиммунными патологиями (системная красная волчанка, красный плоский лишай).
Герпес опоясывающий
Является формой заболевания, вызваемого Варицеллой Зостер (подвид вируса герпеса). Возбудитель проникает в организм чаще всего в детском возрасте, когда ребенок заболевает ветрянкой.

Проявляется сыпь в виде везикул (пузырьков с жидкостью), которые первоначально выглядят как красноватые бугорки. Локализованы они вокруг пораженного нерва – на спине, пояснице, груди.
Сопровождаются сильным зудом. При расчесывании может быть инфицирование. Чаще всего сыпь проходит в течение нескольких недель.
Сепсис 
Системная воспалительная реакция, развивающаяся из-за попадания в кровь инфекционных агентов. Развивается на фоне угнетения иммунной системы на фоне ВИЧ, системных заболеваний, онкологии. Инкубационный период – от нескольких часов до нескольких суток.
Симптомы начинаются с высокой температуры, проявляется одышка, снижение артериального давления, учащение пульса сыпь. Кожа бледнеет, а состояние пациента сменяется периодами возбудимости и заторможенности.
Микоз
Группа заболеваний, вызванных заражением паразитическими грибками. Включает около 100 разновидностей патологий. Наиболее известными из них являются онихомикоз (поражение ногтей), микоз стоп и ладоней, поражение гладкой кожи, трихофития (стригущий лишай).

Симптоматика разнообразна, появляется едва заметное шелушение между пальцами (при поражении ног) повышенной потливости и болезненных пузырьков, огрубения кожи.
Себорейный дерматит 
Заболевание представляет собой хроническое воспаление кожного покрова, вызванное активацией условно-патогенной микрофлоры. Развивается при системных заболеваниях (нарушениях работы потовых желез, эндокринной системы, ЦНС), из-за перемены климата, снижения иммунитета вследствие генетической предрасположенности.
Читать подробнее о себорейном дерматите (24 фото)
Проявляется красными пятнами на кожи, покрывающимися жирными чешуйками. В местах поражения волос – облысением.
Акродерматит 
Заболевание кожи, включающее несколько разновидностей в зависимости от локализации патологического процесса. Представляет собой кожную форму боррелиоза – инфекционного заболевания, развивающегося после укуса клеща.
Проявляется сыпью в виде: пузырей, везикул и пустул, а также темно-красной эритемы на поздней стадии заболевания Лайма.
Фенилкетонурия 
Генетическое заболевание, передается по наследству. Заключается в нарушении использования организмом одной из основных аминокислот – фенилаланина.
Первые симптомы развиваются в раннем детстве. К ним относится бледность кожных покровов, аллергические высыпания, покраснения кожи, голубой цвет глаз, мышиный запах кожи. Позже наблюдаются отклонения в умственном развитии. Лечение заключается в диетическом питании до полового созревания. В некоторых случаях особый рацион соблюдается пожизненно.
Паховая эпидермофития
Грибковое заболевание кожи, проявляющееся сыпью в ее крупных складках. Возникают пятна розового цвета с периферией, покрытой сыпью (пустулами и везикулами) с выраженным шелушением. Наиболее частая локализация – складки в паху.

Диагноз подтверждается выявлением мицелия гриба при микроскопическом исследовании чешуек. Лечение заключается в использовании мази с нитратом серебра, бетаметазоном и клотримазолом.
Розацеа
Заболевание, представляющее собой поражение сосудов лица. До сегодняшнего дня точно неизвестна причина возникновения болезни. Считается что она тесно связана с воспалениями ЖКТ и заражением бактерией хеликобактер пилори, которая провоцирует гастрит и язвенную болезнь желудка.

Симптомы зависят от стадии. Сначала лицо покрывается красными пятнами, которые долго проходят. При последующем развитии расширяются капилляры, повышается местная температура, появляются бугорки, неровности, трансформируемые в гнойные элементы. Если заболевание переходит в хроническую стадию, появляются красные высыпания в виде узлов или папул, склонных к слиянию. Лечение проводится использованием мази с метронидазолом.
Болезнь Стилла
Представляет собой форму артрита, сопровождающуюся сыпью и воспалительными процессами в органах. Предполагают наследственную предрасположенность заболевания. У других пациентов его возникновение связывают с заражением краснухой, цитомегаловирусом, вирусом Эпштейн-Барр и другими.
Симптомы болезни включают:
- Лихорадку. Температура поднимается до 39 градусов, но проявляется волнообразно, чаще всего с пиком ближе к вечеру.
- Высыпания. Возникают на пике подъема температуры, и имеют приходящий характер. Проявляется в виде розовых плоских пятен или папул. Нередко остается незамеченным.
- Суставной синдром. Развиваются мышечные и суставные боли, полиартрит.
- Увеличение лимфоузлов.
- Боль в горле.
- Сердечно-легочные проявления (плеврит, перикардит).

В остром период назначаются нестероидные противовоспалительные средства, прием которых длится около 1-3 месяцев. Если имеются изменения со стороны легких или сердца лечение дополняется стероидными гормонами. Исходом заболевания может быть переход в хроническую или рецидивирующую форму, а также спонтанное выздоровление. Рецидивирующее течение, как правило, сопровождается одним обострением болезни на протяжении 1-10 лет. 5 летняя выживаемость при хроническом течении 90-50%.
Укусы клещей
Укусы клеща остаются в виде небольшого красного пятна на теле, размером около сантиметра. Нет нужды в распознавании укуса, так как он может появиться только в случае, если клещ присосался, и его тельце будет находиться около места повреждения.

При условии, что не было выраженной аллергической реакции, других симптомов нет. Последняя может сопровождаться такими признаками: общей слабостью, увеличением лимфоузлов, учащенным биением сердца, понижением давления, повышением температуры, появлением головной боли, покраснений.
Тромбоцитопеническая пурпура 
Разновидность геморрагического диатеза. Характеризуется недостатком тромбоцитов из-за нарушения иммунных механизмов. Признаками являются множественные кровоизлияния в кожу и слизистые, маточные, носовые кровотечения.
К причинам относят инфекционные патологии, в частности инфекции дыхательных путей. В каждом втором случае развитие заболеваний имеет идиопатический характер. Симптомы начинаются с резкого падения концентрации тромбоцитов, кровоточивости, возникновения кровоизлияний, размер и цвет которых может быть различным.
Медикаментозная терапия назначается в случае высокого риска кровотечения из внутренних органов, вводятся кровоостанавливающие препараты, кортикостероиды и иммунные гамма-глобулины.
Энтеровирус 
Энтеровирусная инфекция появляется на фоне заражения организма некоторыми РНК-содержащими вирусами. Всего в наличии их примерно 70, но в 70% случаев заболевание вызывается всего 10 распространенными инфекциями.
Передача вируса осуществляется бытовым воздушно-капельным или фекально-оральным путем. Симптомы проявляются только в 10% случаев и включают признаки поражения следующих органов: мышц, кожи, печени, кишечного тракта, дыхательных путей или легких.
Один из наиболее частых признаков – высокая температура. Нередко болезнь протекает с преобладанием респираторных симптомов, а также признаков расстройств ЖКТ. Многие энтеровирусные инфекции сопровождаются высыпаниями, такие как вирусная пузырчатка, вирусная экзантема и другие.
Розеола 
Часто встречаемое детское заболевание, вызываемое вирусом герпеса 6 или 7 типа. Передается воздушно-капельным путем.
Заболевание начинается остро с подъема температуры до 39-40 градусов. Реже встречаются такие симптомы, как покраснение горла и увеличение лимфатических узлов. Температура снижается 2-3 суток, плохо поддается сбивают жаропонижающими.
На 4 сутки жар уходит и появляется сыпь, розоватая или бледная, мелкая, в множественном количестве по всему телу. Через 1-2 дня она внезапно и полностью исчезает, не оставляя следа. Заболевание часто путают с краснухой или аллергической реакцией, поэтому верный диагноз ставится редко. Заподозрить розеолу в начальный период болезни практически невозможно, что требует тщательного наблюдения для исключения более опасных диагнозов.
Контактный дерматит
Кожное заболевание, развивающееся как аллергическая реакция при контакте с чужеродными веществами. Причиной становится химические препараты, пыльца растения и продукты питания, некоторые виды ткани, шерсть животных, металлы и другое.

К симптомам относится: покраснение участков кожи, проявления сыпи, отечность, жжение и зуд, образование пузырьков, заполненных жидкостью, мокнущих поражений и изъязвлений в месте поражения кожи. Для лечения принимаются противоаллергийные, противовоспалительные лекарственные препараты.
Болезнь Лайма
Другое название – боррелиоз. Распространяют болезнь дикие животные и клещи, людей заражают в основном последние. Инкубационный период около недели. В месте укуса развивается эритема (покраснение кожи) в виде ореола, тело покрывается сыпью, повышается температура, развиваются симптомы интоксикации.

Лечение – сложное, используются антибиотики, прогноз не всегда благоприятный. Профилактикой является избегание мест скопления клещей и осмотр тела и одежды на их наличие после прогулки.
Краснуха 
Вирусное заболевание с высокой степенью заразности. Передаётся воздушно-капельным пут
on-doctor.com
Сыпь при ревматизме фото — Лечение суставов
- Специфические поражения кожи при ревматизме
- Что из себя представляют и как выглядят ревматические узелки?
- Кольцевидная эритема как характерное поражение кожи при ревматизме
Ревматизм представляет собой системное воспалительное заболевание. Страдают этим недугом чаще всего дети и подростки в возрасте от 5 до 15 лет. Эта болезнь является вторичной патологией и возникает вследствие перенесенной специфической стрептококковой инфекции группы А. Это заболевание поражает практически все органы и системы организма человека. Больше всего страдает сердце, так как стрептококк имеет общие антигены с сердечной тканью, то есть антитела поражают не только возбудитель инфекции, но и собственные ткани. Так возникает ревмокардит. Поражение кожи при ревматизме — один из признаков заболевания.
В группу риска попадают дети, переболевшие различными заболеваниями носоглотки (ангина, тонзиллит, фарингит, скарлатина и т.д.), причиной которых стала стрептококковая инфекция. Первые симптомы проявляются примерно через 10-15 дней после того, как пациент переболел стрептококковой инфекцией. Невозможно поставить диагноз на основании наличия одного из характерных признаков болезни. Требуется комплексное обследование пациента. О наличии у пациента этого заболевания можно говорить уже после первичного осмотра врачом-ревматологом. Какие бывают кожные проявления ревматизма?
Содержание статьи:
Специфические поражения кожи при ревматизме

Среди кожных проявлений наиболее значимыми принято считать ревматические узелки, кольцевидную эритему и крапивницу. Эти проявления болезни относят к наиболее значимым диагностическим признакам. Как распознать поражение кожи характерное при ревматизме?
Что из себя представляют и как выглядят ревматические узелки?
Одним из наиболее распространенных заболеваний, которое сопровождает ревматизм, является ревматический полиартрит. Эта патология поражает околосуставные ткани по типу неспецифического аллергического артрита. В процесс вовлекаются крупные суставы скелета (коленные, лучезапястные, плечевые и голеностопные) поочередно или одновременно. В районе пораженных суставов на затылочной области, на голенях и предплечьях и возникают ревматические узелки. Они представляют из себя плотные округлые подкожные образования, которые безболезненны и не причиняют пациенту какого-либо дискомфорта. Располагаются узелки неглубоко под кожей группами по нескольку штук. Как выглядят ревматические узелки, вы можете увидеть на фото 1.
Такое поражение кожи не требует специфического лечения и исчезает самостоятельно или в ходе общей терапии. Следует учитывать, что ревматические узелки имеют свойство рецидивировать, то есть неожиданно исчезать и появляться снова.
Кольцевидная эритема как характерное поражение кожи при ревматизме

При ревматизме у пациентов часто возникает достаточно характерная кожная сыпь (особенно в детском и юношеском возрасте, реже у пациентов старшего возраста). Такая сыпь не является специфическим проявлением ревматизма, но может рассматриваться как один из диагностических признаков. Похожие кожные высыпания наблюдаются при сепсисе, различных аллергических реакциях, кожном васкулите и многих других болезнях.
Эритема представляет собой розовые (иногда с синеватым оттенком) кольцевидные высыпания, которые имеют четко очерченный внешний и достаточно расплывчатый внутренний край. Такая сыпь бывает разных размеров, возникает сначала как розовые пятна, которые со временем увеличиваются, а в центре образуется бледнеющее пятно. Эритема не причиняет пациенту никакого дискомфорта: не чешется и не шелушится, не вызывает пигментаций или атрофических изменений кожного покрова и не возвышается над кожей. Чаще всего локализуется на плечах и туловище пациента, реже — на коже голени и предплечий. Появление подобной сыпи на лице встречается очень редко, и никогда эритема не поражает ладони и стопы больного.
Невозможно предсказать, на какой стадии ревматизма возникнет кольцевидная эритема или другая сыпь. У одних пациентов подобные высыпания характерны для начала ревматической атаки, у других — появляются через 2-3 недели после острого приступа. Рассмотрев картинки, можно увидеть, что эритема сливается и образует на коже причудливые узоры (см. фото 2).
Другие кожные проявления ревматизма встречаются очень редко и не являются диагностическими признаками заболевания. Среди таких проявлений: крапивница (сыпь, сопровождающаяся сильным зудом кожи), папулы (кожная сыпь, которая возвышается над кожей) и даже геморрагии (сыпь на фото 3).

Любые кожные проявления заболевания (сыпь, покраснения кожи и т.д.) являются поводом для обращения к врачу. Только специалист может на основании данных осмотра и лабораторных исследований поставить правильный дифференциальный диагноз. Самолечение может привести к тяжелым осложнениям ревматизма.
Обязательно перед лечением болезней консультируйтесь с врачом. Это поможет учесть индивидуальную переносимость, подтвердить диагноз, убедиться в правильности лечения и исключить негативные взаимодействия препаратов. Если вы используете рецепты без консультации с врачом, то это полностью на ваш страх и риск. Вся информация на сайте представлена для ознакомительных целей и не является лечебным пособием. Вся ответственность за применение лежит на вас.
Source: artrozmed.ruПочитайте еще:
sustav.uef.ru



















