Что за болезнь гонартроз – Гонартроз коленных суставов 1-3 степени: симптомы и лечение народными средствами, что это такое, двухсторонний гонартроз, упражнения
Артроз коленного сустава (гонартроз): причины, симптомы, диагностика, лечение
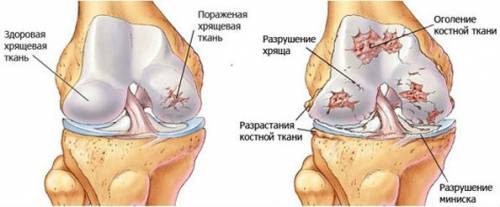
Гонартроз (деформирующий артроз коленного сустава) – дегенеративно-дистрофическое заболевание, при котором поражается гиалиновый хрящ, покрывающий мыщелки большеберцовой и бедренной костей.
На поздних стадиях гонартроза в процесс вовлекается весь сустав; подлежащая часть кости уплотняется и разрастается. Гонартроз занимает первое место по распространенности среди всех артрозов.
Болезнь обычно возникает у пациентов в возрасте старше 40 лет и чаще наблюдается у женщин. В некоторых случаях (после травм, у спортсменов) гонартроз может развиваться в молодом возрасте.
Основным проявлением гонартроза являются боли, усиливающиеся при движениях, ограничение движений и синовит (накопление жидкости) в суставе. Гонартроз развивается постепенно, в течение многих лет. Лечение гонартроза консервативное. Существенную роль играет своевременная профилактика.
 |  |
Причины гонартроза
Травмы (повреждения менисков колена, вывихи коленного сустава или переломы голени) (20—30% случаев)
Переломы ног и вывихи коленного сустава довольно часто приводят к тому, что коленка теряет свою изначальную форму, деформируется и перестает полноценно сгибаться. В результате колено страдает от недостатка движения, в нем ухудшается кровообращение и как следствие возникают застойные явления. Впоследствии все это создает предпосылки к развитию посттравматического гонартроза.
Обычно посттравматический артроз возникает спустя 3—5 лет после травмы, но в некоторых случаях артрозные изменения начинаются гораздо раньше — в течение 2—3 месяцев после вывиха или перелома.
Повреждения менисков (их защемление, надрывы или разрывы), сопровождающиеся «заклиниванием» колена, тоже способствуют возникновению артроза коленного сустава, особенно если «заклинивание» не было быстро ликвидировано и продолжалось в течение длительного времени. Увеличивают риск возникновения гонартроза операции по частичному удалению мениска (частичная резекция мениска), но особенно полное удаление мениска (тотальная менискэктомия). Полное удаление мениска приводит к последующему возникновению гонартроза как минимум у 80—90% прооперированных пациентов.
Для справки
Столь частое возникновение гонартроза после тотальной менискэктомии обусловлено тем, что удаление всего мениска (или даже его части) приводит к нарушению конгруэнтности всех «деталей» колена, т. е. суставные хрящи лишаются дополнительного амортизатора (мениска) и подвергаются повышенному аномальному давлению.
Несоответствие нагрузок возрасту (5—7% случаев)
Многие люди пытаются в 45—60 лет заниматься спортом с такой же интенсивностью, как и в 20 лет, не понимая и не принимая очевидного факта, что физические возможности организма в 20 и в 45 лет неодинаковы. Недаром даже великие и талантливые спортсмены заканчивают профессиональную карьеру, за редчайшим исключением, максимум в 40 лет. А если они все-таки продолжают заниматься профессиональным спортом, то, как правило, кардинально пересматривают методики и программу тренировок — приводят их в соответствие с возрастом.
Но те немолодые люди, которые активно занимаются спортом (профессионально или любительски) без учета возрастных возможностей организма, очень часто перегружают суставы и провоцируют постепенное разрушение менисков и хрящей коленей даже в тех случаях, если они не получают серьезных травм.
Особенно часто суставы страдают у тех людей, которые в юности занимались спортом, потом в 20 лет бросили, а в 40—45 лет решили опять возобновить занятия и стали заниматься спортом с интенсивностью 16-летних. Многие из этих людей искренне недоумевают, почему в их теперешнем возрасте суставы не переносят нагрузки молодости, почему они воспаляются и болят. На самом деле все очень просто: прочность и эластичность суставов и их хрящевой ткани после 40 лет заметно снижается, а необдуманные нагрузки часто приводят к быстрому развитию артроза.
Самыми вредными для коленей упражнениями являются приседания. Это настолько вредные для коленных суставов упражнения, что их вполне можно было бы назвать «упражнения прощай колени». Бездумные приседания, особенно осуществляемые регулярно, помногу и в быстром темпе, способны в короткие сроки привести к артрозу даже совершенно здорового человека. Кроме того, приседания часто провоцируют повреждения менисков, а еще они почти всегда ухудшают состояние коленей у людей, уже болеющих артрозом коленных суставов.

Подробнее…
Лишний вес тела (до 10% случаев)
Как и в случае с коксартрозом, сам по себе лишний вес редко бывает главной причиной гонартроза. Но полные люди гораздо чаще получают повреждения менисков. Эти повреждения проходят у них гораздо тяжелее, чем у людей, не отягощенных лишними килограммами, и очень часто переходят в артроз коленных суставов. Особенно тяжелые формы гонартроза зачастую развиваются у тех полных людей, у которых лишний вес «сосредоточился в животе»: ведь большой живот перераспределяет нагрузку на ноги, и коленям приходится работать в несвойственном им режиме.
Кроме того, самые тяжелые формы гонартроза часто развиваются у людей, у которых имеется сочетание избыточного веса с сильным варикозным расширением вен на ногах.
Воспаление суставов (артрит) (до 5—7% случаев)
Коленный сустав очень часто воспаляется при артритах: ревматоидном, реактивном, псориатическом, а также при болезни Бехтерева, ревматизме и при подагре.
Воспаление коленного сустава при этих болезнях обычно сопровождается сильным опуханием колена и скоплением в нем большого количества патологической жидкости, нарушением циркуляции питательных веществ в полости сустава и разрушением структуры хрящевой ткани. Поэтому у многих людей, болевших артритом, впоследствии очень часто развивается вторичный артроз коленного сустава.
Врожденная слабость связочного аппарата («разболтанность» связок и суставов) или нарушение чувствительности в ногах при ряде нервных болезней (3—5% случаев)
Люди склонны считать избыточную гибкость (гипермобильность суставов) и способность легко, без разминки сесть в позу лотоса или на шпагат очевидным благом. Между тем такая гипермобильность отнюдь не всегда является полезной. Некоторые сверхгибкие люди, которым от рождения даны гипермобильные суставы и слишком слабые связки, так же как и люди, у которых из-за неврологических болезней сильно нарушена координация или чувствительность ног, в течение жизни неоднократно травмируют коленные суставы. Если таких травм или микротравм было слишком много или повреждение колена при одной из травм было слишком велико, то впоследствии «сумма повреждений» приводит к развитию вторичного артроза пострадавшего коленного сустава.

Подробнее…
Спазм мышц, передней поверхности бедра (комбинированный спазм подвздошно-поясничной мышцы к прямой мышцы бедра) (50—60% случаев)
Сгибание и разгибание колена обеспечивают массивные мышцы бедра. Без правильной работы этих мышц полноценное функционирование коленного сустава невозможно. И любое нарушение мышечной системы: атрофия мышц бедра, их слабость или, наоборот, их перенапряжение и спазм — часто приводит к ухудшению состояния коленного сустава.
Большинство врачей ничего не знают о спазме мышц передней поверхности бедра. Между тем выявить комбинированный спазм подвздошно-поясничной мышцы и прямой мышцы бедра очень просто. Скажем, если здоровый человек, лежа на животе, согнет ногу в колене и постарается притянуть пятку к ягодице, то это не вызовет у него никаких болезненных ощущений. В крайнем случае здоровый человек почувствует некоторое напряжение по передней поверхности бедра.

Подробнее…
Человек, у которого мышцы передней поверхности бедра находятся в спазме, скорее всего, вообще не сможет, лежа на животе, подтянуть пятку к ягодице, даже если его колени пока еще здоровы. Или такая попытка вызовет у него сильные болевые ощущения в мышцах по передней поверхности бедра, чувство, что мышцы сейчас оторвутся (заметьте, боль будет сильнее ощущаться не в колене, а именно в мышцах по передней поверхности бедра).
До того как у человека заболят колени, спазм мышц передней поверхности бедра может очень долго вообще не давать о себе знать, т. е. человек этот спазм даже не замечает, «не осознает» его. Или чувствует только тяжесть, усталость в ногах, иногда в сочетании с хронической ноющей болью в пояснице.
Но если подвздошно-поясничная мышца и прямая мышца бедра находятся в спазмированном состоянии слишком долго, то постепенно они «стягивают» колени и не дают им двигаться легко и свободно, как раньше. В итоге такой спазм мышц передней поверхности бедра провоцирует развитие артроза коленных суставов или повышает риск разрыва мениска.
Возникает резонный вопрос: откуда вообще берется спазм мышц бедра, почему у одних людей он есть, а у других его нет?
В подавляющем большинстве случаев спазм мышц передней поверхности бедра возникает на фоне длительного нервного напряжения, сильных или затяжных переживаний.
И именно нервно-спастическая реакция мышц бедра (сильный спазм мышц в ответ на нервное напряжение или потрясение) «виновата» в том, что у многих людей коленные суставы начинают болеть после разводов, потери близких, увольнения с работы и других ударов судьбы.
! Это интересно
Помимо «острого стресса», профессиональные психологи выделяют три основные «эмоциональные причины» гонартроза:
1) нервное напряжение, связанное с неблагоприятной обстановкой на работе или в семье;
2) проживание в постоянной конфликтной или напряженной ситуации: например, проживание в одной квартире с родственником-алкоголиком или наркоманом;
3) хроническое раздражение на кого-то (супруга, детей, родственников и т. д.).
При кажущихся различиях любое из описанных эмоциональных состояний может приводить к хроническому напряжению подвздошно-поясничной мышцы и прямой мышцы бедра со всеми вытекающими последствиями, особенно если человек не умеет «выпускать пар» и расслабляться.
Многих моих пациентов удивляет тот факт, что состояние мышц бедра и состояние коленей зависит от эмоционального самочувствия. Если и вас удивляет это обстоятельство, поясню: совершенно очевидно, что все мышцы нашего тела управляются нервной системой (причем не всегда осознанно). И напряжение нервной системы автоматически передается на мышцы. Когда вы злитесь, то непроизвольно сжимаете челюстные мышцы (стискиваете зубы) или сжимаете кулаки. Когда вы волнуетесь, активизируется сердечная мышца и убыстряется сердцебиение. По тому же принципу при длительном нервном напряжении непроизвольно возникает комбинированный спазм прямой мышцы бедра и подвздошно-поясничной мышцы.
Симптомы гонартроза
Женщины болеют гонартрозом несколько чаще мужчин. Развивается болезнь обычно после 40 лет, хотя иногда встречаются случаи «молодого» гонартроза — после травм или у профессиональных спортсменов.
Начинается заболевание исподволь, с незначительных болей в колене при ходьбе. Труднее всего больным даются спуск и подъем по лестнице. Иногда боль возникает, если человеку приходится простоять на ногах долгое время или когда нужно встать из положения сидя либо с кровати. Часто именно самые первые несколько шагов после вставания особенно болезненные. В покое, сидя и лежа боли обычно проходят.
Первоначальные болевые ощущения при гонартрозе не возникают «за секунду», т. е. не появляются сразу, в один день. Периоду интенсивных болей при артрозе почти обязательно предшествует период многомесячных или даже многолетних несильных болей, возникающих исключительно при долгой ходьбе, нагрузке, ходьбе по лестнице или вставании со стула.
Если же боли возникли резко, в один день или тем более в одну секунду, а раньше никаких болей в колене не было, то это обычно указывает на какое-то иное заболевание или повреждение. Например, на защемление мениска, ущемление синовиальной оболочки сустава или попадание между хрящами колена кусочка хряща (хондромного тела).
Впрочем, при гонартрозе такие неприятности тоже могут произойти, и тогда они осложнят течение артроза, добавят резкие болевые ощущения. И лечить артроз тогда придется с учетом вышеперечисленных осложнений. Но изначально диагноз «артроз коленного сустава» подтверждается именно постепенным развитием болевых симптомов.
Несмотря на временами интенсивные болевые ощущения, вначале, на первой стадии артроза, кости колена сохраняют свою первоначальную форму и почти не деформируются, но сам сустав при этом может выглядеть немного распухшим.
Такое изменение формы сустава на первых порах может быт ь связано с синовитом —скоплением в колене патологической жид кости.
Если жидкости в суставе «набирается» слишком много, она распространяется даже на заднюю поверхность колена, в область подколенной ямки. Такое скопление жидкости носит название «киста Бейкера».
Для справки
Термин «киста Бейкера» часто пугает пациентов, поскольку название наводит многих людей на мысль, что речь идет об онкологическом процессе. Однако это всего лишь термин, означающий распространение отека под колено, а в ряде случаев и ниже — на заднюю поверхность голени. Никакого отношения к онкологии данное состояние не имеет. Киста Бейкера обычно легко уменьшается под действием противовоспалительных препаратов или введением в колено гормональных лекарств.
На второй стадии гонартроза, спустя несколько месяцев после начала заболевания, боли в колене явно усиливаются. Болевые ощущения появляются уже от минимальной нагрузки или сразу после нее, т. е. боль вызывается теперь практически любым движением в пораженном колене. Но особенно сильно колено болит после продолжительной нагрузки, долгой ходьбы, ношения даже небольших тяжестей.
После достаточно продолжительного отдыха боль обычно полностью проходит, но при очередном движении сразу возникает вновь.
Примерно в это же время к болевым ощущениям добавляется хруст в коленном суставе при движениях. Он существенно отличается по громкости от еле слышимых щелчков, изредка сопровождающих отдельные движения здоровых суставов. По мере прогрессирования болезни подобный хруст, сначала выраженный слабо, становится все слышнее и отчетливее.
Параллельно усилению болей и появлению хруста на второй стадии гонартроза уменьшается возможность нормально сгибать ногу в колене. При попытке согнуть колено «до упора» возникает резкая боль в суставе, а чаще полное сгибание колена становится просто-напросто невозможным. Иногда колено сгибается только до угла 90°, а дальше с трудом и через боль.
На этой же стадии болезни становится заметно, что сустав деформирован. В первую очередь это касается костных деформаций — изменения формы костей сустава (при ощупывании колена можно заметить, что его кости изменили свою форму, стали как бы шире и «грубее»).
Кроме того, изменение формы сустава усугубляется скоплением в суставе патологической жидкости (синовитом). Синовит на этой стадии гонартроза наблюдается гораздо чаще и бывает порой выражен значительно сильнее, чем в начале болезни, на ее первой стадии.
На третьей стадии гонартроза боли в колене еще больше усиливаются. Теперь колено болит не только при движении и ходьбе.
Боли начинают беспокоить человека даже в покое. Больному трудно найти удобное положение в постели, устроить пораженное колено так, чтобы оно не болело. И все же, найдя правильное положение, человек обычно может заснуть. Хотя если разрушение сустава сочетается с нарушением кровообращения, то сустав начинает «крутить» и среди ночи, обычно при смене погоды или, как говорят сами пациенты, «к дождю».
Подвижность коленного сустава в это время снижается до минимума. Колено уже совершенно невозможно согнуть более чем на 90°, а иногда оно вовсе почти не сгибается. Кроме того, часто пропадает возможность до конца разогнуть, т. е. выпрямить ногу. В таком случае больной человек все время ходит на слегка согнутых ногах.
По сравнению со второй стадией на третьей стадии гонартроза кости сустава деформируются еще сильнее, а в некоторых случаях развивается варусная или вальгусная деформация ног — они приобретают О-образную или Х-образную форму. В итоге у людей, имеющих подобные деформации ног, походка часто становится неустойчивой — возникает так называемая переваливающаяся походка.
Изменения в коленном суставе при гонартрозе
При гонартрозе первыми в колене обычно повреждаются именно хрящи и мениски: хрящи становятся сухими, шероховатыми, покрываются трещинами и постепенно расплющиваются. Мениски тоже покрываются микротрещинами и расплющиваются.
Чуть позже, на второй стадии артроза, меняется и форма костей, формирующих коленные суставы: суставные края костей деформируются, на них образуются аномальные наросты (остеофиты), расстояние между костями уменьшается. Со временем, по мере разрушения хрящей и менисков, расстояние между костями в колене может исчезнуть, а нижняя часть бедренной кости может «сесть» на большеберцовую кость. В этом случае колено почти совсем перестает сгибаться.
Диагностика гонартроза
Для уточнения диагноза при гонартрозе используют те же методы диагностики, что и при артрозе тазобедренного сустава: клинический и биохимический анализы крови, рентгенографию и магнитно-резонансную томографию.
Точно так же, как и при коксартрозе, клинический анализ крови (из пальца) и биохимический анализ крови (из вены) при гонартрозе проводят лишь для того, чтобы исключить какую-либо другую патологию. Сам по себе артроз коленного сустава не дает изменений в показаниях анализов. Анализы крови при гонартрозе остаются в норме, за исключением тех случаев, когда он развивается на фоне или вследствие какого-либо артрита.
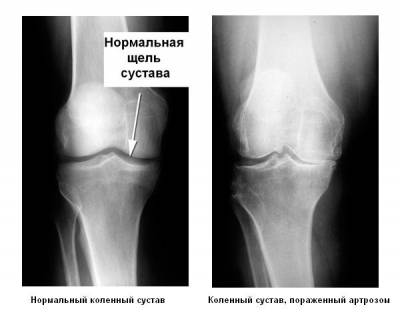
Важным методом диагностики гонартроза является рентгенография. С помощью рентгеновского снимка коленного сустава мы можем не только увидеть характерные для гонартроза костные разрастания (остеофиты) и сужение суставных щелей, но и выяснить, в каком из трех отделов колена: внутреннем, наружном или в области надколенника — произошли наибольшие патологические изменения.
Еще больше информации о состоянии коленного сустава нам может дать магнитно-резонансная томография (MPT). МРТ позволяет оценить состояние хряща коленного сустава, а также помогает выявить сопутствующую патологию — повреждение менисков или связок колена.
Лечение гонартроза
Коленный сустав относится к суставам поверхностного расположения, т. е. в отличие от тазобедренного сустава он не спрятан под толщей мышц, а расположен довольно близко под кожей. Подобное расположение коленного сустава определяет различие в тактике лечения по сравнению с лечением артроза тазобедренных суставов.
Какие лечебные мероприятия могут принести пользу при гонартрозе?
Нестероидные противовоспалительные препараты (НПВП): диклофенак, пироксикам, кетопрофен, индометацин, бутадион и их производные
НПВП при гонартрозе используют в основном короткими курсами, понемногу. Обычно я назначаю НПВП людям, болеющим гонартрозом, только в периоды явных обострений или при явлениях синовита (при скоплении жидкости в колене). Сразу после ликвидации обострения или синовита я отменяю НПВП и перехожу к другим лечебным мероприятиям.

Подробнее…
Хондропротекторы (глюкозамин и хондроитинсульфат) — препараты для восстановления хрящевой ткани
При артрозе коленных суставов хондропротекторы тоже считают «препаратами выбора», т. е. они относятся к той группе лекарств, применение которых в большинстве случаев является важной и даже обязательной частью терапии. Их нужно принимать большинству людей, болеющих гонартрозом.
Лечебные мази и кремы, хотя и не могут никоим образом исцелить артроз, все-таки могут облегчить состояние больного гонартрозом.
При артрозе коленного сустава, протекающем без явлений синовита, можно согревающие мази с целью улучшить кровообращение в суставе.
Для этого применяют меновазин, гевкамен, эспол, никофлекс-крем и др. Перечисленные мази обычно вызывают у пациента чувство приятного тепла и комфорта. Они редко дают какие-либо побочные эффекты.
Мази на основе пчелиного яда (апизатрон, унгапивен) и яда змей (випросал) оказывают раздражающее и отвлекающее действие, но, кроме того, всасываясь в небольшом количестве через кожу, улучшают эластичность связок и мышц, а также микроциркуляцию крови. Однако и побочных эффектов от их применения бывает больше: такие мази довольно часто вызывают аллергию и воспаление кожи в местах их нанесения. Еще следует знать, что они противопоказаны женщинам в критические дни и детям.
Мази на основе нестероидных противовоспалительных препаратов (индометациновая, бутадионовая, долгит, вольтарен-гель, фастум и др.) используют в тех случаях, когда течение гонартроза усугубляется явлениями синовита. К сожалению, они действуют не так эффективно, как хотелось бы, ведь кожа пропускает не более 5—7% действующего вещества, а этого явно недостаточно для полноценного противовоспалительного эффекта.
Средства для компрессов обладают большим по сравнению с мазями лечебным эффектом. Из применяемых в наше время средств местного действия наиболее полезны при гонартрозе три препарата: димексид, бишофит и медицинская желчь. Применение компрессов с этими веществами вызывает ощутимое облегчение и приносит пользу минимум 70% пациентов.
Внутрисуставные инъекции (инъекции в сустав) часто применяют для оказания экстренной помощи при заболеваниях суставов. Во многих случаях внутрисуставной инъекцией можно эффективно облегчить состояние пациента. Но в то же время уколы в сустав при гонартрозе делают гораздо чаще, чем это необходимо на самом деле. Именно об этой неверной, на мой взгляд, тенденции мне хочется поговорить подробнее.
Чаще всего в сустав вводят препараты кортикостероидных гормонов: кеналог, дипроспан, гидрокортизон, флостерон, целестон, метипред, депо-медрол.
Кортикостероиды хороши тем, что они быстро и эффективно подавляют боль и воспаление при синовите (отеке и припухании сустава). Именно быстрота, с какой достигается лечебный эффект, — причина того, что кортикостероидные инъекции завоевали особую популярность среди врачей. Но привело это к тому, что внутрисуставные инъекции гормонов стали делать даже без реальной необходимости.
Однако проблема состоит в том, что как раз сам артроз кортикостероиды не лечат и лечить не могут, а значит, не могут и предотвратить развитие артроза! Кортикостероиды не улучшают состояние суставного хряща, не укрепляют костную ткань и не восстанавливают нормальное кровообращение. Все, что они могут, — это уменьшить ответную воспалительную реакцию организма на то или иное повреждение в полости сустава. Поэтому применять внутрисуставные инъекции гормональных препаратов как самостоятельный метод лечения бессмысленно; они должны использоваться только в комплексной терапии артроза.
Например, у пациента выявлен артроз коленного сустава второй стадии, осложненный синовитом, т. е. припуханием сустава из-за скопления в нем патологической жидкости. Скопление жидкости (синовит) затрудняет проведение лечебных процедур: мануальной терапии, гимнастики, физиотерапии. В такой ситуации врач делает внутрисуставную инъекцию гормонального препарата, чтобы устранить синовит, а через неделю приступает к остальным активным лечебным мероприятиям. Это правильный подход.
При внутрисуставном введении кортикостероидов действительно необходимо, нужно соблюдать ряд правил. Во-первых, нежелательно делать такие инъекции в один и тот же сустав чаще 1 раза в 2 недели. Дело в том, что введенное лекарство «заработает» в полную силу не сразу, и врач сможет окончательно оценить эффект процедуры только спустя 10—14 дней.
Нужно также знать, что обычно первая инъекция кортикостероидов приносит большее облегчение, чем последующие. И если первое внутрисуставное введение препарата не дало результата, маловероятно, что его даст второе или третье введение того же препарата в то же место. В случае неэффективности первой внутрисуставной инъекции нужно либо сменить препарат, либо, если смена лекарства не помогла, точнее выбрать место укола.
Если и после этого введение кортикостероида в сустав не дало нужного результата, лучше отказаться от самой идеи лечения гормональными препаратами, тем более что больше 4—5 инъекций гормонов в один и тот же сустав крайне нежелательно, так как существенно повышается вероятность побочных эффектов.
К сожалению, на практике приходится сталкиваться с излишней «целеустремленностью» врачей, которые раз за разом вводят кортикостероидные препараты в один и тот же сустав, не добившись хотя бы минимального эффекта первыми тремя инъекциями.
И самое главное — частые инъекции кортикостероидов ухудшают состояние тех пациентов, у которых поражение суставов сочетается с сахарным диабетом, повышенным артериальным давлением, ожирением, почечной недостаточностью, язвенной болезнью желудка или кишечника, туберкулезом, гнойными инфекциями и психическими заболеваниями. Даже введенные исключительно в полость сустава кортикостероиды оказывают влияние на весь организм и могут обострить течение перечисленных заболеваний.
Несколько полезней вводить в пораженный артрозом коленный сустав хондропротекторы (алфлутоп, хондролон или гомеопатический Цель Т). Эти препараты применяют курсами, в течение 2—3 лет. За курс лечения — от 5 до 15 инъекций хондропротекторов в один сустав, в год проводят в среднем 2—3 таких курса.
Преимущество этих лекарств в их способности воздействовать на причину заболевания: они улучшают состояние хрящевой ткани и нормализуют обмен веществ в суставе, т. е. в отличие от кортикостероидов хондропротекторы не только устраняют симптомы болезни, но и лечат артроз. Возникает вопрос: почему же внутрисуставное введение хондропротекторов реже используется врачами?
Все дело в том, что эти препараты помогают только 50—60% больных, и угадать, будет эффект от их применения или нет, заранее невозможно. К тому же требуется довольно много инъекций в сустав, что, как мы говорили, повышает риск травмирования сустава иглой и увеличивает риск осложнений.
Помимо того, действие этих препаратов в отличие от гормонов развивается слишком медленно, а эффект от их применения обычно невелик.
Гораздо сильнее, а главное быстрее, чем хондропротекторы, действуют появившиеся в продаже примерно 10 лет назад препараты на основе производного гиалуроновой кислоты — натриевой соли гиалуроновой кислоты (гиалуроната натрия).
Препараты гиалуроновой кислоты — очень полезные и эффективные лекарства: гиалуронат натрия образует на поврежденном хряще защитную пленку, предохраняющую ткань хряща от дальнейшего разрушения и улучшающую скольжение соприкасающихся хрящевых поверхностей.
Кроме того, препараты гиалуроновой кислоты проникают в глубь хряща, улучшая его упругость и эластичность. Благодаря этим препаратам «подсохший» и истончившийся при артрозе хрящ восстанавливает свои амортизирующие свойства. В результате ослабления механической перегрузки уменьшается боль в больном коленном суставе и увеличивается его подвижность.
При этом введенные правильно в полость сустава препараты гиалуроновой кислоты практически не дают побочных эффектов.
Применение препаратов гиалуроновой кислоты позволило в буквальном смысле поставить на ноги многих больных из тех, кого раньше, до появления этих лекарств, однозначно пришлось бы оперировать. А учитывая стоимость операции на суставах, выясняется, что своевременное применение гиалуроновой кислоты (даже на протяжении нескольких лет) в любом случае и во всех смыслах обходится пациенту дешевле операции по эндопротезированию коленного сустава.
Мануальная терапия при гонартрозе первой и второй стадий часто дает великолепный результат. Порой нескольких процедур бывает достаточно для того, чтобы пациент почувствовал значительное облегчение. Особенно хорошо мануальная терапия коленных суставов помогает, если сочетать ее с тракцией сустава, приемом хон- дропротекторов, криотерапией и внутрисуставными инъекциями препаратов гиалуроновой кислоты.
Такая комбинация лечебных процедур, с моей точки зрения, намного эффективнее предлагаемых в любой поликлинике многочисленных физиотерапевтических мероприятий.
Самостоятельные лечебные мероприятия
В первые месяцы лечения гонартроза при ходьбе и нагрузках желательно пользоваться ортезами — наколенниками. Они уменьшают нагрузку на больной сустав при ходьбе, при долгом стоянии и оберегают его от повторных микротравм.
Специальные ортопедические наколенники продаются в ортопедических салонах, магазинах медтехники и иногда в аптеках. Носить их можно от 2 до 6 часов подряд, а после необходимо снимать, чтобы восстановилось кровообращение в суставе. И конечно, надо снимать наколенник, когда вы отдыхаете, лежите и тем более на ночь, иначе долгое сдавливание кровеносных сосудов приведет к ухудшению со стояния сустава.
Кроме того, при гонартрозе, как и при артрозе тазобедренного сустава, во время ходьбы желательно пользоваться тростью (о том, как правильно подобрать трость, рассказано в главе 10). И точно так же при избыточной полноте вам необходима диета для снижения веса.
Лечебная гимнастика — самый важный компонент лечения гонартроза. Без нее вылечить колени будет очень сложно.
Вопрос, который часто задают мне пациенты:
Нужно ли разрабатывать ногу длительной ходьбой и полезна ли ходьба при гонартрозе?
Конечно, для здорового человека ходьба полезна во всех смыслах—для сердца, органов дыхания, сосудов ног и т. д., но при артрозе, а особенно при запущенном гонартрозе, длительная ходьба вредна.
Ведь коленные суставы при артрозе не справляются даже с минимальной повседневной нагрузкой, а здесь предлагается загрузить их еще больше! Подобные действия, скорее всего, приведут лишь к усилению болей и дальнейшему разрушению суставов.
Прежде чем нагружать, а точнее перегружать, колени, надо сначала снять обострение, укрепить мышцы ног и как следует подлечить больные суставы. Лишь потом можно переходить к активным повседневным действиям, постепенно наращивая нагрузку и ни в коем случае не допуская болевых ощущений.

ГОНАРТРОЗ и сходные с ним клинические состояния
Гонартроз (деформирующий артроз, остеоартроз, остеоартрит, дегенеративный артрит или гипертрофический артрит) – полиэтиологическое дегенеративно–дистрофическое заболевание, характеризующееся поражением суставного хряща…
Подробнее…

Рекомендации по лечению артроза коленного сустава от врача
Артроз коленного сустава (гонартроз, деформирующий артроз коленного сустава) – дегенеративно-дистрофическое заболевание, при котором поражается гиалиновый хрящ, покрывающий мыщелки большеберцовой и бедренной костей…
Подробнее…
Внимание! информация на сайте не является медицинским диагнозом, или руководством к действию и предназначена только для ознакомления.
Гонартроз коленного сустава: симптомы и лечение
Заболевание, при котором поражается хрящевая прокладка между суставными поверхностями большеберцевой и бедренной кости, называется гонартроз коленного сустава (артроз, остеоартроз колена). Патология невоспалительного характера проявляется болью, ограничением подвижности поврежденной конечности. При длительном трении сочленяющихся поверхностей возникает воспаление, отек. Артроз коленного сустава возникает при нарушении питания, изменении структуры гиалинового хряща. Для лечения чаще используются консервативные методы, операцию назначают на 3 стадии.
Описание патологии
Гонартроз (МКБ-10 – от М17.0 до М17.9) – самая распространенная болезнь коленного сустава, для которой характерны дегенеративно-дистрофические изменения хрящевой ткани. В народе его называют «отложение солей» из-за увеличения количества солей кальция внутри костного соединения. Однако это вторичное проявление гонартроза, который возникает из-за нарушения обменных процессов, трофики и структуры хрящевой прокладки.
На заметку!
Остеоартроз колена встречается в 20% случаев всех артрозов и 50% — среди всех заболеваний коленного соединения. В группу риска входят женщины старше 45 лет.
Сначала нарушается кровообращение в сосудах колена, после возникают дегенеративно-дистрофические нарушения внутрисуставного хряща. Гиалиновый хрящ теряет часть жидкости, становится более хрупким, тонким, мутнеет, на его поверхности появляются трещинки. В финале он полностью разрушается, суставные поверхности обнажаются. Кости трутся друг об друга, уплотняются, разрастаются по краям, формируются остеофиты (костные шипы), тогда колено искривляется. По этой причине болезнь также называют деформирующим гонартрозом.


Гонартроз коленного сустава
Классификация гонартроза с учетом патогенеза:
- Первичный гонартроз – возникает без предварительного повреждения или воспаления колена. Причина болезни – нарушение метаболических процессов, генетическая предрасположенность, лечение гормональными препаратами и т. д. Чаще выявляют у пожилых пациентов;
- Вторичный – хрящевая прокладка поражается после травмы колена, операции, на фоне заболеваний или нарушений развития. Диагностируется в любом возрасте.
По локализации выделяют такие формы артроза колена:
- Левосторонний гонартроз – поражается левое колено. Этот вид патологии характерен для людей с лишним весом;
- Правосторонний – повреждается правое колено. В группе риска профессиональные спортсмены и люди, деятельность которых связана со статической или динамической нагрузкой правой ноги;
- Двусторонний – разрушается хрящевая прокладка правого и левого колена. Это самая тяжелая форма патологии, которая характерна для пожилых пациентов.
На заметку!
Неуточненный гонартроз возникает вследствие травм, нарушения осанки, Х- или О-образной деформации ног. Чаще поражаются 2 колена, но боль может ощущаться только в одном.
Даже здоровый человек должен знать о симптомах и лечении гонартроза коленного сустава. Это важно, чтобы вовремя заметить признаки патологии, начать терапию и предупредить осложнения.
Провоцирующие факторы
Гонартроз колена провоцируют такие причины:
- Травма. У 20 – 30% пациентов артроз коленного сустава возникает после перелома голени, повреждения внутреннего или наружного хряща колена, частичного или полного разрыва связок;
- Чрезмерные физические нагрузки на колено. В группе риска профессиональные спортсмены, люди в возрасте старше 45 лет, которые излишне нагружают сустав;
- Избыточная масса тела. При лишнем весе нагрузка на колени повышается, что приводит к микротравмам и серьезным повреждениям;
- Перенесенные артриты: псориатический, реактивный, ревматоидный, подагрический или на фоне анкилозирующего спондилоартрита;
- Генетически обусловленная слабость связок колена;
- Нарушение метаболических процессов;
- Неврологические заболевания, травмы головы или позвоночника, которые приводят к нарушению иннервации коленного сустава.
Причиной гонартроза может послужить онкологическое образование. Риск болезни повышается, если вовремя не провести лечение травмы или болезни.


Причины развития гонартроза колена
Симптомы и стадии развития
На первом этапе болезни нарушается кровоснабжение гиалинового хряща, он теряет часть влаги, становится менее гладким, его поверхность покрывается микротрещинами. Хрящи перестают скользить, цепляются друг за друга и вскоре перестают выполнять свою функцию.
Из-за увеличенной нагрузки суставы расплющиваются, уплотняется часть кости, которая находится под хрящом. По краям сочленяющихся поверхностей появляются остеофиты. Синовиальная оболочка и капсула сморщиваются, суставная жидкость становится густой, содержит меньше полезных веществ. Тогда истончение хрящевой прокладки ускоряется, на определенных участках она исчезает, суставные поверхности трутся друг об друга и продолжают разрушаться. Подвижность колена существенно ограничивается.
Патология развивается постепенно. Поначалу симптомы гонартроза коленного сустава практически незаметны, но со временем их выраженность повышается.
Степени гонартроза имеют разные клинические проявления:
- 1 стадия – незначительная боль появляется после длительной физической нагрузки, в конце дня или во время подъема по ступенькам. Появляется скованность в костном соединении, подколенную область как будто стягивает, присутствует легкая крепитация. Пациенты жалуются на «стартовую боль», которая появляется после пробуждения или длительного сидения. Этот симптом исчезает или уменьшается, когда больной расходится, а потом опять появляется после чрезмерной нагрузки конечности. Иногда присутствует небольшая припухлость. У некоторых больных развивается синовит (воспаление синовиальной оболочки), тогда колено распухает, ограничивается подвижность. На рентгене заметно, что суставная щель незначительно сужена.
- 2 стадия – патологический процесс развивается, болевой синдром возникает после незначительных нагрузок. После отдыха он исчезает, а при активности опять появляется. Наблюдаются такие признаки гонартроза: грубый хруст при движении ногой, невозможно ее полностью согнуть/разогнуть, частые синовиты с тяжелым течением, изменение конфигурации коленного сустава. Фото снимков показывают, что суставная щель сильно сузилась, края костей сплющились, появились костные наросты.
-


- 1 и 2 степень развития артроза колена
-


- 3 и 4 степень нарушения
- 3 стадия – сильная боль беспокоит даже в состоянии покоя, мешает уснуть ночью. Пациент не может согнуть или выпрямить больную конечность. Коленный сустав деформируется, увеличивается в объеме. Иногда возникает О- или Х-образное искривление ног. Больному тяжело ходить, он как будто переваливается со стороны в сторону, нередко использует трость или костыли для опоры. Сустав становится нестабильным, часто заклинивает. Коленное соединение сильно деформируется, изменяется ось конечностей.
- 4 стадия – постоянная сильная боль, полное обездвиживание сустава, сильная деформация и отек колена. На рентгене заметно, что хрящ практически полностью разрушен, суставная щель отсутствует, костное соединение сильно деформировано, поверхности частично или полностью срослись.
На последней стадии гонартроз суставов поможет вылечить только эндопротезирование (замена сустава).


Симптомы гонартроза на разных стадиях развития
Установление диагноза
Выявить заболевание помогут такие методики:
- Пальпация. Во время обследования возникает боль, при сдвиге надколенной чашечки слышится хруст, врач измеряет кости, выясняет подвижность колена под разными углами;
- Лабораторные исследования крови и мочи. Проводится общий анализ, на СРБ (С-реактивный белок), ревматоидный фактор и т. д.;
- Рентгенография показывает степень сужения суставной щели, повреждения хрящевой прокладки и кости, наличие остеофитов;
- УЗИ колена дополняет рентген;
- Компьютерная томография помогает оценить состояние хрящей и костей;
- Магнитно-резонансная томография применяется для исследования гиалинового хряща и окружающих тканей.
Артроскопия проводится через небольшие разрезы в коже, она позволяет исследовать сустав изнутри.
Когда диагноз подтвержден, ортопед составляет схему лечения.
Можно ли полностью вылечить гонартроз
По словам врачей, полностью вылечить гонартроз не удастся, так как это неизлечимая патология. Полностью восстановить структуру больного сочленения не получится. Поэтому лечение гонартроза колена сводится к замедлению развития болезни и устранению ее симптомов.
На 1 стадии повреждение гиалинового хряща минимальные, поэтому лечение будет наиболее успешным. Однако выявить артроз на начальном этапе удается редко во время рентгенографии. Начиная со 2 стадии, восстановить первоначальное состояние колена невозможно.
Терапия гонартроза на разных стадиях
Лечение гонартроза коленного сустава должно быть комплексным. Выбор методики зависит от стадии патологии. При артрозе колена 1 степени применяют лечебную физкультуру, массаж, физиотерапию. Пациент должен уменьшить физические нагрузки, корректировать питание, носить ортопедические приспособления. Медикаменты на этом этапе применяются редко.


Методы лечения патологии колена
На 2 стадии основной лечебный метод гонартроза – это медикаменты. Препараты купируют симптомы болезни, замедляют ее развитие, способствуют восстановлению коленного сустава.
При гонартрозе 3-4 стадии, когда сустав уже сильно разрушен, восстановить функции колена поможет операция.
Прием медикаментов
Основной способ лечения гонартроза – это лекарственные препараты. При заболевании назначают такие типы средств:
- НПВС: Диклофенак, Олфен, Ибупрофен, Индометацин, Мелоксикам, Нимесулид, Целококсиб и т. д. Применяются в форме таблеток, капсул, растворов для уколов. Снимают воспаление, боль, спазм мышц;
- Кортикостероиды: Гидрокортизон, Кеналог, Дипроспан, Флостерон. Внутрисуставные уколы применяют при синовите для устранения воспаления, сильной боли.
- Анальгетики: Анальгин. Таблетки и капсулы избавляют от боли, но они менее эффективны, чем НПВС;
- Хондропротекторы: Структум, Артра, Дона, Алфутоп, Румалон, Хондроксил. Лечение таблетками, капсулами, уколами проводят, чтобы замедлить или остановить разрушение хряща, запустить его восстановление;
- Ингибиторы ферментов: Контрикал, Овомин, Гордокс, Апротинин. Внутрисуставные инъекции угнетают трипсин (фермент), останавливают разрушение хряща;
- Сосудорасширяющие: Кавинтон, Трентал, Актовегин, Эуфиллин. Таблетки расширяют просвет внутрисуставных сосудов, улучшают питание окружающей ткани;
- Спазмолитики (таблетки, капсулы): Мидокалм, Сирдалуд, Тизалуд, Но-Шпа. Расслабляют мышцы на поврежденном участке, ослабляют болевую реакцию;
- Препараты на основе гиалуроната натрия: Ферматрон, Гиалуаль, Синокорм. Внутрисуставный укол делают при отсутствии воспаления, чтобы восстановить синовиальную жидкость, снизить трение между поверхностями костного соединения, нормализовать подвижность колена.
Все препараты имеют противопоказания, поэтому применяются по медицинским показаниям. Медикаменты системного действия сочетают с наружными средствами. Лечение дополняют согревающие и противовоспалительные мази, кремы, гели: Апизартрон, Финалгон, Долобене, Фастум, Никофлекс и т. д.


Медикаменты при лечении гонартроза
Новые способы лечения
Современная медицина предлагает новые способы лечения гонартроза: PRP-терапия, лечение стволовыми клетками.
PRP-терапия – это процедура, во время которой из вены забирается 20 – 50 мл крови, обогащается тромбоцитами в центрифуге, а потом вводится в полость сустава. Рекомендуется провести от 3 до 5 сеансов с перерывом в неделю. После лечения исчезает боль, улучшается кровоснабжение коленного сустава, расслабляются спазмированные мышцы, нормализуется синовиальная жидкость, частично восстанавливается хрящ.
Внимание!
К PRP-терапии нужно подготовиться за 2 недели, чтобы повысить ее эффективность. Нужно прекратить принимать препараты, которые изменяют свертываемость крови, НПВС, отказаться от алкоголя, курения, скорректировать питание.
Лечение гонартроза проводят стволовыми клетками. Сначала врач производит забор клеток из костного мозга или жировой ткани под местным наркозом. Затем их размножают в лаборатории и вводят в полость колена. Стволовые клетки размножаются, восстанавливают поврежденную хрящевую ткань. В результате исчезает боль, улучшается подвижность коленного сустава.
Оба метода еще недостаточно изучены, но уже имеют положительные отзывы.
Физиотерапевтические процедуры
Физиолечение применяется во время ремиссии или небольшого обострения гонартроза. В острой стадии с воспалением такое лечение противопоказано.
При остеоартрозе колена назначают такие физиотерапевтические процедуры:
- Лазеротерапия – прогревание поврежденных тканей лазером для ускорения обмена веществ, улучшения питания, повышения местного иммунитета, восстановления. Курс состоит из 10 – 15 сеансов;
- Магнитотерапия – воздействия магнита на коленный сустав. Улучшает кровоснабжение, расслабляет мышцы на поврежденном участке, восстанавливает подвижность. Избавляет от боли уже через 5 – 6 процедур;
- Электрофрез – чрескожное введение лекарственного препарата (НПВС или хондропротектор) вглубь колена под воздействием слабого тока. Рекомендуется провести 20 сеансов;
- Фонофорез – сочетание ультразвуковой терапии и медикаментозного лечения. Пораженный участок обрабатывается гелем и прогревается УФ-лучами, тогда усвоение препарата повышается. Нужно провести до 12 процедур;
- Рентгенотерапия – воздействие на пораженное колено небольшими дозами рентгеновского излучения. Способствует восстановлению поврежденного колена. Курс терапии – 10 сеансов;
- Карбокситерапия (газовые инъекции) – введение углекислого газа в коленный сустав. Частично или полностью избавляет от боли, улучшает подвижность. Курс состоит из 5 – 12 инъекций с перерывом;
- Грязелечение – нанесение на область поврежденного коленного сустава лечебной грязи. Ускоряют кровообращение, повышают местный иммунитет, возвращает подвижность. Курс лечения состоит из 8 – 9 сеансов.


Физиотерапия при лечении нарушения
Также при гонартрозе показано санаторно-курортное лечение (солнечные ванны, бальнеотерапия, гимнастика, фитотерапия).
Другие консервативные методы
Массажем дополняют медикаментозное лечение или выполняют его после операции для ускорения восстановления больной конечности. С его помощью врач разогревает поврежденное колено, ускоряет кровообращение, улучшает трофику тканей. Эффективен лимфодренажный массаж, который выполняют, двигаясь руками плавно, но сильно, по ходу движения лимфатической жидкости (от периферии до центра). Область под коленом запрещено массировать. Курс состоит от 10 до 12 сеансов по 15 минут.
Мануальная терапия – это особый вид массажа, который включает комплекс разных приемов, направленных на проработку коленного сустава, его вытяжение и стабилизацию. После процедуры ослабляется болевой синдром, повышается подвижность костного соединения, исчезает спазм мышц. Эта техника эффективна на начальных стадиях гонартроза.
При остром остеартрозе запрещено нагружать больную ногу, но при улучшении состояния режим дня дополняется лечебной гимнастикой. Комплекс составляет врач специально для каждого пациента отдельно. ЛФК активирует ток крови на пораженном участке, улучшает подвижность колена, повышает тонус мышц. В программу входят упражнения на подъем и удержание выпрямленных ног.
Внимание!
Запрещено выполнять резкие движения, вызывающие боль. Противопоказаны осевые нагрузки поврежденного колена.
Ортопедические приспособления
Ортезы на коленный сустав показаны на разных стадиях гонартроза. Они позволяют замедлить или остановить разрушение сочленения, ускорить его восстановление после операции.
Различают такие виды бандажей:
- Фиксирующий – удерживает колено в правильном положении, останавливает развитие болезни;
- Компенсирующий – устраняет вибрационное воздействие на коленный сустав;
- Разгружающий – уменьшает нагрузку на поврежденную ногу;
- Корригирующий – выпрямляет имеющуюся деформацию.
Ортезы бывают шарнирные и бесшарнирные, жесткие или полужесткие. Их изготавливают в виде бандажа, ортопедической шины, тутора.


Ортезы на коленный сустав
Профилактические наколенники показаны на 1 стадии гонартроза, лечебно-реабилитационные – восстанавливают функции пораженного колена после травмы или операции, а функциональные – восстанавливают работу сустава при необратимых изменениях.
Важно правильно выбрать степень фиксации ортеза:
- Легкая – поддерживает коленный сустав, сохраняет подвижность, применяется на 1 стадии;
- Средняя – ребра жесткости ограничивают двигательную активность колена, показаны на 1 – 2 стадии гонартроза;
- Сильная – почти полностью ограничивает двигательную активность, используется на 3 стадии и после операции.
Ортопед поможет больному правильно выбрать ортез с учетом размера и степени болезни.
Применение народных средств
В домашних условиях лечение гонартроза дополняется компрессами, растирками, ванночками, настойками, отварами и т. д. Эти средства проявляют рассасывающий, согревающий, противовоспалительный эффект.
Популярные народные рецепты при остеоартрозе колена:
- Разведите белую глину с водой, чтобы получилась кремообразная смесь. Нанесите ее на хлопковую салфетку, оберните колено, закрепите шерстяным шарфом или платком. Снимите через 2 – 3 часа, смойте остатки средства;
- Измельчите 100 г фикуса, положите в банку, залейте 25 мл водки, настаивайте 3 – 4 недели. Попарьте ногу в солевой ванне 15 минут, потом в сухое колено вотрите настойку, обмотайте теплой тканью. Проведите процедуру перед сном. Курс длится 10 – 12 дней;
- Измельчите блендером 3 лимона, 120 г чеснока, 250 г сельдерея, перемешайте, положите в банку объемом 3 л. Залейте кипятком, накройте, оставьте на 12 часов. Потом пейте по 70 мл двукратно за сутки.
Народные средства применяют только после одобрения врача. Они используются, как вспомогательное средство, так как помогают ослабить симптомы гонартроза, а не вылечить его.
Коррекция питания
Диета позволяет нормализовать вес, снизить нагрузку на коленный сустав, улучшить кровообращение, обменные процессы, трофику тканей, устранить симптомы болезни. Рекомендуется включить в рацион блюда, которые содержат натуральные хондропротекторы: холодец, желе, бульон на костях, уха и т. д.


Диетическое питание при развитии заболевания
Чтобы насыщать организм полезными веществами, нужно дополнить меню крупами, цельнозерновым хлебом, яйцами, овощами, фруктами, нежирными кисломолочными изделиями, постным мясом (курица, индейка, телятина), рыбой. Стоит отказаться от жирной, острой, соленой еды, копченых, консервированных изделий, продуктов, содержащих много химических компонентов. Газированные и алкогольные напитки тоже под запретом.
Хирургические методы
Операция при гонартрозе проводится, если консервативное лечение не было эффективным и болезнь продолжает прогрессировать, присутствует сильная боль или хрящевая и костная ткань сильно повреждена. Для лечения применяются такие методики:
- Пункция – из коленного сустава откачивается жидкость с помощью шприца. Тогда уменьшается давление на костное соединение, улучшается подвижность, купируется воспаление. После процедуры больной отправляется домой;
- Артроскопия – через небольшие проколы в коже сустав очищается от фрагментов разрушенного хряща с помощью артроскопа. Это малоинвазивное вмешательство, после которого пациент быстро восстанавливается;
- Остеотомия – это сложная операция, во время которой деформированные кости подпиливают, а потом фиксируют их в правильном положении аппаратом Иллазарова или металлическими пластинами. Реабилитация длится несколько месяцев;
- Эндопротезирование – это хирургический метод лечения, который предполагает замену поврежденного коленного сустава титановым протезом. Позволяет полностью восстановить функции больной ноги. Реабилитация занимает около года.
Чем раньше вы начнете лечение гонартроза, тем больших успехов добьетесь. На начальных этапах применяются консервативные методики, в запущенных случаях не обойтись без операции, которая не всегда позволяет достигнуть успеха. Комплексное лечение позволит достигнуть длительной ремиссии, избежать осложнений и хирургического вмешательства.
лечение, степени, симптомы и причины
Дегенеративно-дистрофическое заболевание, при котором поражаются суставные структуры коленок называется деформирующий гонартроз коленного сустава. Если болезнь диагностировать на начальной стадии, есть все шансы победить ее с помощью медикаментозной терапии. На поздних этапах недуг опасен, сустав полностью теряет свою функциональность и человек получает инвалидность. Поэтому не стоит игнорировать симптомы патологии и немедленно обращаться к врачу, так удастся избежать негативных последствий.

Согласно международной классификации болезней МКБ 10, патологии присвоен код М 17.9 «Гонартроз неуточненный».
Причины заболевания суставов
Левосторонний или правосторонний гонартроз колена зачастую развивается у пожилых людей, вследствие возрастных физиологических деформаций структур сочленения. Но проблема может возникнуть и в молодом возрасте. В этом случае причины возникновения могут быть такими:
- нарушение обмена веществ;
- генетическая предрасположенность;
- нарушение гормонального фона, например, когда наступает беременность или менопауза;
- тяжелые физические нагрузки на ноги;
- травмы, ушибы, переломы;
- образование злокачественной опухоли в коленном суставе.
Классификация болезни
 Наличие переизбытка массы тела создает нагрузку на суставы.
Наличие переизбытка массы тела создает нагрузку на суставы.Различают 2 разновидности патологии:
- Первичный гонартроз. Считается причиной проявления недуга у людей пожилого возраста. Прогрессирование связано с внутренними нарушениями:
- физиологические обменные изменения;
- лишний вес;
- гормональные нарушения.
- Вторичный. При такой форме деформация сустава происходит вследствие влияния на организм внешних факторов:
- тяжелые физические нагрузки;
- травмы;
- операции.
Заболевание коленного сустава может быть:
- односторонним, поражающим левое или правое колено;
- двусторонним, при котором обострение происходит одновременно в обоих сочленениях.
Различают и гонатроз:
- острый, когда симптомы ярко выражены;
- хронический, характеризуется вялотекущей симптоматикой с периодами рецидивов и ремиссий.
 Спровоцировать болезнь может механическое повреждение сустава.
Спровоцировать болезнь может механическое повреждение сустава.В отдельной категории находится посттравматический гонартроз, который возникает вследствие сильной травмы колена. Нередко этот вид патологии сопровождается воспалительным синовитом. Игнорировать симптомы нарушения опасно, потому что в запущенных случаях прогноз на успешное восстановление неутешительный.
Вернуться к оглавлениюСтепени и характерные симптомы
Гонартроз коленного сустава — прогрессирующий недуг, который развивается постепенно, и имеет 3 стадии:
- На 1 степени начальные признаки невыраженные. Болевой синдром умеренный и беспокоит периодически, лишь тогда, если человек долго ходил или занимался активным спортом. Но после отдыха симптомы перестают проявляться. На рентгеновских снимках заметно незначительное сужение суставной щели.
- При деформации сустава 2 степени из-за усиления болей человеку становится тяжело ходить, а симптомы не проходят даже после продолжительного отдыха. Появляется отек, во время движения суставом слышится хруст. Мениски сдавливаются и деформируются, колено перестает полноценно сгибаться и разгибаться. На снимке видны разрастания остеофитов в полости суставной щели.
- На 3 степени боль в колене становится невыносимая. Отек при гонартрозе становится таким большим, что больному трудно двигать конечностью. Человек не может нормально ходить, нарушается походка, ноги искривляются, приобретая Х-образный вальгусный или О-образный варусный тип деформации. На этой стадии может присоединиться воспалительное осложнение синовит.
Вернуться к оглавлениюНа начальной стадии артроз коленного сустава удастся вылечить медикаментозными средствами. На 2—3 степени помочь пациенту уже сложнее. В тяжелых случаях врач посоветует делать операцию по замете сустава на искусственный протез. Поэтому важна своевременная диагностика и лечение.
Диагностика
 Аппаратные исследования установят стадию повреждения мягких и костных тканей.
Аппаратные исследования установят стадию повреждения мягких и костных тканей.Чтобы врач смог назначить эффективное лечение, важно установить точный диагноз и выяснить, на какой стадии прогрессирует патология. После первичного осмотра и пальпации, больному необходимо сдать анализы крови, при которых определяется ревматоидный фактор, затем пройти ряд инструментальных диагностических мероприятий:
- Рентгенография. На рентгене врач увидит наличие остеофитов, которые травмируют мягкие структуры сустава. Также рентгенологически удастся определить сужение суставной щели и разрушение костных тканей сочленения.
- МРТ. Покажет степень повреждения мягких тканей, хрящей и связок сочленения.
- Артроскопия. Хирургическая диагностика, при которой с помощью эндоскопа колено исследуется изнутри. Эта процедура назначается в случае, когда рентгенологические снимки и другие исследования не дают возможности установить точный диагноз.
Какое при гонартрозе назначается лечение?
Препараты
 Препарат снимет боль и воспалительный процесс.
Препарат снимет боль и воспалительный процесс.На начальных этапах прогрессирования лечить проблему можно в домашних условиях под наблюдением врача. В запущенных случаях, когда диагностирован правосторонний или левосторонний гонартроз 2 степени, перетекающий в 3 стадию, пациент должен остаться в больнице, где за успешностью терапии будет следить врач. До момента, пока состояние полностью не нормализуется, больному выдается больничный.
Лечение основывается на применении групп препаратов, что представлены в таблице:
| Группа | Влияние | Лекарства |
| Нестероидные противовоспалительные | Уменьшают воспаление | «Нимесил» |
| Снижают боли при гонартрозе | «Диклофенак» | |
| «Дротаверин» | ||
| «Тизалуд» | ||
| Хондропротекторы | Восстанавливают разрушенные хрящевые ткани | «Хондроитин» |
| Предотвращают новые повреждения | «Артра» | |
| «Дона» | ||
| «Терафлекс» | ||
| «Хондроксид» | ||
| Миорелаксаны | Снимают мышечные спазмы | «Баклофен» |
| Способствуют уменьшению отека и бои | «Мидокалм» | |
| «Сирдалуд» | ||
| «Структум» | ||
| Сосудорасширяющие | Помогают нормализовать кровоснабжение пораженного участка | «Аскорутин» |
| «Трентал» | ||
| Антиферментные | Тормозят продуцирование ферментов, которые активируют дегенеративные процессы | «Гордокс» |
| «Контрикал» | ||
| Средства, влияющие на структуру костней | Минерализуют костные ткани, укрепляя их | «Остеогенон» |
| Препараты для наружного применения в виде гелей и мазей | Снимают воспаление и отек | «Артропант» |
| Уменьшают болевой синдром | «Вольтарен» | |
| «Фастум гель» | ||
| Витамины | Насыщают организм необходимыми веществами | «Ревмалгон» |
| «Глюкозаним» | ||
| Рыбий жир |
Физиотерапия
 Во время процедуры клетки питаются полезными веществами.
Во время процедуры клетки питаются полезными веществами.Кроме медикаментозных средств, гонартроз лечится с помощью вспомогательных методов. При таком диагнозе назначают следующие процедуры:
- электрофорез;
- фонофорез;
- лазерное прогревание;
- аппликации парафина и озокерита;
- грязетерапия;
- магнитотерапия;
- гирудотерапия, при которой используются пиявки.
Лечебные упражнения
Комплекс тренировок обязательно согласуется с физиотерапевтом. Сначала зарядка выполняется лежа, когда состояние улучшится, нагрузку можно увеличить. В тренировочный комплекс рекомендуется включить такие упражнения:
- Лежа сначала делать вращательные движения голеностопного сустава, затем коленного, после приподнять конечность и вращать ее в тазобедренном сочленении.
- Лечь на бок, поочередно делать махи левой ногой, затем перевернуться и то же самое повторить другой.
- В положении сидя наклониться, чтобы колени касались плечевого сустава, руками постараться дотянуться к пальцам ног.
Народная медицина
 Спиртовые настойки улучшают циркуляцию крови.
Спиртовые настойки улучшают циркуляцию крови.На 1—2 степени бороться с гонартрозом можно с помощью средств нетрадиционной медицины. Вот несколько эффективных рецептов:
- Разогревающая настойка из одуванчика. Собрать пол литровую банку цветков растения, залить все 500 мл водки. Поставить настаиваться в темное место на 25—30 дней. Когда средство станет готовым, процедить его и втирать в больные коленки утром и вечером.
- Компресс из капустного листка. Отделить от головки целый лист, срезать с него грубые волокна и слегка помять, чтобы выступил сок. Соединить 1 ст. л. меда и чайную ложечку горчицы, смазать этим листок, приложить к больному месту, зафиксировав пищевой пленкой и укутав сверху шерстяным шарфом.
Вернуться к оглавлениюКогда признаки патологии станут менее выраженными, поможет улучшить состояние русская баня и легкий, похлопывающий массаж березовым веником.
Когда нужна операция?
 Операцию проводят при полном разрушении сустава.
Операцию проводят при полном разрушении сустава.Если консервативные методы оказались бессильными, врач примет решение о проведении хирургической операции. Существуют такие виды:
- Артроскопия. Малоинвазивная процедура, все манипуляции выполняются через проколы, в которые вводится оптическая трубка и хирургические инструменты. Врач удаляет пораженные ткани, не затрагивая здоровые структуры.
- Артродез. Травматический вид операции, при котором удаляются сустав и околосуставные пораженные участки.
- Остеотомия. Во время процедуры врач подпиливает кости и фиксирует их с помощью скоб под новым углом, благодаря чему нагрузка на сустав стабилизируется.
- Протезирование. Необходимо в ситуациях, когда сочленение полностью деформировано и не подлежит восстановлению. Во время эндопротезирования врач удаляет родной сустав и на его место устанавливает искусственный.
Ортопедия
 Отрез на колено поможет равномерно распределить нагрузку на сустав.
Отрез на колено поможет равномерно распределить нагрузку на сустав.Чтобы в период реабилитации снизить нагрузку на больное колено, врач посоветует использовать:
- ортопедические обувь и стельки;
- жесткие ортезы-наколенники, которые не дадут суставу совершать лишние движения;
- ходунки или трость.
Важно строго соблюдать все рекомендации врача и не спешить увеличивать нагрузку на конечность. Половина успеха в период восстановления зависит от самого больного и того, как ответственно он относится к своему здоровью. А это значит, что любые нарушения предписаний врача чреваты опасными осложнениями, среди которых одним из самых тяжелых является системный остеопороз.
Вернуться к оглавлениюПитание при гонартрозе
 Коррекция питания – неотъемлемая часть лечения.
Коррекция питания – неотъемлемая часть лечения.При таком заболевании важно строго следить за своим весом, поэтому без лечебной диеты здесь не обойтись. Если удастся нормализовать массу, нагрузка на сочленение уменьшится, и оно начнет быстрее восстанавливаться. Меню больного должно включать:
- овощи и фрукты;
- нежирное мясо и рыбу;
- творог, кефир, молоко средней жирности;
- каши;
- яйца;
- цельнозерновой хлеб;
- фруктовое желе;
- холодец и мясокостный бульон;
- орехи, семечки.
Профилактика
Чтобы с таким диагнозом жить полноценной жизнью, в первую очередь важно следить за своим здоровьем, прислушиваться к самочувствию и при нехарактерных признаках своевременно обращаться к врачу. Также необходимо регулярно тренировать мышцы конечностей, не переставать делать упражнения, даже если заболевание удалось вылечить. Активный образ жизни, правильное питание, отказ от вредных привычек и соблюдение всех рекомендаций врача позволят сохранить здоровье коленных суставов и уменьшить риск повторного развития гонартроза. В целях профилактики противопоказано заниматься самолечением и на свое усмотрение принимать препараты. Это только усугубит ситуацию.
ВАЖНО ЗНАТЬ! Даже ‘запущенные’ суставы можно вылечить дома, без операций и больниц. Просто прочитайте что говорит Валентин Дикуль читать рекомендацию…
Судя по тому, что вы сейчас читаете эти строки – победа в борьбе с воспалением хрящевой ткани пока не на вашей стороне…
И вы уже думали о стационарном лечении? Оно и понятно, ведь боли в суставах – очень опасный симтом, который при несвоевременном лечении может закончиться ограниченной подвижностью. Подозрительный хруст, скованность после ночного отдыха, кожа вокруг проблемного места натянута, отеки на больном месте… Все эти симптомы знакомы вам не понаслышке.
Но возможно правильнее лечить не следствие, а причину? Рекомендуем прочитать статью о современных методах лечения суставов… Читать статью >>
Что такое гонартроз коленного сустава, симптомы и степени, упражнения
Гонартроз – это деформирующий артроз коленного сустава, дегенеративно-дистрофическая болезнь, при которой поражается и постепенно разрушается гиалиновый хрящ, покрывающий суставные поверхности большеберцовой и бедренной костей. На поздних стадиях патологии, когда хрящевая ткань полностью разрушена, начинает страдать и костная ткань, заболевание приобретает характер остеоартроза. Кость уплотняется, в ней образуются кистозные полости, по краям сочленения разрастаются остеофиты, что и становится причиной утери функции сустава и инвалидности.
Гонартроз находится на первом месте по распространенности среди всех артрозов. Заболевают преимущественно люди среднего и пожилого возраста, чаще женщины. Но гонартроз коленного сустава может встречаться и у молодых людей. В таких случаях он часто является вторичным процессом и развивается после перенесенной травмы коленного сустава (посттравматический гонартроз).
Гонартроз развивается постепенно на протяжении многих лет. Основные признаки болезни: боль в коленях, органичение их подвижности и периодическое развитие синовита (накопление жидкости внутри сочленения). Сначала симптомы артроза практически незаметны, но по мере разрушения сустава она становятся интенсивнее и негативно влияют на качество жизни человека.
Так выглядит коленный сустав, пораженный артрозом
Причины и виды гонартроза коленного сустава
Как правило, выделить одну причину, которая привела к развитию гонартроза, невозможно. В большинстве случает имеется 2-3 и более факторов риска развития болезни.
Основные группы причин:
- Повышенная нагрузка на компоненты сустава. Такая ситуация наблюдается у спортсменов, у людей, занимающихся тяжелым физическим трудом, а также у пациентов, страдающих ожирением.
- Травмы колен, врожденные или приобретенные деформации опорно-двигательного аппарата. В таких ситуациях нагрузка на сустав распределяется неравномерно и некоторые участки хряща находятся под увеличенным давлением, что и вызывает их разрушение. Примером таких деформаций может быть плоскостопие, кифоз, сколиоз, неправильное сращение костей после переломов и пр.
- Нарушение метаболизма хрящевой ткани и ее способности к самообновлению. К такой ситуации приводит дефицит веществ в организме, необходимых для регенерации гиалинового хряща, обменные и эндокринные нарушения, снижение микроциркуляции в тканях сочленения.
- Нарушение секреции синовиальной жидкости в коленном суставе. Как известно, синовиальная жидкость, которая вырабатывается синовиальной оболочкой сустава, обеспечивает плавные движения, снижает силу трения, а также питает хрящ, который не имеет своих собственных сосудов. Если по какой-то причине синовии становится меньше, то в хряще развиваются дегенеративные изменения, он растрескивается и разрушается.
Существует еще немало факторов риска развития гонартроза. Их определение очень важно не только для лечения, но и для профилактики. Избавившись от такого негативного влияния, можно полностью прекратить развитие артроза и сберечь полноценную функцию нижней конечности.
В зависимости от причин возникновения, выделяют 2 вида гонартроза:
- Первичный – диагностируют тогда, когда истинная причина остается неизвестной. В группе риска находятся женщины, люди пожилого возраста, пациенты с ожирением, с обменными и эндокринными заболеваниями.
- Вторичный – устанавливают тогда, когда имеется четкая связь между артрозом и его причинным фактором. Например, после травмы сустава или оперативного вмешательства.
Как правило, первичный гонартроз всегда двухсторонний, а вторичный поражает только одно колено.
Согласно МКБ-10 (международная классификация болезней 10 пересмотра), гонартроз имеет шифр М17.

Усиленные нагрузки коленных суставов могут стать причиной развития гонартроза
Степени деформирующего гонартроза
Гонартроз – это хроническое и медленно прогрессирующее заболевание. Симптомы, прогноз и тактика лечения зависят от степени патологических изменений в суставе. Выделяют три клинические стадии болезни:
- Артроз 1 степени характеризируется появлением боли или чувства дискомфорта после усиленной нагрузки на суставы, в конце рабочего дня. После отдыха все признаки исчезают самостоятельно. Амплитуда движений не нарушена, деформаций сустава не наблюдается.
- Гонартроз 2 степени. На этой стадии патология диагностируется у большинства людей, так как постоянно дает о себе знать. Пациенты жалуются на боль в суставе даже после незначительных нагрузок. Отдых не дает желаемого облегчения, и приходится принимать различные обезболивающие средства. Появляется ограничение амплитуды движений в колене, начинается атрофия мышц, можно заметить начальную стадию деформации конечности.
- Артроз колена 3 стадии. Боль беспокоит человека круглосуточно, для ее возникновения не нужно даже нагружать сустав. Обезболивающие средства уже не помогают. Частично или полностью утрачивается подвижность колена, развиваются его деформации, что часто ставится причиной инвалидности. Лечение в таком случае только хирургическое.
4 степени артроза не бывает, но есть четвертая рентгенологическая степень патологических изменений в сочленении, которая совпадает с третьей, клинической, стадией.
Симптомы заболевания
На начальной стадии болезни поставить диагноз сложно, так как пациенты не относятся серьезно к признакам и воспринимают их как обычную усталость. Большинство людей даже не могут сказать, что их беспокоит боль, скорее всего, неприятные ощущения в коленях после работы или чрезмерной нагрузки суставов, которые полностью и быстро исчезают после отдыха.
Характерным признаком является боль при спуске или подъеме по ступенькам, а также стартовая боль (возникает при первых шагах после отдыха, затем исчезает). Внешне нет никаких изменений. Время от времени пациенты могут отмечать некоторую отечность (реактивный синовит). Также большая часть людей жалуется на крепитацию в колене (потрескивающие звуки при активных и пассивных движениях).
Боль в коленном суставе – первый и основной признак артроза
По мере прогрессирования артроза боль становится интенсивнее, появляется чаще после незначительных нагрузок. Самостоятельно практически не проходит, что часто не дает человеку уснуть. Приходится принимать анальгетики. Синовиты появляются чаще, имеют более упорное течение. Также развивается грубый хруст при движениях. Амплитуда движений снижается. Пациенту становится тяжело выполнять привычные вещи, например, встать с колен. Коленный сустав начинает деформироваться, становится шире, искривляется голень (начало формирования О- или Х-образной деформации ног).
На последней стадии боль интенсивная и постоянная, не снимается даже медикаментами. Значительно затруднены движения в колене, особенно сгибание. Нога находится в вынужденном положении. Колено увеличено в объеме. Может присутствовать варусная или вальгусная деформация ног.
Из-за описанных изменений нарушается походка и функция опоры конечности. Это приводит к тому, что человек передвигается только при помощи дополнительной опоры (костыли, трость) или вовсе не способен ходить.
Диагностика
На 2-й и 3-й стадии установить диагноз несложно. Сделать это можно и на первой, но только, если заподозрить болезнь. Диагностическая программа включает:
- осмотр врачом ортопедом или ревматологом;
- выяснение жалоб и определение факторов риска;
- объективное исследование коленных суставов, определение амплитуды их движений;
- рентгенологическое обследование;
- УЗИ сустава;
- в тяжелых для диагностики случаях прибегают к МРТ или КТ;
- стандартные лабораторные анализы крови и мочи.
Рентгенография – это ценный и информативный метод диагностики гонартроза
Консервативное лечение
Терапия артроза колен состоит из нескольких методик, причем по отдельности они являются малоэффективными, но, если использовать целый лечебный комплекс, то уже совсем скоро вы начнете двигаться без боли.
Основные задачи лечения гонартроза:
- избавить человека от боли;
- наладить питание хрящевой ткани и ускорить ее восстановление;
- улучшить микроциркуляцию;
- уменьшить нагрузку и давление на больные гиалиновые хрящи суставов;
- выработать хороший мышечный корсет коленного сустава для защиты и поддержки;
- увеличить подвижность сочленения;
- предупредить деформации и анкилозы.
Сделать это возможно с помощью описанных ниже методов.
Медикаментозное лечение
Не является основным, но позволяет быстро устранить боль и признаки воспаления. Чаще всего назначают лекарства из группы НПВС (диклофенак, мелоксикам, ибупрофен, кетопрофен, целекоксиб, ацеклофенак и др.). Эти лекарства применяют как для системной терапии (таблетки, уколы), так и для местного лечения (мази, гели, кремы, пластыри). Они быстро и эффективно избавляют от болевых ощущений, но их запрещено принимать длительными курсами, так как могут возникнуть тяжелые побочные реакции.
На втором месте находятся хондропротекторы. Эти медикаменты в своем составе имеют хондроитин и глюкозамин (основные структурные элементы хрящей). Таким образом, считается, что хондропротекторы при длительном приеме способны останавливать прогрессирование заболевания и способствуют восстановлению уже разрушенных хрящей. Среди самых популярных препаратов стоит отметить: Артра, Дона, Структум, Терафлекс, Хондролон, Алфлутоп. Лечение стоит начинать с месячного курса внутримышечных или внутрисуставных инъекций, а далее переходить на 3-4 месяца поддерживающей терапии таблетками. Только в таком случае можно добиться положительного результата.
Дона – современный и эффективный хондропротектор
Популярной методикой лечения гонартроза являются и внутрисуставные уколы. Внутрь колена могут вводить хондропротекторы, а также глюкокортикоидные противовоспалительные препараты длительного действия (Дипроспан, Кеналог). Боль проходит даже после 1 укола, эффект может длиться на протяжении нескольких месяцев.
Также сегодня популярно введение так называемых жидких трансплантатов синовиальной жидкости (Ферматрон, Гиастат, Синвиск, Остенил). Это препараты на основе гиалуроновой кислоты, которые восполняют дефицит синовии в суставе и способствуют возобновлению хрящей.
ЛФК
Лечебные упражнения – это важнейший элемент терапии артроза. Без регулярных специальных физических упражнений практически невозможно добиться улучшения состояния. Комплекс ЛФК подбирается индивидуально, в зависимости от стадии артроза, возраста человека, его физической тренированности, наличия сопутствующих заболеваний.
Простой и эффективный комплекс ЛФК при артрозе коленных суставов:
Другие методики
Среди других методов консервативной терапии стоит назвать:
- Массаж и физиотерапию. Применяются в период ремиссии, когда острая боль отсутствует. Позволяют улучшить кровообращение в тканях сочленения, что способствует регенерации поврежденных структур.
- Ортопедические приспособления. Для защиты сустава и профилактики прогрессирования артроза можно применять специальные наколенники при физической работе или занятиях спортом. Они отлично поддерживают сочленение и защищают его от повреждения. На последней стадии гонартроза можно использовать трость для облегчения передвижения и уменьшения боли.
- Лечение народными средствами. Народные методы терапии очень популярны среди населения. Существует не один десяток рецептов, которые помогут уменьшить боль, улучшить подвижность коленных суставов. Но нельзя забывать, что такое лечение должно применяться только в качестве дополнительного, а не заменять все остальные методы. Также перед применением того или иного рецепта необходима консультация врача по поводу возможных противопоказаний.
Хирургическое лечение
Операция при гонартрозе назначается в следующих случаях:
- неэффективность консервативной терапии;
- постоянная боль, которую не удается ликвидировать другими способами;
- деформация или анкилоз сустава;
- потеря функции ноги;
- желание пациента.
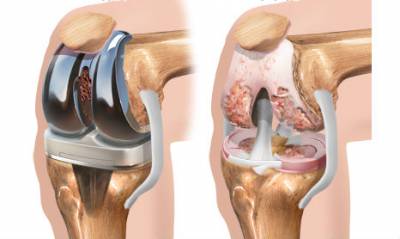
До и после эндопротезирования коленного сустава
Существует 2 группы операций, которые выполняют при гонартрозе:
- органосохраняющие,
- эндопротезирование коленного сустава.
Все современные органосохраняющие операции выполняют путем артроскопии. Существует несколько вариантов оперативного вмешательства: артродез, артроскопический дебридмент, околосуставная остеотомия. Необходимую процедуру выбирает хирург в зависимости от индивидуальных особенностей пациента.
Эндопротезирование – это самый эффективный и распространенный вид операции при гонартрозе. Замена разрушенного сустава на искусственный эндопротез (в некоторых случаях и двустороннее протезирование) позволяет сохранить подвижность ноги и вести полноценную жизнь без боли. Важно знать и то, что успех наполовину зависит не только от операции, но и от правильности реабилитационного периода. Порой только такие кардинальные меры могут помочь человеку вновь двигаться без боли.
Гонартроз |
Содержание (скрыть/показать)
Артроз коленного сустава
Гонартроз, он же артроз коленного сустава, считается на сегодняшний день одним из наиболее часто встречающихся видов этого заболевания. По статистике, от него страдают почти 20 % населения нашей планеты, то есть, почти каждый пятый житель Земли.
Чаще всего гонартроз выявляют у людей после 40 лет. Заболеванию подвержены как мужчины, так и женщины, но среди женщин артроз коленного сустава встречается в два раза чаще.
Коленный сустав является одним из самых крупных суставов в нашем организме и характеризуется весьма высоким уровнем подвижности – он не только обеспечивает движение ноги, но и помогает удерживать вес нашего тела. Коленный сустав соединяет бедренную, большую берцовую и малую берцовую кости и поддерживается различными группами связок и сухожилий.
Формирующие коленный сустав кости «соединяются» особыми хрящевыми прокладками (менисками), которые выполняют важную роль – амортизируют статические и динамические нагрузки и стабилизируют коленный сустав, предотвращая избыточные движения.
Суставные поверхности костей покрыты гиалиновым хрящом, функция которого направлена на уменьшение трения, возникающего во время любой двигательной активности. Здоровый хрящ очень плотный и гладкий, что и позволяет концам костей легко и бесшумно скользить относительно друг друга.
При гонартрозе происходит нарушение кровообращения в мелких костных сосудах и начинается дегенеративно-дистрофический процесс в хрящевом покрытии сустава и окружающих сустав тканях. Под влиянием возрастных факторов или других негативных причин, хрящ теряет свою плотность и упругость, покрывается различными дефектами – впадинами, трещинами, узорами.
Сперва деформирующий артроз коленного сустава развивается только на молекулярном уровне. Уже потом заметные изменения появляются в гиалиновом хряще: он мутнеет, расслаивается и трескается. Следствием этого патологического процесса является полное или частичное исчезновение хряща и обнажение лежащей под ним кости. Двигательная активность становится затруднительной, так как любая нагрузка на коленный сустав вызывает болезненные ощущения.
При дальнейшем развитии заболевания начинается воспаление синовиальной оболочки коленного сустава, снижается функциональность синовиальной жидкости, происходит утолщение суставной капсулы. На поверхностях лишенных хрящевой прокладки костей начинают появляться остеофиты (костные шипы), которые, цепляясь друг за друга, еще больше затрудняют процесс движения.
Повреждение сустава не ограничивается только костным и хрящевым компонентами – в капсульно-связочном аппарате тоже начинается паталогический процесс. Чем дальше развивается заболевание, тем больше атрофируются расположенные вокруг сустава мышцы. Все это приводит к возникновению контрактуры коленного сустава, при которой двигательная активность становится практически невозможной. В сложных случаях артроза из-за такой обездвиженности есть риск полного сращения костей.
Причины
Одной из главных причин развития заболевания является естественный процесс старения организма, поэтому основной группой людей, страдающих от этого заболевания, являются пожилые люди.
Но кроме этого, существуют дополнительные негативные факторы, влияющие на развитие артроза коленного сустава. В первую очередь, это заболевания, ставшие причиной разрушения хряща (хондроматоз, артрит) и травмы любого генеза (повреждение мениска, разрыв связок, перелом бедра или большеберцовой кости), которые вызывают посттравматический артроз коленного сустава.
Заболевание также может быть обусловлено генетической предрасположенностью, повышенной массой тела или длительным приемом определенной группы препаратов.
Симптомы
Гонартроз коленного сустава имеет следующие симптомы: ощущение скованности и стянутости в суставе, боль в колене после продолжительной ходьбы. С развитием болезни боли становятся все более сильными, движения коленного сустава сопровождаются хрустом.
Без своевременного и адекватного лечения постепенно формируется искривление ног (О-образное или Х-образное). Это связано с тем, что происходит разрушение мыщелков (костных выступов, служащих для прикрепления мышц) и суставы начинают проседать.
Следствием этого становится изменение оси голени, что и приводит к хромоте. Двигательная функция сустава серьезно ограничивается и возникает атрофия мышечного аппарат. При гонартрозе в запущенной стадии развития становится трудно самостоятельно двигаться. Развивается деформация и контрактура коленного сустава – невозможность его сгибания и разгибания.
При первых же симптомах деформирующего артроза больному следует немедленно обратиться в больницу. Если врач действительно обнаружит у него артроз коленного сустава, лечение должно начаться немедленно. На начальных стадиях развитие болезни приостановить всегда бывает проще.
Стадии гонартроза
Всего в развитии гонартроза выделяют три стадии развития.
Артроз коленного сустава 1 степени
Это начальная стадия заболевания, при которой, как правило, возникают первичные симптомы – дискомфорт, небольшие болезненные ощущения, появляющиеся после длительного нахождения на ногах или физической нагрузки. В некоторых случаях может быть заметна небольшая опухоль в области коленных суставов, которая исчезает после отдыха.
Артроз коленного сустава 2 степени
Болезненные проявления на этой стадии становятся более яркими и продолжительными, в суставе при движении слышно «хруст», «скрип». Как правило, на второй стадии заболевания возникает «стартовая боль», которая появляется после длительного нахождения в покое и исчезает через некоторое время. Также присутствует незначительное ограничение в движении – скованность в коленном суставе.
Кроме того, сам сустав начинает увеличиваться в объеме. Если не начать на этом этапе немедленное лечение гонартроза, деформация сустава будет прогрессировать. Походка изменится, потребуется дополнительная опора – костыли или трость.
Артроз коленного сустава 3 степени
На третьей стадии развития заболевания болезненные ощущения присутствуют не только при движении, но и в нахождении в состоянии покоя. Ярко выражена контрактура коленного сустава, нарушается походка, возникает Х-образное или О-образное искривление ног, сустав приобретает деформированную форму.
Первичный и вторичный гонартроз
Первичный гонартроз может наступить у вполне здоровых людей. В группе риска, как правило, пожилые люди (особенно женщины), а также те, кто страдает ожирением, так как в этом случае возникает серьезная нагрузка на коленные суставы. Также первичный гонартроз возникает при генетической предрасположенности (к нарушению обмена веществ или нарушению кровообращения) и из-за неадекватных физических нагрузок.
Вторичный гонартроз коленного сустава может возникнуть вследствие перенесенной травмы либо заболевания коленного сустава (артрит, хондроматоз). При наличии любого из заболеваний, могущих повлиять на разрушение хряща, необходимо обязательно заниматься его лечением, так как это позволит не допустить возникновение и развитие гонартроза.
Чаще всего патология развивается после 40 лет, однако не застрахованы от нее и молодые люди. Не редкость двухсторонний гонартроз, когда поражаются сразу оба колена. В случае проведения своевременного лечения всегда есть возможность приостановить и первичный, и вторичный и посттравматический артроз коленного сустава.
Диагностика
Прежде чем приступать к лечению деформирующего артроз, врачи определяют степень его развития.
Диагностические обследования, кроме визуального осмотра и сбора анамнеза, включают в себя обязательное проведение рентгенографии или магнитно-резонансной томографии. Это позволит четко увидеть сужение суставной щели, изменение голени оси, наличие костных наростов (остеофитов).
Для исключения других заболеваний проводится дифференциальная диагностика и проводятся дополнительные клинические исследования – анализ крови и анализ на ревматоидный фактор.
Как лечить артроз коленного сустава?
Консервативное лечение
При ранних стадиях такого заболевания, как деформирующий артроз коленного сустава, лечение начинают с консервативных методов.
Консервативное лечение деформирующего артроза коленного сустава в первую очередь включает в себя прием медикаментов различных групп – обезболивающие и противовоспалительные (негормональные) препараты, а также препараты, направленные на улучшение питания хрящевой ткани и укрепляющие ткань костную.
Кроме этого, большую роль в лечении играют различные физиотерапевтические процедуры – электрофорез, фонофорез с гидрокортизоном, ультрафиолетовое облучение, лазеро- и магнитотерапия.
Применение полного комплекса этих процедур позволит нормализовать обменные процессы в суставе и улучшить питание хряща, что поможет уменьшить болезненные ощущения, улучшить двигательную функцию сустава, предотвратить развитие контрактуры коленного сустава и замедлить дальнейшее развитие заболевания.
Важной частью консервативной терапии является проведение курса массажа и лечебная физкультура, которые призваны укрепить мышцы колена и восстановить нормальное кровообращение в области сустава.
К сожалению, консервативное лечение гонартроза коленного сустава может быть эффективно только на самых ранних стадиях развития заболевания и в большей степени играет роль профилактического лечения.
Хирургическое лечение
Если налицо запущенный гонартроз коленного сустава, лечение осуществляется уже хирургическим методом.
Основные операции, проводимые для избавления от проблемы артроза – это артродез, корригирующие остеотомии и артропластика.
Артродез показан пациентам, которым противопоказано проведение других видов хирургического вмешательства и его главной целью является восстановление опороспособности конечности и уменьшение болезненных проявлений. Во время операции происходит фиксация костей с помощью особых приспособлений (винтов, пластин, трасплантантов). После такого скрепления кости срастаются, опороспособность ноги восстанавливается и это, несмотря на то, что двигательные ограничения сохраняются, позволяет решить проблему боли при деформирующем артрозе коленного сустава.
Остеотомия – эффективный метод лечения гонартроза, позволяющий не только вернуть утраченные двигательные функции, но и замедлить паталогический процесс, развивающийся в суставе. Суть операции заключается в проведении рассечения кости (или искусственного перелома) и последующей фиксацией в функционально правильном положении. Это хирургическое вмешательство имеет своей целью равномерное и более правильное распределение нагрузки на сустав и, как следствие, нормализацию внутрикостного давления, что приведет к снижению, а, в некоторых случаях, и полному исчезновению болезненных ощущений.
Поддерживающая консервативная терапия, проводимая после операции, позволит ускорить сращение костей, восстановить работу мышечно-связочного аппарата и окончательно избавиться от проблемы артроза.
Остеотомия разделяется на закрытую и открытую. Как правило, более правильной является закрытая остеотомия, которая проводится через маленькие разрезы – это снижает травматичность операции и позволяет быстрее восстановиться. Кроме того, после такого вмешательства не остается уродливых шрамов.
На ранних стадиях артроза, когда сустав еще не полностью разрушен, эффект от проведенной остеотомии может сохраниться на долгое время.
Артропластика позволяет полностью решить проблему утраченных или ограниченных двигательных функций коленного сустава. Во время операции происходит моделирование новых суставных поверхностей и размещение между ними специальной прокладки, которая будет заменять пораженный сустав. Эта прокладка может быть изготовлена из искусственных материалов или из собственных тканей пациента.
Если у вас деформирующий артроз сустава колена в запущенной стадии развития, помочь сможет только тотальная артропластика или эндопротезирование.
Эндопротезирование сегодня является самым эффективным методом хирургического лечения артроза, поскольку во время операции происходит полная замена больного сустава на искусственный. В некоторых случаях это единственная возможность избавить человека от боли и вернуть ему возможность ходить.
Специальные эндопротезы, используемые для замены пораженного сустава, изготавливают из прочных и самых современных материалов, которые способны служить в течение десятков лет. Кроме того, существуют особые конструкции и особые виды эндопротезов, которые устанавливают, например, при диспластическом коксартрозе тазобедренного сустава. А специальные импланты с короткими ножкам позволяют снизить риск повторной операции.
Сама операция осуществляется с использованием особых техник, при которых мышцы и ткани не разрезают, а «раздвигают». Если же состояние больного требует более серьезного вмешательства, мышцы, отсеченные во время операции, прикрепляются на прежнее место с высокой точностью. Такой подход не только уменьшает операционную травму, но и позволяет восстановиться после хирургического лечения в течение короткого времени. Щадящие техники не травмируют мышцы – мышечно-связочный аппарат впоследствии работает в полном объеме.
Сроки восстановления зависят как от объема операции, так и от возраста пациента и других факторов. Но, как правило, уже через неделю человек может ходить и даже самостоятельно подниматься по лестнице (конечно, при помощи костылей). После проведенного эндопротезирования коленного сустава, болей, связанных с гонартрозом, уже не будет.
Важный момент – после тотальной артропластики в обязательном порядке необходимо пройти полный реабилитационный курс, который направлен на восстановление работы мышц. Одной из признанных во всем мире методик по реабилитации после таких хирургических вмешательств, является миостимуляция мышц, которая позволит вернуть нормальную биомеханику походки и двигательные функции в полном объеме.
Бывает так, что кроме артроза у пациента диагностируются и другие поражения коленного сустава (например, менископатия). В таких случаях, чтобы убрать все причины боли и ограничения движения, операция по поводу основного заболевания совмещается с другими хирургическими вмешательствами.
Профилактика
Чтобы не допустить развитие артроза, важно придерживать простых правил, соблюдение которых не позволит заболеванию ухудшить качество вашей жизни.
Очень важны регулярные и умеренные физические нагрузки – они укрепляют мышцы и суставы, позволяют сохранить нормальную циркуляцию крови и поддерживают функции сустава в хорошем состоянии. И, конечно же, необходимо своевременно лечить любые заболевания и травмы.



