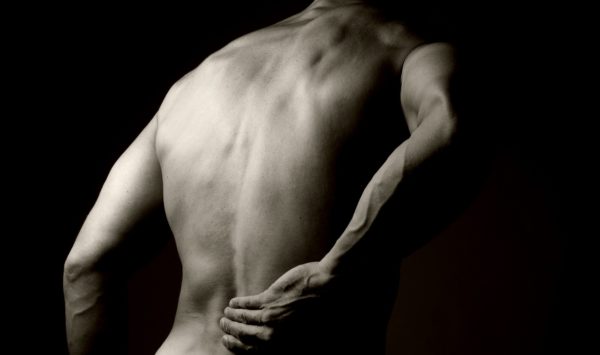
Что лечит остеопат у взрослых – Что такое остеопатия, как проходит сеанс и какие болезни лечит остеопат
Остеопатия что это такое простыми словами, врач остеопат что лечит
Остеопатия (от греч. osteon — кость, pathos — страдание) — простыми словами это альтернативная методика в мануальной терапии. Данное направление в медицине в качестве первопричины любого недуга рассматривает нарушение взаимодействия между частями тела и внутренними органами. Специалиста, работающего по данной методике, называют остеопатом.

Остеопатия что это такое что лечит
Остеопатия — это современный безлекарственный, нетравматический метод диагностики и лечения нарушений анатомического и физиологического взаимодействия отдельных органов и частей тела больного. Этот раздел медицины долгое время считался альтернативой классическим методам лечения заболеваний, но со временем занял достойное место среди инновационных методов лечения.
Остеопат это кто
Кто такой остеопат? Остеопат – это мастер пальпации, человек, различающий руками даже небольшие изменения в состоянии мышц, суставов, костей и способный провести успешное лечение, опираясь только на возможности своих рук.
Что делает остеопат? Остеопат – это высококвалифицированный врач, способный руками определить какие органы и костные структуры подверглись сбою, ограничены в движении и смещены относительно своего нормального положения, в чем причина мышечного спазма и болевого синдрома.
Чем занимается остеопат?
- лечением заболеваний, связанных с костями и суставами — артрит, артроз;
- нервными расстройствами — невроз, неврит;
- устранением болей любого происхождения — головные боли, дискомфорт в спине, шейном отделе и других отделах позвоночника, снятие стресса и напряжения;
- проведением комплекса восстановительных процедур после перенесенных травм и родов, нормализация гормонального фона, обмена веществ и сна.
Остеопатия шарлатанство или нет
В современном виде остеопатия, как разновидность мануальной терапии, зародилась во второй половине XIX века в США. Основателем остеопатии стал Эндрю Стилл, родившийся в 1828 году в семье врача. Серьёзного медицинского образования у него не было, тем не менее, в 1874 году Стилл основал собственную медицинскую школу остеопатии — специальности, им же самим и изобретённой. В рамках своих идей Стилл отрицал все методы официальной медицины.
Вот некоторые цитаты от Эндрю Стилла:
Все нервы должны быть освобождены на пути своего следования в теле от любого сдавления, которое может быть вызвано смещённой костью, напряжённой или увеличенной мышцей, нервом, веной или артерией.
Несмотря на отсутствие достоверных научных исследований, но благодаря грамотному маркетингу вера людей в остеопатию у нас достаточно высока. Современные остеопаты, стараясь быть ближе к официальной медицине, настолько изменили свою практику, что теперь их приравнивают к врачам.
Мануальный терапевт и остеопат в чем разница
Чем отличается остеопат от мануального терапевта? В отличие от мануальной терапии, остеопатия подразумевает лечение не отдельных очагов болезни, а всей целостности организма — в его неразрывном единстве структуры, биохимии и нейрофизиологии. Сходство с остеопатией лишь в термине мануальный, обозначающим использование врачом своих рук (от лат. manus — рука) в лечении пациента.
Если мануальная терапия – это система ручных воздействий для лечения заболеваний опорно–двигательного аппарата, то остеопатия – это целая философия, наука, искусство управлять человеческим здоровьем.
Нужно отметить, что некая связь между методиками существует, так как остеопатия опирается в своих знаниях на многолетние исследования и практики мануальных терапевтов.
Чтобы врач-остеопат владел в совершенстве своей профессией, он должен быть еще и отличным мануальным терапевтом.
Врач остеопат что лечит
Как лечит остеопат? Остеопат лечит организм в целом, а не просто разминает мышцы или «равняет спину». Он выполняет сразу несколько функций: диагноста, терапевта, невролога, мануального терапевта, ортопеда.
Перед остеопатом всегда стоит конкретная цель — определить, где произошел сбой и какой именно орган «виновен» в этом. Он определяет спазмы, выявляет, где ограничена подвижность, различает, где отек, а где — застой крови и действуя на определенный участок тела, получает результат на другом, отдаленном от причины.
У взрослых
Что лечит остеопат у взрослых? Список заболеваний, с которыми пациенты обращаются к специалисту-остеопату, достоточно широк и разнообразен:
- ЛОР-заболевания: синусит, хронический отит, гайморит, тонзиллит;
- болезни позвоночника: остеохондроз, межпозвонковая грыжа, сколиоз, спондилез, спондилоартроз;
- неврологические патологии: межреберная невралгия, патологическое внутричерепное давление, головные боли напряжения, мигрени;
- заболевания дыхательной системы: бронхиты, пневмония, бронхиальная астма;
- патологии органов ЖКТ: язва желудка, гастрит, болезни печени, желчного пузыря, поджелудочной железы;
- болезни мочеполовой системы: бесплодие, болезненность и нарушение менструального цикла у женщин, простатит и импотенция у мужчин;
- последствия травм и операций: спайки после операций, черепно-мозговые травмы, контрактуры и иные повреждения костно-мышечной системы.
У детей
Что лечит остеопат у детей? Специалист еще в младенческом возрасте может выявить и исправить то, что в старшем возрасте уже не поддается лечению и плохо влияет на общее развитие ребенка. Например, последствия стремительных родов или родовых травм.

- Остеопатия для детей необходима если у них:
- ДЦП;
- кривошея;
- гидроцефальный синдром;
- энцефалопатия;
- задержка развития;
- мозговая дисфункция;
- плоскостопие;
- частые простудные заболевания;
- болезни пищеварительных органов;
- и многое другое.
Остеопат для грудничка чем может помочь? По статистике около 80% грудных детей имеют мелкие родовые травмы, негативно сказывающиеся на на состоянии костной ткани, строении костей, сердечно-сосудистой системы, внутренних органов. Такие повреждения не видны глазу и могут быть пропущены врачами родильного отделения. Помочь новорожденному адаптироваться к окружающей среде способен остеопат путем мягкого воздействия на определенные зоны скелета.
Виды остеопатий
Остеопатия – целостная наука. Разделение на отдельные виды чисто условное — для удобства объяснения и для отражения исторического процесса развития остеопатии.
- Выделяют три основных направления остеопатии:
- Структуральная остеопатия работает с опорно-двигательным аппаратом — с костями, суставами, связками, сухожилиями, мышцами. При этом решает проблемы не только в перечисленных составляющих (например, в позвоночнике), но и через них с другими органами — к примеру патология стопы может вызывать дискинезию желчного пузыря. Может быть показана при различных нарушениях в опорно-двигательной системе, в том числе при заболеваниях позвоночника, например, при грыже межпозвонкового диска.
- Кранио-сакральная (от лат. сranium – череп, sacrum — крестец) остеопатия занимается устранением разнообразных патологий системы, которая включает в себя:
- кости черепа и их сочленения;
- головной мозг;
- спинной мозг;
- весь позвоночник, в том числе и копчик;
- а также систему спинномозгового и мозгового кровообращения.
Эффективна для лечения головных болей, нормализации сна, улучшения памяти и способности концентрироваться. Может применяться при восстановлении после травм головы.
- Висцеральная (от лат. viscera — внутренности) остеопатия решает проблемы внутренних органов, сосудов, нервов, лимфатической системы. С помощью подобной методики лечат:
- органы дыхательной системы;
- предынфарктные состояния, гипертонию;
- дисфункции ЖКТ, панкреатит, холецистит;
- гинекологические заболевания;
- простатиты и аденомы предстательной железы;
- энурезы.
Автор статьи: Сергей Владимирович, приверженец разумного биохакинга и противник современных диет и быстрого похудения. Я расскажу, как мужчине в возрасте 50+ оставаться модным, красивым и здоровым, как в свои пятьдесят чувствовать себя на 30. Подробнее об авторе.
health50.ru
кто это и какие болезни он лечит
Остеопатия представляет собой раздел альтернативной медицины, в которой в качестве фактора, вызывающего заболевания, рассматривается искажение структурно-анатомических связей между разными частями тела и органами. Данное явление принято обозначать как остеопатическую дисфункцию.
Специалисты, использующие в своей медицинской практике подобные методики, именуются остеопатами.
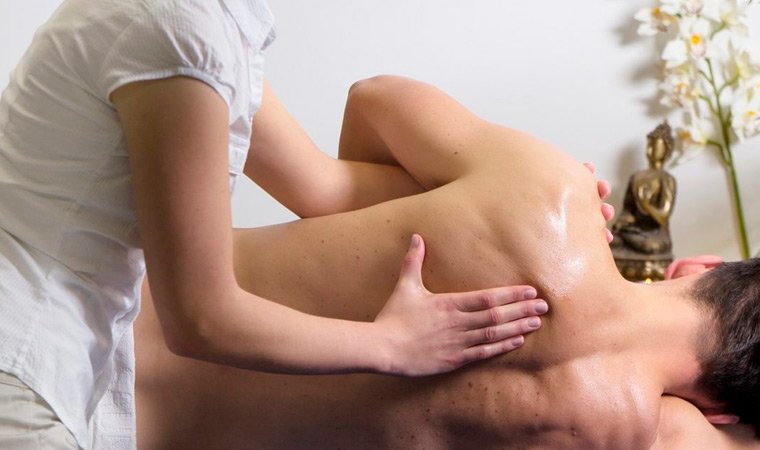
Это направление врачевания сформировалось более 130 лет назад в США, когда хирург Э.Т. Стилл основал остеопатическую школу и обозначил принципы остеопатии. В Россию оно пришло в 80-х годах прошлого века. Остеопатический метод лечения был официально признан после утверждения Министерством здравоохранения Российской Федерации 27 октября 2003 года.
к содержанию ^В чем суть остеопатии
На заре своего становления остеопатия противостояла традиционной медицине того времени, отрицая ее методы, в частности – применение лекарственных препаратов.
Сегодня сохраняется неоднозначное отношение к остеопатии, мнения по поводу эффективности применяемых методик расходятся.
Большая часть терапевтических инструментов, практикуемых остеопатами, основывается на понятии фасциального расслабления.
к содержанию ^Фасция
Эта ткань окружает мышцы, связки, суставы, связки, сосуды, органы человека в качестве своеобразного футляра. При этом все фасции организма сообщаются друг с другом, формируя таким образом единый комплекс.
В остеопатии фасция рассматривается как система, замыкающая в себе различные составляющие организма человека.
По мнению остеопатов, фасция имеет биоэнергетический потенциал, может сокращаться и расслабляться. При травмирующем воздействии внутри нее формируется участок напряжения, на него реагируют все окружающие органы и ткани. До определенного момента организм компенсирует такое состояние, но наступает время, когда защитные механизмы дают сбой, и человек заболевает.
к содержанию ^Направления остеопатии
- Структуральное, ведающее опорно-двигательными недугами. Сюда входит работа с мышцами, суставами и связками по восстановлению их функций.
- Висцеральное, направленное на избавление от патологий внутренних органов и нормализацию обменных процессов.
- Краниосакральное, регулирующее функциональность мозговой оболочки, соотношение костных систем человеческого черепа, таза и позвоночника.

Сегодня в остеопатии активно изучаются и внедряются новые разделы:
- Постурология, изучающая методики восстановления телесного равновесия.
- Телесно-эмоциональное направление, цель которого – избавление от психоэмоциональных напряжений, минимизация последствий разнообразных стрессов и травм путем удаления фиксаций на негативных фактах.
- Биодинамическое направление, включающее в себя восстановление клеточного потенциала.
Остеопат и мануальный терапевт: в чем отличие
Оба специалиста используют в лечении пациентов собственные руки, и данное совпадение зачастую дает основание считать, что это два разных наименования одной и той же медицинской специальности.
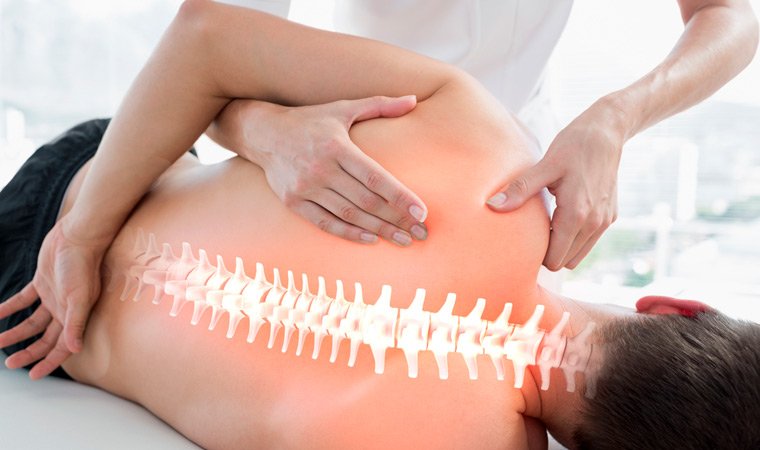
На самом деле этим фактом сходство между остеопатией и мануальной терапией исчерпывается. В первом случае акцент делается на лечение не локальных очагов недуга, а всего организма как единой системы, а в качестве терапевтических методов применяется мягкое воздействие на связки, мышцы, связки, фасциальные полости, а также релаксация. Мануальный терапевт применяет механическое действие на кости и суставы.
к содержанию ^Остеопатия не имеет возрастных ограничений к использованию, в то время как мануальная терапия не рекомендована для людей пожилого возраста и малышей.
Что лечит остеопат
Рассматриваемое направление медицины основывается на комплексном оздоровлении всего организма, поэтому остеопатические методы лечения имеют весьма широкое использование.

- Болевые ощущения в спине, связанные с остеохондрозом, протрузией и грыжей позвоночника, включая миофасциальные болевые синдромы позвоночного остеохондроза: боль в конечностях, затылочная головная боль и т.д.
- Неврозы, хроническая усталость, нарушения сна.
- Разнообразные головные боли, включая последствия травм черепа.
- Метеозависимость
- Хронические суставные недуги.
- Спортивные травмы.
- Гинекологические недуги: фибромиомы матки, нарушения менструального цикла, неблагоприятные проявления в менопаузе.
- Часто повторяющиеся простудные недуги, нарушения слуха и обоняния.
- Функциональные патологии органов системы пищеварения.
- Сексуальные дисфункции.
- Болезни дыхательной системы.
- Патологии мочевыводящей системы.
- Последствия разнообразных оперативных вмешательств.
- Нарушения артериального давления, вегетативно-сосудистая дистония.
- Проблемы в период беременности (при болевых ощущениях в спине, отеках конечностей, психоэмоциональных нарушениях, повышенном тонусе матки, в ходе предродовой подготовки).
Детская остеопатия
Специалисты в области остеопатии утверждают, что многие дети при рождении получают родовую травму (верхнего позвоночного отдела, черепа, крестца). Малыш, появившийся на свет в результате кесарева сечения, подвержен резкому перепаду внутричерепного давления сразу после извлечения из полости матки. Как в первом, так и во втором случае остеопаты предлагают свои методы для коррекции родовых нарушений у детей.
 к содержанию ^
к содержанию ^Когда следует обращаться к детскому остеопату
Врачи-остеопаты утверждают, что первый визит к специалисту в этой сфере должен произойти сразу после рождения, даже в случае отсутствия очевидных поводов для этого: случается, что в процессе родов малыш получает микротравмы, невидимые глазу.
По мнению специалистов в данной области медицины, помощь остеопата сразу после выписки из родильного отделения требуется, если имело место кесарево сечение или применение щипцов во время естественных родов.
Кроме того, поводом для обращения к остеопату могут стать следующие состояния.
- Младенец много плачет без видимой причины, с трудом засыпает, ему требуется постоянное укачивание, время от времени он судорожно вздрагивает, напрягается.
- У новорожденного наблюдается асимметрия лица или головы.
- Малыш с трудом глотает, плохо сосет грудь, часто и обильно срыгивает.
- Отмечаются проблемы в поведении малыша: чрезмерная возбудимость или, наоборот, вялость и сонливость.
- Ребенок более старшего возраста подвержен частым респираторным недугам, болеет подолгу, с рецидивами и осложнениями.
- Визуально отмечается нарушение осанки.
- Ребенок часто жалуется на головные боли, быстро утомляется, постоянно находится во взвинченном состоянии.
- Имели место травмы, в особенности удары головой.
Чем раньше будет начато остеопатическое лечение, тем больших результатов можно будет добиться.
к содержанию ^Что остеопат лечит у детей
- Последствия разнообразных родовых травм, включая состояния после кесарева сечения.
- Нарушения сна.
- Задержка развития.
- Выраженные отклонения в поведении, с трудом поддающиеся коррекции.
- Часто повторяющиеся болезни простудного характера.
- Аутизм.
- Заикание.
- Неврозоподобные состояния, энурезы.
- Трудности, связанные с обучением, ухудшение внимания и памяти.
- Нарушения осанки.

к содержанию ^Визиты к детскому остеопату не являются альтернативой консультированию у врача-педиатра. Остеопатическая терапия лишь дополняет педиатрическое наблюдение.
Противопоказания к применению остеопатии
В ряде ситуаций обращение к данному врачу не является целесообразным: больному требуется помощь других специалистов.
- Острые недуги головного и спинного мозга, включая нарушения мозгового и спинномозгового кровообращения, болезни воспалительного характера (менингиты).
- Злокачественные новообразования.
- Инфекционные процессы.
- Туберкулез в активной форме.
- Острый инфаркт и инсульт.
- Нарушения кровообращения, системные болезни крови, кровотечения.
- Острые расстройства психического характера.
Прием у остеопата
На первую консультацию к этому врачу следует взять данные проведенных ранее обследований: результаты УЗИ, лабораторных анализов, рентгеновские снимки, и т. д.
Прием у остеопата начинается с доверительного разговора. Специалист выясняет, что тревожит больного, когда это появилось и как себя проявляет, какое применялось лечение.
Далее происходит врачебный осмотр, одновременно являющийся основой диагностики. Он включает в себя разнообразные способы тестирования.
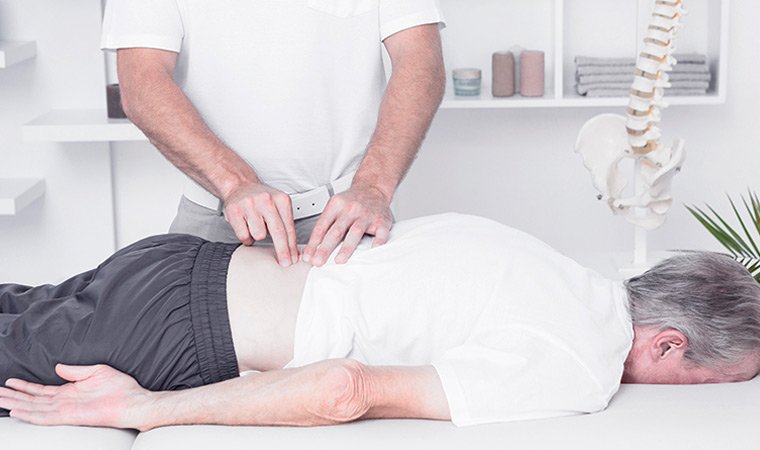
- Активные тесты. Под контролем врача больной совершает наклоны, сгибания, разгибания, скручивания.
- Пассивные тесты. Специалист производит движения в суставах пациента без его участия.
- Нагрузочные тесты осевого характера. Врач подконтрольно давит по центральной позвоночной оси, пометив руку на голову больного. Иногда этот тест проводится в положении лежа, с надавливанием на ноги.
- Тесты на растяжение – методики, позволяющие оценить, насколько эластичны мышцы, позвоночник, суставы, фасции, определяя таким образом область остеопатического повреждения.
- Тестирование фасциального натяжения. Врач методом наложения рук на тело пациента, контролируя силу нажатия, определяет наличие фасциального натяжения в сторону локализации патологии.
Данный вид диагностики определяется как один из самых точных в остеопатии, он требует от врача высокой чувствительности рук и серьезного опыта работы.
- Определение краниосакрального ритма. В основе метода лежит утверждение остеопатов о микроподвижности костей черепа человека. При каждом выбросе внутримозговой жидкости, происходящем в желудочках мозга, черепная коробка несколько расширяется, то же самое происходит с фасциями организма. При всасывании указанного вещества идет обратный процесс – сжимание. Это и есть краниосакральный ритм, который при остеапатическом поражении искажается, и это в ходе диагностики устанавливает остеопат.
Проведя тесты и определив, какие участки организма пациента требуют коррекции, врач начинает лечение.
к содержанию ^Как работает остеопат: методы лечебного воздействия
Арсенал этого специалиста включает разнообразные лечебные методики.
- Мобилизационные и артикуляционные методы, в ходе осуществления которых специалист производит ритмичные движения в суставах больного. Постепенно околосуставные мышцы расслабляются, натяжение исчезает, проблемная область возвращается к своему первоначальному состоянию.
- Мышечно-энергетические способы, имеющие сходство с приемами мануальной терапии. Врач воздействует на мышцы, которые окружают проблемный сустав. Применяется сочетание периодов мышечного расслабления и напряжения.
- Мышечно-фасциальные техники, в результате применения которых удаляется патологическое натяжение тканей, к органам возвращается их нормальные функции.
- Биодинамические жидкостные техники. В остеопатии принят за основу постулат о том, что жидкие ткани разносят по всему организму информацию, объединяя таким образом все системы. С помощью данных техник врач взаимодействует с жидкостями организма пациента и приводит в норму их движение.
О деятельности врачей-остеопатов рассказывается в этом видеоролике:
к содержанию ^Как вести себя после приема у остеопата: рекомендации специалистов
Сразу после лечебного сеанса врачи не советуют водить автомобиль, выждав как минимум четверть часа. Желательно пройтись неспешным шагом по улице.
В первые 2-3 дня после проведенных процедур будет некстати повышенная физическая активность (занятия в фитнес-клубе, в бассейне, тяжелая домашняя и садово-огородная работа). Следует избегать высоких эмоциональных нагрузок.
В дни, следующие за посещением остеопата, не рекомендованы сеансы массажа и другие методы лечения, базирующиеся на телесном воздействии.
Специалисты настоятельно рекомендуют завести дневник наблюдений за своим состоянием, чтобы на последующих остеопатических сеансах врач мог с точностью отследить динамику лечения.
Сегодня остеопатия активно развивается, число ее сторонников увеличивается. Обращение к врачу-остеопату позволит скорректировать общее состояние организма в сторону оздоровления. Однако следует помнить о том, что остеопатические методы лечения не являются панацеей и не могут полностью заменить наблюдение у специалистов других медицинских отраслей.
vrachibolezni.ru
Что лечит остеопат у взрослых?
18.05.2019Если говорить образно, то врач-остеопат – это дирижер, который настраивает на слаженную работу весь оркестр, которым является тело человека. Подход для традиционной медицины новый и потому вызывающий настороженность и осторожность. Ознакомиться с которым, однако, не помешает.
Самый точный инструмент
 Остеопатия исходит из того, что болевой синдром в каком-то из органов свидетельствует об общем разладе в теле человека. Чтобы выяснить, что именно дало сбой, следует провести диагностику. И здесь кроется самое интересное: все диагностические мероприятия доктор производит лично, пуская в ход свое самое точное оборудование – руки.
Остеопатия исходит из того, что болевой синдром в каком-то из органов свидетельствует об общем разладе в теле человека. Чтобы выяснить, что именно дало сбой, следует провести диагностику. И здесь кроется самое интересное: все диагностические мероприятия доктор производит лично, пуская в ход свое самое точное оборудование – руки.
Предполагается, что органы имеют свои плотность, размер, объем, по-своему отзываются на «запрос» остеопата. Там, где доктор выявляет какие-то отклонения от нормы, – необходимо приложить усилия для того, чтобы подтолкнуть организм к самоизлечению.
Массаж – это далеко не все, чем может помочь остеопат. Ощупывая и надавливая на различные органы, он определяет, в каком состоянии те находится. Врач этого направления внимательно выслушивает человека, мысленно создает мозаику из его жалоб, рассказов о своих болях, симптомах, тревогах, общем состоянии. Эмоционально-психическая сфера также может быть отрегулирована при помощи остеопатических методов и приемов. Можно продемонстрировать результаты анализов – они помогут созданию более полной картины.
Что лечит остеопат?
 Несмотря на то, что это довольно новое направление в оздоровительном деле, на сегодня уже выработаны основные направления, в которых могут специализироваться врачи-остеопаты. Каждое из них отвечает за определенные органы и системы.
Несмотря на то, что это довольно новое направление в оздоровительном деле, на сегодня уже выработаны основные направления, в которых могут специализироваться врачи-остеопаты. Каждое из них отвечает за определенные органы и системы.
- В ведении кранисакральной остеопатии находятся нарушения работы мозга, головные боли, травмы черепа, невралгии, повышенное внутричерепное давление
- Висцеральная остеопатия специализируется на недугах малого таза, брюшной полости, грудной клетки. В связи с таким значительным полем деятельности и заболеваний, при которых эффективен этот подход, очень много. Сюда относят «женские» болезни, заболевания почек, органов дыхания, ЖКТ, простатиты и аденомы
- Структурная практикуется в клиниках, которые специализируются на болезнях опорно-двигательного аппарата. Благодаря вибрационному и точечному массажу отступают боли, улучшается состояние суставов, связочного аппарата, кровообращения. Практика показывает, что массажист-остеопат оказывает реальную помощь, если у человека:
- грыжи;
- артриты;
- невралгии;
- плоскостопие;
- остеохондроз;
- артроз;
- травмы;
- радикулит.
Чем отличается остеопат от мануального терапевта
 Из-за того, что остеопатия – наука новая, мало изученная, недостаточно структурированная, официальная медицина пока затрудняется, к каким практикам ее отнести. Как правило, она считается одним из видов мануальной терапии. Сами врачи-остеопаты с этим не очень согласны, поскольку между этими практиками есть и сходство и отличие.
Из-за того, что остеопатия – наука новая, мало изученная, недостаточно структурированная, официальная медицина пока затрудняется, к каким практикам ее отнести. Как правило, она считается одним из видов мануальной терапии. Сами врачи-остеопаты с этим не очень согласны, поскольку между этими практиками есть и сходство и отличие.
Остеопатия, например, охватывает намного более широкий круг заболеваний. Здесь реже бывают рецидивы, лечение направлено на устранение причины недуга, а не на снятие симптома. Остеопат пробуждает внутренние силы организма при помощи своих рук, чтобы тело само начало себя излечивать. Мануальная терапия этого достичь не в силах. Существует отличие и в методике воздействия. Если остеопат действует мягко, безболезненно, то мануальщик вдавливает, вправляет, растягивает. Это дает быстрый, но недолгий эффект.
Остеопат помогает организму перестроиться в целом. Под эту практику подведена философская система, которая исходит из постулата, что тело не будет правильно функционировать, если в нем есть разлад между системами:
- нервной;
- мышечной;
- психической;
- скелетной.
Гармонизируя их работу, можно получить оздоровительный эффект.
Противопоказания к проведению сеансов остеопатии
Как и любое воздействие на организм, остеопатические процедуры противопоказаны при следующих состояниях и заболеваниях:
- при наличии недоброкачественных новообразований;
- спинальных инсультах;
- костных патологиях типа остеопороза;
- психических расстройствах;
- во время обострения хронических болезней;
- синдроме сдавливания спинного мозга.
 К остеопатическим практикам можно прибегать не только при выраженном заболевании, но и для снятия стресса, улучшения работы сердечно-сосудистой системы, поддержания общего жизненного тонуса организма.
К остеопатическим практикам можно прибегать не только при выраженном заболевании, но и для снятия стресса, улучшения работы сердечно-сосудистой системы, поддержания общего жизненного тонуса организма.
Поскольку все люди разные, то приходится подбирать индивидуальные подходы и методики. Как правило, с врачом нужно встретиться неоднократно, а длительность сеанса всегда зависит от сложности недуга, с которым пришел пациент. Кому-то достаточно получаса, а с кем-то необходимо поработать час, а то и дольше.
Таким образом, на вопрос, что лечит у взрослых врач-остеопат, можно смело ответить: тело и дух.
zdravclinic.ru
Что лечит остеопат у взрослых — Невралгия
В альтернативной медицине присутствует эффективный метод для восстановления работоспособности внутренних органов, исправления тонуса и возврата на правильное место. Лечение способом под названием остеопатия заключается в воздействии на организм движением рук, чтобы исправить возникшие изъяны анатомической структуры тела.
Медицинский метод «остеопатия» был назван именно так во ІІ половине ХIX века американцем Э.Т. Стиллом. Ученый вывел основные принципы разновидности мануальной терапии под таким названием. Стиллом была создана всемирно-известная остеопатическая школа на американских просторах. Основатель разработал главную концепцию целебной методики. Организм воспринимается, как нечто неделимое и требующее комплексного подхода к лечению.
На отечественных просторах терапия под названием остеопатия уже практикуется около двух десятков лет. В 2003 году это терапевтическое направление нашло официальное утверждение Министерством здравоохранения нашей стране.
На первый взгляд эта лечебная методика может показаться подразделением мануального лечения, но это не так. Ключевые различия от мануальной методики сказываются в разных подходах терапевтов-мануальщиков и остеопатов к лечению недугов, с которыми обращаются пациенты.
С точки зрения мануальной терапии, корень многих недугов кроется в проблемах с позвоночником. Однако этот метод остеопатии не учитывает многих нюансов, связанных с подвижностью позвонка, его взаиморасположения или формирования изгибов. Специалист-остеопат рассматривает человеческий организм как сложный механизм, тесно связующий все детали. На практике не менее 70% процентов недугов, связанных с позвоночником, вытекают из пробелов работы внутренних органов. Если человек ведет мало подвижный образ жизни, чувствует чрезмерную нагрузку связок, игнорирует патологии обмена веществ, он рискует обрести хронические боли в спине.
Остеопат применяет в своей методике корректирование функциональности всех составляющих нервной системы, делая акцент на головном и спинном мозге, периферических отделов нервной системы. Далее предстоит полная регулировка систем внутренних органов.
Остеопатия не только быстро подавляет симптомы, но и с большой достоверностью определяет корень недуга, чтобы ликвидировать его. Насколько глубоко врач разбирается в тонкостях анатомического строения тела и функциональных возможностях нашего организма, настолько успешными будут результаты излечивания пациента.
Остеопатия — принцип восприятия человеческого тела
Специалисты в области остеопатии рассматривают человеческое тело, как единую трехмерную мышечно-скелетную, нервную и психическую систему, которая постоянно адаптируется к новым обстоятельствам пребывания и развития в окружающей среде. Любой сбой в одном из этих трех элементов приводит к дисбалансу работы остальных.
Поражение остеопатическое обозначает присутствие у пациента комплекса разных поражений организма (дисфункций):
- мышечно-скелетные;
- нейро-вегетативные;
- органные;
- сосудистые;
- психические.
Терапия остеопатия анализирует возникшие проблемы как урон всему организму, а не отдельному органу или конкретной системе. Возникший симптом является только следствием скрытого недуга. Часто истинная причина недуга кроется совсем не там, где его ищут. Иногда проблемы со здоровьем вызывают, на первый взгляд, совершенно не взаимосвязанные между собой органы. Иными словами, в поясничных болях иног
lechenienevralgii.club
Что лечат остеопаты у взрослых
Что такое остеопатия?
Остеопатическая медицина представляет систему оценки, диагностики и коррекции состояния человеческого тела, которые могут быть применены при различных нарушениях здоровья. Оно основано на принципе, что неврологические, скелетно-мышечные, циркуляторные и висцеральные структуры гармонично работают вместе.
Остеопатическое лечение направлено на восстановление (и поддержание) организма человека до его естественного состояния. Таким образом остеопаты проводят диагностику и лечение «человека в целом», а не просто концентрируются на отдельных симптомах или болях. Для каждого пациента проводится общая структурно-функциональная оценка. Это важный момент для исправления даже локальной дисфункции. Так в соответствии с остеопатическими взглядом, причина нарушения может находится далеко от места проявления боли. Такое восприятие тела означает, что остеопатическая медицина часто описывается как «личностная-ориентированная», а не «болезнь-концентрированная» в своем подходе к профилактике, диагностике и коррекции болезни или травмы.
Основой остеопатического подхода является ряд мануальных методов оценки, диагностики и лечения. Эти методы помогают специалисту определить и скорректировать некоторые нарушения, включая скелетно-мышечные структуральные проблемы, которые могут влиять на оказывать влияние на физиологию всего организма, включая нервную систему, цикруляцию и внутренние органы.
Современные медицинские и научные знания активно используются в остеопатии для разработки техник и оценки эффективности их применения. Научный обзор и научно-обоснованные результаты имеют высокий приоритет в лечении и ведении пациентов.
Остеопатическое мануальное лечение наиболее широко используется для лечения скелетно-мышечных нарушений таких как боль в шее, ишиас, люмбалгия, спортивные травмы, постуральное напряжение. Также оно применяется в комплексном лечении функциональных проблем, таких как нарушение дыхания, отит, проблемы с пищеварением, нарушение менструального цикла и др.
Остеопатическая медицина отличается от других медицинских профессий, которые используют манипулятивные методы, такие как мануальная терапия, массаж, и имеют свой особенный подход к здоровью. Остеопатическое образование независимо от других профессий, однако каждый остеопат, являясь медицинским работником, разделяет и использует в своей работе теоретические и практические навыки общих медицинских дисциплин при оценке и лечении пациента.
Остеопатия детям
После рождения важно чтобы ребенка осмотрел врач-остеопат, даже если ваш ребенок не проявляет никаких симптомов. В теле могут сохранятся некоторые напряжения, которые впоследствии могут привести к таким симптомам, как дискомфорт в кишечнике, усталость, нарушение сна и т.д.
У многих младенцев после рождения может быть изменена форма головы, либо из-за формы таза, щипцов или вакуумного экстрактора. Они также могут страдать от напряженной шеи и плеч. Это стрессы, обычно быстро разрешаются после первых нескольких дней после рождения, когда ребенок начинает плакать, сосать и зевать. Некоторые дети не справляются с сохраняющимся напряжением, проявляют различные проблемы, в том числе:
Остеопатия взрослым
Остеопатия представляет уникальный подход в лечении спортивных травм. Остеопаты производят оценку за пределами поврежденной области, чтобы выяснить причину травмы, а не лечить симптомы. Используя знания в области анатомии, физиологии и пальпаторные навыки, остеопат восстанавливает структурный баланс, улучшает подвижность суставов, уменьшает спайки и ограничения мягких тканей, чтобы облегчить движение и повысить ваши результаты.
Большую часть времени мы не испытываем проблем. Но стрессы, напряжения и образ жизни могут время от времени вызывать нарушения в нашем теле, которые неизбежно приводят к боли, скованности и множеству других симптомов. Работа остеопата в том, чтобы лечить причину нарушения здоровья, тем самым избавив вас и от симптомов.
Вот наиболее частые проблемы, с которыми помогает справиться остеопатия:
Остеопатия спортсменам
Остеопатия представляет уникальный подход в лечении спортивных травм. Остеопаты производят оценку за пределами поврежденной области, чтобы выяснить причину травмы, а не лечить симптомы. Используя знания в области анатомии, физиологии и пальпаторные навыки, остеопат восстанавливает структурный баланс, улучшает подвижность суставов, уменьшает спайки и ограничения мягких тканей, чтобы облегчить движение и повысить ваши результаты.
Структуральная остеопатия
structura — лат., структура
Структуральные манипуляции мобилизуют суставы и уменьшают напряжение мышц, связок и фасций. Они снимают давление мышц, связок и костей на кровеносные сосуды и нервы, что позволяет иммунной системы эффективно работать.
Наблюдение и оценка позы, походки даёт информацию о том, где может быть структуральная дисфункция. Мануальное тестирование позволяет обнаружить любые механические проблемы в теле, такие как ограничения или дисфункции в суставах и тканях, которые могут вызывать боль. В организме все связано, и когда одна часть тела работает неправильно, другие части должны работать усерднее. Это состояние называется компенсацией. Каждый человек уникален. Остеопат оценивает здоровье, и направляет силу, которая ещё есть в организме, на укрепление путём создания более сбалансированного состояния.
«Сама природа — лучший врач»
Структуральные методы включают:
- Массаж
- Функциональные техники
- Техники стрейн/контрстрейн
- Техники мышечных энергий
- Миофасциальный релиз
- Суставные техники
- Трастовые манипуляции
Краниальная остеопатия
cranium — лат., череп
Краниальная остеопатия расширяет описанные выше концепции. Краниальная остеопатия основывается на центральном кранио-сакральном ритме тела, который может ощущаться в любом месте тела и из которого возникают другие ритмы тела. Кранио-сакральный ритм является движущей силой внутренних процессов нашего тела. Многие хронические заболевания возникают, когда этот ритм перегружен негативными воздействиями или нарушен. Работая с блоками костей черепа, крестца можно устранить эти блокировки с помощью точных манипуляций, чтобы восстановить естественные ритмы.
Уильям Гарнер Сатерленд, Д.О. (1873-1954), был одним из первых, кто обнаружил тонкое движение внутри костей черепа. Он описал, что это движение также присутствует во всех тканях и его жидкостях. Это неотъемлемое движение является «жизненной силой» внутри каждого из нас и связано с анатомическими, физическими, физиологическими и энергетическими свойствами нашего тела.
Краниальная остеопатия может использоваться для профилактики и лечения заболеваний. Ниже представлено несколько показаний, где краниальная остеопатия особенно эффективна:
- головокружение
- Сотрясение мозга
- Головные боли
- Синусит
- Бронхит
- Рефлюкс
- Боли в шее
- Боли в спине
- Плохо диагностируемые заболевания
Висцеральная остеопатия
viscera — лат., внутренний
Клиническая работа французского остеопата, физиотерапевта Жан-Пьера Барраля с внутренними органами привела к разработке специфической формы мануальной медицины: висцеральной манипуляции. Через его клиническую работу с тысячами пациентов, он создал направление, основанное на специфический фасциальных манипуляциях с внутренними органами. Все наши внутренние органы подвешены к опорно-двигательному аппарату и взаимодействуют друг с другом через определённые фасциальные связи. Они представлены непосредственно фасциями, связками, нервами и сосудами. Остеопатия подробно изучает эти связи и используют свои пальпаторные навыки для оценки движения внутренних органов и их фасциальных взаимодействий. Применяя точные мягкие висцеральные манипуляции остеопат исправляет внутренние напряжения.
Висцеральные манипуляции в сочетании с другими методами остеопатии показали свою эффективность при:
- острые, хронические боли
- нарушение пищеварения
- нарушения дыхания
- нарушение мочеполовой системы
- функциональные нарушения сердечного ритма
- отдаленные осложнения хирургических операций, в том числе работа на хирургических шрамах
Остеопатия: что такое и что лечит?
С началом XIX века анатомия и физиология, составляющие основу медицины, стремительно развивались: открывались новые перспективы, развивались науки, разрабатывались новые методики лечения.
Именно в то время стала возможной ранняя диагностика многих заболеваний, семимильными шагами развивалась кардиология, возникла новая философия медицины – остеопатия (греч.: страдание костей). Она направлена на изучение причин патологии и восстановление здоровья, а не ограничивается поиском диагноза и купированием симптоматики.

Чтобы подробнее объяснить всю суть техник остеопатии, основатель философии доктор Стилл написал книгу, которая не утратила своей актуальности и сегодня. Особенно теперь, когда для лечения многих патологий применяется комплексная терапия, популярность всевозможных методик альтернативной медицины растет с каждым днем. Для достижения лечебного эффекта, специалист-остеопат выполняет массажные манипуляции, мягко воздействуя на внутренние органы пациента.
Остеопатия: что это такое простыми словами
В процессе лечения, причины нарушений устраняются, функции организма восстанавливаются. Суть остеопатии вытекает из идеи: природа наделила организм всем необходимым для самоизлечения. Используя чувствительность своих рук, специалист работает с телом больного, усиливая его естественную способность к самовосстановлению, самоисцелению. Как видно из определения, остеопатия не имеет научной основы, а базируется на вере в возможности организма. К обычной, традиционной, научной медицине она не имеет отношения. Поэтому любой, подвергающий себя остеопатическому лечению, делает это на свой страх и риск – предположить последствия невозможно.
Некоторые горе-специалисты называют себя остеопатами, посмотрев видео в интернете и выучив несколько массажных движений. Но все не так просто. Чтобы постичь эту сложную философию, специалисты получают высшее медицинское образование. Это позволяет изучить все особенности функционирования организма, что крайне необходимо в работе остеопата.
Что лечит врач-остеопат
Задача остеопата не в выравнивании спины или разминании мышц. Его основная цель – определить, где именно произошел сбой, какой орган спровоцировал это. На остеопата возлагается большая ответственность, ведь он один выступает как: диагност, терапевт, невролог, мануальный терапевт, ортопед.
Как работает остеопат: определяя зоны, где случились спазмы, доктор обнаруживает отечность на участках с ограниченной подвижностью. Отеки образуются в тех местах, где застаивается кровь и лимфа. Воздействуя на тот или иной участок тела, он добивается нужного результата на области поражения.

Показания
Рекомендуется пройти сеанс остеопатии, если имеют место следующие заболевания и состояния:
- Болезни лор-органов.
- При патологиях позвоночника: остеохондрозе, сколиозе, при грыже позвоночника и др.
- Заболевания неврологического характера: невралгия межреберная, внутричерепное давление (патологическое), мигрени, головные боли от перенапряжения и проч.
- Патологии дыхательных путей.
- Сбои в работе ЖКТ: заболевания желчного пузыря, панкреатит и проч.
- Расстройства в мочеполовой сфере: болезненные менструации, воспаление простаты, бесплодие, эректильная дисфункция.
- Восстановительный период после хирургического вмешательства или травмы, перелома.
- Во время беременности можно улучшить состояние организма в целом: ослабевает боль в спине, проходит отечность, токсикоз перестает беспокоить.
- Все чаще остеопатию используют при подготовке женщины к родоразрешению: кости становятся более подвижными, что делает роды более легкими и безопасными для ребенка.
- Остеопатия для младенцев особенно важна, ведь данная философия позволяет обнаружить и исправить то, что непоправимо у взрослых и детей постарше (родовые травмы, последствия стремительного родоразрешения).
- Если у ребенка ДЦП, плоскостопие, задержка развития, гидроцефалия, частые простуды, заболевания ЖКТ и проч., ему необходима помощь детского остеопата.
Противопоказания
Применять остеопатическую терапию для лечения следует очень осторожно, исключительно по назначению врача. Поскольку данная методика имеет ряд противопоказаний и может привести к ухудшению самочувствия, не следует записываться к остеопату при следующих патологиях и состояниях:
- Острые патологии паразитарного или инфекционного характера.
- Онкологические заболевания (допускается только после удаления опухоли, в стадии ремиссии).
- Сбои в работе эндокринной системы.
- Острые расстройства психики.
- Алкогольная зависимость.
- Расстройства кровообращения.
- Острые болезни органов дыхания (воспаление легких, плеврит, бронхит и проч.).
- Открытые травмы.
- Укусы ядовитых пауков, змей и проч.
- Ожоги.
- Аллергическая реакция.

Виды остеопатии
Лечение остеопатией имеет несколько направлений:
- Структуральная — своими приемами напоминает мануальную терапию. Используется для работы с позвоночником, суставами, связками, мышцами. Остеопат массажирует определенные участки тела, возвращая пациенту подвижность. Хорошего эффекта можно достичь при заболеваниях суставов, костей: артриты, артрозы, сколиоз, дефекты строения стопы, последствия травм и мн.др.
- Основы висцеральной (внутренней) остеопатии – нормализовать работу внутренних органов и систем. С помощью этого направления лечат: органы дыхания, повышенное давление, сердечную мышцу, сбои в работе ЖКТ, энурез, гинекологические болезни, патологии.
- Краниальная – самая деликатная из методик остеопатии, основанная на выявлении непроизвольных колебаний органов и систем человеческого организма. Избавляет ткани от стрессового напряжения, налаживает психоэмоциональное состояние. Эффективный способ лечения для людей любого возраста. Опытные специалисты, прикасаясь руками, выявляют признаки заболеваний в любой части тела. Если посмотреть на процесс лечения со стороны, создается впечатление, что руки врача лежат на крестце или голове пациента. Это иллюзия. Остеопат «прощупывает» микроскопические движения черепных костей, позвоночника, одновременно налаживает кровообращение, циркуляцию жидкости в спинном мозге. Хорошие результаты отмечаются после остеопатии шейного отдела при остеохондрозе и остеопатии таза.
- Краниосакральная – налаживает работу краниосакральной системы: черепные кости, головной, спинной мозг, позвоночник, копчик, система кровообращения в спинном и головном мозге. С помощью техники деликатного массажа, специалист воздействует на структуры черепа и позвоночника. Во время лечения внутренние органы и суставы расслабляются, защемления нервных волокон устраняются. Иммунитет пациента укрепляется, психологическое состояние нормализуется, настроение улучшается. Данное направление используется для лечения последствий инсульта, головных болей, головокружений, при ухудшении памяти и прочих расстройствах неврологического или психического характера.
Кроме перечисленного выше, существуют общие остеопатические упражнения, когда применяются методики растяжения, оживления тканей. Медленными круговыми движениями, делая акцент на местоположениях периферических сочленений, доктор расслабляет тело, нормализует рефлекторное сообщение между нервами и мышцами.
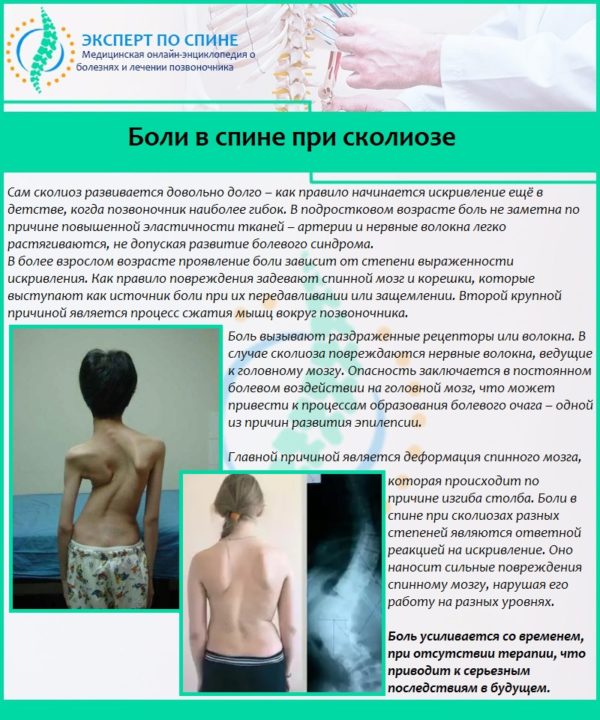
Лечение сколиоза остеопатией
Очень часто причиной сколиоза является немеханическое искривление позвоночника. Патология возникает, если нарушается распределение нагрузок в головном мозге и позвоночнике. Более 95% новорожденных появляются на свет с предрасположенностью к сколиозу (смещение костей, черепных мембран) и только у половины состояние нормализуется. Остеопатия при сколиозе помогает определить спазмированные участки, нормализовать их подвижность, скорректировать положение костей и мышц. После остеопатии позвоночника сама причина сколиоза исчезает, тело постепенно выпрямляется.

Остеопатия при шейном остеохондрозе
Все чаще для лечения всевозможных видов остеохондроза применяется остеопатия. Особенно, когда речь идет о самой серьезной, воротниковой зоне. При развитии патологического состояния шейные мышцы перенапрягаются, позвонки шеи начинают смещаться, сосуды пережимаются. Это приводит к тому, что кровоснабжение головного мозга нарушается, у человека начинаются невыносимые головные боли. Чтобы справиться с коварным недугом, пациенту назначается остеопатия шеи. Деликатно воздействуя руками на необходимые точки, доктор справляется с проблемой, не принося дискомфорта пациенту.

Остеопатия стопы
Особенно часто к остеопату обращаются люди с различными патологиями стопы. Более чем у половины детей в мире диагностируется плоскостопие. Если не уделить данному состоянию должного, а главное – своевременного внимания, дефект останется на всю жизнь и повлечет следующие осложнения:
- натоптыши, мозоли;
- дегенеративно-дистрофические процессы в суставах, разрушающие хрящевую ткань и приводящие к инвалидности;
- болезненные ощущения в спине;
- отечность, расширение вен, язвы.
Остеопаты успешно борются с плоскостопием, косолапостью, деформацией суставов и другими нарушениями в строении стопы.

Некоторые пациенты, оказавшись на сеансе остеопатии по показаниям здоровья, испытывают разочарование, поскольку не чувствуют мгновенного улучшения. Кому-то кажется, что специалист не прилагает должного усилия, воздействуя слишком уж деликатно, но так и должно быть. Ведь остеопат – не массажист, а доктор, раскрывающий скрытые, необходимые для лечения резервы организма. Иногда, спустя 5-8 часов после сеанса, пациент чувствует неприятные, порой болезненные ощущения – это говорит о том, что процесс самовосстановления запущен и организм избавляется от заболевания. Не стоит пугаться, ведь с каждым сеансом болевые ощущения будут ослабевать, пока совсем не исчезнут. Самое главное – довести лечение до завершения и ощутить, как под умелыми руками специалиста оздоровился и укрепился весь организм.
Все про суставы
Остеопат – это доктор, который «слушает» логику Вашего тела и действует с учетом ее законов.
Остеопат – это врач, не похожий на других докторов. Во время проведения своих процедур он и регулирует работу мышц и суставов, и следит за изменениями состояния внутренних органов, и направляет работу центральной нервной системы в нужное русло, и, даже, помогает уходить стрессовым состояниям, мешающим восстановлению.
Каждый сеанс – это уникальный творческий процесс, в котором доктор работает своими руками, головой и сердцем.
Первичный прием у остеопата начинается с диагностики.
Врач осматривает Вас, оценивает состояние мышц, позвоночника, стоп, шеи, таза и внутренних органов.
Органы и ткани здорового человека имеют определенную форму, плотность, температуру, ритмы. Когда в них происходят патологические нарушения, эти характеристики меняются: органы и ткани могут сместиться, увеличиться, стать более плотными и т. д. Могут меняться и ритмы тела.
Руки остеопата способны уловить начавшиеся изменения такого рода. Внутреннее напряжение мышц и связок, нарушения ритмичности в работе отдельных органов и т. п. — пальцы врача-остеопата ищут все, что работает не так.
Во время диагностики врач остеопат определяет ключевые нарушения в теле, и его задачей становиться устранение этих нарушений.
С этой целью доктор проводит специальные остеопатические лечебные процедуры, которые приводят к восстановлению согласованной работы внутренних органов и систем пациента.
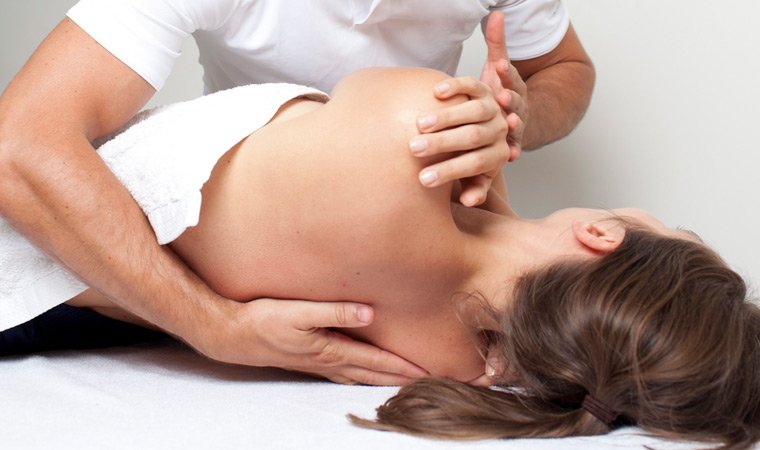
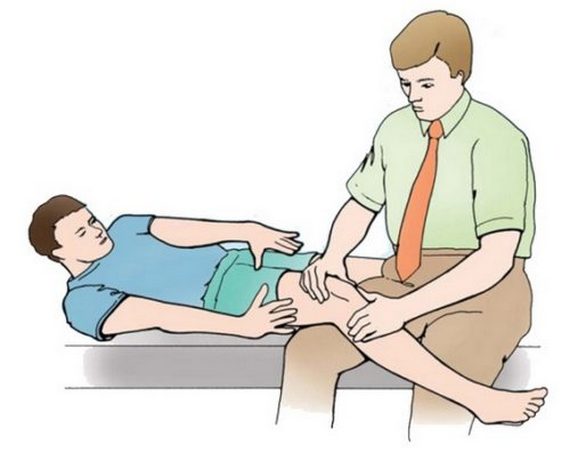
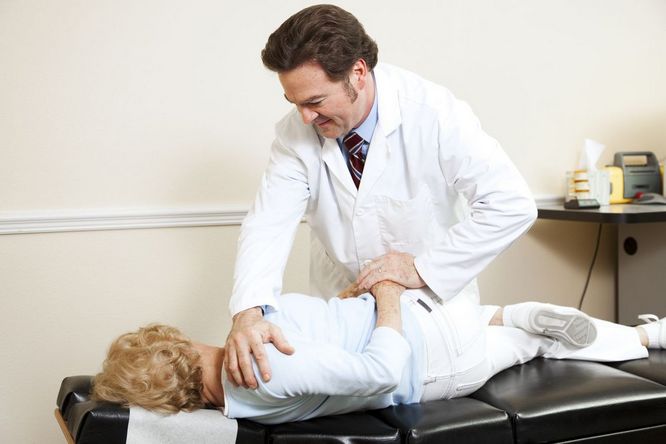
Как проходит сеанс остеопата?
Вы лежите на специальной кушетке, а врач-остеопат работает с Вашим телом с помощью различных прикосновений.
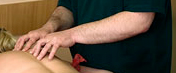 Иногда может казаться, что врач просто положил руки на Вас и ничего не делает. Это заблуждение!! Во время этих манипуляций идет серьезная работа с Вашим телом.
Иногда может казаться, что врач просто положил руки на Вас и ничего не делает. Это заблуждение!! Во время этих манипуляций идет серьезная работа с Вашим телом.
Из нескольких тысяч приемов, изученных в школе остеопатии, врач выбирает индивидуально для Вас такие, которые позволяют сделать его работу мягкой, безопасной и эффективной.
Специальные техники мягкого пальцевого воздействия на тело пациента не нарушают физиологические границы движения тканей.
Поэтому, в течение всей процедуры пациент чувствует релаксацию и необыкновенную гармонию.
Чаще всего, прямо во время остеопатической процедуры под руками доктора легко расслабляются мышцы пациента, уходит боль и начинают нормально работать органы.
Процесс гармонизации организма идет еще несколько дней после проведения лечебного сеанса. Поэтому улучшение не всегда чувствуется сразу. Эффект может наступить на 2 – 3 день.
Что человек чувствует после сеанса остеопата?
Во время сеанса остеопатии доктор проводит четкие манипуляции по устранению имеющихся у Вас нарушений, к которым Ваш организм, к сожалению, уже привык.
После исправления этих нарушений организму нужно время, чтобы вернуться к нормальному функционированию. Остеопат запустил механизм восстановления, и все внутренние органы, мышцы, связки, внутренние мембраны должны перестоится. И это может ощущаться.
Непосредственно после сеанса может возникнуть ощущение легкости, бодрости и прилива сил.
В день сеанса и на следующий день человек может испытывать мышечный дискомфорт, как после интенсивной тренировки.
Достаточно редко возникает быстропроходящее головокружение, подташнивание, чувство «разбитости».
Все эти явления длятся, как правило, один-два дня, а после этого начинается улучшение самочувствия.
Эти проявления перестройки в работе организма возникают далеко не у всех и могут не повторяться при последующих сеанcах.
Главное, не бояться этих проявлений – началась перестройка организма на пути к выздоровлению. Если Вас это все-таки беспокоит, свяжитесь для консультации с Вашим лечащим врачом.
Рекомендации после остеопатического сеанса:
В связи с этим средняя частота проведения остеопатических процедур – 1 раз в неделю.
Количество процедур зависит от тяжести и длительности заболевания.
Остеопатия – это лечение будущего, доступное вам сейчас.
Она дает прекрасные результаты при лечении сложных состояний и при этом не причиняет пациенту ни малейшего дискомфорта, и не вызывает никаких осложнений.
Концепция нашего Центра – отношение к организму человека, как к единой цельной системе, неразрывно связанной с природой.
Поэтому методики лечения докторов нашего Центра (остеопатов, гомеопатов, иглорефлексотерапевтов и др.) направлены на мобилизацию внутренних способностей организма к самоизлечению.
И остеопатия является одним из ведущих направлений в таком подходе к лечению человека.
Льготные цены и скидки на повторные приемы действительны только при записи по прямым телефонам центра.
Визит к остеопату — можно ли доверять?
В последнее время все чаще можно услышать, что появились новые методики лечения, которые являются альтернативой официальной медицине. Одним из этих направлений является остеопатия, которая включает в себя лечение с помощью мануальной терапии, массажа внутренних органов, акупунктуры и других способов воздействия. Что же это за понятие? Как влияет на организм? Есть ли от таких воздействий реальная помощь? Такие вопросы возникают у тех, кто решил обратиться к врачу-остеопату, но не избавился от определенных сомнений. И действительно, прежде чем доверить кому-то свое здоровье, нужно тщательно разобраться в этих методах медицинской практики.
Что же такое остеопатия?
Остеопатия — методы диагностирования и лечения нарушений, возникших в структурно-анатомических отношениях частей тела и отдельных органов, которые определяет специалист, используя чувствительность своих рук.
Эти методики не имеют общей научной базы и не везде признаны официальной медициной, хотя некоторые техники работы с больными используются в неврологии в учреждениях здравоохранения ряда стран. В России остеопатия разрешена в определенных мед. учреждениях, и ее относят к сфере мануальной терапии.
Многие включают в это понятие и биоэнергетику, гомеопатию, рефлексотерапию и некоторые техники, применяемые в китайской традиционной медицине, но все эти методы не имеют законной научной основы и полноценных доказательств их действенности. Специалисты же, которые применяют остеопатию в своей практике, считают ее своеобразным сложным искусством, которому учатся годами. Но его можно начать постигать, только зная досконально строение и все тонкости человеческого организма. Врач-остеопат должен иметь высшее медицинское образование, а если такового нет, вряд ли стоит доверять такому псевдоспециалисту.
Домыслы об остеопатии
У такого метода лечения много сторонников и противников, и каждый имеет свое мнение на этот счет.
- Удивительно, но многие утверждают, что лечение проходит успешно в том случае, если пациент и врач подходят друг другу по психотипу, т.е. если пациент будет чувствовать себя комфортно на сеансах остеопата, и будет испытывать к нему доверие.
Возможно, это и так, но не только остеопат, но и любой врач должен чувствовать своего пациента — только тогда можно добиться положительных результатов.
- Многих разочаровывает тот факт, что побывав на сеансе у остеопата, пациенты не чувствуют сразу врачебного действия. Да, умелые прикосновения и легкие надавливания — это не силовой массаж, но нужно помнить, что нажатие на нужные точки тела иногда более действенны, чем сильные руки массажиста.
- Иногда пациенты, побывавшие у остеопата, начинают чувствовать воздействие от его рук только вечером, и они не всегда бывают комфортными, хотя сразу после сеанса таких неприятных ощущений не возникало. В такой реакции нет ничего удивительного и страшного — это говорит о том, что процесс лечения пошел, и руки врача обладают определенной силой. А болевые ощущения — нормальная реакция взрослого организма на вмешательство извне, но он под таким воздействием будет перестраиваться на здоровый лад.
Можно успокоить таких пациентов тем, что с каждым последующим сеансом боли будет уменьшаться, так как между походами к врачу в организме человека будут идти процессы оздоровления. Поэтому нельзя бросать лечение на полпути, нужно обязательно довести его до конца.
Какова разница между остеопатией и мануальной терапией?
В определение «остеопатия» часто включают и мануальную терапию. Да, они почти всегда сопутствуют и дополняют друг друга, но, тем не менее — это разные техники.
Мануальная терапия — это совокупность воздействий врача с помощью рук на опорно-двигательную систему организма. Остеопатия же имеет более широкую направленность лечения, в которую входит воздействие на различные органы, управление здоровьем человека выводом организма на «нужную волну». В задачи мануальной терапии входит снятие симптомов внутренней болезни, т.е. устранение боли, в то время, как остеопатия призвана находить и лечить корень возникновение боли — само заболевание.
 К преимуществам остеопатии можно отнести ее относительную безболезненность при лечении и возможность ее применение для любых возрастных категорий пациентов, начиная от малышей и заканчивая людьми преклонного возраста. С помощью этой методики проводится и диагностирование всего организма, что способствует эффективности лечения Способность остеопатии сводить случаи рецидивов болезни к минимуму также является ее преимуществом перед мануальной терапией.
К преимуществам остеопатии можно отнести ее относительную безболезненность при лечении и возможность ее применение для любых возрастных категорий пациентов, начиная от малышей и заканчивая людьми преклонного возраста. С помощью этой методики проводится и диагностирование всего организма, что способствует эффективности лечения Способность остеопатии сводить случаи рецидивов болезни к минимуму также является ее преимуществом перед мануальной терапией.
Нужно отметить, что некая связь между методиками существует, так как остеопатия опирается в своих знаниях на многолетние исследования мануальных терапевтов. Чтобы врач-остеопат владел в совершенстве своей профессией, он должен быть еще и отличным мануальным терапевтом.
Что лечит врач-остеопат?
 Список заболеваний, с которыми пациенты могут обращаться к специалисту-остеопату, очень широк и многосторонен:
Список заболеваний, с которыми пациенты могут обращаться к специалисту-остеопату, очень широк и многосторонен:
- ЛОР — болезни: синусит, хронический отит, гайморит, тонзиллит.
- Болезни суставов и позвоночника: сколиоз, спондилез, остеохондроз, межпозвоночная грыжа, остеоартроз, артрит и другие.
- Болезни неврологии: межреберная невралгия, патологическое внутричерепное давление, головные боли, мигрени и иные патологии.
- Болезни дыхательной системы: бронхиты, бронхиальная астма, воспалительные процессы в легких и многое другое.
- Патологии внутренних органов: язва желудка, холецистит, гастрит, болезни печени, геморрой, панкреатит, гепатит.
- Женские болезни: бесплодие, боли при менструации, нарушение цикла.
- Мужские болезни: аденома предстательной железы, простатит, импотенция.
- Травмы и операции: спайки после операций, ЧМТ, контрактуры и иные повреждения костно-мышечной системы
- Беременность: боли в спине, подготовка к родам, восстановление после них.
- Болезни детей: ДЦП, кривошея, гидроцефальный синдром, мозговая дисфункция, энцефалопатия, плоскостопие, задержка развития и многое другое.
Кроме этого, каждый опытный специалист-остеопат может проконсультировать пациента и по другой возникшей у того проблеме.
{SOURCE}
dagomys.su
Развенчиваем 10 мифов об остеопатии — Рамблер/новости
1. Остеопаты все время говорят о чем-то сакральном
Действительно, в остеопатии есть целый раздел «кранио-сакральных» техник. «Сакральный» — значит тайный. Это что: тайное общество с магическиими действиями? Конечно нет! «Сакрум» — это медицинское название крестца по латыни — конечного отдела позвоночника, который соединяет его с тазом. В остеопатии много техник работы с этой костью. А теперь давайте серьезно обсудим следующий вопрос…
2. Остеопатия — это не официальная медицина
Остеопатия является официальным разделом медицины в США, она также официально признана в Канаде, во Франции, Великобритании и еще 10 странах, где специалисты обучаются в течение 4-6 лет. В нашей стране врачи сначала получают общее медицинское образование в течение 6 лет, а затем обучаются остеопатии еще 4 года! Остеопатия пришла в нашу страну не так давно, поэтому наши врачи уже владеют другими специальностями (неврологией, акушерством и гинекологией, терапией и т.д.). И это является огромным преимуществом, так как эти они уже имеют колоссальный клинический опыт! В РФ остеопатия внесена в перечень медицинских специальностей в 2012 году. А в 2017 году ведущие медицинские вузы начали готовить врачей-остеопатов. Те же, кто уже имел диплом по остеопатии, должны подтвердить его. Теперь вы видите, какой долгий путь проходит врач-остеопат до того как начинает применять этот метод в своей практике!3. Остеопатия — это что-то типа мануальной терапии
Безусловно, между ними есть некоторое сходство: специалисты работают с телом пациента руками, у них даже есть несколько общих приемов (например, трасты). Однако глобальное отличие состоит в подходах к лечению пациента. Например, мануальный терапевт находит неправильно стоящий позвонок и «ставит» его на место. Остеопат же ищет причину — почему позвонок сместился. Зачастую требуется работа не с самим позвонком, а, например, с диафрагмой, которая крепится к этому позвонку и влияет на него.
4. К остеопату нужно идти, когда болит спина
Остеопатия эффективна при таком широком спектре заболеваний и состояний, что трудно перечислить в двух словах. В первую очередь,
это конечно болевой синдром, но не только спины, но практически любой локализации (головная боль, лицевая боль, в животе, мышцах и связках и т.д.). Различные нарушения работы внутренних органов (например, запоры, дискинезия желчеводящих путей), хронические заболевания (например, бронхиты, циститы), заболевания ЛОР-органов, бесплодие, сопровождение беременности, восстановление после операций, задержка развития или нарушение осанки у детей. Более подробный список показаний можно посмотреть на сайте нашей клиники и в клинических рекомендациях по остеопатии МЗ РФ.
5. Во время беременности нельзя делать никаких мануальных техник
Действительно, какие-либо активные техники работы с телом (массаж или мануальная терапия) противопоказаны при беременности. Остеопатия, напротив, может очень помочь гармонично и безболезненно выносить малыша. Мягкие остеопатические техники направлены на коррекцию таза будущей мамы для правильного протекания родов. Остеопат уравновешивает активно растущую матку с органами брюшной полости, что позволяет ребенку занять в ней правильное положение. Также остеопат работает с болевыми синдромами, которые периодически беспокоят любую беременную женщину (боли в спине, в костях таза, в животе, головные боли), помогает уменьшить отеки, изжогу и т.д.
6. Ребенок родился здоровым, поэтому ему не нужен остеопат
Это прекрасно, что малыш здоров! Однако в родах часто происходит компрессия и смещение костей черепа и шейного отдела позвоночника. Они не заметны обычному врачу или родителям, хотя могут быть косвенные признаки (гипертонус, поворот головки в одну сторону, кривошея и т.д.) Здорового ребенка можно показать врачу-остеопату, когда ему исполнится 1 месяц. Если же у малыша были тяжелые роды, родовая травма, то консультация остеопата нужна как можно раньше. Во Франции, например, остеопат осматривает новорожденного вместе с неонатологом сразу в роддоме.
7. Остеопаты только кладут руки на пациента и ничего не делают
Нет, в арсенале остеопатов множество различных приемов работы с телом. Начиная от активных, когда врач «крутит» руками и ногами пациента (артикуляции) и «резких и быстрых» движений со щелчком (трастов). Плавные массирующие движения, надавливания (помпаж) применяются при работе с лимфатической системой (лимфодренаж). А вот самая тонкая работа происходит практически незаметно для наблюдателя. Это работа с нервными центрами и сплетениями,
оболочками головного мозга. Но представьте сами, насколько это мелкие и деликатные структуры! Конечно, с ними можно работать только микродвижениями.
8. Остеопатия — это больно
Вот это уж точно миф! И основное доказательство этому то, что пациенты, даже самые маленькие и настороженные, засыпают на сеансе. А просыпаются свежими и обновленными. Ведь основная задача остеопата — устранить боль. Для этого из всего арсенала методов специалист выбирает наиболее щадящие и мягкие для конкретного пациента.
9. Наш ребенок такой подвижный, что он просто не сможет лежать на приеме остеопата
Конечно, маленькие дети не могут долго лежать на кушетке неподвижно. Остеопаты прекрасно справляются с этим неудобством! Врач всегда ищет подход к маленькому пациенту: предлагает интересные игрушки, младенцев можно приложить к груди, часть работы врач может провести с сидящим ребенком и даже разрешает смотреть мультики во время сеанса! Наши маленькие пациенты бывают очарованы большим светящимся аквариумом в кабинете, а пока они рассматривают рыбок, остеопат проводит коррекцию.
ФОТО: Екатерина Братцева, кандидат медицинских наук, терапевт, дерматовенеролог, врач-остеопат клиники восстановительной медицины «Качество жизни».
10. На остеопатию можно «подсесть»
Это мнение основано на представлении, что врач лечит болезнь. Контролировать течение болезни можно лишь с его помощью. Философия остеопатии в корне другая. Основная цель остеопатического лечения — восстановить резервы здоровья организма. После каждого остеопатичесого сеанса человек становится здоровее, у него постепенно устраняются блоки и дисфункции, на поддержание которых организм затрачивал свою энергию. Можно сказать, что с каждым разом остеопат «нужен ему все меньше». То есть человек становится более энергичным и здоraquo;.ровым. Даже если агрессивные факторы внешней среды (стрессы, болезни) ухудшают самочувствие, для восстановления жизненного тонуса требуется лишь небольшая остеопатическая поддержка (обычно 1 сеанса достаточно).
news.rambler.ru
Что лечит остеопат?
Все чаще терапевты, ортопеды, хирурги и прочие специалисты рекомендуют своим пациентам посетить остеопата. Кто такой врач-остеопат и что он лечит? Как она работает и чем может помочь?

Остеопат – кто это?
Это квалифицированный врач, который методом пальпации (ощупывания, проще говоря) определяет, какие органы и части тела смещены или изменены по размеру, а потом этим же методом проводит лечение. Отличительная черта остеопатии, как метода, в том, что на сеансах не проводится манипуляций, нарушающих целостность кожи (проколов, уколов, надрезов), а также агрессивных и болезненных приемов. Врач действительно должен быть опытным и знающим, иметь классическое базовое медицинское образование и помимо него – оконченные курсы по остеопатии.

В постсоветских странах остеопатия еще не получила широкого распространения, обучением специалистов занимаются считанные медицинские центры и учреждения. Это позволяет пациентам с легкостью проверить подлинность диплома или сертификата своего остеопата и убедиться, что человек действительно обладает необходимыми знаниями и навыками для работы.
Какие болезни лечит остеопат?
Прежде всего, это болезни, связанные с костями – позвоночника, ног, рук. Это различные сколиозы, дисплазии у детей, вывихи, смещения, боли в спине, шее, суставах и пр. Кроме этого, остеопаты часто работают с беременными, помогая им с комфортом и без болей выносить ребенка, а потом легко родить, а также быстро восстановиться после. Остеопаты принимают участие в лечении бесплодия и других гинекологических проблем. Неврологические проблемы (головные боли, ДЦП, ВСД и т. п.), заболевания из области стоматологии, ЛОР-патологии, послеоперационные осложнения (спайки, рубцы, внутренние уплотнения) – все эти недуги можно излечить или существенно облегчить у опытного остеопата.

Однако, нужно понимать, что есть ряд заболеваний, которые остеопатия излечить не в силах: раковые болезни, тяжелые воспаления, инфекционные заболевания, эпилепсии, острые хирургические состояния.
Как работает остеопат, что происходит на приеме?
Прием взрослых обычно длится от 45 минут до часа, детей – 35-45 минут. Это объясняется тем, что сначала врач должен подробно расспросить больного (или родителя маленького пациента) о жалобах, об истории лечения болезни (если она уже до этого лечилась), изучить все результаты анализов и прочих медицинских исследований (УЗИ, МРТ, рентген), какие есть у человека на момент обращения. Это не означает, что без предварительных исследований к остеопату идти нельзя, просто так выводы врача будут более полными.

Более того, иногда остеопат, проведя первичный осмотр, может попросить пациента пройти некоторые лабораторные обследования – так происходит в случае, когда симптомы указывают на разные заболевания одновременно, чтобы сузить область лечения и правильно подобрать методы восстановления здоровья.

После общения остеопат попросит раздеться до белья и начнет осмотр тела, уделяя особенно внимание тем областям, на которые вы пожаловались. Он будет просить присесть, нагнуться, определенным образом поднимать и опускать руки, сгибать ноги. Иногда она сам, мягко и безболезненно, будет нажимать на определенные мышцы или кости, поворачивать голову или менять положение вашего тела. Таким образом, врач наблюдает, как работают суставы и мышцы, где есть нарушения или особенности, какие участки реагируют не так, как должны.
Как лечит остеопат?
Такими же легкими и мягкими надавливаниями остеопат лечит проблемные участки. Обычно это происходит уже на первом приеме, однако чаще всего нужно 2-3 приема. Разумеется, каждый человек особенный и подбор лечения (и, соответственно, количество приемов) определяется индивидуально.
Нажимы на нужные участки запускают мощные внутренние восстановительные процессы, которые медленно, но непрерывно работают. На полный эффект следует рассчитывать через несколько дней после визита к остеопату. Иногда облегчение приходит на 8-10 день после общения с врачом.
Один-два дня после приема внутри тела идут очень активные процессы, поэтому не стоит планировать на этот период занятия в спортзале, посещений сауны, а также обильных застолий и приема спиртного. Позвольте своему телу восстанавливаться.
otvetikovich.ru


 Автор статьи: Сергей Владимирович, приверженец разумного биохакинга и противник современных диет и быстрого похудения. Я расскажу, как мужчине в возрасте 50+ оставаться модным, красивым и здоровым, как в свои пятьдесят чувствовать себя на 30. Подробнее об авторе.
Автор статьи: Сергей Владимирович, приверженец разумного биохакинга и противник современных диет и быстрого похудения. Я расскажу, как мужчине в возрасте 50+ оставаться модным, красивым и здоровым, как в свои пятьдесят чувствовать себя на 30. Подробнее об авторе.




 мышечную активность и активизировать циркуляцию крови. Для этого необходимо:
мышечную активность и активизировать циркуляцию крови. Для этого необходимо:
















 В период беременности значительно увеличивается нагрузка на позвоночник.
В период беременности значительно увеличивается нагрузка на позвоночник. Хрупкость суставных соединений провоцирует завышенная норма релаксина.
Хрупкость суставных соединений провоцирует завышенная норма релаксина. В ежедневный рацион необходимо включить кальцийсодержащие продукты.
В ежедневный рацион необходимо включить кальцийсодержащие продукты. Лабораторные исследования установят наличие воспалительного процесса.
Лабораторные исследования установят наличие воспалительного процесса.










































 Ультразвуковое исследование — метод, без которого сложно вообразить сейчас лечение множества болезней разных частей тела. Это простой метод, позволяющий быстро и точно диагностировать многие внутренние заболевания и патологии коленных суставов. Ревматоидный артрит, остеоартроз, серьезные травмы — все это часто встречается среди населения, особенно пожилого. Исходя из этого можно с уверенностью сказать, что УЗИ коленного сустава — едва ли не лучший метод, позволяющий оперативно реагировать на ситуацию. Более того, такая диагностика часто позволяет найти болезнь до того, как она себя начала проявлять.
Ультразвуковое исследование — метод, без которого сложно вообразить сейчас лечение множества болезней разных частей тела. Это простой метод, позволяющий быстро и точно диагностировать многие внутренние заболевания и патологии коленных суставов. Ревматоидный артрит, остеоартроз, серьезные травмы — все это часто встречается среди населения, особенно пожилого. Исходя из этого можно с уверенностью сказать, что УЗИ коленного сустава — едва ли не лучший метод, позволяющий оперативно реагировать на ситуацию. Более того, такая диагностика часто позволяет найти болезнь до того, как она себя начала проявлять. Пациентов часто интересует, что показывает УЗИ коленного сустава, ведь важно не просто пройти процедуру, а быть уверенным, что после обследования и лечения скрытых патологий нет. Преимущество данного исследования в том, что оно позволяет обнаружить практически все проблемы. Это и артриты, синовиты, бурситы, тендиниты, лигаментиты, и всевозможные травмы. На УЗИ коленного сустава видно разрывы связок, некроз тканей, опухоль, кисты, эрозии и другие проблемы. Такой метод диагностики используют, чтобы оценить, нужно ли проводить пункцию, лаваж, периартикулярную блокаду. Также, за счет того, что метод неинвазивный, его применяют, чтобы оценить эффективность медикаментозного лечения.
Пациентов часто интересует, что показывает УЗИ коленного сустава, ведь важно не просто пройти процедуру, а быть уверенным, что после обследования и лечения скрытых патологий нет. Преимущество данного исследования в том, что оно позволяет обнаружить практически все проблемы. Это и артриты, синовиты, бурситы, тендиниты, лигаментиты, и всевозможные травмы. На УЗИ коленного сустава видно разрывы связок, некроз тканей, опухоль, кисты, эрозии и другие проблемы. Такой метод диагностики используют, чтобы оценить, нужно ли проводить пункцию, лаваж, периартикулярную блокаду. Также, за счет того, что метод неинвазивный, его применяют, чтобы оценить эффективность медикаментозного лечения. Когда делается УЗИ коленного сустава, конечно, больной надеется, что у него все в норме. Чтобы это было так, результаты во всех структурах колена должны быть следующими: контуры ровные, четкие, поверхность без деформации, суставные полости без выпота, синовиальная оболочка на эхо не визуализируется. Суставные сумки с их заворотами отображаются как гипоэхогенные детали, имеющие складчатую структуру и ответвления. А гиалиновый хрящ должен быть эхооднородным.
Когда делается УЗИ коленного сустава, конечно, больной надеется, что у него все в норме. Чтобы это было так, результаты во всех структурах колена должны быть следующими: контуры ровные, четкие, поверхность без деформации, суставные полости без выпота, синовиальная оболочка на эхо не визуализируется. Суставные сумки с их заворотами отображаются как гипоэхогенные детали, имеющие складчатую структуру и ответвления. А гиалиновый хрящ должен быть эхооднородным. Загрузка… 
Загрузка… 













 Исследование установит наличие изменений в структуре мягких тканей.
Исследование установит наличие изменений в структуре мягких тканей. Болезнь развивается на фоне воспалительного процесса.
Болезнь развивается на фоне воспалительного процесса. Врач ультразвуковой диагностики выдает расшифровку исследования для дальнейшей диагностики в узкопрофильного специалиста.
Врач ультразвуковой диагностики выдает расшифровку исследования для дальнейшей диагностики в узкопрофильного специалиста. УЗИ определит наличие повреждения сухожилий и связок.
УЗИ определит наличие повреждения сухожилий и связок.



 При обследовании колена специалист ультразвуковой диагностики определяет следующие показатели:
При обследовании колена специалист ультразвуковой диагностики определяет следующие показатели:


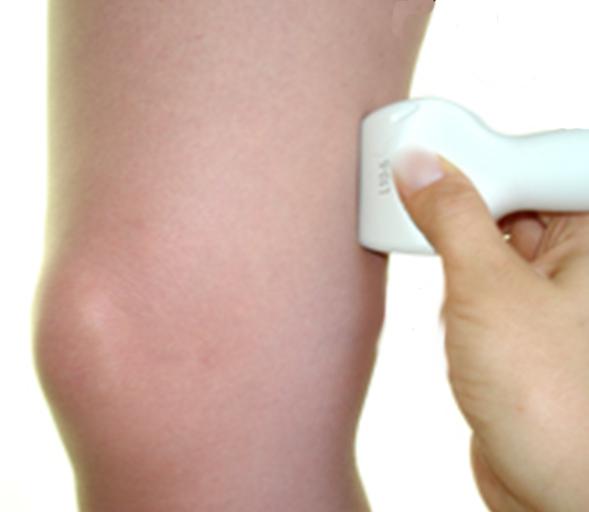
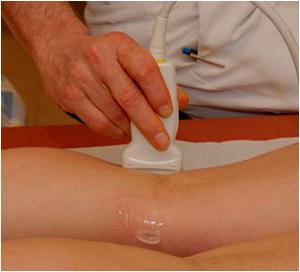

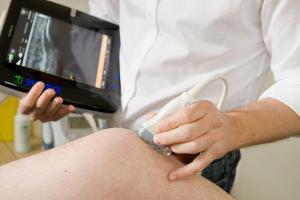




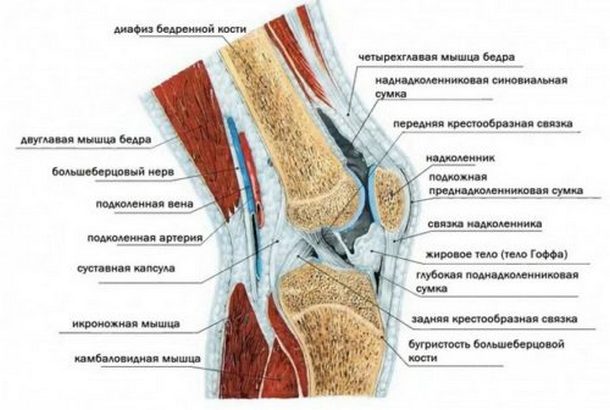
 Строение сустава
Строение сустава Ортез — наколенник, позволяющий стабилизировать сустав
Ортез — наколенник, позволяющий стабилизировать сустав
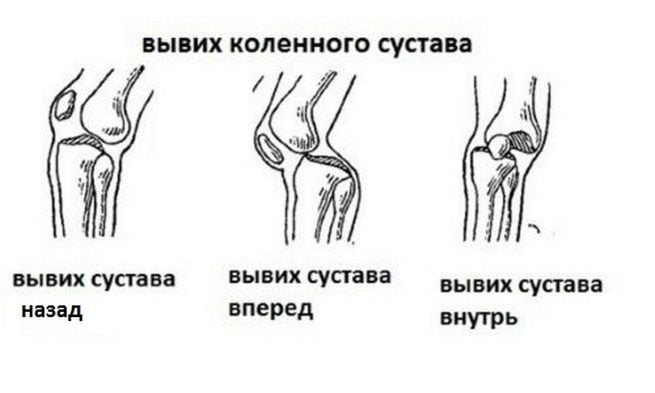
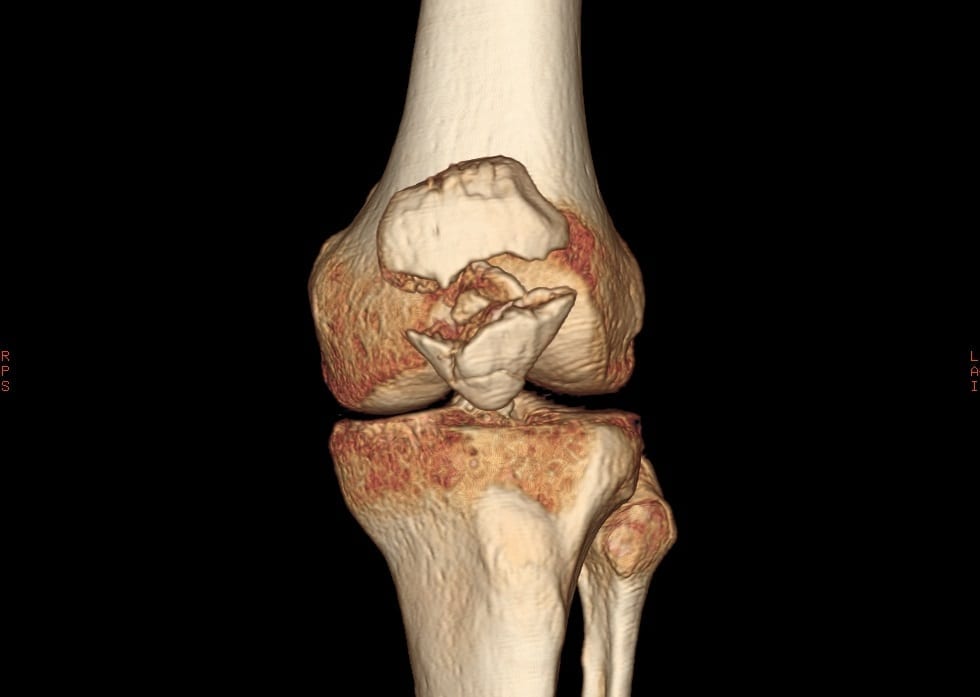
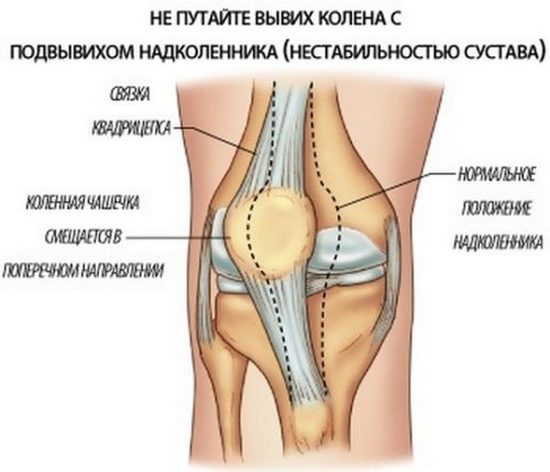



 Начнут восстанавливаться хрящевые ткани, снизится отечность, вернется подвижность и активность суставов. И все это без операций и дорогостоящих лекарственных препаратов. Достаточно лишь начать.
Начнут восстанавливаться хрящевые ткани, снизится отечность, вернется подвижность и активность суставов. И все это без операций и дорогостоящих лекарственных препаратов. Достаточно лишь начать.










 Автор статьи: Ячная Алина, хирург-онколог, высшее медицинское образование по специальности “Лечебное дело”.
Автор статьи: Ячная Алина, хирург-онколог, высшее медицинское образование по специальности “Лечебное дело”.















 к содержанию ^
к содержанию ^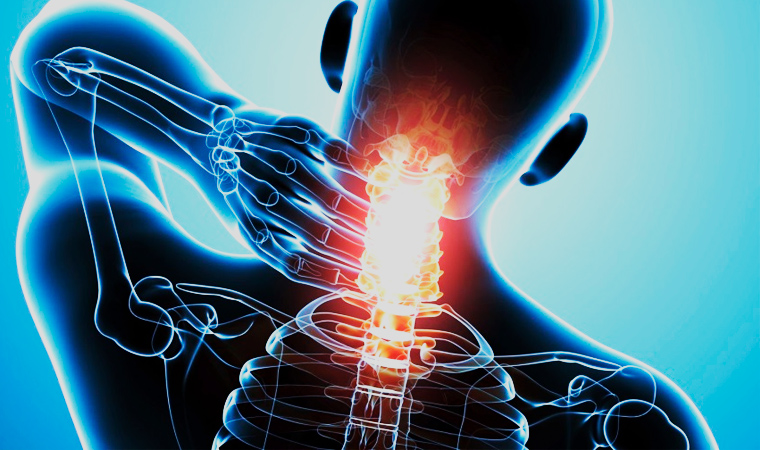 к содержанию ^
к содержанию ^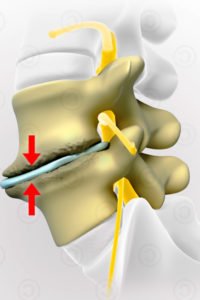

































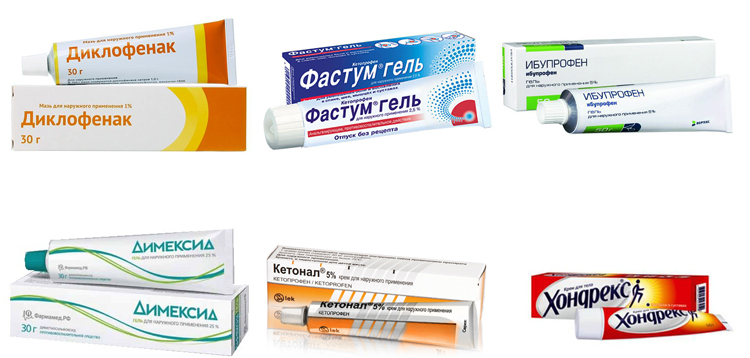
 Большинство людей предпочитает воспользоваться мазью при растяжении мышц и связок, а не обращаться за помощью к врачам в медицинские учреждения, так как это занимает драгоценное время.
Большинство людей предпочитает воспользоваться мазью при растяжении мышц и связок, а не обращаться за помощью к врачам в медицинские учреждения, так как это занимает драгоценное время.
 Охлаждающие мази – это средства, которые могут помочь лишь в первый день после получения травмы. Их действие направлено на уменьшение скорости осуществления кровотока, вследствие чего предотвращается образование обширной гематомы.
Охлаждающие мази – это средства, которые могут помочь лишь в первый день после получения травмы. Их действие направлено на уменьшение скорости осуществления кровотока, вследствие чего предотвращается образование обширной гематомы. Сразу после того, как охлаждающая мазь попадает на кожу человека, он начинает чувствовать преимущественно приятное ощущение прохлады.
Сразу после того, как охлаждающая мазь попадает на кожу человека, он начинает чувствовать преимущественно приятное ощущение прохлады.





















 Охлаждающая мазь от растяжений Быструмгель
Охлаждающая мазь от растяжений Быструмгель Согревающая мазь от растяжений Венорутон-гель
Согревающая мазь от растяжений Венорутон-гель Противовоспалительная мазь от растяжений Фасуем гель
Противовоспалительная мазь от растяжений Фасуем гель Мазь от растяжений для детей Траумель гель
Мазь от растяжений для детей Траумель гель Одна из наиболее сильных и лучших обезболивающих мазей, созданная на основе кетопрофена. Несмотря на то, что местное средство считается классическим нестероидным противовоспалительным лекарством локального воздействия, благодаря комплексному эффекту блокады синтеза простагландинов, лейкотриенов, циклооксигеназы и липоксигеназы с фоновым замедлением продукции брадикинина устраняет даже достаточно сильную и острую боль, в том числе и системной природы. Противовоспалительный эффект достаточно слаб.
Одна из наиболее сильных и лучших обезболивающих мазей, созданная на основе кетопрофена. Несмотря на то, что местное средство считается классическим нестероидным противовоспалительным лекарством локального воздействия, благодаря комплексному эффекту блокады синтеза простагландинов, лейкотриенов, циклооксигеназы и липоксигеназы с фоновым замедлением продукции брадикинина устраняет даже достаточно сильную и острую боль, в том числе и системной природы. Противовоспалительный эффект достаточно слаб. Содержит в своём составе эвкалиптовое масло, ментол, а также камфору. Базовым компонентом является метилсалицилат. Наиболее эффективен в первые двое суток после получения растяжения или прочих видов травм мышц, связок, сухожилий, иных компонентов опорно-двигательного аппарата;
Содержит в своём составе эвкалиптовое масло, ментол, а также камфору. Базовым компонентом является метилсалицилат. Наиболее эффективен в первые двое суток после получения растяжения или прочих видов травм мышц, связок, сухожилий, иных компонентов опорно-двигательного аппарата; Комбинированный состав данного местного препарата включает в себя экстракт Цветков гвоздики, ментол, а также эвкалиптовое масло высокой концентрации. Достаточно быстро уменьшает боль умеренного типа, эффективно охлаждает, а также борется с отечностью. Рационально использовать это средства в первые трое суток после получения повреждений;
Комбинированный состав данного местного препарата включает в себя экстракт Цветков гвоздики, ментол, а также эвкалиптовое масло высокой концентрации. Достаточно быстро уменьшает боль умеренного типа, эффективно охлаждает, а также борется с отечностью. Рационально использовать это средства в первые трое суток после получения повреждений; Еще одна популярная и эффективная согревающая мазь с очень выраженной тепловой индукцией. Основными действующими веществами средства является метилсалицилат, алилизотиоцианат и экстракт пчелиного яда. Формируется стойкий эффект уже спустя 1 минуту после нанесения на кожные покровы, при этом длительность его в среднем составляет до 2 часов;
Еще одна популярная и эффективная согревающая мазь с очень выраженной тепловой индукцией. Основными действующими веществами средства является метилсалицилат, алилизотиоцианат и экстракт пчелиного яда. Формируется стойкий эффект уже спустя 1 минуту после нанесения на кожные покровы, при этом длительность его в среднем составляет до 2 часов; Достаточно старое, однако, хорошее и недорогое местное средство. Основным действующим веществом выступает гепарин, активно влияющий на обменные процессы в тканях путем индукции рассасывания гематом, лизиса тромбов, а также расширения периферических сосудов и улучшения локального кровотока. Может использоваться не более 5 дней подряд без дополнительного согласования с профильным врачом. Не рекомендуется комплексное использование его с системными препаратами, разжижающими кровоток.
Достаточно старое, однако, хорошее и недорогое местное средство. Основным действующим веществом выступает гепарин, активно влияющий на обменные процессы в тканях путем индукции рассасывания гематом, лизиса тромбов, а также расширения периферических сосудов и улучшения локального кровотока. Может использоваться не более 5 дней подряд без дополнительного согласования с профильным врачом. Не рекомендуется комплексное использование его с системными препаратами, разжижающими кровоток. Основным действующим веществом данной мази выступает флавоноидное производное рутина, обладающее витаминной активностью, оказывающее венопротекторное, тонизирующие и противоотечное воздействие. Терапевтический эффект достигается спустя 30 минут после использования и сохраняется вплоть до 8 часов;
Основным действующим веществом данной мази выступает флавоноидное производное рутина, обладающее витаминной активностью, оказывающее венопротекторное, тонизирующие и противоотечное воздействие. Терапевтический эффект достигается спустя 30 минут после использования и сохраняется вплоть до 8 часов; [1], [2], [3], [4]
[1], [2], [3], [4]



















 Внешний вид адамова яблока.Маклюра оранжевая достигает в высоту 20 метров. Ствол дерева прямостоячий, покрыт темной корой с трещинами. Крона раскидистая с множеством веток.
Внешний вид адамова яблока.Маклюра оранжевая достигает в высоту 20 метров. Ствол дерева прямостоячий, покрыт темной корой с трещинами. Крона раскидистая с множеством веток. Для лечения суставов в медицине используют настойку, мазь и экстракт из адамова яблока.Официальная медицина недостаточно изучила лечебные свойства адамова яблока, поэтому растение чаще используют в рамках народной медицины. В качестве основного лечебного компонента выступает млечный сок растения. С его помощью лечат различные кожные заболевания, нарушения в работе костно-мышечного аппарата и сердечно-сосудистой системы.
Для лечения суставов в медицине используют настойку, мазь и экстракт из адамова яблока.Официальная медицина недостаточно изучила лечебные свойства адамова яблока, поэтому растение чаще используют в рамках народной медицины. В качестве основного лечебного компонента выступает млечный сок растения. С его помощью лечат различные кожные заболевания, нарушения в работе костно-мышечного аппарата и сердечно-сосудистой системы. Инфографика по адамову яблоку
Инфографика по адамову яблоку



















 Загрузка…
Загрузка…



 3 теста при боли в груди. Как узнать, что болит за грудиной
3 теста при боли в груди. Как узнать, что болит за грудиной Мы попросили Ларису Третьякову, гастроэнтеролога, врача высшей категории, заведующую отделением Клиники «ФармМед», рассказать, что чаще всего болит в области эпигастрия, как разобраться в собственных ощущениях и какие диагностические процедуры в данном случае необходимы.
Мы попросили Ларису Третьякову, гастроэнтеролога, врача высшей категории, заведующую отделением Клиники «ФармМед», рассказать, что чаще всего болит в области эпигастрия, как разобраться в собственных ощущениях и какие диагностические процедуры в данном случае необходимы..jpg) Иллюстрация: Роман Борисов
Иллюстрация: Роман Борисов