Сакроилеит на рентгенограмме: Рентгенологические стадии сакроилеита » Портал “Ревматологическая помощь” – Сакроилиит — 24Radiology.ru
Рентгенологическая классификация стадий сакроилеита
Стадия Характеристика
0 норма
I нечеткость контуров (размытая суставная щель), псевдорасширение, умеренный склероз.
II немногочисленные эрозии, отчетливый склероз, неравномерное расширение суставной щели, “картина нитки жемчуга”
III явное отклонение от нормальной картины — сакроилеит(от умеренного до значительного) с одним или несколькими из следующих признаков:
• эрозия,
• склерозирование,
• расширение или сужение суставной щели,
• частичный анкилоз.
IV резко выраженное отклонение от нормы — тотальный анкилоз.
Лечение анкилозирующего спондилоартрита
1.НПВС:
• селективные ингибиторы ЦОГ-2 (мелоксикам 15-22,5 мг/сут, нимесулид 100 мг 2 р/сут, целекоксиб 200 мг 1-2 р/сут).
• диклофенак (вольтарен) 150-200 мг/сут,
2. Сульфаниламидные препараты:
• сульфасалазин 2 г/сут.
3. Глюкокортикостероиды:
• пульс-терапия – в/в 1000 мг метилпреднизолона (солумедрол, метипред, урбазон) ежедневно в течение 3 дней (в случае устойчивого, торпидного течения заболевания),
• кеналог, метипред, гидрокортизон внутрисуставно при артрите периферических суставов (кроме случаев поражения тазобедренных суставов).
4. Лечение мышечного спазма:
• мидокалм по 1 таблетке 2-3 раза в день;
• скутамил-С по 1 таблетке 3 раза в день.
5. Препараты СЭТ (вобэнзим по 5т 3 раза в день).
6. Лечебная физкультура, физиотерапевтические процедуры.
7. Санаторно-курортное лечение по показаниям.Критерии эффективности лечения:
1. Нормализация или снижение клинико-лабораторных параметров активности заболевания.
2. Уменьшение (замедление) рентгенологического прогрессирования поражения опорно-двигательного аппарата.
Примеры формулировки диагноза:
Анкилозирующий спондилоартрит (болезнь Бехтерева), ризомелическая форма с поражением позвоночника и тазобедренных суставов, медленно прогрессирующее течение с периодическими обострениями, активная фаза, II степень активности, Ко ст. II, ФНС И.
Реактивные артриты ( м02 )
Определение. Реактивный артрит — острый негнойный артрит, развивающийся после инфекции любой локализации в организме и тесно связанный с антигеном гистосовместимости HLA-B27.
Классификация реактивных артритов:
1. Артриты урогенитального происхождения.
2. Артриты, связанные с кишечной инфекцией.
3. Артриты, связанные с вирусной инфекцией (ВИЧ, вирусный гепатит).
4. Артриты, связанные с тонзиллитом и фарингитом.
Диагностические критерии, предложенные Немецким ревматологическим обществом (1995) [40]
1. Типичное поражение суставов (периферическое, асимметричное, олигоартикулярное, нижние конечности, особенно коленные и голеностопные суставы).
2. Типичный анамнез (диарея, уретрит) и/или клинические проявления инфекции входных ворот.
3. Прямое обнаружение возбудителя во входных воротах (например, соскоб из уретры на хламидии).
4. Обнаружение специфически агглютинирующих антител с достоверным повышением титров (например, по отношению к энтеропатическим возбудителям).
5. Наличие HLA-B27 антигена.
6. Обнаружение субстрата возбудителя посредством цепной реакции полимеразы или специфических моноклональных антител.
Достоверный реактивный артрит устанавливается при наличии критериев 1 плюс 3 или 4, или 6. Вероятный реактивный артрит имеется при наличии критериев 1 плюс 2 и/или плюс 5. Возможный реактивный артрит предполагается при наличии критерия 1.
КЛИНИЧЕСКИЕ КРИТЕРИИ:
• Асимметричный артрит нижних конечностей.
• Урогенитальное воспаление (уретрит, простатит, цистит, баланит) или энтероколитические проявления.
• Воспаление глаз (увеит, конъюнктивит).
• Энтезопатии, тендиниты, тендовагиниты, мышечные боли, боли в пятках.
• Поражение кожи и слизистых оболочек.
• Висцеральные проявления — нефрит, кардит (встречаются редко).
• Рецидивирование клинических проявлений — часто.
• Тесная ассоциация с антигеном HLA-B27.
рентген vs МРТ – Ревматология
Сегодня хочется поговорить о методах диагностики сакроилета (воспаление крестцово-подвздошных сочленений). А именно когда выполнять рентген, когда МРТ и могут ли они заменять друг друга без потери качества диагностики? Обо всем по порядку)))
Обычная рентгенография крестцово-подвздошных сочленений или обзорный снимок таза уже много лет используются для диагностики сакроилеита, и именно результаты рентгенографии являются частью общепринятых международных диагностических критериев анкилозирующего спондилита. Тем не менее, рентгенография может показывать только структурное повреждение сочленений. Поэтому на ранних стадиях довольно сложно выявить признаки сакроилеита. На более поздних же стадиях заболевания рентген может использоваться для диагностики поражения как крестцово-подвздошных сочленений, так и позвоночника.
Магнитно-резонансная томография (МРТ) куда информативнее рентгена в выявлении раннего сакроилеита, потому что МРТ может определять активное воспаление в сочленениях в дополнении к структурному повреждению. Но! Нет чётко установленных МРТ-стадий сакроилеита, поэтому метод имеет ряд ограничений.
Есть понятие дорентгенологический (или нерентгенологический) аксиальный спондилоартрит, который имеет сходную с классическим АС (болезнью Бехтерева) клиническую картину, но не выявляет изменений на стандартном рентгене. В этом случае изменения могут быть насколько ранними, что определяются только на МРТ.
МРТ подходит для определения активности болезни и может использоваться для мониторинга заболевания.
Компьютерная томография (КТ) занимает промежуточное положение и реже используется в диагностике сакроилеита. КТ более чувствительна, чем рентген для выявления раннего сакроилеита. Эрозии суставных поверхностей, изменение суставных щелей и увеличение плотности костной ткани (склероз) значительно лучше визуализируются на КТ, но КТ не может выявить раннее активное воспаление, если не наблюдаются сопутствующие структурные повреждения.
И все бы замечательно, но #деньгиденьгиденьги
Увы, далеко не все могут себе позволить выполнить МРТ, а в государственных учреждениях очереди порой до второго пришествия.
Наши рекомендации предлагают алгоритм постановки диагноза: сначала стандартный снимок таза, при отсутствии достоверных признаков сакроилеита на рентгене — МРТ, в сомнительных случаях -КТ. Я же считаю, что на ранних стадиях МРТ оправдано и более целесообразно, нежели стандартный рентген. Смысл заставлять пациента проходить столько исследований?
На поздних же стадиях или для контроля уже установленного диагноза — вполне подойдёт и обычный рентген (1 раз в 2 года при отсутствии поражения тазобедренных суставов).
Что такое достоверный сакроилеит на МРТ?
Это не менее 2х участков отека костного мозга в области сочленений или по одному участнику на 2х последовательных срезах. Наличие только синовита крестцово-подвздошных сочленений БЕЗ отека НЕ является достаточным для постановки диагноза, хотя и может говорить в его пользу.
Отек костного мозга — интенсивный сигнал, интенсивности которого коррелирует с активность процесса. Отек костного мозга может быть признаком и других болезней (инфекция, заболевания крови и тд.). Стоит это иметь в виду!
Сакроилеит рентгенологические признаки – меню, первые признаки, побочные эффекты, проявления
Челюстной артрит (артрит челюстно-лицевого сустава, ВНЧС)
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день…Читать далее »
Поражение нижнечелюстного височного сустава сложно отнести к распространенным заболеваниям, но если беда пришла, то в большинстве случаев не так просто найти специалиста, с которым можно проконсультироваться. В зависимости от своей компетентности, в роли специалиста может выступить ревматолог, физиотерапевт, врач ЛФК. Само понятие артрита трактуется как воспалительный процесс. Сустав поразить может травма либо инфекция, так что без профессионала в подобной ситуации не обойтись.
Формы и причины
Учитывая возможные источники воспаления о которых упоминали чуть выше, первопричина может вызвать травматический или инфекционный артрит:
- Виды могут переходить в острую или хроническую форму. Острый вид может быть вызван механическим влиянием. Если данная форма связана с инфекцией, тогда артрит начнет себя более ярко выражать во время простудных заболеваний, гриппа и т. п.
- В случае инфекционной основы заболевания, артрит может быть специфическим или неспецифическим.
- При ревматическом основании воспаления в качестве причин называют гематогенное инфицирование или развитие ЛОР-заболеваний. Проникновение инфекции гематогенным путем возможно в случае вспышки гонореи, ангины, тифа и др. Также возбудители могут попасть при контакте или даже прямым путем.
В целом, все категория заболеваний височно-нижнечелюстного сустава имеет общий перечень причин, среди которых может оказаться и источник воспаления артрита. В частности, к ним относят стрессы, физические нагрузки в больших размерах, вредные привычки и нарушения в обмене веществ.
Симптомы
Острый челюстной артрит вызывает ряд симптомов:
- боль в области ВНЧС, когда пострадавший открывает рот;
- отек, припухлость;
- болезненная реакция во время пальпации.
Первые признаки острого течения характеризуются резкими болями в суставе, которые особенно ярко напоминают о себе во время челюстных движений. В последствии болевой синдром с легкостью может иррадировать в орган осязания, обоняния и т. п.
Отличительный симптом острой формы — это признак пульсирования и локальность.
Вдобавок существенно сужается двигательная способность, из-за чего рот открывается максимум на 4-5 мм. Пренебрежение визитом к специалисту даст карт-бланш заболеванию, что приведет к развитию гнойного артрита. Осложненная форма острого артрита указывает на такую клиническую картину:
- в области сустава накопляется инфильтрат;
- кожа может поддаваться гиперестезии;
- сужается наружный слуховой проход;
- может проявляться головокружение или повышаться температура;
- увеличивается скорость оседания эритроцитов.
Хроническая форма характерна симптоматическими признаками в виде ноющих болей, хруста при движении, а также ощущения скованности, если человек некоторое время находился в покое. Кроме того, боль может существенно усилиться при движении нижней челюстью.
Наглядно о симптомах вам покажут и расскажут в этом коротком видео.
Диагностика артрита ВНЧС
Заболевание характеризуется ярко выраженным этиологическим фактором. В связи с этим в процессе диагностики могут быть задействованы специалисты самых разных профилей — от стоматологов и ревматологов до фтизиатров и дерматовенерологов.
Для вынесения диагноза в подобной ситуации используют:
- Рентгенографию. Как правило, каждая форма имеет свои рентгенологические признаки, поэтому на счет достоверности диагностики не должно возникать никаких сомнений.
- Компьютерную томографию.
- Осмотр. В некоторых случаях врачи могут осмотреть пациента до использования соответствующих устройств. Во время осмотра пациента можно обнаружить отек в районе козелка уха, что свидетельствует о протекании острого вида артрита. Пальпация усиливает болевой синдром.
Хроническую форму обнаружить гораздо сложней, поскольку заболевание
степени, первые признаки, диагностика и лечение
Содержание статьи:
Одной из причин дискомфорта в нижней части спины является сакроилеит. Воспалению крестцово-подвздошного сустава предшествует травма, врожденная патология, инфекционное или аутоиммунное заболевание. Рекомендуемая терапия зависит от причин развития сакроилеита. Своевременная диагностика воспаления предотвратит развитие осложнений. Активный образ жизни, занятия спортом и укрепление иммунитета служат профилактикой возникновения патологии.
Причины воспаления
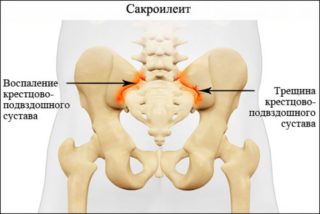 Парный крестцово-подвздошный сустав соединяет таз и позвоночник человеческого тела. Сочленение повергается высоким нагрузкам при поднятии тяжестей, сидячей работе, избыточном весе. Сакроилеит тазобедренного сустава провоцирует множество причин:
Парный крестцово-подвздошный сустав соединяет таз и позвоночник человеческого тела. Сочленение повергается высоким нагрузкам при поднятии тяжестей, сидячей работе, избыточном весе. Сакроилеит тазобедренного сустава провоцирует множество причин:
- травма подвздошной кости;
- сидячая работа и низкая двигательная активность как образ жизни;
- попадание патогенных микроорганизмов при повреждении тканей;
- врожденный вывих бедра;
- опухоли, патология позвоночника;
- инфекционные и аутоиммунные заболевания.
Воспаление крестцово-подвздошного сустава возможно при беременности из-за увеличения массы тела и изменения осанки.
Виды и формы заболевания
Воспаление подвздошной кости классифицируется по нескольким признакам. Механизм возникновения патологии:
- первичный сакроилеит — развивается в следствие травмы или опухоли в области сустава;
- вторичный сакроилеит — воспаление появляется как сопутствующий компонент основного заболевания.
Область воспаления:
- синовит — оболочка сустава;
- остеоартрит — поверхность сочленения;
- панартрит — поражение всего сустава.
 Характер воспаления:
Характер воспаления:
- Неспецифический, инфекционный с нагноением недуг проявляется в острой форме. Протекает с резкой болью в крестцовом отделе, высокой температурой, ознобом, тяжелой интоксикацией. Причиной тяжелой патологии может стать остеомиелит, инфицирование через открытую рану. Образовавшийся гной скапливается в суставе, попадает в соседние органы. Необходимо срочное оперативное вмешательство.
- Асептический сакроилеит вызывают ревматические заболевания. Патология возникает на фоне аутоиммунного сбоя в организме. Чаще других страдают пациенты старше 40 лет. Воспаление сопровождается болью в нижней части спины. Для болезни Бехтерева характерен двусторонний сакроилеит.
- Специфическая или инфекционная патология, активно развивающаяся под действием бактерий туберкулеза, бруцеллеза или сифилиса. Болезнетворные микроорганизмы распространяются на подвздошную кость из первичного очага. Воспаление бывает односторонним и двусторонним.
- Неинфекционный тип — природа заболевания связана с травмами и повышенной нагрузкой на крестцово-подвздошное сочленение. Боль возникает спонтанно, отдает в бедро и поясницу.
Степени развития недуга
 Сакроилеит крестцово-подвздошного сочленения имеет 4 стадии. Они различаются клинической картиной:
Сакроилеит крестцово-подвздошного сочленения имеет 4 стадии. Они различаются клинической картиной:
- 1 степень — симптомы смазаны, боли временного характера, отдают в конечность. Болезнь уже можно диагностировать по рентгенологическим снимкам — границы сустава нечеткие.
- 2 степень — состояние ухудшается, боль в пояснице становится режущей, может подниматься температура. Подвижность сочленения уменьшается, суставная щель неравномерная.
- 3 степень — искривляется позвоночник в поясничном отделе, появляются судороги конечностей, частичный анкилоз, радикулит.
- 4 степень — полный анкилоз, в результате срастания концов сустав теряет подвижность.
Первые признаки и симптомы
На начальной стадии недуга симптомы сакроилеита неспецифичны. По ним сложно идентифицировать патологию. Затруднения с диагностированием приводит к потере времени, заболевание прогрессирует. Симптомы зависят от вида и стадии недуга. Признаками воспаления крестцового-подвздошного сустава являются:
- Чувство общего недомогания с периодическим повышением температуры и слабостью. При гнойной форме патологии организм подвергается сильнейшей интоксикации.
- Болевые ощущения в области крестца и ягодиц, усиливающиеся при наклонах, продолжительном стоянии и сидении.
- При двустороннем воспалении возникает дискомфорт при сведении подвздошных костей.
- Признак одностороннего сакроилеита — непроизвольное перенесение тяжести тела на здоровую сторону при ходьбе, подъеме по лестнице. Становятся заметны нарушения в походке.
Патология, вызванная сбоем иммунной системы, проявляется болью в состоянии покоя и утренней зажатости поясничной области. Наиболее интенсивные ощущения после продолжительного лежания или сидения.
Диагностика и лечение
Для установления диагноза необходимо обратиться к ортопеду или ревматологу. Основная сложность — определить патологию по симптомам, характерным для многих других болезней. Диагностику сакроилеита подвздошно-крестцового сочленения проводят комплексно:
- рентгенография области таза дает достоверную картину состояния суставной щели;
- магнитно-резонансная томография выявляет наименьшие изменения сочленения;
- анализы крови: общий, биохимический, на антиген;
- проверка пациента на синдром Ферпсона.
 Процесс лечения воспалительного процесса делится на два этапа: снятие острых проявлений и реабилитационный период. На первой-второй стадии выписываются нестероидные противовоспалительные препараты. Специфический сакроилеит требует устранения источника проблемы, назначается терапия основного заболевания. Патология в гнойной форме лечится с помощью хирургического вмешательства и курса антибиотиков. Острый период проходит с соблюдением постельного режима, после облегчения состояния показана умеренная активность.
Процесс лечения воспалительного процесса делится на два этапа: снятие острых проявлений и реабилитационный период. На первой-второй стадии выписываются нестероидные противовоспалительные препараты. Специфический сакроилеит требует устранения источника проблемы, назначается терапия основного заболевания. Патология в гнойной форме лечится с помощью хирургического вмешательства и курса антибиотиков. Острый период проходит с соблюдением постельного режима, после облегчения состояния показана умеренная активность.
Восстановительные мероприятия включают массаж, парафиновые аппликации, сеансы электрофореза, УВЧ, лазеротерапию. В период реабилитации при лечении коксартроза или сакроилеита назначается схожий комплекс ЛФК. Выбираются упражнения на растяжку, устраняющие скованность сустава и позвоночника. Для полноценного восстановления рекомендуется санаторное лечение.
Осложнения и негативные последствия проявляются в виде ограниченной подвижности позвоночника, разрушения сустава. Гнойное воспаление грозит перитонитом, поражением спинного мозга. В запущенных случаях болезнь приводит к инвалидности.
Меры профилактики и прогноз
Развитие воспалительного процесса часто связано с недостатком физической активности. При сидячей работе нельзя забывать о перерывах для выполнения гимнастики. Чтобы сохранить здоровье, следует знать несколько правил:
- Следует укреплять иммунитет, регулярно проводить вакцинации, своевременно лечить инфекционные болезни.
- Не допускать поднятия тяжестей и других чрезмерных нагрузок.
- Для защиты суставов и профилактики их разрушения рекомендуется прием хондропротекторов.
- Пациенты с аутоиммунными заболеваниями должны принимать назначенные медикаменты в полном объеме.
Благоприятный прогноз возможен на ранних стадиях диагностирования и при правильно выбранной терапии. Ситуация зависит от возраста пациента, сопутствующих заболеваний, наличия опухолевого процесса. При лечении инфекционных и асептических типов сакроилеита длительное лечение совместно с физиопроцедурами и ЛФК дает шанс на восстановление здоровья.

