Разрастание костной ткани позвоночника – как их вылечить раз и навсегда
что это такое, причины костных разрастаний и заострений
Содержание статьи:
Краевые остеофиты тел позвонков представляют собой патологические разрастания костной ткани, которые сигнализируют о начавшемся процессе разрушения хрящевых структур. Дегенеративно-дистрофическая патология приводит к нарушению функционального состояния позвоночника, появлению болевых ощущений. Следствием является снижение качества жизни человека.
Что такое краевые остеофиты позвонков
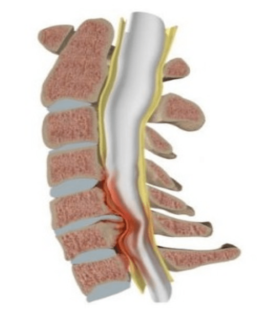
Остеофиты появляются из-за трения позвонков друг о друга при снижении высоты хряща
Остеофиты или краевые костные заострения представляют собой патологические нарастания на краях тел позвонков, которые в большей степени подвержены нагрузке. В зависимости от локализации на теле позвонков выделяются следующие виды остеофитов:
- передние;
- задние;
- переднебоковые;
- заднебоковые.
Краевые костные разрастания по передним поверхностям тел позвонков могут приводить к сдавливанию спинного мозга. Образования могут локализоваться в различных отделах позвоночника, включая шею, поясницу. Клиническая картина патологического процесса зависит от месторасположения и размеров остеофитов. Она включает несколько основных симптомов:
- Боль, появляющаяся непосредственно в области разрастания.
- Иррадиация дискомфорта, представляющая собой отраженную боль в руку, ногу, крестец и являющаяся следствием ущемления спинномозгового корешка.
- Синдром вертебральной артерии – комплекс симптомов развивается при формировании остеофитов в шейном отделе позвоночника, которое приводит к сдавливанию позвоночной артерии, проходящей в канале, образованном отверстиями поперечных отростков позвонков. При этом уменьшается поступление крови к головному мозгу, что сопровождается периодической головной болью, головокружением, шумом в ушах, ухудшением зрения, памяти, снижением трудоспособности.
- Онемение кожи, снижение мышечной силы, которые локализуются на участках тела, иннервируемых ущемленными спинномозговыми корешками.
Клинические признаки остеофитов обычно усиливаются после длительного пребывания тела человека в одном положении. На основании клинической картины можно заподозрить развитие заболевания. Если поражен грудной отдел позвоночника, патологический процесс может длительно протекать бессимптомно. По мере прогрессирования и увеличения образований в размерах возможно появление болевых ощущений в области, где близко расположен угол лопатки.
В наибольшей степени клиническая картина выражена при развитии патологического процесса в поясничном отделе позвоночника.
Причины образования остеофитов
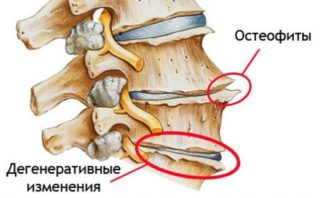
Остеофиты могут появляться из-за воспалительных процессов, например, артрите
Остеофиты или краевые костные разрастания замыкательных пластинок позвонков являются полиэтиологическим патологическим состоянием. Их появление может быть спровоцировано большим количеством различных причин.
- Наследственная предрасположенность, реализующаяся на генетическом уровне.
- Дегенеративно-дистрофическая патология позвоночника, которая сопровождается развитием остеохондроза, формированием протрузии или грыжи межпозвоночного диска, изменением анатомического соотношения структур хребта.
- Перенесенные травмы, к которым относятся ушибы тканей, растяжение, разрыв связок или сухожилий, переломы костных оснований. При этом повышается риск смещения позвонков с последующим формированием остеофитов.
- Врожденные или приобретенные искривления позвоночника, к которым относятся сколиоз, лордоз, кифоз.
- Систематические повышенные нагрузки на позвоночник, при которых костные разрастания являются компенсаторной реакцией.
- Избыточный вес, на фоне чего существенно повышается нагрузка на позвоночник, вследствие чего разрастаются остеофиты.
- Возрастные изменения в позвоночнике, которые обычно начинают проявляться у взрослых женщин и мужчин старше 45 лет. Низкая двигательная активность, приводящая к снижению прочности костной ткани позвоночника и компенсаторному формированию остеофитов.
- Развитие доброкачественных или злокачественных новообразований, которые в различной мере затрагивают костную ткань.
- Неврологическая патология различного происхождения и локализации, приводящая к нарушению иннервации и питания тканей, включая костные структуры позвоночника.
Знание причинных факторов развития патологического процесса дает возможность провести эффективное лечение. На основе этиологии можно разработать профилактические мероприятия, связанные с недопущением или ограничением воздействия соответствующих этиологических факторов.
Методы диагностики

Остеофиты на снимке КТ — видны деформированные позвонки
На основании клинической картины врач может заподозрить наличие остеофитов. Для достоверной постановки диагноза необходимо сделать визуализацию структур позвоночника при помощи следующих методик:
- Рентгенография – просвечивание тканей определенного участка тела рентгеновскими лучами в прямой и боковой проекции. Методика дает возможность выявить грубые изменения, большие остеофиты.
- Компьютерная томография – рентгенологическое послойное сканирование тканей. Методика включает цифровое построение изображения, поэтому отличается высокой разрешающей способностью и дает возможность визуализировать минимальные изменения. Компьютерная томография применяется для диагностики маленьких остеофитов, контур которых отчетливо видно на снимках.
- Магнитно-резонансная томография – послойное сканирование тканей, при котором визуализация осуществляется за счет физического эффекта резонанса ядер в сильном магнитном поле.
Для оценки функционального состояния организма дополнительно назначаются клинический анализ крови, мочи, биохимические пробы. На основании всех результатов проведенного обследования устанавливается диагноз и подбирается соответствующее лечение.
Лечение и профилактика
Если остеофиты крупные и мешают двигаться, их удаляют хирургическим путем
Лечение остеофитов комплексное. Радикальные методики подразумевают хирургическое удаление проблемных тканей. Для этого используются современные малотравматичные методики. В зависимости от локализации и степени тяжести изменений выделяются следующие виды операции:
- Фасектэктомия – полное удаление фасетчатого сустава с наростами.
- Ламинэктомия – полное или частичное удаление пластины.
- Ламинотомия – хирург делает специальное отверстие, которое способствует профилактике сдавливания волокон спинного мозга.
- Фораминотомия – увеличение расстояния между позвонками, что способствует освобождению ущемленного спинномозгового корешка.
При наличии противопоказаний к выполнению хирургической операции можно лечить остеофиты консервативно. Для этого используются медикаментозные средства различных групп: нестероидные противовоспалительные препараты, хондропротекторы, витамины группы В. Одновременно назначаются другие направления, которые включают физиотерапевтические процедуры, массаж, выполнение упражнений лечебной физкультуры.
После основного курса терапии при необходимости устанавливается индивидуальная программа реабилитации. Раннее начало консервативного лечения, проведение оперативного вмешательства дают возможность получить хороший прогноз в отношении здоровья и качества жизни пациента.
nogostop.ru
причины появления в поясничном отделе позвоночника, тазобедренном и коленном суставах, лечение

 Патологическое разрастание отдельных участков костной ткани называют остеофитами. Очень часто человек даже не подозревает о наличии такой патологии в своем теле. Костные наросты никак себя не проявляют. О проблеме пациент узнает случайно, после получения рентгенографии с описанием.
Патологическое разрастание отдельных участков костной ткани называют остеофитами. Очень часто человек даже не подозревает о наличии такой патологии в своем теле. Костные наросты никак себя не проявляют. О проблеме пациент узнает случайно, после получения рентгенографии с описанием.
Остеофиты могут появляться в суставах, на костных поверхностях рук и стоп, на позвонках. Если их не лечить, то они могут серьезно осложнить жизнь человека.
Типы костных выростов
Патологические наросты на кости появляются поодиночке или группами. По форме они могут быть похожи на шипы и бугорки.
Существует 4 типа остеофитов:
-

 Компактные. Они появляются из компактного вещества, обеспечивающего механическую прочность кости. Это вещество является внешней оболочкой любого костного элемента скелета и содержит запасы химических веществ. Компактный слой лучше всего развит в трубчатых костях. По этой причине остеофиты этого типа образуются главным образом на поверхности костей стопы и фалангах пальцев.
Компактные. Они появляются из компактного вещества, обеспечивающего механическую прочность кости. Это вещество является внешней оболочкой любого костного элемента скелета и содержит запасы химических веществ. Компактный слой лучше всего развит в трубчатых костях. По этой причине остеофиты этого типа образуются главным образом на поверхности костей стопы и фалангах пальцев. - Губчатые. Они формируются на основе губчатой ткани, имеющей ячеистую структуру. Губчатая ткань лежит под компактным слоем и обладает меньшей плотностью. Прочность ее совсем невысока. Она в большом объеме встречается в костях запястья, позвонков, ребер и грудины. Появление губчатых остеофитов обусловлено серьезными нагрузками на кости. Наросты могут формироваться на любых костях, поскольку губчатое вещество присутствует везде.
- Костно-хрящевые. Эти наросты появляются из-за деформации хрящевой ткани, находящейся в суставах. У здорового человека хрящи смягчают нагрузки на суставы и снижают трение суставных поверхностей. При чрезмерных нагрузках и различных заболеваниях воспалительного или дегенеративного характера хрящ истончается и разрушается. Увеличивается нагрузка на кость. Это приводит к разрастанию костных и хрящевых тканей. Организм компенсирует изменение нагрузки за счет увеличения площади суставных поверхностей. Костно-хрящевые образования чаще всего появляются в крупных суставах, подвергающихся серьезным нагрузках. Это коленные и тазобедренные суставы.
- Метапластические. Этот тип наростов сильно отличается от остальных. Если другие типы разрастания имеют ту же структуру, что и ткани, из которых они появились, то в метапластических наростах они изменена. Это объясняется замещением одного типа клеток другим в процессе формирования шипов. Такие новообразования, имеющие нетипичное соотношение структурных клеток, появляются на фоне воспалительных процессов или инфекционных болезней, затрагивающих костную ткань.


Остеофитоз играет важную компенсаторную роль. Например, когда из-за какой-либо болезни позвоночник утрачивает стабильность, тогда краевые костные разрастания тел позвонков выступают в качестве стабилизаторов, замедляющих разрушение суставных поверхностей.
Причины появления наростов
Остеофиты могут формироваться по самым разным причинам. У некоторых людей их появление провоцирует нарушение обменных процессов. Другие пациенты зарабатывают их, выполняя тяжелую физическую работу. Наконец, спровоцировать разрастание ткани могут различные травмы.
Чаще всего остеофиты появляются по следующим причинам:
-

 Воспаление. Воспалительные процессы в костной ткани нередко приводят к появлению остеомиелита. Эта болезнь поражает все структурные элементы кости. Патология может развиться на фоне инфицирования костной ткани гноеродными бактериями или как осложнение после перелома. Остеомиелит чаще всего поражает позвонки, плечевые и бедренные кости, суставы нижних и верхних конечностей. Остеофиты обычно появляются на этапе выздоровления, когда происходит регенерация костных структур. Особенность таких образований в том, что они со временем могут уменьшаться и вовсе исчезать.
Воспаление. Воспалительные процессы в костной ткани нередко приводят к появлению остеомиелита. Эта болезнь поражает все структурные элементы кости. Патология может развиться на фоне инфицирования костной ткани гноеродными бактериями или как осложнение после перелома. Остеомиелит чаще всего поражает позвонки, плечевые и бедренные кости, суставы нижних и верхних конечностей. Остеофиты обычно появляются на этапе выздоровления, когда происходит регенерация костных структур. Особенность таких образований в том, что они со временем могут уменьшаться и вовсе исчезать. - Дегенеративные изменения. Дегенерация хрящевой ткани может происходить в молодом и старом организме. Такие изменения обусловлены значительными нагрузками на позвоночник и крупные суставы. Чаще всего остеофиты появляются при деформирующем спондилезе и остеоартрозе. В обоих случаях наросты появляются как защитная реакция организма, стремящегося стабилизировать суставы.
- Переломы. Остеофиты часто появляются при серьезных травмах, затрагивающих среднюю часть костей. При заживлении между костными отломками формируется мозоль, состоящая из соединительной ткани, которая постепенно замещается остеоидной тканью. Последняя отличается от кости тем, что в ней мало кальция. Из-за этого вокруг нее в процессе регенерации могут возникать остеофиты, которые врачи называют посттравматическими. А также наросты при травмах могут появляться из надкостницы. Такие новообразования чаще выявляют в коленном и локтевом суставах.
- Длительное нахождение в одном положении. Если человек в течение длительного времени не меняет позу, то это неизбежно приведет к разрушению суставных поверхностей из-за чрезмерной нагрузки. При компенсации этих изменений появятся шиповидные выросты. Их очень часто выявляют офисных работников в локтевых и плечевых суставах.
- Опухоли. У некоторых людей локальное разрастание костной ткани происходит по причине доброкачественных или злокачественных новообразований. Если опухоль изначально не локализуется в костной ткани, то наросты могут стать следствием распространения метастазов. Остеофиты чаще всего появляются при следующих онкологических заболеваниях: саркома Юинга, рак простаты, рак груди, остеогенная саркома.
- Эндокринные патологии. Нарушение обменных процессов может вызывать серьезные аномалии в скелете. Такие разрастания нередко появляются при акромегалии. Эта патология характеризуется повышенной выработкой соматотропного гормона. Это приводит к увеличению костей черепа, стоп и рук, деформации позвоночника. Увеличивается масса тела, что приводит к разрушению хрящевой ткани из-за возрастающих нагрузок. Все это провоцирует появление костных выростов на вертелах бедренных костей и внутри суставов.
Остеофиты развиваются очень медленно. Поэтому поначалу никаких симптомов патологии нет. Они появляются, когда выросты вызывают стойкие функциональные нарушения в работе организма.
Диагностика и лечение
Диагностические мероприятия при выявлении остеофитов в различных отделах скелета человека по большому счету не отличаются. Для выявления патологического разрастания ткани применяются следующие методы диагностики:
- Рентген. Это основной диагностический метод. Он доступен и безопасен. Очень мелкие шипы и бугорки он позволяет увидеть и крупные остеофиты на снимках видны очень хорошо. Рентген позволяет определить локализацию выростов, их размеры и форму.
- Компьютерная томография. Она позволяет послойно изучить структуру наростов. Этот метод используется очень редко из-за своей дороговизны. К нему прибегают лишь в сложных случаях.
- Магнитно-резонансная томография. Она позволяет определить степень нарушения в костных и хрящевых структурах.
- Электронейрография. Этот метод используют в основном при диагностике патологий позвоночника. Он показывает проводимость нервных волокон и степень поражения тканей.
При постановке диагноза врачи обязательно проводят мануальное исследование. С помощью пальпации можно очень легко определить крупные костные наросты.
После того как диагноз будет поставлен назначается лечение. Оно может существенно меняться, в зависимости от местоположения остеофитов, их величины и тяжести симптомов.
Наросты в позвоночнике

 Появление костных разрастаний в позвоночнике сопровождают различные симптомы. В начале болезни болевые ощущения выражены очень слабо и пациент их не замечает. Затем, когда возникает деформация позвонков, болевые ощущения усиливаются. Особо острую боль вызывают задние остеофиты клювовидной формы. Они могут появляться в шейном, грудном и поясничном отделе позвоночника.
Появление костных разрастаний в позвоночнике сопровождают различные симптомы. В начале болезни болевые ощущения выражены очень слабо и пациент их не замечает. Затем, когда возникает деформация позвонков, болевые ощущения усиливаются. Особо острую боль вызывают задние остеофиты клювовидной формы. Они могут появляться в шейном, грудном и поясничном отделе позвоночника.
При прогрессировании заболевания происходит сужение спинномозгового канала. Нервные корешки пережимаются, что провоцирует не только боль, которая иррадиирует в разные части тела, но и различные функциональные нарушения. Например, если у пациента появляются прострелы в ягодицу и бедро, а также в голень и стопу, то у него остеофиты поясничного отдела позвоночника.
Лечение на ранних этапах заключается в назначении противовоспалительных средств, массаже и лечебной гимнастике. Если оно не дает эффекта, или пациент обратился за помощью, когда выросты стали слишком большие для лекарственной терапии, то назначается хирургическое лечение.
Вернуть пациента к относительно нормальной жизни можно только с помощью удаления одного или нескольких позвонков и замены их эндопротезами. Все манипуляции выполняются под общим наркозом. Операция может длиться 10 часов.
Выросты на стопе
Речь идет главным образом о пяточной шпоре, которая появляется из-за дистрофических изменений в подошвенной фасции. Последние возникают при постоянном травмировании сухожилия с последующим развитием плантарного фасциита. Остеофиты стопы могут появиться из-за ношения неудобной обуви.


При появлении шпоры пациент сталкивается с сильными болями при ходьбе и нарушением функциональности стопы. Больше всего неудобств добавляет пяточная шпора. Она может быть шиловидной или клиновидной.
Шпору прекрасно видно на рентгеновском снимке, поэтому к другим методам диагностики обычно не прибегают.
Лечение пяточной шпоры начинается с уменьшения нагрузки на больную конечность. Для этого пациенту предлагают носить специальные стельки, поддерживающие свод стопы. А также в лечении хорошо себя показали специальные подпяточники.
При лечении остеофитов стопы нередко применяют фиксацию подошвенной фасции. Делается это с помощью специальной клейкой ленты или ортеза, лента больше подходит для профилактики, а ортезы можно использовать только ночью.
Медикаментозное лечение сводится к приему НПВС в виде гелей и мазей. В тяжелых случаях врачи проводят лекарственную блокаду или осуществляют удаление шпоры хирургическим способом.
Остеофиты коленного и тазобедренного сустава

 В обоих случаях выросты образуются в полости сустава и чаще всего по причине деформирующего остеоартроза.
В обоих случаях выросты образуются в полости сустава и чаще всего по причине деформирующего остеоартроза.
Поначалу разрастания небольшие и захватывают краевые поверхности суставов. Затем, они появляются в местах крепления связок. При увеличении в размерах наросты серьезно сужают суставную щель. Это вызывает деформацию сустава и нарушение его подвижности.
Прогресс остеоартроза приводит к появлению болевого синдрома из-за давления костных отростков на связки и соседние ткани. Интенсивность болевых ощущений значительно выше при остеофитах тазобедренного сустава.Лечение разрастаний в коленном и тазобедренном суставе в плане применения медицинских средств не отличаются.
Пациенты получают нестероидные противовоспалительные средства: Флексен, Индометацин, Диклофенак, Кетопрофен. С их помощью врачи устраняют болевой синдром и воспаление.
Для восстановления хрящей больным назначают хондропротекторы: Хондроитин, Глюкозамин.
При тяжелом течении болезни назначается оперативное лечение. В случае с тазобедренным суставом врачи прибегают к эндопротезированию.
При лечении остеофитов коленного сустава хирурги удаляют краевые разрастания суставных тканей во время артроскопии либо полностью меняют сустав на искусственный аналог.
Что касается народного лечения, то оно не оказывает существенного влияния на развитие патологии. Оно способно лишь частично убрать поверхностные признаки воспаления и снять болевой синдром. Избавиться от костных наростов народными средствами невозможно.
Оцените статью: Поделитесь с друзьями!chebo.biz
причины появления и виды наростов

Остеофиты — это патологические разрастания костной ткани. Могут наблюдаться на суставных отрезках позвонков или них самих. Часто наблюдаются остеофиты при остеохондрозе, они могут быть в виде крючков, шипов. Чтобы избежать образование патологии, необходимо отслеживать состояние и развитие заболевания.
Виды остеофитов и механизм разрастания при остеохондрозе
Костные разрастания имеют нечеткую форму. Они способны активно развиваться, что приводит к разрушению связок, тканей, которые плотно прилегают к суставам. Остеофиты сложно обнаружить, образовавшись до определенного размера, они прекращают рост. С этого момента ткань начинает деформироваться, происходит процесс окостенения.
Виды наростов:
- посттравматические. Возникают вокруг обломков костей при серьезных переломах. Могут формироваться при надрыве надкостницы. Частые места появления — локти, колени;
- дегенеративно-дистрофические. Являются следствием артроза, остеохондроза, приводят к ухудшению подвижности сустава. Наросты встречаются в том числе и на позвоночнике;
- остеофиты воспалительной природы. При воспалении надкостницы происходит процесс окостенения ее компонентов. При злокачественной опухоли нарост имеет вид шпоры, и большой по размеру. губчатая структура остеофита присуща патологии при доброкачественных опухолях.
- вызванные эндокринными заболеваниями. Наблюдаются при изменении в строении скелета;
- неврогенного происхождения. Встречаются редко.
Остеофиты, возникшие при остеохондрозе, способны появится в крупных суставах:
- локоть, плечо;
- таз, бедра;
- между позвонками;
- около ребер;
- в ключице.
Остеофиты бывают различных размеров. Каждая из возникающих форм имеет нечеткие очертания, внешне похожа на бугорок, в том числе и при остеохондрозе.
В запущенных случаях нарастание выглядит как шипы, сопровождаются сильными болями. Необходимо принимать медикаменты, обезболивающие препараты.
Остеофиты могут начать свое развитие из-за факторов:
- Травмы.
- Нарушение целостности надкостницы.
- Дегенеративные изменения позвоночника, остеохондроз, артрозы.

Причины появления остеофитов при остеохондрозе
Причин появления наростов существует множество. Чем тщательней будет проведена диагностика, тем быстрей можно будет начать эффективное лечение.
| 1. | Посттравматический. | Нарастают появления после того, как произошли травмы или переломы. |
| 2. | Денегеративный-дистрофический. | Происходят в случае нарастаний в суставе, после чего косточки повреждаются хрящами. |
| 3. | Воспалительный. | Появляется причина, когда начинается ревматоидный артрит, туберкулез или остеомиелит, в редких случаях бруцеллез. |
| 4. | Активные нарастания. | Когда происходят изменение в самом скелете, остеофитами нарушена эндокринная система. |
| 5. | Краевое нарастание. | Если проявились злокачественные новообразования в косточках. |
| 6. | При поражении ЦНС. | Причина связана с нервами, когда к ним поступают импульсы (остеофитами поражается позвонковый отдел, корешки). |
| 7. | Надрывы. | Образуются при ущемлении при резких движениях. |
| 8. | Мелкие краевые нарастания. | Образуются, если человек усиленно физически нагружает себя разного рода упражнениями. |
Симптомы болезни
При остеофитах происходит интенсивное развитие остеохондроза, что может привести к серьезным нарушениям в позвоночнике.
Начало патологического процесса сложно отследить. Выявляют остеохондроз и остеофиты при появлении болезненных ощущений, причиной появления которых может стать сдавливание нервных корешков.
Костные образования способны стать источником поврежденных тканей, они усугубляют процесс разрушения позвонков. У человека возникает отечность, повышенная болезненность, воспалительный процесс.
Диагностика и лечение остеофитов
Для точной диагностики болезни врач должен выписать направление на рентген. Есть возможность обнаружить наросты, если они появились близко к поверхности покровов, но диагноз должен быть подтвержден обследованиями.
Лечение остеофитов не будет эффективным, если вовремя не обратится к лечащему врачу. Затягивание с визитом к специалисту приведет к отрицательным последствиям.
Мануальный терапевт – специалист, который лечит остеофитные нарастания. Он поможет восстановлению подвижности позвоночника, нервных окончаний. При лечении улучшается кровоток в области спины. Доктор назначит специальные упражнения, которые способствует лечению пораженных участков.
Если на фоне остеофитов будет развиваться или прогрессировать остеохондроз — необходимо применять медикаментозные средства, возможна комплексная терапия.
Рекомендации при лечении:
- Врач назначает препараты, которые имеют противовоспалительное воздействие.
- Регулярная профилактическая терапия.
- Придерживаться режима сна и отдыха.
- Следовать программе умеренной физической нагрузки, делать легкие упражнения, которые включают плавание или аэробику. Работа суставов придет в норму.
- Если остеохондроз прогрессирует и остеофиты достигли больших размеров, для улучшения передвижения использовать трость или костыли.
- Коррекция питания и нормализация веса.
Если вы отметили остеохондроз на поздней стадии, может понадобиться хирургическое воздействие.
Народная медицина советует использовать травы для улучшения состояния при остеофитах, возникших при остеохондрозе:
- Заварите цветки боярышника. Для этого нужно взять около трех столовых ложек и залить пол литрами кипятка. Настаивать нужно сорок минут. Употреблять лучше по 50 миллилитров за 15 минут до приема пищи.
- Заварите настойку бузины. Чтобы приготовить отвар, возьмите столовую ложку бузины, залейте ее стаканом кипятка, нагрейте несколько минут. Принимать по полстакана 4 раза в день.
Лучший способ избежать серьезной деформации — предупредить появление остеофитов. Регулярно наблюдайтесь у врача, проходите осмотр, чтобы избежать риск появления остеохондроза. Единственным путем предупредить травмирование костей – своевременное лечение заболевания. Обратитесь к врачу при появлении болей. Он сможет определить, что случилось и назначить вам эффективное лечение.
Статья проверена редакциейpozvonochnikpro.ru
Остеофиты позвоночника (шейного, поясничного и др. отделов), их лечение
Костные разрастания тел или отростков позвонков называются остеофитами. Они имеют форму бугорков, крючков, шипов, вызывают сдавление нервных корешков и позвоночных сосудов, приводят к нарушению двигательной активности в позвоночном столбе. Заболевание часто встречается у пациентов после 60-ти лет в результате естественных инволюционных изменений костной ткани. В последние годы патологический процесс имеет тенденцию к «омоложению» – остеофиты позвоночника диагностируют у больных трудоспособного возраста (40-50 лет).
Появление костных отростков позвонков не является отдельной нозологической единицей, а относится к рентгенологическому признаку дегенеративных процессов позвоночного столба.
Классификация остеофитов
Костные наросты позвоночника могут локализоваться в одном из его отделов, протекать бессимптомно или вызывать клинические проявления в зависимости от поражения той или другой анатомической структуры позвонка, возникать вследствие различных причин.
По локализации остеофиты позвоночника делятся на следующие виды:
- передние – поражают передние части тел позвонков, образуются часто в грудном отделе позвоночного столба, редко вызывают болевые ощущения и сдавление нервно-сосудистых пучков;
- задние – находятся на задних поверхностях тел позвонков, поражают преимущественно шейный отдел позвоночника, вызывают интенсивный болевой синдром в результате сдавления нервных корешков и позвоночных артерий;
- переднебоковые – располагаются на участках с наибольшим давлением и дегенеративными изменениями межпозвоночных дисков, имеют форму «клюва» и горизонтальное направление, могут поражать несколько позвонков и срастаться между собой.
- заднебоковые – возникают в шейном отделе позвоночного столба, направлены в сторону позвоночного канала, могут сдавливать спинной мозг.
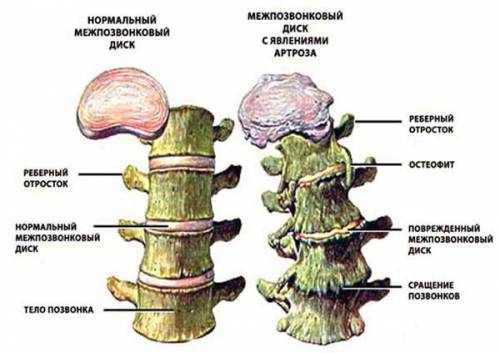
Схематическое сравнение здорового позвоночник и деформирующего спондилеза позвоночного столба
В зависимости от причины патологического процесса остеофиты бывают:
- посттравматические – появляются после переломов тел или отростков позвонков, трещин надкостницы, в результате чего формируется избыточное разрастание костной мозоли;
- дегенеративно-дистрофические – являются результатом деформирующего спондилеза, остеохондроза, которые характеризуются нарушением обменных процессов в позвонках и межпозвоночных дисках;
- периостальные – развиваются около суставов, подверженных интенсивным физическим перегрузкам и воспалительным процессам;
- массивные – представляют собой краевые костные разрастания в виде «козырька», которые появляются в результате злокачественных новообразований позвоночного столба или метастазов из молочной и предстательной железы;
- эндокринные и неврогенные – формируются на фоне гормонального дисбаланса в организме и тяжелого поражения нервной системы.
Остеофиты склонны к медленному прогрессированию и вызывают стойкие органические и функциональные нарушения пораженных позвонков.
Клиническая картина
Остеофиты длительное время протекают бессимптомно и могут быть обнаружены при диагностике других заболеваний. Костные образования, расположенные в разных отделах позвоночного столба, вызывают симптомы различной степени тяжести и отличаются возможными осложнениями.
Остеофиты шейного отдела позвоночника
Позвоночный столб в шейном отделе имеет большую подвижность, осуществляя повороты и наклоны головы. Он характеризуется хрупкостью позвонков и узкими межпозвоночными щелями, что способствует уязвимости хрящевой ткани в этом отделе. В области шеи проходят нервно-сосудистые пучки, питающие головной мозг и иннервирующие нижележащие области тела.
При развитии патологического процесса симптомы появляются на ранних этапах развития болезни в результате сдавления нервных корешков и сосудистых магистралей. Для клинической картины характерны головные боли в затылочной области, головокружения, нарушение остроты зрения, чувство покалывания и слабость в верхних конечностях, звон в ушах, ограничение подвижности шеи. Интенсивный болевой синдром с тошнотой и рвотой свидетельствует о резком повышении внутричерепного давления.
Остеофиты грудного отдела позвоночника
Грудная часть позвоночного столба наименее подвижна, поэтому костные разрастания в этом отделе вызывают клинические проявления довольно поздно. Иногда первые симптомы заболевания появляются при формировании полного обездвиживания пораженных позвонков. Наиболее часто здесь формируются передние остеофиты, не вызывающие компрессии (сдавления) сосудисто-нервных пучков и спинного мозга.

Фотография остеофитов позвоночника
Остеофиты поясничного отдела позвоночника
Поясничный отдел позвоночного столба характеризуется умеренной подвижностью, крупными позвонками, богатой сосудистой и нервной сетью, которая питает и иннервирует нижние конечности, органы малого таза. При развитии костных наростов в этой области появляются тупые боли в пояснице при длительной ходьбе и стоянии, интенсивность болевого синдрома снижается после отдыха. Неприятные ощущения могут иррадиировать (распространяться) в ногу, пах, вдоль позвоночника. Иногда возникает онемение и снижение силы в нижних конечностях, нарушаются тазовые функции (недержание мочи и кала) вследствие сдавления нервных корешков.
Появление остеофитов возникает при раздражении надкостницы в результате травм позвоночника, нарушения обмена веществ, воспалительных заболеваний костной ткани, новообразований.
Предрасполагающими факторами считаются наследственность, малоподвижный образ жизни на фоне высококалорийного рациона, нарушение питания, плоскостопие, изменение правильной осанки.
Диагностика
При первых проявлениях остеофитов позвоночника необходимо обратиться в медучреждение для консультации врача и всестороннего обследования. Доктор собирает анамнез (историю) заболевания, выясняет жалобы больного, проводит ощупывание позвоночника, проверяет неврологические рефлексы. При мануальном исследовании позвоночного столба можно обнаружить только крупные костные наросты в виде твердых образований на позвонках. Для уточнения диагноза назначают инструментальные методы обследования.
- Рентгенография позвоночника (РГ) – информативный и доступный метод выявления остеофитов при помощи рентгеновских лучей, который проводится на первом этапе диагностического обследования, костные наросты выглядят как дополнительные образования различной величины и формы по краям позвонков.
- Электронейрография (ЭНМГ) – позволяет выявить проводимость нервного волокна и степень его органического поражения в участке патологии.
- Компьютерная томография (КТ) – исследование, основанное на рентгеновском облучении позвоночника с компьютерной обработкой данных, что дает более точные результаты.
- Магнитно-резонансная томография (МРТ) – выявление нарушений в костных и мягких тканях, компрессии сосудисто-нервных пучков и спинного мозга при помощи радиомагнитных волн.
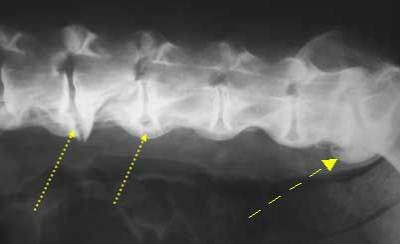
Желтыми стрелками указаны остеофиты позвоночника на рентгенограмме
Благодаря обследованию, врач устанавливает диагноз и назначает консервативные или хирургические методы терапии.
Лечебная тактика
Лечение остеофитов позвоночного столба необходимо начинать на ранних этапах развития патологического процесса. Следует помнить, что костные образования можно удалить при помощи хирургического вмешательства, а консервативные методы терапии предупреждают прогрессирование болезни и улучшают общее состояние. Поэтому чем раньше начато лечение, тем благоприятнее прогноз для выздоровления, сохранения полноценной двигательной активности и трудоспособности.
Консервативная терапия включает:
- анальгетики (тетралгин, трамал ретард, ренанган) – снимают болевые ощущения, нормализуют сон, снижают мышечный спазм, улучшают общее самочувствие;
- НПВС (напроксен, вольтарен, диклофенак) – оказывают противовоспалительный эффект, снижают отечность тканей в позвоночном канале, вызывают обезболивающее действие;
- средства для нормализации трофики тканей (никотиновая кислота, витамины группы В, фосфор, кальций, магний) – улучшают обменные процессы в позвонках, мышечном каркасе спины, нервных корешках;
- местное воздействие на патологический очаг при помощи мазей, кремов, гелей (финалгон, диклак-гель, капсикам) – обладает согревающим, раздражающим, анальгезирующим действием, применяется параллельно с таблетированными и инъекционными препаратами;
- физиопроцедуры (УВТ и ХИЛТ-терапия) – влияние на позвоночник ударно-волновой энергии и лазера, что улучшает регенерацию хряща и останавливает процесс образования остеофитов;
- массаж и мануальное воздействие – улучшают кровообращение тканей позвоночника, расслабляют мышцы, нормализуют обменные процессы в пораженных участках позвоночного столба;
- лечебная физкультура (ЛФК) – постепенное наращивание дозированной физической нагрузки на позвоночник укрепляет мышцы, связки, суставы, нормализует двигательную активность.
Оперативное вмешательство – радикальный метод избавления от остеофитов позвоночника
При неэффективности консервативной терапии назначают оперативное вмешательство, при котором удаляют остеофиты и проводят декомпрессию нервно-сосудистых пучков. Это восстанавливает подвижность позвоночника и снижает интенсивность болевого синдрома. Проведение операции должно быть своевременным до появления необратимых изменений в нервной ткани корешков и спинного мозга. Противопоказаниями к хирургическому лечению могут быть тяжелые заболевания сердечно-сосудистой системы, декомпенсированный сахарный диабет, гипертоническая болезнь 3-й степени тяжести.
Остеофиты позвоночного столба являются признаками хронического патологического процесса, могут вызывать изменение чувствительности и двигательной активности конечностей, нарушение кровообращения головного мозга, функциональную недостаточность тазовых органов. Для предупреждения образования костных наростов необходимо нормализовать питание, правильно чередовать физические нагрузки и отдых, заниматься спортом, своевременно лечить сопутствующие заболевания. Такой профилактический подход предупредит развитие и прогрессирование остеофитов, улучшит прогноз заболевания, сохранит здоровье позвоночного столба.
dialogpress.ru



