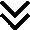Мастит код мкб – код по МКБ-10, формы болезни и ее особенности. Фиброзно-кистозная мастопатия мкб код
код по МКБ-10, лечение, возможные осложнения
Описание
Мастит – воспалительный процесс в тканях молочной железы. Проявляется сильными распирающими болями в груди, набуханием, уплотнением, покраснением кожи железы, резким подъемом температуры тела, ознобом. Диагностируется мастит при визуальном осмотре маммологом, дополнительно возможно проведение УЗИ молочной железы.
Заболевание может привести к образованию гнойника, абсцесса, флегмоны, некроза в молочной железе, развитию сепсиса и даже летального исхода. В случае микробного обсеменения молока кормление грудью придется прекратить. В отдаленном периоде может возникнуть деформация молочной железы, повышается риск развития мастопатии и рака груди.
Нелактационный мастит. Острое или хроническое воспаление грудных желез, возникшее вне периода лактации и не связанное с ней. Проявляется болью в груди, отеком и уплотнением тканей, гиперемией кожи, увеличением лимфоузлов в подмышечной области, повышением температуры. Диагностируется при помощи общеклинического и бактериологического исследования, УЗИ.
Лечение негнойных форм мастита — консервативное с использованием антибиотиков, иммунокорректоров, противовоспалительных, гормональных, антигистаминных препаратов. Пациенткам с гнойным воспалением с учетом распространенности процесса выполняется вскрытие или пункция мастита, секторальная резекция, редко — мастэктомия.
Гнойный мастит. Инфекционно — воспалительное заболевание молочных желез с поражением железистой и/или интерстициальной ткани. Проявляется гипертермией, ознобом, болезненностью и отеком тканей, образованием в груди одной, нескольких или множественных полостей с гнойным содержимым. Для диагностики используют пальпацию, УЗИ грудных желез, лабораторные методы.
Мастит (грудница) — воспаление молочной железы. Мастит перидуктальный (плазмоцитарный мастит, субареолярный абсцесс) — воспаление дополнительных желёз в зоне ареолы. Мастит новорождённых — мастит, возникающий в первые дни жизни в результате инфицирования гиперплазированных железистых элементов.
Классификация • По течению •• Острый: серозный, гнойный, флегмонозный, гангренозный, абсцедирующий •• Хронический: гнойный, негнойный • По локализации: субареолярный, интрамаммарный, ретромаммарный, разлитой (панмастит). Этиология • Лактационный (возникает в послеродовом периоде; см. Вскармливание грудное) • Бактериальный (стрептококки, стафилококки, пневмококки, гонококки, нередко сочетания с другой кокковой флорой, кишечной палочкой, протеем) • Карциноматозный.
Дополнительные факты


В структуре воспалительных заболеваний груди нелактационные маститы занимают не более 5-7%. Наиболее часто они возникают у женщин в возрасте 15-45 лет. Некоторые специалисты сообщают о повышении уровня заболеваемости в возрасте 14-24 и 30-34 лет. В первом случае это связано с интенсивным крово- и лимфотоком в молочных железах на фоне их созревания, во втором — с появлением дисгормональных гиперплазий.
Иногда патологию выявляют у мужчин. Основными особенностями нелактационных форм воспаления являются менее выраженная клиническая картина, склонность к преобладанию гнойных форм и хроническому рецидивирующему течению. Абсцедирующие и инфильтративно-гнойные варианты болезни диагностируются почти у 60% пациенток.
Гнойное воспаление грудных желез обычно возникает у женщин репродуктивного возраста. В 80% случаев оно связано с лактацией, в 20% имеет другие причины. Чаще всего гнойный мастит диагностируется у первородящих на 2-3 неделе после родов, хотя зафиксированы случаи развития заболевания спустя 10 месяцев после рождения ребенка.
Согласно статистическим данным, гнойные формы воспаления выявляют у 0,2-2,1% рожениц, что составляет около 10-19% всех случаев послеродовых маститов. Первостепенную роль в развитии заболевания играет внутрибольничная инфекция, основными источниками госпитальных штаммов становится медработники, а резервуарами — палаты и перевязочные.
Мастит. Воспаление ткани молочной железы. Мастит возникает в результате инфицирования молочной железы бактериями. Проявляется набуханием железы, увеличением в размере, болезненности и повышении чувствительности, покраснением кожи и повышением температуры. Заболеваемость маститом среди кормящих матерей колеблется в пределах от 1% до 16% в зависимости от региона.
В среднем этот показатель равен 5% кормящих женщин, и меры по снижению заболеваемости на протяжении последних лет пока что малоэффективны. Подавляющее большинство (85%) женщин, заболевающих маститом – первородящие (или впервые осуществляющие грудное вскармливание). Это связано с более высокой частотой развития застоя молока в связи с неумелым сцеживанием.
Женщины старше тридцати, которые не впервые кормят грудью, заболевают маститом, как правило, в результате пониженных защитных свойств организма в связи с тем или иным сопутствующим хроническим заболеванием. В таких случаях симптоматика мастита сопровождается клиническими проявлениями основного заболевания.
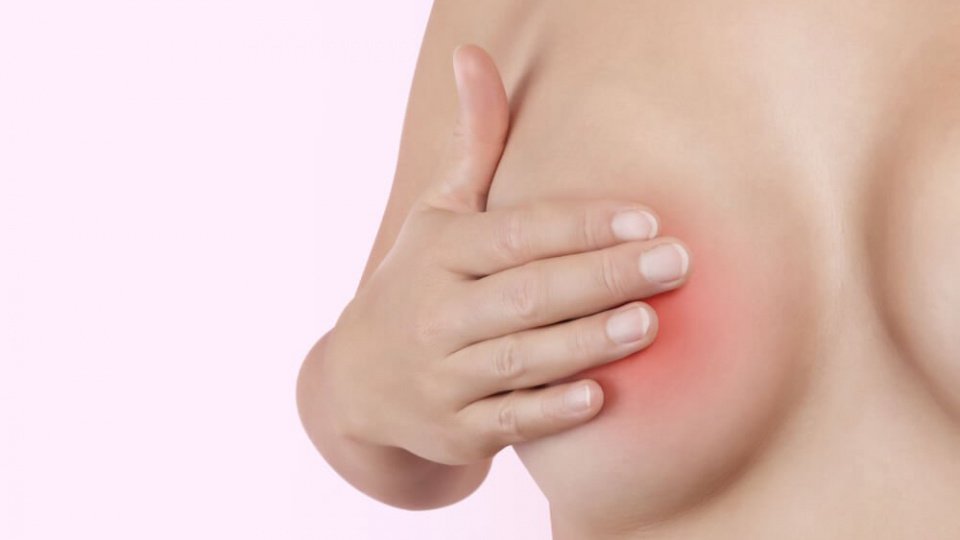

Существуют причины, при которых у женщин с большей вероятностью появится мастит при грудном вскармливании:
- Мастопатии в анамнезе. При этих заболеваниях есть вероятность повреждения млечных протоков, через которые молоко впоследствии будет проходить тяжелее. В этом месте возникает застой, а при попадании инфекции – мастит.
- Кистозные образования внутри протока. Приводят к обструкции выводного протока молочной железы и создают молочную пробку, справиться с которой труднее, чем при обычном лактостазе.
- Тяжелые роды и длительное восстановление. Женщине из-за плохого самочувствия трудно успевать ухаживать за ребенком и следить за состоянием молочных желез. Неполноценное сцеживание может привести к лактостазу, а недостаточная гигиена груди – к развитию инфекции.


Тяжелые роды могут привести к развитию мастита
- Сниженный иммунитет. В период беременности намеренно снижается иммунная защита, чтобы организм не отторгнул плод. Особенно это касается женщин, резус-фактор которых не совпадает с резус-фактором ребенка. До момента лактации все процессы иммунной защиты еще не успевают восстановиться, поэтому после родов женщина подвержена всякого рода инфекциям – вирусным или бактериальным. Питаться полноценно не всегда получается, так как кишечник ребенка реагирует на сырые фрукты, ягоды или овощи.
- Переохлаждение может вызвать спазм протоков и спровоцировать лактостаз, а при инфицировании бактерии быстрее развиваются в молочной среде.
- Неправильно подобранное белье. Это касается бюстгальтеров на металлических косточках, которые пережимают протоки и доли молочной железы. Чаще всего такое белье не растягивается при наполнении груди молоком, поэтому категорически не подходит для кормящей матери.
Неправильное прикладывание к груди приводит к тому, что малыш не полностью захватывает сосок. В результате не из всех протоков равномерно выделяется молоко, впоследствии оно в них застаивается.
Рекомендуется прикладывать ребенка поочередно к обеим железам, чтобы он опорожнял их с одинаковой интенсивностью.
Неполное сцеживание
Первое молоко, которое находится ближе к соску, содержит больше воды. Оно предназначено для утоления жажды у малыша. Далее находится более жирная питательная смесь, которая более склонна к слипанию и образованию пробок из-за большого количества липидов.
Если женщина не сцеживает до конца грудь, у нее больше шансов для возникновения лактостаза. Ребенок должен полностью опорожнять одну грудь. Вторую необходимо сцеживать – тоже полностью. Если молока вырабатывается много, намного больше, чем ребенок может съесть, сцеживание должно проводиться чаще. Так бывает, пока механизм выработки молока не наладится. Не нужно переживать, что питательную жидкость придется вылить. В крайнем случае ее можно собрать в чистую емкость и заморозить.


Необходимо ежедневно обмывать грудь и соски настоем ромашки

Пренебрежение личной гигиеной во время кормления приводит к тому, что в области соска образуется налет, который является питательной средой для бактерий. Поскольку трещины бывают практически у всех женщин, это приводит к инфицированию кожи соска. На данном этапе это не страшно, так как инфекция остановится на коже, но при застойных явлениях в молочной железе бактерии могут проникнуть глубже и спровоцировать мастит.
Уход за грудью заключается в ежедневном обмывании кипяченой водой или настоем ромашки, а также смазывании соска специальными мазями для предотвращения пересушивания.
Если появились небольшие трещины, их лучше сразу же смазать антибактериальной мазью, которую смывают перед прикладыванием ребенка к груди. Затем снова наносят. Использовать мазь с антибиотиком необходимо, когда появляются режущие боли при лактации в районе соска, а на коже в трещинах есть следы гноя.
Классификация
Мастит различают по характеру имеющегося воспалительного процесса: серозный, инфильтративный, гнойный, абсцедирующий, гангренозный и флегмонозный мастит. Серозный, инфильтративный и гнойный маститы представляют собой последовательные стадии воспалительного процесса в ткани железы от образования набухшего участка серозного воспаления, до формирования инфильтрата и развития гнойного процесса.
При абсцедирующем мастите гнойный очаг локализован и ограничен, флегмонозный мастит характеризуется распространением гнойного воспаления по ткани железы. При продолжительном течении или ослабленных защитных силах организма воспаленные ткани железы некротизируются (гангренозный мастит). Выделяют клинические виды мастита: наиболее распространенный — острый послеродовой мастит, плазмоклеточный мастит и мастит новорожденных.
Систематизация клинических форм нелактационного мастита основана на морфологических особенностях воспалительного процесса, локализации поражения, длительности заболевания. Выделение различных вариантов воспаления молочных желез, не связанного с лактацией, позволяет подобрать оптимальные схемы лечения для каждого конкретного случая болезни.
С учётом предложенных критериев специалисты в сфере маммологии различают следующие виды заболевания: • По клинико. Морфологической форме — экссудативный, инфильтративный, гнойный. Фактически эти разновидности маститов соответствуют фазам воспалительной реакции, происходящей в пораженной груди. Особенностью нелактационного воспаления является крайне редкий переход в гнойно-деструктивные варианты (флегмонозный и гангренозный).
• По локализации поражения. Галактофорит, подкожный, субареолярный (околососковый), интрамаммарный (диффузный), ретромаммарный, тотальный. Из-за гипоэргического характера защитной реакции мастит часто принимает распространенные, а не ограниченные формы с вовлечением в патологический процесс обеих молочных желез.
• По длительности заболевания. Острый и хронический. Большинство нелактационных воспалений груди, как и лактационные маститы, возникают и развиваются остро. Однако клиническая симптоматика при них менее выражена. При латентном течении и недостаточной терапии возможен переход заболевания в хроническую форму, что более характерно для грибковых инфекций, сифилиса, туберкулеза.
Патологию классифицируют с учетом таких критериев, как этиология, локализация, форма и фаза воспалительного процесса, время его возникновения. Специалисты в сфере маммологии различают следующие варианты гнойного мастита: По причине. • Лактационный — возникший на фоне лактации. • Нелактационный — связанный с другими факторами.
По локализации воспаления. • Галактофорит — развивающийся в молочном протоке. • Подкожный — расположенный под кожей молочной железы. • Субареолярный — локализованный за соском. • Интрамаммарный — охватывающий паренхиму и/или интерстициальную ткань. • Ретромаммарный — распространяющийся на ткани за грудью.
• Тотальный — поразивший молочную железу и окружающие ткани. По клинической форме. • Гнойный абсцедирующий (ограниченный) — апостематозный (с множественными мелкими гнойничками), в виде солитарного или многополостного абсцесса молочной железы и смешанный. • Флегмонозный — с разлитым вовлечением в гнойно-воспалительный процесс как всей молочной железы, так и окружающих ее тканей.
• Гангренозный (некротический) — с тромбированием сосудов, деструкцией кожи, подкожной жировой клетчатки, железистой паренхимы и интерстициальной ткани. По времени возникновения. • Эпидемический — диагностированный во время пребывания в акушерском стационаре. • Эндемический — возникший спустя 2-3 недели после родов в домашних условиях.
Патогенез
Инфекционные агенты попадают в ткань грудных желёз через устья молочных протоков, трещины мягких тканей (особенно в области соска и его ареолы), с током лимфы и крови из других очагов острой и хронической инфекции. В зоне воспаления последовательно происходят этапы экссудации, инфильтрации и нагноения.

Важным звеном патогенеза послеродового лактационного мастита является лактостаз. На начальных этапах заболевания возникает температурная реакция, вызванная пирогенным действием молока и продуктов его брожения. Попадание в молоко и размножение в нем патогенных и условно-патогенных микроорганизмов сопровождается усилением бродильных процессов.
Основой развития нелактационного мастита часто становится асептическая воспалительная реакция, возникающая в ответ на повреждение тканей — размозжение, ожог, отморожение, разрез. При этом усиливается приток крови к очагу поражения, повышается проницаемость сосудов, возникает метаболический ацидоз и лимфостаз.
Застой лимфы также может быть спровоцирован сдавлением лимфатических сосудов неоплазией или отеком тканей при дисгормональных состояниях. При попадании в зону асептического воспаления инфекционного агента альтерация усиливается за счет действия микробных эндо- и экзотоксинов. В пораженных тканях нарастает экссудация, которая со временем переходит в инфильтрацию и гнойное расплавление.
Поскольку у таких больных обычно снижен уровень лимфоцитов и медленно нарастает титр антител к возбудителю, иммунная реакция ослаблена, процесс быстро распространяется на расположенные рядом ткани. В очаге наблюдается повышение поглотительной способности нейтрофильных гранулоцитов в сочетании с увеличенным количеством гиперактивных макрофагов, что характерно для затяжного гнойного процесса. У пациенток с открытой раневой поверхностью возможно развитие первичного инфекционного воспаления без асептического этапа.
Профилактика
С профилактической целью рекомендовано наблюдение и лечение у маммолога при обнаружении патологии молочных желез, своевременная коррекция дисгормональных состояний, устранение очагов хронической инфекции. Превентивные меры включают соблюдение правил личной гигиены, режима отдыха и рациональной диеты, снижение избыточного веса, закаливание.
Меры профилактики мастита совпадают с мерами профилактики лактостаза, поскольку это состояние является предшественником мастита в подавляющем большинстве случаев. Для профилактики застоя молока необходимо полное тщательное опорожнение молочных желез: регулярное кормление и последующее сцеживание остатков молока.
Если ребенок наедается молоком их одной груди, в следующее кормление его сначала прикладывают к нетронутой в прошлый раз железе. Не стоит позволять ребенку просто посасывать грудь для успокоения, без высасывания молока. Способствуют развитию воспаления молочной железы трещины на сосках, поэтому необходимо готовить соски к кормлению, тщательно соблюдать гигиенические правила (чистые руки, грудь), правильно прикладывать младенца к груди (ребенок должен захватывать ртом сосок целиком, вместе с ареолой).
Профилактика послеродовых маститов направлена на предупреждение лактостаза. С этой целью рекомендуется дородовая подготовка молочных желез к вскармливанию, раннее послеродовое прикладывание новорожденного к груди, освоение правильной технологии кормления, сцеживания и ухода за грудью. Немаловажное значение имеет борьба с внутрибольничными инфекциями в лечебных учреждениях.
Содержание инструкции
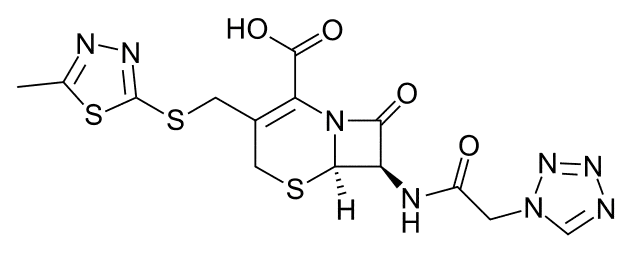
 Цефазолин
ЦефазолинНазвания
Русское название: Цефазолин.
Английское название: Cefazolin.
Латинское название
Cefazolinum ( Cefazolini).
Химическое название
(6R-транс)-3-[[5-Метил-1,3,4-тиадиазол-2-ил)-тио]метил]-8-оксо-7-[(1Н-тетразол-1-илацетил)амино]-5-тиа-1-азабицикло[4,2,0]окт-2-ен-2-карбоновая кислота (в виде натриевой соли).
Фарм Группа
• Цефалоспорины.

 Нозологии
Нозологии
• A41,9 Септицемия неуточненная.
• A53,9 Сифилис неуточненный.
• H66 Гнойный и неуточненный средний отит.
• I33 Острый и подострый эндокардит.
• J06 Острые инфекции верхних дыхательных путей множественной и неуточненной локализации.
• J18 Пневмония без уточнения возбудителя.
• J22 Острая респираторная инфекция нижних дыхательных путей неуточненная.
• J39,9 Болезнь верхних дыхательных путей неуточненная.
• J42 Хронический бронхит неуточненный.
• J44,9 Хроническая обструктивная легочная болезнь неуточненная.
• K65 Перитонит.
• K81 Холецистит.
• K83,0 Холангит.
• L08,9 Местная инфекция кожи и подкожной клетчатки неуточненная.
• M00,9 Пиогенный артрит неуточненный (инфекционный).
• M86,9 Остеомиелит неуточненный.
• N39,0 Инфекция мочевыводящих путей без установленной локализации.
• N49 Воспалительные болезни мужских половых органов, не классифицированные в других рубриках.
• N61 Воспалительные болезни молочной железы.
• N73,9 Воспалительные болезни женских тазовых органов неуточненные.
• N74,3 Гонококковые воспалительные болезни женских тазовых органов (A54,2 ).
• T30 Термические и химические ожоги неуточненной локализации.
• T79,3 Посттравматическая раневая инфекция, не классифицированная в других рубриках.
• Z100* КЛАСС XXII Хирургическая практика.
Код CAS
25953-19-9.
Характеристика вещества
Полусинтетический антибиотик группы цефалоспоринов I поколения для парентерального применения.
Используется в виде натриевой соли, представляющей собой кристаллический порошок белого или желтовато-белого цвета, с горьким соленым вкусом; легко растворим в воде, слабо растворим в метаноле и этаноле, практически нерастворим в бензоле, ацетоне, хлороформе. Молекулярная масса 476,5.
Фармакодинамика
Фармакологическое действие — бактерицидное, антибактериальное широкого спектра.
Взаимодействует со специфическими пенициллинсвязывающими белками на поверхности цитоплазматической мембраны, тормозит синтез пептидогликанового слоя клеточной стенки (ингибирует транспептидазу, угнетает образование поперечных сшивок цепочек пептидогликана), высвобождает аутолитические ферменты клеточной стенки, вызывая ее повреждение и гибель бактерий.
Установлена in vitro и подтверждена клинически активность в отношении грамположительных микроорганизмов — Staphylococcus aureus (включая пенициллиназопродуцирующие штаммы), Staphylococcus epidermidis, Streptococcus pyogenes (бета-гемолитические стрептококки группы А), Streptococcus pneumoniae, Corynebacterium diphtheriae, Bacillus anthracis, ряда грамотрицательных бактерий — Neisseria meningitidis, Neisseria gonorrhoeae, Shigella spp, Salmonella spp, Escherichia coli, Klebsiella spp, Proteus mirabilis, Enterobacter aerogenes, Haemophilus influenzae Активен также в отношении Spirochaetaceae и Leptospiraceae.
Устойчивы к цефазолину большинство индолположительных штаммов Proteus spp (Proteus vulgaris), Enterobacter cloacae, Morganella morganii, Providencia rettgeri, Serratia spp, Pseudomonas aeruginosa, Mycobacterium tuberculosis, анаэробные микроорганизмы, метициллинрезистентные штаммы Staphylococcus spp, многие штаммы Enterococcus spp.
В ЖКТ разрушается. После в/м введения добровольцам 0,5 или 1 г Cmax достигалась через 1 ч и составляла 37 и 64 мкг/мл, через 8 ч сывороточные концентрации были 3 и 7 мкг/мл соответственно. При в/в введении в дозе 1 г Cmax — 185 мкг/мл, концентрация в сыворотке через 8 ч — 4 мкг/мл. T1/2 из крови — примерно 1,8 ч при в/в и 2 ч после в/м введения. Исследования у госпитализированных пациентов с инфекционными заболеваниями показали, что значения Cmax примерно эквивалентны наблюдаемым у здоровых добровольцев. Проникает в суставы, ткани сердечно-сосудистой системы, в брюшную полость, почки и мочевыводящие пути, плаценту, среднее ухо, дыхательные пути, кожу и мягкие ткани. Концентрация в ткани желчного пузыря и желчи значительно выше, чем в сыворотке крови. В синовиальной жидкости уровень цефазолина становится сравнимым с уровнем в сыворотке примерно через 4 ч после введения. Плохо проходит через ГЭБ. Проходит через плацентарный барьер, обнаруживается в амниотической жидкости. Секретируется (в незначительных количествах) в грудное молоко. Объем распределения — 0,12 л/кг. Связывание с белками плазмы — 85%.
Не биотрансформируется. Выводится преимущественно почками в неизмененном виде: в течение первых 6 ч — примерно 60%, через 24 ч — 70–80%. После в/м введения в дозах 500 и 1000 мг максимальная концентрация в моче составляет 2400 и 4000 мкг/мл соответственно.
Канцерогенность, мутагенность, влияние на фертильность, тератогенность.
Исследований мутагенного действия и длительных исследований на животных для оценки потенциальной канцерогенности не проведено.
В исследованиях репродукции у крыс, мышей и кроликов при введении в дозах, до 25 раз превышающих МРДЧ, не выявлено доказательств влияния на фертильность и эмбриотоксичного действия.
Показания к применению
Инфекционно-воспалительные заболевания. Вызванные чувствительными микроорганизмами: инфекции верхних и нижних дыхательных путей. Лор-органов (в тч средний отит). Инфекции мочевыводящих и желчевыводящих путей. Органов малого таза (в тч гонорея). Кожи и мягких тканей. Костей и суставов (в тч остеомиелит). Эндокардит. Сепсис. Перитонит. Мастит. Раневые. Ожоговые и послеоперационные инфекции. Сифилис. Профилактика хирургических инфекций в пред- и послеоперационном периоде.
Противопоказания
Гиперчувствительность к цефалоспоринам и другим бета-лактамным антибиотикам, детский возраст до 1 мес (эффективность и безопасность применения не установлены).
Ограничения к использованию
Почечная недостаточность, заболевания кишечника (в тч колит в анамнезе).
Применение при беременности и кормлении грудью
При беременности назначают только по жизненным показаниям (адекватных и строго контролируемых исследований не проведено).
Категория действия на плод по FDA. B.
При необходимости применения в период кормления грудью прекращают грудное вскармливание (цефазолин проникает в грудное молоко).
Побочные эффекты
Аллергические реакции. Гипертермия. Кожная сыпь. Крапивница. Кожный зуд. Бронхоспазм. Эозинофилия. Отек Квинке. Артралгия. Анафилактический шок. Многоформная эритема. Злокачественная экссудативная эритема (синдром Стивенса-Джонсона).
Со стороны нервной системы. Судороги.
Со стороны мочеполовой системы. У больных с заболеваниями почек при лечении большими дозами (6 г/сут) — нарушение функции почек (в этих случаях дозу снижают).
Со стороны органов ЖКТ. Анорексия. Тошнота. Рвота. Диарея. Боль в животе. Псевдомембранозный энтероколит. Транзиторное повышение активности печеночных трансаминаз (АСТ. АЛТ). ЩФ. ЛДГ; редко — холестатическая желтуха. Гепатит.
Со стороны органов кроветворения. Лейкопения, нейтропения, тромбоцитопения/тромбоцитоз, гемолитическая анемия.
При длительном лечении. Дисбактериоз, суперинфекция, вызываемая устойчивыми к антибиотику штаммами, кандидамикоз (в тч кандидозный стоматит).
Прочие. Гиперкреатининемия, увеличение ПВ; реакции в месте введения — при в/м введении — болезненность в месте введения; при в/в введении — флебит.
Взаимодействие
Не рекомендуется применять одновременно с антикоагулянтами и диуретиками, в тч фуросемид, этакриновая кислота (при одновременном применении с петлевыми диуретиками происходит блокада канальцевой секреции цефазолина).
Отмечается синергизм антибактериального действия при комбинации с аминогликозидными антибиотиками. Аминогликозиды увеличивают риск развития поражения почек. Фармацевтически несовместим с аминогликозидами (взаимная инактивация).
ЛС, блокирующие канальцевую секрецию, замедляют выведение, увеличивают концентрацию в крови и повышают риск развития токсических реакций.
Способ применения и дозы
В/м, в/в.
Меры предосторожности применения
Пациенты, имеющие в анамнезе аллергические реакции на пенициллины, карбапенемы, могут иметь повышенную чувствительность к цефалоспориновым антибиотикам.
Во время лечения цефазолином возможно получение положительных (прямой и непрямой) проб Кумбса и ложноположительной реакции мочи на глюкозу.
Возможные осложнения
В редких случаях заболевание осложняется деструктивно-некротическими флегмонозным и гангренозным процессами с генерализацией инфекции — сепсисом, инфекционно-токсическим шоком, формированием очагов вторичного воспаления в других органах (эндокарде, легких, почках и тд ). Более вероятен переход процесса в хронический вариант с дальнейшим истощением защитных сил организма и развитием интеркуррентных инфекций.
При несвоевременной диагностике и лечении гнойный мастит осложняется генерализацией воспалительного процесса. Воспаление может поражать расположенные рядом мышцы и подкожную клетчатку или распространяться по всему организму. В наиболее тяжелых случаях у женщины развиваются септический эндокардит, сепсис и инфекционно-токсический шок.
Прогноз
Прогноз гнойного мастита при адекватной терапии благоприятный. Крайне редко при позднем обращении за медицинской помощью заболевание осложняется генерализацией инфекции и сепсисом.
Прогноз нелактационного мастита зависит от патологического состояния, на фоне которого возникло заболевание. У большинства пациенток правильно подобранная терапия позволяет получить стойкие положительные результаты.
Фармакодинамика
• Цефалоспорины.
Фармакологическое действие — бактерицидное, антибактериальное широкого спектра. Взаимодействует со специфическими пенициллинсвязывающими белками на поверхности цитоплазматической мембраны, тормозит синтез пептидогликанового слоя клеточной стенки (ингибирует транспептидазу, угнетает образование поперечных сшивок цепочек пептидогликана), высвобождает аутолитические ферменты клеточной стенки, вызывая ее повреждение и гибель бактерий.
Установлена in vitro и подтверждена клинически активность в отношении грамположительных микроорганизмов — Staphylococcus aureus (включая пенициллиназопродуцирующие штаммы), Staphylococcus epidermidis, Streptococcus pyogenes (бета-гемолитические стрептококки группы А), Streptococcus pneumoniae, Corynebacterium diphtheriae, Bacillus anthracis, ряда грамотрицательных бактерий — Neisseria meningitidis, Neisseria gonorrhoeae, Shigella spp, Salmonella spp, Escherichia coli, Klebsiella spp, Proteus mirabilis, Enterobacter aerogenes, Haemophilus influenzae Активен также в отношении Spirochaetaceae и Leptospiraceae.
Устойчивы к цефазолину большинство индолположительных штаммов Proteus spp (Proteus vulgaris), Enterobacter cloacae, Morganella morganii, Providencia rettgeri, Serratia spp, Pseudomonas aeruginosa, Mycobacterium tuberculosis, анаэробные микроорганизмы, метициллинрезистентные штаммы Staphylococcus spp, многие штаммы Enterococcus spp.
В ЖКТ разрушается. После в/м введения добровольцам 0,5 или 1 г Cmax достигалась через 1 ч и составляла 37 и 64 мкг/мл, через 8 ч сывороточные концентрации были 3 и 7 мкг/мл соответственно. При в/в введении в дозе 1 г Cmax — 185 мкг/мл, концентрация в сыворотке через 8 ч — 4 мкг/мл. T1/2 из крови — примерно 1,8 ч при в/в и 2 ч после в/м введения.
Исследования у госпитализированных пациентов с инфекционными заболеваниями показали, что значения Cmax примерно эквивалентны наблюдаемым у здоровых добровольцев. Проникает в суставы, ткани сердечно-сосудистой системы, в брюшную полость, почки и мочевыводящие пути, плаценту, среднее ухо, дыхательные пути, кожу и мягкие ткани.
Концентрация в ткани желчного пузыря и желчи значительно выше, чем в сыворотке крови. В синовиальной жидкости уровень цефазолина становится сравнимым с уровнем в сыворотке примерно через 4 ч после введения. Плохо проходит через ГЭБ. Проходит через плацентарный барьер, обнаруживается в амниотической жидкости.
Секретируется (в незначительных количествах) в грудное молоко. Объем распределения — 0,12 л/кг. Связывание с белками плазмы — 85%. Не биотрансформируется. Выводится преимущественно почками в неизмененном виде: в течение первых 6 ч — примерно 60%, через 24 ч — 70–80%. После в/м введения в дозах 500 и 1000 мг максимальная концентрация в моче составляет 2400 и 4000 мкг/мл соответственно.
Канцерогенность, мутагенность, влияние на фертильность, тератогенность. Исследований мутагенного действия и длительных исследований на животных для оценки потенциальной канцерогенности не проведено. В исследованиях репродукции у крыс, мышей и кроликов при введении в дозах, до 25 раз превышающих МРДЧ, не выявлено доказательств влияния на фертильность и эмбриотоксичного действия.
Нозологии
• A41,9 Септицемия неуточненная. • A53,9 Сифилис неуточненный. • H66 Гнойный и неуточненный средний отит. • I33 Острый и подострый эндокардит. • J06 Острые инфекции верхних дыхательных путей множественной и неуточненной локализации. • J18 Пневмония без уточнения возбудителя. • J22 Острая респираторная инфекция нижних дыхательных путей неуточненная.
• J39,9 Болезнь верхних дыхательных путей неуточненная. • J42 Хронический бронхит неуточненный. • J44,9 Хроническая обструктивная легочная болезнь неуточненная. • K65 Перитонит. • K81 Холецистит. • K83,0 Холангит. • L08,9 Местная инфекция кожи и подкожной клетчатки неуточненная. • M00,9 Пиогенный артрит неуточненный (инфекционный).
• M86,9 Остеомиелит неуточненный. • N39,0 Инфекция мочевыводящих путей без установленной локализации. • N49 Воспалительные болезни мужских половых органов, не классифицированные в других рубриках. • N61 Воспалительные болезни молочной железы. • N73,9 Воспалительные болезни женских тазовых органов неуточненные.
Мастит код по мкб — Здоровье феникса

Принято считать, что мастит (грудница) исключительно женское заболевание, встречающееся в большинстве случаев у дам во время беременности или в период грудного вскармливания.
Но это мнение ошибочно, так как появиться он может и у женщин, никогда не рожавших детей, а также у мужчин и даже у новорожденных малышей.
Что такое мастит (код по МКБ 10), какой он бывает и каковы причины развития заболевания — давайте об этом поговорим.
Содержание статьи:
Признаки
 Данное заболевание характеризуется воспалением одной, а в некоторых случаях обеих молочных желез.
Данное заболевание характеризуется воспалением одной, а в некоторых случаях обеих молочных желез.
При этом человек испытывает боль, грудь становиться неоднородной, в ней появляются уплотнения, она нагрубает, кожные покровы краснеют, повышается температура тела, а иногда появляются не свойственные выделения (гной).
При появлении первых признаков данной болезни стоит обратиться к специалисту, особенно если речь идет о кормящей матери.
Важно знать: продолжать грудное вскармливание нельзя при гнойной форме мастита, так как это может навредить здоровью новорожденного ребенка.
 Исходя из клинического течения болезни мастит может быть:
Исходя из клинического течения болезни мастит может быть:
- Острый – форма заболевания при которой воспалительный процесс поражает ткань молочной железы. Им в большинстве случаев страдают женщины, ставшие матерью в первый раз, дети которых находятся на естественном вскармливании;
- Хронический – форма заболевания, наблюдаемая в течение продолжительного времени, а иногда и всей жизни. Одной из его разновидностей является плазмоцитарный мастит, возникающий в основном у женщин в возрасте.
Причины лактационного мастита:
- Недостаточное сцеживание молока, в результате чего образуется застой. Бороться с которым можно с помощью тщательного сцеживания руками или молокоотсосом. В противном случае такой застой может привести к образованию мастита;
- Поражение молочных желез инфекциями через ранки и трещинки, которые возникли в результате не правильного прикладывания ребенка к груди. Ярким примером служит золотистый стафилококк.
Комментарий врача: различные заболевания щитовидной железы, гипертония также способствуют развитию мастита.
Причины нелактационного мастита:
- Поражение молочных желез инфекцией;
- Ослабленное здоровье у взрослых или перинатальный период у новорожденных.
Каково основное назначение классификации

Зная его другой врач, ученый или родственник может узнать, каким именно заболеванием болен пациент и сделать соответствующие выводы о его здоровье. Данный документ периодически обновляют, дополняют и каждый раз ставят номер пересмотра.
Цифра 10 и есть номер последнего пересмотра, именно им должны руководствоваться специалисты в своей практике.
Код болезни
 Болезни молочной железы характеризуются классом заболевания от N60 – N64, маститу соответствует N 61. Далее идет блок кодов от 085 до 092, который описывает основные осложнения, возникшие после стандартных родов.
Болезни молочной железы характеризуются классом заболевания от N60 – N64, маститу соответствует N 61. Далее идет блок кодов от 085 до 092, который описывает основные осложнения, возникшие после стандартных родов.
В соответствии с международной классификацией болезней 10 пересмотра (МКБ 10) маститу соответствует следующие коды 091-092
:- Мастит, появление которого обусловлено рождением ребенка – 091;
- Гнойный – 091.1;
- Негнойный – 091.2.
- Причины заболевания можно определить по следующему коду:
- Ранка или трещина соска – 092.1;
- Нарушение не установленного характера 092.2;
- Нарушения, в результате которых изначально молока мало или вообще нет 092.3;
- Снижение выработки молока грудью 092.4;
- Отсутствие молока или выработка его в недостаточных количествах после нормального кормления, иногда связано с состоянием здоровьем матери 092.5;
- Нарушения, связанные с избыточной выработкой молока, а иногда и развитием лактостаза. Коды 092.6 и 092.7 соответственно.
Код болезни у детей
 Блок кодов Р00-Р96 характеризует состояние новорожденных детей. Мастит у новорожденных детей классифицируется кодом Р39.0.
Блок кодов Р00-Р96 характеризует состояние новорожденных детей. Мастит у новорожденных детей классифицируется кодом Р39.0.
Возникает у младенцев в результате повышенного уровня гормонов, перешедших им с кровью матери. Лечение в данном случае не требуется, так как болезнь проходит в течение нескольких недель с момента рождения ребенка без вмешательства специалистов.
Возьмите на заметку: ребенок, у которого обнаружено данное заболевание, наиболее уязвим, поэтому необходимо предъявить особые требования к чистоте в доме, а также следить за соблюдением правил гигиены всех членов семьи.
Пользуясь кодами данной классификации болезней, врачи обобщают информацию со всего мира о количестве заболевших, наиболее эффективных способах и методах оказания помощи, а также анализе состояния пациента.
Смотрите следующее видео об особенностях такого заболевания, как мастит:
Source: anatomia-mastopatii.com
Читайте также
Мкб код мастит — Здоровье феникса

Принято считать, что мастит (грудница) исключительно женское заболевание, встречающееся в большинстве случаев у дам во время беременности или в период грудного вскармливания.
Но это мнение ошибочно, так как появиться он может и у женщин, никогда не рожавших детей, а также у мужчин и даже у новорожденных малышей.
Что такое мастит (код по МКБ 10), какой он бывает и каковы причины развития заболевания — давайте об этом поговорим.
Содержание статьи:
Признаки
 Данное заболевание характеризуется воспалением одной, а в некоторых случаях обеих молочных желез.
Данное заболевание характеризуется воспалением одной, а в некоторых случаях обеих молочных желез.
При этом человек испытывает боль, грудь становиться неоднородной, в ней появляются уплотнения, она нагрубает, кожные покровы краснеют, повышается температура тела, а иногда появляются не свойственные выделения (гной).
При появлении первых признаков данной болезни стоит обратиться к специалисту, особенно если речь идет о кормящей матери.
Важно знать: продолжать грудное вскармливание нельзя при гнойной форме мастита, так как это может навредить здоровью новорожденного ребенка.
 Исходя из клинического течения болезни мастит может быть:
Исходя из клинического течения болезни мастит может быть:
- Острый – форма заболевания при которой воспалительный процесс поражает ткань молочной железы. Им в большинстве случаев страдают женщины, ставшие матерью в первый раз, дети которых находятся на естественном вскармливании;
- Хронический – форма заболевания, наблюдаемая в течение продолжительного времени, а иногда и всей жизни. Одной из его разновидностей является плазмоцитарный мастит, возникающий в основном у женщин в возрасте.
Причины лактационного мастита:
- Недостаточное сцеживание молока, в результате чего образуется застой. Бороться с которым можно с помощью тщательного сцеживания руками или молокоотсосом. В противном случае такой застой может привести к образованию мастита;
- Поражение молочных желез инфекциями через ранки и трещинки, которые возникли в результате не правильного прикладывания ребенка к груди. Ярким примером служит золотистый стафилококк.
Комментарий врача: различные заболевания щитовидной железы, гипертония также способствуют развитию мастита.
Причины нелактационного мастита:
- Поражение молочных желез инфекцией;
- Ослабленное здоровье у взрослых или перинатальный период у новорожденных.
Каково основное назначение классификации
 Существует международная классификация абсолютно всех заболеваний, основной целью которой является присвоение класса и кода каждому конкретному состоянию человека.
Существует международная классификация абсолютно всех заболеваний, основной целью которой является присвоение класса и кода каждому конкретному состоянию человека.
Зная его другой врач, ученый или родственник может узнать, каким именно заболеванием болен пациент и сделать соответствующие выводы о его здоровье. Данный документ периодически обновляют, дополняют и каждый раз ставят номер пересмотра.
Цифра 10 и есть номер последнего пересмотра, именно им должны руководствоваться специалисты в своей практике.
Код болезни
 Болезни молочной железы характеризуются классом заболевания от N60 – N64, маститу соответствует N 61. Далее идет блок кодов от 085 до 092, который описывает основные осложнения, возникшие после стандартных родов.
Болезни молочной железы характеризуются классом заболевания от N60 – N64, маститу соответствует N 61. Далее идет блок кодов от 085 до 092, который описывает основные осложнения, возникшие после стандартных родов.
В соответствии с международной классификацией болезней 10 пересмотра (МКБ 10) маститу соответствует следующие коды 091-092:
- Мастит, появление которого обусловлено рождением ребенка – 091;
- Гнойный – 091.1;
- Негнойный – 091.2.
- Причины заболевания можно определить по следующему коду:
- Ранка или трещина соска – 092.1;
- Нарушение не установленного характера 092.2;
- Нарушения, в результате которых изначально молока мало или вообще нет 092.3;
- Снижение выработки молока грудью 092.4;
- Отсутствие молока или выработка его в недостаточных количествах после нормального кормления, иногда связано с состоянием здоровьем матери 092.5;
- Нарушения, связанные с избыточной выработкой молока, а иногда и развитием лактостаза. Коды 092.6 и 092.7 соответственно.
Код болезни у детей

Возникает у младенцев в результате повышенного уровня гормонов, перешедших им с кровью матери. Лечение в данном случае не требуется, так как болезнь проходит в течение нескольких недель с момента рождения ребенка без вмешательства специалистов.
Возьмите на заметку: ребенок, у которого обнаружено данное заболевание, наиболее уязвим, поэтому необходимо предъявить особые требования к чистоте в доме, а также следить за соблюдением правил гигиены всех членов семьи.
Пользуясь кодами данной классификации болезней, врачи обобщают информацию со всего мира о количестве заболевших, наиболее эффективных способах и методах оказания помощи, а также анализе состояния пациента.
Смотрите следующее видео об особенностях такого заболевания, как мастит:
Source: anatomia-mastopatii.com
Читайте также
Мастит лактационный (код по МКБ-10: N61)
Воспаление в молочной железе, обусловленное застоем молока. Фактором, предрасполагающим к развитию мастита, являются трещины сосков.
Лазерная терапия при лактационном мастите проводится для устранения лактостаза и явлений местного воспаления. Тактика лечения определяется формой заболевания: при серозном мастите допустимо прямое лазерное облучение молочной железы; при наличии гнойных осложнений, сопровождающихся интоксикацией, повышением температуры и наличием гноя в сцеживаемом из пораженной молочной железы молоке – прямое лазерное облучение рекомендуется для отграничения гнойного процесса, что облегчает последующее хирургическое вмешательство в нужном объеме.
В этом случае основные лечебные мероприятия предусматривают параллельное воздействие на иммунокомпетентные органы и зоны: проекционную зону тимуса, облучение крови по надвенной методике в проекции локтевого и подмышечного сосудов, подмышечных лимфоузлов на стороне поражения.
По мере уменьшения островоспалительных явлений: симптомов интоксикации, снижения температуры до нормальных или субфебрильных значений, уменьшения напряженности в молочной железе допустимо прямое лазерное облучение пораженной молочной железы: сначала в периферийных отделах, а на последующих сеансах – в проекции очага воспаления.
Следует напомнить, что в течение всего периода заболевания молоко из пораженной молочной железы сцеживается и ребенку не дается, а при проведении антибиотикотерапии ребенок переводится в течение всего срока приема антибиотиков на искусственное вскармливание. При обоих вариантах мастита лечение дополняется облучением рецепторных зон, позиционирующихся в проекции наружной поверхности предплечья, тыльной поверхности кисти руки, наружной и передней поверхности голени, передней грудной стенки, паравертебральных зон позвоночника в проекции Th2-Th7, воротниковой зоны.
Необходимо особо отметить, что лазерное облучение молочной железы положительно воздействует на качество молока и не может рассматриваться как повод для ограничений в кормлении ребенка.
Режимы облучения лечебных зон при лечении лактационного мастита| Зона облучения | Излучатель | Мощность | Частота, Гц | Экспозиция, мин | Насадка |
| НЛОК локтевого сосуда, рис. 116, поз. «2» | БИК | 15-20 мВт | – | 6-8 | КНС-Уп, №4 |
| Область молочной железы, рис. 116, поз. «4» | БИ-1 | 6-8 Вт | 80-150 | 6-10 | ЛОНО, М1 |
| Подмышечные лимфоузлы, рис. 116, поз. «1» | БИ-1 | 2 Вт | 300-600 | 2 | КНС-Уп, №4 |
| Проекция тимуса, рис. 116, поз. «3» | БИМ | 35 Вт | 150 | 2 | – |
| Позвоночник, Th2- Th5, рис. 116, поз. «5» | БИМ | 20 Вт | 150-300 | 2-4 | – |
| Воротниковая зона, рис. 120, поз. «1» | БИК | 10-15 мВт | – | 8-10 | КНС-Уп, №4 |
| Рецепторная зона | БИМ | 20 Вт | 150 | 4 | – |
Рис. 116. Зоны облучения при лечении лактационного мастита. Условные обозначения: поз. «1» – проекция подмышечного сосудисто-нервного пучка, поз. «2» – локтевые сосуды, поз. «3» – проекция тимуса, поз. «4» – молочная железа, предполагаемая зона лактостаза, поз. «5» – зона сегментарной иннервации молочной железы.
Продолжительность курсового лечения определяется позитивной динамикой. Отмечена закономерность: чем раньше начато лечение методом лазерной терапии, тем меньшая продолжительность курса. Выполнение лечения с первого дня болезни обуславливает продолжительность курса в пределах 3 процедур. При начале курса лечения на 3-й день и позднее продолжительность курса составляет 8-10 процедур и более.
| < Предыдущая | Следующая > |
|---|