Инфекционный бурсит – Инфекционный бурсит кур: возбудитель болезни, клинические признаки, диагноз, иммунитет, профилактика.
Как лечить инфекционный бурсит: медикаменты и оперативное вмешательство
Достаточно часто при чрезмерной физической нагрузке возникают микротравмы суставов, что приводит к развитию воспалительных процессов в околосуставных слизистых сумках.
При отсутствии своевременного лечения присоединяется инфекция, в результате возникает скопление патологической жидкости с примесями гнойного экссудата в полости околосуставной сумки.
Чаще заболевание встречается в молодом и среднем возрасте, а также у профессиональных спортсменов и людей, подвергающихся постоянному физическому труду с высокой нагрузкой опорно-двигательного аппарата.
Без проведения терапии со временем патологический процесс проникает в близлежащие ткани и структуры, значительно ухудшая состояние пациента и утяжеляя лечение.
Инфекционный бурсит: причины появления и методика лечения – все, что необходимо знать для успешной борьбы с заболеванием и восстановления двигательной активности сустава.
Инфекция, проникая в организм провоцирует появление отека и болезненности. Инфекционный бурсит опасен своими осложнениями, без терапии существует риск развития сепсиса или гнойного артрита.
Содержание статьи
Причины развития воспаления
Причин, приводящих к инфекционному процессу в околосуставной сумке множество.
Наиболее часто воспаление развивается при проникновении стафилококков, реже – стрептококков, микобактерий и микоплазмы.
Инфекционный бурсит поражает с одинаковой частотой мелкие и крупные суставы, наиболее часто страдают коленные, локтевые, плечевые суставы, а также в области соединения ахиллова сухожилия и пяточной кости.
Острая форма заболевания возникает вследствие незначительного ушиба, сопровождающегося повреждением целостности кожного покрова, либо в результате проникновения инфекции из имеющегося в организме гнойного воспаления – фурункул, пролежни, гнойно-некротический процесс в костном мозге или костях.

Развитие бурсита суставов
По кровяному руслу либо лимфатическим путям бактерии распространяются по организму, проникая в околосуставную сумку и вызывая в ней воспаление.
Если микробы проникают в бурсу прямым путем, через поврежденную кожу (чаще при ссадинах и мелких порезах, к примеру, при падениях с велосипеда) чаще возбудителем заболевания становится золотистый стафилококк.
В некоторых случаях причинами инфекционного бурсита выступают такие заболевания, как подагра, ревматоидный артрит и склеродермия, которые приводят к отложению солей в околосуставной синовиальной сумке.
Кроме причин различают факторы риска, которые повышают вероятность проникновения инфекции при благоприятных условиях:
- снижение защитных свойств организма;
- наличие алкогольной зависимости;
- сахарный диабет;
- прием стероидных гормональных препаратов;
- патологические процессы почек.
Симптомы инфекционного бурсита
Инфекционный бурсит возникает остро либо постепенно, приобретая хроническое течение.
В остром периоде заболевания клиническая картина проявляется резко, развиваются выраженных признаки патологии:
- припухлость округлой формы в пораженной области, болезненная на ощупь;
- зуд и дискомфорт;
- интенсивные болезненные ощущения вовремя двигательной активности, а со временем и в состоянии покоя; в данном случая снижаются боли в определенных положениях тела;
- кожные участки гиперемированы и горячие при пальпации;
- выраженный отек мягких тканей;
- в зависимости от тяжести течения в некоторых случаях возможно повышение температурного режима тела, а также появление слабости, вялости и ухудшение общего состояния;
- возможно увеличение регионарных лимфатических узлов.
Как правило, после проведения адекватной терапии острый процесс заканчивается выздоровлением, но в некоторых случаях приобретает хроническое течение.
В данном случае симптомы мало выражены и проявляются в виде отека, незначительной гиперемии, появлении дискомфортных ощущений вовремя движений.
Очень важно своевременно обратить внимание на возникающие признаки патологического процесса и обратиться к врачу-ревматологу либо хирургу.
Диагностирование заболевания
Диагностика острого инфекционного бурсита не составляет труда в результате развития ярко выраженной клиники.
Как правило на основании присутствующего симптоматического комплекса и сбора анамнестических данных производится постановка диагноза.

Диагностика инфекционного бурсита
Проводится пункция с целью исследования патологической жидкости, выявления возбудителя заболевания.
Дополнительными методами обследования являются рентгенологическое исследования и магнитно-резонансная томография. Дифференциальная диагностика назначается для исключения артрита.
Лечение проблемного воспаления суставов
Лечение острого инфекционного бурсита локтевого, плечевого или других суставов производится в стационарном отделении.
Первоначально проводится иммобилизация пораженного сустава с помощью лангеты либо эластичного бинта, прикладывают холод.
Основное лечение заключается в применении антибактериальных медикаментозных средств, а также препаратов местного воздействия, обладающих противовоспалительным и противоотечным эффектом. При необходимости проводится пункция для выкачивания гнойного экссудата.
Хроническое заболевание требует проведения длительного лечения, в некоторых случаях применяется хирургическое вмешательство.

Компресс для лечения инфекционного бурсита
После купирования острого периода назначаются восстанавливающие процедуры в виде физиотерапии.
Наиболее эффективными являются ударно-волновая терапия и лекарственный электрофорез. Такие процедуры позволяют снизить воспаление, отечность и ускорить регенерацию поврежденных тканей.При наличии сопутствующих заболеваний суставов, почек и прочих внутренних органов проводится соответственное лечение.
Лекарства
Медикаментозная терапия является обязательным условием для наступления выздоровления и исключения развития опасных осложнений при инфекционном бурсите.
Используются следующие лекарственные препараты:
- Антибиотики – уничтожают болезнетворные бактерии: Цефтриаксон, Аугментин, Эритромицин, Кларитромицин.
- Нестероидные противовоспалительные средства — оказывают обезболивающее действие, снижают воспалительные процессы: Диклофенак, Вольтарен, Мовалис.
- Кортикостероидные средства – обладают выраженным терапевтическим эффектом, используются для устранения интенсивных болей, снятия воспаления и отека: Преднизолон, Метипред.
- Анальгетики – оказывает болеутоляющее действие: Парацетамол, Ацетаминофен.
Операция
Оперативное лечение требуется в случаях хронического течения, а также при больших размерах припухлости, что говорит о значительном скоплении патологического экссудата.
Удаляется гнойное содержимое с помощью пункции, после чего полость промывают антибактериальным препаратом.

Эритромицин для лечения инфекционного бурсита
В некоторых случаях для полного очищение околосуставной сумки проводится дренаж.
При неэффективности данного лечения проводится полное иссечение околосуставной капсулы и окружающих пораженных мягких тканей. После проводится антибиотикотерапия и назначаются физиотерапевтические процедуры.
Заключение
Инфекционный бурсит плечевого, локтевого, коленного и прочих суставов – достаточно серьезное заболевание, которое может привести к обездвиживанию пораженной конечности. Лечение бурсита – это длительный процесс, требующий комплексного подхода.
Для предотвращения заболевания рекомендуется придерживаться некоторых правил: своевременно обрабатывать раневые поверхности и обращаться в медицинское учреждение при наличии патологий суставов, исключить тяжелые физические нагрузки, придерживаться здорового образа жизни, правильного питания, заниматься спортом.
Инфекционный бурсит и пути его появления
Инфекционный бурсит часто поражает суставы человека. Проявляется заболевание в виде отека какого-либо участка сгиба. Патология может возникнуть в любом суставе и имеет различное происхождение. При любом виде бурсита необходимо незамедлительно посетить специалиста. Это поможет снизить риск развития побочных патологий. Самолечением заниматься не следует, заболевание может развиться под воздействием различных факторов.

Этиология воспаления
Бурсит получил свое название благодаря органу его поражения. Организм человека содержит большое количество мелких и крупных суставов. Их подвижность осуществляется благодаря определенному строению и мышечному каркасу, который окружает суставы. Между костями и мышечной тканью имеются небольшие карманы-бурсы, которые заполнены синовиальной жидкостью. Количество синовиальных сумок зависит от размера сустава и его гибкости. Жидкость, находящаяся в полости кармана, препятствует трению костей сустава между собой.
Под воздействием разнообразных факторов синовиальная сумка может воспалиться. Патологический процесс приводит к нарушению состава жидкости. В организме развивается бурсит. Внешне патология выглядит как отек или опухоль. Она имеет мягкую структуру, горячая при касании к ней. При долгом течении заболевания, патология вызывает различные побочные явления.
Почему развивается воспаление
Инфекция в синовиальной сумке при данной форме бурсита развивается из-за патогенного микроорганизма. Часто причиной бурсита становятся стафилококки или стрептококки. Бактерии поражают стенки сумки и вызывают гибель клеток ткани. Погибшая ткань ведет к утолщению и разрастанию стенок бурсы. Сумка заполняется большим количеством жидкости, в которой содержатся погибшие клетки ткани, бактерии и гной.
Патогенные бактерии могут попасть в организм различными методами. Специалисты отмечают три основных пути проникновения:
- Через раневую поверхность на коже;
- По кровяным сосудам;
- Через лимфатическую систему.
Часто причиной заражения синовиальной сумки становится небольшая ранка на поверхности кожи. Бактерия попадает в нее и начинает активно размножаться. Некротический процесс доходит до стенок бурсы и развивается болезнь.
Лимфатическая система необходима человеку для поддержания иммунной защиты. Через лимфатическую жидкость проходит большое количество опасных микробов, которые выводятся из организма различными путями. Если же бактерия остается в системе, то лимфа доносит ее до синовиального кармана. Микроорганизм поселяется на стенке сумки.
Симптоматика патологии
Инфекционная форма бурсита имеет несколько видов. Заболевание может поразить различные суставы. Течение инфекции происходит двумя путями:
- Острое проявление;
- Хроническая форма.
Острая форма инфекционного бурсита проявляется ярко. У человека появляется небольшой отек, который быстро увеличивается в размерах. Поверхность пораженного участка тела начинает зудеть. При сгибании сустава, человек испытывает болевые ощущения. Острое течение сопровождается повышением температуры тела и развитием диспепсических явлений. Данный вид бурсита необходимо лечить в стационарных условиях.
Хроническая форма инфекционного бурсита является более опасной. Проявление патологии происходит не сразу.
Пациент отмечает небольшое покраснение на суставе и зуд. Симптом может протекать длительное время. Развитие отека и опухоли происходит через большой временной промежуток. На этой стадии специалисты затрудняются с выявлением микроорганизма, который вызвал воспаление. Патогенная бактерия покидает организм, а воспаление, вызванное ею, остается.
Как диагностируется воспаление
Больной описывает врачу симптомы, которые у него появились. Необходимо указать точные временные промежутки развития опухоли. После сбора анамнеза, больной направляется на сдачу анализов.
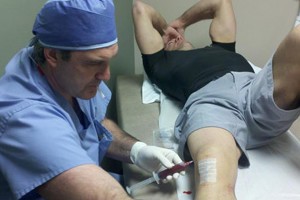 При инфекционном бурсите специалисты производят забор синовиальной жидкости из кармана. Это делается при помощи специального шприца. Полученная жидкость направляется в лабораторию для исследования. Лаборанты помещают синовиальный раствор в специальную емкость. Через 7 дней проводится изучение колонии бактерий, выращенной в искусственных условиях. Это необходимо для подбора лекарства, которое оказывает губительное действие на микробы.
При инфекционном бурсите специалисты производят забор синовиальной жидкости из кармана. Это делается при помощи специального шприца. Полученная жидкость направляется в лабораторию для исследования. Лаборанты помещают синовиальный раствор в специальную емкость. Через 7 дней проводится изучение колонии бактерий, выращенной в искусственных условиях. Это необходимо для подбора лекарства, которое оказывает губительное действие на микробы.
Человеку необходимо пройти ультразвуковое обследование пораженного участка тела. Делается данная процедура для исключения развития артроза. Артроз имеет схожую симптоматику. При инфекционном бурсите на экране специалист отмечает увеличение и утолщение стенок бурсы, наличие большого количества жидкости. При артрозе на экране различается патология суставной ткани.
Развернутый анализ крови также необходим для диагностирования инфекционного бурсита. При воспалении в организме у человека повышено содержание лейкоцитарных клеток. Они служат защитой человека от болезнетворных микробов. Если количество белых клеток увеличивается, то у пациента имеется воспаление.
Лечение проблемы
Терапия инфекционного бурсита проводится различными методами. Для лечения специалисты используют следующие методы:
- Лекарственное воздействие;
- Оперирование пораженного участка;
- Аппаратное лечение.
Медикаментозное лечение заключается в приеме антибиотических препаратов и противовоспалительных лекарственных веществ. Антибиотики используются для устранения патогенных микроорганизмов из тела пациента. Выделяют большое количество групп, которые убивают бактерии. При инфекционном бурсите врачи часто используют антибиотики, которые относятся к сульфаниламидам и веществам широкого спектра воздействия. К ним относятся такие лекарства, как: амоксициллин, цефазолин, цефалексин и ко-тримоксазол. Длительность лечения зависит от тяжести поражения сустава.
Если опухоль имеет большой размер, то целесообразно провести операцию. Хирург вскрывает пораженную сумку путем маленького надреза на ее поверхности. Через полученное отверстие врач вводит медицинский катетер для отвода синовиальной жидкости. В пустую полость через катетер вводится антибактериальный раствор. Он очистит стенки бурсы от остатков патогенных бактерий.
Аппаратное воздействие проводится после снятия воспалительного процесса. Пораженный сустав обрабатывают магнитными волнами. Они вырабатывают тепло. Под тепловым воздействием стенки сумки восстанавливаются, происходит быстрое устранение отека.
Различные патологии суставов не рекомендуется лечить самостоятельно Инфекцию, поразившую синовиальную сумку, может выявить и пролечить только врач. Он подберет необходимое лечение и назначит обследование.
Наши читатели рекомендуют! Когда боли в спине невозможно уже терпеть. МассажерШиацу для шеи, спины и плеч JinKaiRui представляет собой новейшую усовершенствованную модель 3-го поколения. Массажер JinKaiRui предназначен для расслабляющего и лечебного массажа шейно-воротниковой зоны, спины, плеч, поясницы и других участков тела (живот, руки, ноги, ягодицы, стопы). Просто незаменим для тех, у кого имеется остеохондроз, другие проблемы со спиной Заказать сейчас … »медикаменты, народны способы, операция и физиотерапия
В сочленениях костей происходит самое интенсивное трение мягких и твердых тканей.
Для облегчения скольжения кожи, мышц и связок по костяной поверхности в местах наибольшего физического воздействия появляются небольшие кармашки, заполненные жидкостью – синовиальные сумки (бурсы).
Травматический бурсит – воспаление околосуставных сумок, возникшее в результате повреждения их оболочки. Как лечить недуг, описано в нашей статье.
Содержание статьи
Какие причины вызывают травматический бурсит
Воспаление синовиального кармана может возникать по разным причинам. Наиболее частая из них — травмирование суставов или сухожилий.
Раны, ушибы, ссадины приводят к разрыву оболочки суставной сумки и повреждению ее клеток. В полость кармашка попадает кровь и серозная жидкость.
Оболочка бурсы начинает производить слизь в усиленном режиме, что приводит к отеку мягких тканей.
Заболевание может спровоцировать как в неожиданный случай, так и длительное воздействие на полость возле сустава.
Воспаление, возникающее в результате травмы, предшествует острому бурситу, сопровождающемуся сильной болью.

Развитие бурсита в следствии перелома
Главные причины болезни:
- ушибы, ссадины, вывихи;
- падения, переломы;
- ранения открытого типа
- растяжения связок;
- сильные нагрузки на сустав;
- излишний вес;
- поднятие тяжелых грузов.
Посттравматический бурсит может появиться в результате несчастного случая или дорожно-транспортного происшествия, падения с лестницы, неосторожных движений на скользкой дороге.
Травмы можно получить на тренировках, соревнованиях, при занятии контактными видами спорта. Наиболее подвержены воздействиям плечевые, локтевые, коленные и голеностопные суставы.
При отсутствии лечения болезнь переходит в хроническую стадию с частыми рецидивами. Если в синовиальную жидкость попадают вирусы и бактерии, развивается инфекционный бурсит с гнойными выделениями.
Кто особо подвержен риску
Синовиальные сумки расположены в разных областях тела среди мышц, суставов, соединительных факций, которые защищают бурсы от внешнего воздействия.
Но в результате постоянного физического напряжения мягкие ткани истончаются. Регулярные тяжелые нагрузки способствуют развитию болезни.

Строитель, как одна из профессий у которых может развиться травматический бурсит
Поэтому бурсит считается профессиональным недугом для людей, занятых физическим трудом:
- строителей;
- грузчиков;
- спортсменов.
Травмы локтя возникают у людей, чьи профессии связаны с постоянной опорой локтевого сустава на твердую поверхность и нагрузкой на указанную область. Это студенты, чертежники, шахматисты, теннисисты.
Колени и голеностопы ежедневно испытывают сильное напряжению. Риску подвержены все профессии «стоячей» работы.
Усугубляет ситуацию наличие лишнего веса. Бурсит голеностопного сустава является распространенной болезнью для женщин, предпочитающих высокие каблуки, из-за частых вывихов и растяжений.
Симптомы травматического бурсита
В нормальном состоянии суставные сумки обеспечивают безболезненную двигательную активность человека.
Но после начала воспалительного процесса оболочка бурсы продуцирует синовиальную жидкость в избыточном количестве.
Усиливается давление на окружающие ткани и органы, что ведет к появлению болевых ощущений.
Сохраняя анатомическую подвижность, сустав из-за боли физиологически становится ограничен в движениях.
В месте расположения синовиальной сумки появляется припухлость, размеры которой могут достигать 8-10 см. Обычно травматический бурсит не сопровождается повышением общей температуры.

Отечность при травматическом бурсите
Симптомы, характерные для травматического бурсита плечевого, локтевого, коленного и голеностопного суставов:
- Округлая шишка упруго-мягкой консистенции, флюктуирующая при надавливании.
- Деформация пораженной части тела.
- Гиперемия кожных покровов.
- Боль, ограничение физической активности сустава.
- Общая слабость организма, иногда сопровождающаяся повышением температуры.
При подозрении на травматический бурсит следует немедленно обратиться к ортопеду. Наблюдается симптоматика схожая с артритами, артрозами, подагрой, но требуется разное лечение. Поэтому точный диагноз должен ставить врач.
Диагностика опасного состояния
Для проведения диагностики специалист проводит опрос и осмотр пациента. В ходе предварительной беседы врач пытается установить причину и признаки недомогания.
Возможные вопросы при сборе анамнеза:
- Когда появились отек и боль возле сустава? Чем они спровоцированы?
- Была ли травма в месте локализации боли?
- Характер работы пациента.
- Какие болезни перенесены в последнее время? Есть ли хронические заболевания?
- Что беспокоит сейчас? И др.
Информация поможет при установке диагноза. При осмотре пациента ортопед пальпирует больное место, пытаясь наощупь определить, какая синовиальная сумка увеличилась в размерах. Чтобы определить характер воспаления, пораженной конечностью производят различные движения.

Рентген травматического бурсита локтевого сустава
Для подтверждения предварительного диагноза больному назначают дополнительные исследования – общий анализ крови, рентген, УЗИ. Оценка результатов:
- Повышенное количество лейкоцитов и высокая скорость оседания эритроцитов при лабораторном изучении состава крови, докажет наличие воспалительного процесса.
- С помощью УЗИ врач увидит, какая бурса повреждена, оценит ее форму, размеры и содержимое.
- Рентген должен исключить воспаление в суставных полостях, выявить глубоко расположенные сумки, проверить наличие известковых отложений.
Пациенту могут быть назначены компьютерная томография или МРТ. Это более точные методы исследований в сравнении с рентгенологией. Однако оборудование для их проведения есть не во всех клиниках.
При подозрении на инфекционный бурсит проводится пункция содержимого синовиального кармана. Бактериологическое исследование экссудата позволит выявить вид бактерий, вызвавших травматологический бурсит плечевого, локтевого, коленного или голеностопного сустава, а также определить их реакцию на антибиотики.
Лечение травматического бурсита
Восстановление активности поврежденной конечности, снятие болевого синдрома и устранение других признаков посттравматического бурсита обычно проводят консервативными методами. Основные цели терапии – снятие симптомов болезни, недопущение перехода в хроническую стадию, исключение рецидивов.
Первая помощь при бурсите локтя, плеча, колена или голеностопа – обездвиживание сустава. На больное место накладывается фиксирующая повязка. Больной носит шину или бандаж 5-7 дней.
Медикаменты
На первом этапе лечения больному назначаются противовоспалительные нестероидные препараты (Ибупрофен, Диклофенак, Нимесулид).
Лекарства быстро снимают боль, отек, купируют воспаление. Наружное лечение менее эффективно.
Если используется противовоспалительная мазь (Кетонал, Фастум гель и др.), дольше сохраняет болевые ощущения.

Лекарства для лечения бурсита
В условиях вероятности попадания в суставную сумку бактериальных микроорганизмов при травматическом бурсите обязательно в полость бурсы вводят Гидрокортизон с антибиотиками.
Применение препарата предупреждает развитие гнойного бурсита локтевого, коленного или голеностопного сустава. Вначале место расположения синовиального кармана «замораживают» уколом с двухпроцентным раствором Новокаина.
Народные способы
Медикаментозное лечение дало бы лучший эффект, если его сочетать с народными средствами. Хорошее обезболивающее и рассасывающее действие оказывают компрессы, ванны.
Например, соляной компресс (1 ст. л. соли на 0,5 л кипятка) способствует выведению жидкости из образований. Время процедуры – около 8 часов.
Операция
Хирургическое вмешательство требуется, если обычные способы лечения бурсита не помогают.
Основные виды операций:
- Пункции. Используют для откачивания гнойного, геморрагического экссудата.
- Удаление части синовиальной капсулы, например, слизистой.
- Вскрытие и облитерация (заращение) бурсы.
- Бурсэктомия — удаление сумки сустава без вскрытия.
Вид вмешательства выбирается в зависимости от течения болезни. Современные хирургические методы позволяют максимально сократить период восстановления. Пациент может пойти домой уже через пару часов после операции.
Физиотерапия
Посттравматический бурсит локтевого, коленного, голеностопного сустава необходимо лечить и после снятия боли. Заболевание носит длительный характер и требует устранения последствий.
В период ремиссии высока эффективность физиотерапевтических процедур. Они способствуют снижению отечности, улучшению кровоснабжения и регенерации тканей.

Электрофорез коленного сустава при бурсите
Рекомендуемые процедуры:
- УВЧ;
- электрофорез;
- лазерная терапия;
- импульсная магнитотерапия и др.
Для восстановления двигательных функций сустава назначают лечебную гимнастику. ЛФК начинается с легких упражнений с постепенным повышением сложности.
Вначале гимнастика проводится под присмотром физиотерапевта, который объясняет, как правильно выполнять упражнения, и следит за тем, чтобы больной не навредил себе. После усвоения материала пациент может самостоятельно заниматься физкультурой.
Заключение
Травмы – частая причина воспаления синовиальных сумок возле локтя, колена, голеностопа.
В лечении бурсита локтевого, коленного и голеностопного суставов используют комплексный подход.
Наряду с медикаментозной терапией большое значение имеют восстановительные процедуры.
Они предотвращают развитие хронического бурсита и рецидивы.
Видео: Травматический бурсит
Лечение инфекционного бурсита
Бурсит (bursa — сумка) — воспаление синовиальной сумки (в области суставов полость с жидкостью, окружённая соединительнотканной оболочкой, служит уменьшению трения между суставными поверхностями) с накоплением в ее полости экссудата (воспалительный выпот из мелких кровеносных сосудов в месте воспаления). Причины бурсита – ушибы, трения, инфекции, нарушения обмена веществ, интоксикации, аутоиммунные и аллергические процессы.
Воспалительный выпот (экссудат) в полость синовиальной сумки может быть серозный (водянистый, сходный с сывороткой крови), гнойный (наиболее частая причина – стафилококковая инфекция) или геморрагический (сопровождается кровоизлияниями в полость). Бурсит может сопровождаться отложением солей в оболочку синовиальной сумки. Диагноз инфекционного бурсита подтверждается бактериоскопическими и бактериологическими лабораторными исследованиями с выявлением возбудителя.
Общие принципы лечения инфекционного бурсита:
В ранней стадии острого бурсита рекомендован покой, давящая повязка на область сустава, согревающие компрессы. Гнойный инфекционный бурсит лечат в условиях стационара пункциями. Если процесс не поддаётся лечению пункциями, синовиальную сумку вскрывают и удаляют гной; лечение гнойной раны проводят по общим правилам.
Чтобы ускорить рассасывание экссудата применяют физиотерапевтические процедуры.
Госпитализация и парентеральное антимикробное лечение инфекционного бурсита рекомендовано ослабленным больным, имеющим сопутствующие заболевания, имеющим фиброзное воспаление подкожной клетчатки и поверхностное воспаление кожи в сочетании с лихорадкой, а также пациентам с длительной суставной патологией, подтверждённой рентгенологически.
Если у больного локализованное воспаление синовиальной сумки, не затрагивающее окружающие ткани и не вызывающее повышение температуры тела и обеспечен дренаж экссудата (многократные пункции), можно рекомендовать лекарственные препараты внутрь. При хроническом бурсите синовиальную сумку прокалывают, удаляют воспалительный экссудат и промывают полость сумки растворами антисептиков (например, водный раствор риванола в концентрации 0,05—0,2%). Назначают нестероидные противовоспалительные средства – индометацин, диклофенак, ибупрофен. Курс дополняется физиотерапевтическими процедурами (УВЧ, ультразвуковая терапия) и лечебной физкультурой.
Лекарственные средства для лечения инфекционного бурсита.
Инфекционный бурсит – Медицинский справочник
Инфекционный бурсит — воспалительное заболевание слизистых сумок, сопровождающееся скоплением в их полостях воспалительно-гнойного экссудата.
В подавляющем большинстве случаев (около 90%) причиной инфекции является стафилококк. В редких случаях встречаются специфические инфекционные бурситы, вызванные туберкулезными палочками, гонококками.
Микроорганизмы проникают в слизистые сумки из мелких инфицированных ссадин и трещин кожи, покрывающей слизистую сумку, или вследствие непосредственного травматического повреждения самой слизистой сумки. Микробы могут проникнуть в слизистую сумку и лимфатическим путем из расположенных вблизи очагов гнойной инфекции. Постоянная механическая травматизация слизистых сумок приводит вначале к реактивному воспалению с образованием серозного или серозно-геморрагического экссудата в полости сумки асептического характера. При отсутствии своевременного лечения и попадании инфекции в бурсу развивается гнойный бурсит.
Патологоанатомические изменения при гнойном бурсите определяются характером экссудата. При микроскопическом исследовании стенок удаленной бурсы обнаруживают местную воспалительную инфильтрацию, образование сосудов во вновь образованной соединительной ткани с некротическими и некробиотическими изменениями. Эти изменения могут привести к рецидиву гнойного бурсита при неблагоприятных условиях. У больных регистрируют локальную болезненность, припух лость, гипертермию и гиперемию над проекцией слизистой сумки, отмечают ум ренное нарушение функции соответствующего сустава из-за боли. В зависимей от клинической картины и остроты процесса могут быть как местные, так проявления в виде повышения температуры тела, в анализах крови лейкоцитоз, у рение СОЭ.
Возможности диагностики острого бурсита рентгенологическими ме раничены, предпочтительнее проводить УЗИ дифференциально-диагностическим признаком, позволяющим отличить бурсит от артрита, является сохранение активных и пассивных движений в суставе, несмо-яна присутствующую при этом болезненность. Пункция бурсы с отсасыванием содержимого и последующим микробиологическим исследованием пунктата является как лечебной, так и диагностической манипуляцией с целью этиологической идентификации микрофлоры и определения ее чувствительности к антибактериальным препаратам для проведения целенаправленной терапии.
В ранней стадии острого бурсита, особенно при серозно-геморрагической его форме пункция сумки с отсасыванием содержимого, промывание сумки антисептиками, давящая повязка и ограничение движений в суставе с целью достижения облитерации полости сумки нередко приводят к излечению. При гнойном бурсите лечение следует начинать также с пункции сумки с последующим промыванием антисептиками, назначением целенаправленной антибактериальной терапии, ограничением функции сустава. При отсутствии эффекта консервативного лечения показано хирургическое вмешательство — вскрытие сумки, удаление гноя с последующим лечением инфицированной раны открыто с применением антисептиков и ферментных препаратов. Назначается целенаправленная антибактериальная терапия. Заживление раны обычно происходит медленно и длительно. Радикальным и предпочтительным методом оперативного вмешательства является полное иссечение капсулы сумки с гнойным содержимым с последующим зашиванием раны с адекватным оросительно-отсасывающим дренированием.
Поделитесь ссылкой:Инфекционный бурсит птиц (болезнь Гамборо)
Источником и распространителем инфекции являются зараженные птицы. Передача вируса осуществляется больными и переболевшими птицами через зараженные корма, воду, подстилку, предметы ухода, инфицированную скорлупу яиц и обслуживающий персонал. Механическими переносчиками вируса ИББ являются грызуны, мухи, клещи, жуки-чернотелки, черви [4].
Первое звено – РНК-содержащий вирус семейства Birnaviridae, возбудитель инфекционного бурсита птиц (синонимы: болезнь Гамборо – БГ, инфекционная бурсальная болезнь – ИББ) [8]. К данному заболеванию наиболее восприимчивы цыплята от 2- до 20-недельного возраста и яичных, и мясных кроссов [3].
Второе звено – ворота инфекции. Они представляют собой место проникновения вируса через слизистые оболочки пищеварительного (основной путь) и респираторного трактов [1].
Третье звено – патогенное воздействие возбудителя инфекционного бурсита птиц при алиментарном пути заражения.
Вирус проникает в организм птиц в основном через пищеварительный тракт, представляющий собой систему трубок, переходящих одна в другую, и обнаруживается в клетках кишечника и лимфоидной ткани желудочно-кишечного тракта (Могут отмечаться геморрагии и атрофия цекальных миндалин, кровоизлияния на сосочках и границе между железистым и мышечным желудками, в основном располагающиеся по направлению хода корма и не сливающиеся между собой, из-за чего поверхность перехода между желудками поражается не вся.) [11]. Репликация вируса в энтероцитах ворсинок и криптах приводит к нарушению секреторной функции кишечника и, как следствие, – к внезапному развитию диареи, провоцирующей птиц к расклевыванию заднепроходного отверстия, и к обезвоживанию организма, проявляющемуся сухостью кожи, потемнением и депигментированностью мышц [7].
Справка.
Слизистая оболочка кишечника образует продольные и поперечные складки – ворсинки, между основаниями которых открываются трубчатые общекишечные железы, или крипты.
Собственная пластинка слизистой оболочки располагается между криптами и заходит внутрь ворсинок, образуя их строму. В строме под эпителием находятся лимфатические синусы и сеть кровеносных капилляров.Среди клеток стромы располагаются соединительнотканные клетки — ретикулярные, фибробласты, гистиоциты, эозинофилы, гладкомышечные клетки, лимфоциты (как сформированные в группы – пейеровые бляшки, илиоцекальные или слепокишечные миндалины, так и представленные в виде разбросанных одиночных фолликулов). [5].
Из кишечника с помощью лимфоидных клеток и макрофагов вирус (благодаря взаимодействию с клеткой) проникает в кровеносную систему и, минуя купферовские клетки печени, начинает персистировать по организму, пытаясь достичь основного органа-мишени – бурсы Фабрициуса, содержащей лимфоидные фолликулы, в которых происходит рост и созревание предшественников В-лимфоцитов [3]. Первоначальным препятствием (если в качестве примера мы возьмем недавно вылупившихся цыплят) на пути вируса будут являться материнские антитела, но только до тех пор, пока их уровень не снизится ниже порога защиты [9].
Данный показатель зависит от количества материнских антител, т. е. цыплята, имеющие низкий уровень антител, будут подвержены риску заражения раньше, а цыплята с более высоким уровнем – позже. Хотя вирус ИББ при инфицировании цыплят не вызывает у них никаких видимых клинических симптомов или падежа, он может стать причиной очень сильной иммуносупрессии, проявляющейся подавлением роста и развития и возникновением вспышек различных заболеваний [13].
Следует отметить, что уровень антител не уменьшается в течение полных четырех дней жизни цыпленка (То есть уровень антител в течение данного отрезка времени будет постоянным, несмотря на их непрерывный распад.) за счет пополнения антителами, содержащимися в желточном мешке [9]. Первоначальное снижение титра антител на 1 log2 (То есть вдвое (период полураспада).) происходит у цыплят в возрасте четырех дней, а дальнейшее снижение будет зависеть от уровня метаболизма и интенсивности роста птицы (Например, для промышленных несушек период полураспада составляет 5 дней, для яичных кур родительского стада – 5,0–5,5 дня, для бройлеров – 3,0–3,5 дня, для родителей мясных кур – 4,5 дня. Стоит добавить, что приведенные показатели периода полураспада условны и для каждого конкретного хозяйства должны устанавливаться лабораторно.) [6].
Справка.
Одной из особенностей капилляров печени является наличие в их стенках звездчатых (купферовских) клеток неправильной формы. При появлении в крови раздражающего агента (чужеродных белков, токсинов, инородных тел и др.) эти клетки выходят из эндотелиального пласта и преобразуются в свободные макрофаги, осуществляя фагоцитарную функцию [5].
Если вовремя не создать защитный барьер при помощи проведения качественной вакцинации против ИББ, то вирус достигнет фабрициевой сумки и внедрится в клетки – предшественники В-лимфоцитов (особенно В-клетки, содержащие Ig M), где и начнет свою репликацию, приводя к тотальному разрушению этих клеток [8].
При этом через 2–3 дня после поражения данного лимфоидного органа отмечается его увеличение в объеме более чем в 2–3 раза. На серозной оболочке фабрициевой сумки может наблюдаться скопление желатиноподобного студенистого транссудата (перибурсальный отек) (рис. 1), который полностью пропадает при реверсии (возвращении) клоакальной сумки к нормальному размеру [12]. Слизистая оболочка гиперемированная (рис. 2), иногда пронизана точечными и разлитыми кровоизлияниями (рис. 3), в некоторых случаях в просвете между складками откладываются сгустки фибрина (фибринозный бурсит) (рис. 4), а в тяжелых случаях – кровянистая жидкость или сыроподобные слепки [3].
При хроническом протекании болезни изменения могут отсутствовать или быть менее выраженными и проявляться лишь легкой гиперемией слизистой оболочки. На 10–20-е сутки после заражения наблюдаются прогрессирующая атрофия фабрициевой сумки и истончение складок ее слизистой, нередко с наличием петехиальных кровоизлияний [11].
Вследствие разрушения большого количества лимфоцитов развивается иммунодефицитное состояние (иммуносупрессия), на фоне которой повышается восприимчивость к вирозам (НБ – ньюкаслская болезнь, ИБК – инфекционный бронхит кур, ИЛТ – инфекционный ларинготрахет, БМ – болезнь Марека, ВАЦ – вирусная анемия цыплят, МПВИ – метапневмовирусная инфекция, адено- и реовирусной инфекции и др.), бактериозам (колибактериозу, сальмонеллезу [12], некротическому энтериту, гангренозному дерматиту и др.), микоплазмозам, снижается эффективность иммунизации пораженной птицы против НБ, ИБК, БМ и др. [2]
Вакцинные штаммы против болезни Гамборо тоже обладают иммунодепрессивным действием и вызывают у привитых цыплят вторичный иммунодефицит, поэтому при введении живых вакцин против БГ (даже слабовирулентных штаммов) неизбежно возникают поражения лимфоидной ткани бурсы Фабрициуса, тимуса, селезенки, гардеровой железы и слепокишечных миндалин [8, 12].
Рис. 1. Перибурсальный отек фабрициевой сумки (скопление желтоватого студенистого транссудата)
Рис. 2. Серозный бурсит
Рис. 3. Точечные кровоизлияния на слизистой оболочке фабрициевой сумки
Рис. 4. Фибринозный бурсит (наличие фибрина на складках бурсы)
После инфицирования фабрициевой сумки наступает второй этап – этап обширной вирусемии.
Распространяясь по всему организму, вирус может находиться как в свободно циркулирующей форме, так и в форме иммунных комплексов «антиген – антитело». Накапливаясь в стенках кровеносных сосудов, они активируют комплемент (Система белков крови, которая активируется при попадании в организм чужеродного материала), что и приводит к их разрушению (Нарушаются факторы свертывания крови) и возникновению кровоизлияний в грудных, бедренных мышцах (рис. 5), а также в мышцах крыла (Кровоизлияния иногда сливаются между собой в более крупные – геморрагии.), фабрициевой сумке и иногда – на печени (Печень может быть увеличенной, на ее поверхности видны следы от ребер; по краям долек – небольшие инфаркты. ) [1, 11].
Рис. 5. Полосчатые и точечные кровоизлияния на мышцах
Тимус либо в пределах нормы, либо уменьшен в объеме и гиперемирован. Селезенка, увеличена, мягкой консистенции, темно-красного цвета (при воздействии высоковирулентных вирусных штаммов отмечается атрофия тимуса, селезенки и красного костного мозга) [3].
Развитие нефрозонефрита также связано с воздействием (оседанием) циркулирующих в крови комплексов «антиген – антитело», вызывающих некроз и десквамацию эпителия капилляров извитых канальцев и сосудистых клубочков (так называемые тигровые почки) [11].
При осложнении данного заболевания отмечается возникновение серозно-фибринозного перикардита, перигепатита, аэросаккулита, плевроперитонита и т. д.
Четвертое звено – выделение вируса в окружающую среду, осуществляемое в основном с пометом. [8]
Пятое звено – постановка диагноза на основании результатов клинико-эпизоотологических, патолого-анатомических, вирусологических, гистологических и серологических исследований сыворотки крови на наличие антител к возбудителю данного заболевания. Кроме того, на вирусологическое и серологическое исследование направляется клоакальная сумка, а на гистологическое и цитологическое – этот же орган и почки. [3, 8]
Шестое звено – лечение. Методов лечения на сегодняшний день не разработано.
Седьмое звено – профилактика. Комплекс профилактических мероприятий основывается на соблюдении установленных ветеринарно-санитарных требований и на правильном применении живых, инактивированных и векторных вакцин.
По преодолению различных уровней материнских антител вакцины против ИББ, используемые методом выпойки, подразделяются:
- на мягкие вакцины, способные пробивать титр материнских антител до 125 в ИФА;
- интермедиальные вакцины, способные пробивать титр материнских антител до 250 в ИФА;
- интермедиальные «+» вакцины, способные пробивать титр материнских антител до 500 в ИФА;
- интермедиальные «++» вакцины, способные пробивать титр материнских антител в пределах 500–1000 в ИФА;
- горячие вакцины, способные пробивать титр материнских антител в пределах 1000–1500 в ИФА. [10]
Самые лучшие результаты в птицеводческих хозяйствах отмечаются при применении вакцин, имеющих однородную генетическую структуру и молекулярную группу с полевым вирусом (для определения генетической структуры и молекулярной группы необходимо проводить ПЦР). [10]
Штаммы вирус-вакцин, используемые для вакцинации птицепоголовья против инфекционной бурсальной болезни (Для иммунизации цыплят в птицеводческих хозяйствах различных направлений выращивания)
| Штамм | Рекомендуемые сроки вакцинации / возраст эмбриона или птицы | Способ введения | Количество на голову | Длительность формирования иммунного ответа после введения вакцины, дни |
| Живые | ||||
| Winterfield 2512 | По уровню материнских антител | Выпойка | 1 доза на 1 голову | 14–21 |
| Примечание. Оптимальным считается уровень антител в ИФА 500 и ниже. | ||||
| Winterfield 2512 | 18–19-суточные эмбрионы | In ovo | 0,05 мл | 7 |
| Суточные птицы (первые часы жизни) | Подкожно | 0,2 мл | ||
| Winterfield 2512, клон G-61 | По уровню материнских антител | Выпойка | 1 доза на 1 голову | 10–14 |
| Примечание. Вакцина способна преодолевать титр материнских антител до 500 в тест-системе ИФА. | ||||
| Winterfield 2512, клон G-61 | 18-суточные эмбрионы | In ovo | 0,05 мл | 7 |
| Суточные птицы | Подкожно | 0,1 мл | ||
| БГ | По уровню материнских антител | Выпойка | 1 доза на 1 голову | 14–21 |
| Примечание. Вакцина способна преодолевать уровень антител cвыше 1000 в тест-системе ИФА (ELISA). | ||||
| МВ | По уровню материнских антител | Выпойка | 1 доза на 1 голову | 7–14 |
| Примечание. Вакцина способна преодолевать уровень антител cвыше 1000 в тест-системе ИФА (ELISA). | ||||
| 877 | По уровню материнских антител | Выпойка | 1 доза на 1 голову | 14 |
| 228Е | По уровню материнских антител | Выпойка | 1 доза на 1 голову | 5–7 |
| Примечание. Вакцина способна преодолевать уровень антител не выше 8 lg2 в реакции нейтрализации, что примерно соответствует титру 500 в тест-системе ИФА. | ||||
| D78 | По уровню материнских антител | Выпойка, спрей-метод, интраназально /окулярно | 1 доза на 1 голову | 5–7 |
| Примечание. Вакцина способна преодолевать уровни антител не выше 6 log2 в реакции нейтрализации, что примерно соответствует титру 250 в тест системе ИФА (ELISA). Вакцина может использоваться для иммунизации однодневных цыплят в случае низкого уровня содержания материнских антител или их отсутствия. | ||||
| Luker | По уровню материнских антител | Выпойка | 1 доза на 1 голову | 14 |
| Lukert, D78 и др | 1–21-суточные птицы | Окулярно, выпойка, спрей-метод | 1 доза на голову | 14–28 |
| АН | По уровню материнских антител | Выпойка | 1 доза на 1 голову | 14–21 |
| LIBDV | По уровню материнских антител | Выпойка | 1 доза на 1 голову | 10–14 |
| Примечание. Вакцина способна преодолевать титр материнских антител до 250 в тест-системе ИФА. | ||||
| Инактивированные | ||||
| БГ | 90–120-суточные птицы | Подкожно, внутримышечно | 0,5 мл | 28 |
| ИББ штамм БГ + РЕО штаммы 1733, 2408 | 90–120-суточные птицы | Подкожно, внутримышечно | 0,5 мл | 28 |
| ИББ штамм Variant E, Standart + РЕО штаммы 1133, 2408, MSB | Птицы в возрасте 12–13 недель (не ранее чем через 4 недели после праймирования живыми вакцинами против ИББ и РЕО). Ревакцинируют птицу в 20–21-недельном возрасте | Подкожно, внутримышечно | 0,5 мл | 21 |
| ИББ штамм VNJO + РЕО штамм S1133 | Птицы в возрасте 16–18 недель (не позднее чем за 2–4 недели до начала яйцекладки) | Подкожно, внутримышечно | 0,3 мл | 14 |
| ИББ штамм БГ + РЕО штаммы 1733, 2408 + ССЯ-76 штамм В8/78 | 90–120-суточные птицы | Подкожно, внутримышечно | 0,5 мл | 28 |
| ИББ штамм БГ + НБ штамм «Ла-Сота» | 90–120 суточные птицы | Подкожно, внутримышечно | 0,5 мл | 28 |
| Рекомбинантные | ||||
| ВГИ штамм vHVT013-69, в ДНК которого встроен ген, кодирующий протективный антиген VP2. БГ штамм Faragher 52/70 (против болезни Марека и инфекционной бурсальной болезни) | 18-суточные эмбрионы | В аллантоисную полость | 0,05 мл | 7–14 |
| Суточные цыплята | Подкожно | 0,2 мл | ||
Примечания:
1 Могут отмечаться геморрагии и атрофия цекальных миндалин, кровоизлияния на сосочках и границе между железистым и мышечным желудками, в основном располагающиеся по направлению хода корма и не сливающиеся между собой, из-за чего поверхность перехода между желудками поражается не вся.
2 То есть уровень антител в течение данного отрезка времени будет постоянным, несмотря на их непрерывный распад.
3 То есть вдвое (период полураспада).
4 Например, для промышленных несушек период полураспада составляет 5 дней, для яичных кур родительского стада – 5,0–5,5 дня, для бройлеров – 3,0–3,5 дня, для родителей
мясных кур – 4,5 дня. Стоит добавить, что приведенные показатели периода полураспада условны и для каждого конкретного хозяйства должны устанавливаться лабораторно.
5 Система белков крови, которая активируется при попадании в организм чужеродного материала.
6 Нарушаются факторы свертывания крови.
7 Кровоизлияния иногда сливаются между собой в более крупные – геморрагии.
8 Печень может быть увеличенной, на ее поверхности видны следы от ребер; по краям долек – небольшие инфаркты.
Автор:
Д. Н. Хлып, независимый ветеринарный врач-консультант по птицеводству, г. Прохладный, Кабардино-Балкарская Республика
Библиографический список
1. Акулов А. В, Апатенко В.М. Бессарабов Б.Ф. и др. Патологоанатомическая диагностика болезней птиц. М.: Колос, 1978. 440 с. с ил.
2. Архипов Н.И, Чевелев Г. И, Брагин Г. И. и др. Патологоанатомическая диагностика вирусных болезней животных. Под редакцией Архипова Н. И. М.: Колос, 1984. 176 с., ил., 8 л. ил.
3. Бакулин В. А. «Болезни птиц». Справочник, СПб., 2006. 688 с.: ил.
4. Бессарабов Б. Ф., Вашутин А. А., Воронин Е. С. Инфекционные болезни животных/ под ред. Сидорчука А. А. М.: КолосС,2007. 671с ил. (Учебники и учеб. пособия для студентов высш. учеб. заведений).
5. Вракин В. Ф, Сидорова М. В, Панов В. П., Иванова Л. Я. Практикум по анатомии с основами гистологии и эмбриологии с/х животных. 2-е изд., перераб. и доп. / под ред. Сидоровой М. В. М.: Колос, 2003. 272 с.
6. Компания Ceva Sante Animale. Вакцины и вакцинация в птицеводстве. 2006. 137 с.
7. Кэлнек Б. У. Болезни домашних и с/х птиц. в 3 ч. / пер. с англ. Григорьевой И. [и др. ] М.: Аквариум Принт,2011. Ч. 3. 404 с.: ил. + 4 с. цв. вкл.
8. Прудников В. С., Зелютков Ю. Г. Болезни домашних птиц. (учебно-методическое пособие). Витебск, 2002 г,148 с. Министерство с/х и продовольствия республики Беларусь. Витебская государственная академия ветеринарной медицины.
9. Роберто Соарес, “Сева Санте Анималь”, Франция, Либурн. Пассивный иммунитет: часть 1, 2 // ABOVO (периодическое издание компании «Сева санте анималь» для птицеводческих предприятий). 2010. Вып. №3-4.
10. Скиба Б. С, Гречихин С. Н, Кожушная Г. В. Атлас полевых инфекционных заболеваний бройлеров. 131 с.
11. Сюрин В. Н, Самуйленко А. Я, Соловьев Б. В, Фомина Н. В. Вирусные болезни животных. М.: ВНИТИБП,1998. 928 с., с ил.
12. Турицына Е. Г. Иммунодефициты птиц: этиология, патогенез, морфологическая диагностика и способы коррекции: автореферат / Красноярский гос. аграр. ун-т. – 2 изд-е, доп. и перераб. Красноярск, 2012. 283 с.
13. Dr. Yonatan Segal. Gumboro Disease. 2007. 17 с.
Инфекционный бурсит: лечение, патогенез, формы
Появиться инфекционный бурсит может в любом суставе и иметь разное происхождение. Болезнь характеризуется воспалением в суставной сумке и возникновением внутри гнойной жидкости. Чаще всего на формирование заражения влияет стафилококк. При бурсите и появлении воспаления следует сразу же обращаться к врачу.
Заражение стафилококком может вызвать воспаление в суставах и существенно ограничить нормальную подвижность человека.Этиология и патогенез
Бурсит — это заболевание бурсы (кармана), которая находится между костями и мышцами. В этих карманах находится синовиальная жидкость, благодаря которой кости не трутся друг с другом. Воспалительный процесс в бурсе может возникнуть под влиянием негативных факторов, а инфекция влияет на изменение нормального состава жидкости. Внешне эта патология проявляется в виде отека или опухлости. Она мягкая и горячая на ощупь. При запущенных стадиях заболевания возникают разные осложнения. Причины появления инфекционного бурсита:
- травмирование: ушиб, ссадина;
- заражение бактериями от гнойных очагов через кровь или лимфу: пролежни, фурункулы, карбункулы;
- механическое раздражение;
- инъекция в бурсу кортикостероидов при асептическом бурсите.
Вернуться к оглавлениюИногда встречается бурсит неясного происхождения.
Как отличить формы патологии?
Острая форма инфекционного бурсита
Острая форма инфекционного бурсита характеризуется сильными болями и скачком температуры.Этот тип течения заболевания характеризуется возникновением у больного отека, который постепенно становиться больше в размерах. Кожный покров больного участка зудит. Когда у человека сгибаются суставы, чувствуется боль, как пример бурсит локтевого сустава вызывает сильные болевые ощущение при сгибании локтя. Повышается температура тела и нарушается работа желудка, что приводит к расстройствам пищеварения.
Вернуться к оглавлениюХроническое течение
Эта форма заболевания очень опасна, так как она не сразу проявляется. На начальных стадиях у больного краснеет и чешется поверхность над суставом. Отек и опухоль проявляются через длительное время после этого. Зачастую специалисты затрудняются выяснить причину нарушений. Микроорганизм исчезает, но спровоцированное им воспаление остается.
Вернуться к оглавлениюДиагностические мероприятия
- На первом этапе происходит изучение жалоб и симптомов пациента, изучается анамнез.
- После этого при бурсите инфекционного характера производится забор жидкости из бурсы специальным шприцем. Материал исследуют в лаборатории, где выясняют тип бактерий. Это необходимо, чтобы подобрать правильный метод лечения.
- Больной проходит ультразвуковую процедуру на больных областях тела. Обследование назначается для исключения артроза, так как это заболевание имеет сходные симптомы с инфекционным бурситом.
- Делается тщательный анализ крови. При воспалительном процессе в организме количество лейкоцитов увеличивается. Так как они вырабатываются для защиты от вредных микроорганизмов. Если содержание клеток превышает норму, то, значит, у человека начался воспалительный процесс.
Как проводится эффективное лечение заболевания?
Медикаментозное
Больному назначают прием антибиотиков широкого диапазона воздействия, чтобы устранить инфекцию. В большинстве случаев специалисты используют препараты из группы сульфаниламидов, цефалоспоринов или пенициллинов — «Цефалексин», «Цефалозин», «Амоксициллин», «Бактрим». Применяются разные противовоспалительные лекарственные средства. Продолжительность терапии зависит от тяжести заболевания.
Вернуться к оглавлениюХирургическое вмешательство
При больших размерах опухоли проводят операцию. Происходит вскрытие локтевой сумки (или другой области, пораженной воспалением). Делается небольшой вырез, и туда вводят медицинский катетер, через который выводят синовиальную жидкость. В очищенную бурсу вливают лечебный противомикробный раствор для чистки ее стенок от остатков вредных микроорганизмов.
Вернуться к оглавлениюАппаратная терапия
Аппаратные процедуры при инфекционном бурсите используются как дополнительные меры лечения.Применяют такое лечение инфекционного бурсита, после того как с помощью специалистов устраняется воспалительный процесс. На больной сустав воздействуют магнитные волны, которые производят тепло. Под их влиянием стенки бурсы сустава приходят в норму, очищаются и восстанавливаются. Также после проведения этой процедуры быстро исчезает отечность тканей.

