Контрактуры коленного сустава лечение – Контрактура коленного сустава (сгибательная), лечение в домашних условиях
Контрактура коленного сустава лечение в домашних условиях
Контрактура коленного сустава: лечение в домашних условиях.
Врожденная или приобретенная контрактура коленного сустава — это такое заболевание, при котором ограничивается подвижность конечности в результате образования рубцов и стягивания кожных покровов, мышц и сухожилий. Если не провести своевременное терапевтическое лечение, пациент может стать инвалидом.
Причины и симптомы контрактуры колена
Для восстановления после любой травмы сустава, необходимо обеспечить максимальный покой поврежденной конечности. Но чем продолжительней период фиксации, тем ярче впоследствии будет выражена контрактура.
Латинское название contractura, которое буквально означает стягивание, четко характеризует один из основных симптомов заболевания. Для дегенеративных изменений характерно:
- Сильный болевой синдром.
- Укорочение конечности.
- Искривление голени.
Ярко выраженные симптомы контрактуры, характерны для острого развития патологии. Хроническое заболевание протекает вяло, но в результате приводит пациента к инвалидности.
Перед тем как приступить к терапии заболевания, проводится точное и полное обследование состояния пациента. Точный диагноз ставят с помощью магнитно-резонансной или компьютерной томографии.
Виды контрактуры
По своей природе контрактура независимо от происхождения не является отдельным заболеванием. В медицинских справочниках о ней говорится как о последствии или симптоме той или иной патологии сустава.
Существует множество классов и категорий контрактуры в зависимости от
zdorovyavsem.ru
упражнения и лечение в домашних условиях
Контрактурой коленного сустава называется патологическое стояние, при котором ограничивается объем движений в колене, за счет уменьшения разгибательной и сгибательной амплитуды. Степень выраженности ограничения подвижности может быть как умеренная и практически незаметная, так и практически полная. Обычно контрактуры сопровождаются сильными болями и внешне заметной деформацией сустава, что сильно сказывается на качестве жизни пациента.
Причины и механизм развития

По этиологическому принципу, исходя из причин, вызвавших патологию, контрактуры бывают двух видов, это структурные они же пассивные и неврогенные или активные. Пассивные возникают как следствие действие фактора, непосредственно ограничивающего подвижность, соединительно – тканевое рубцевание внутренних структур сустава.
Контрактуры неврогенной природы
Обусловлены нарушением иннервации мышечных групп, действующих на сустав, в результате тонус какой-либо группы увеличивается или уменьшается. Соответственно движение, за которое отвечает эта группа мышц, также ограничивается, одновременно ограничивает и движения, за которые ответственны другие группы. Самыми распространенными причинами развития контрактур в коленном сочленении являются травматические повреждения и дегенеративно – дистрофические явления суставных поверхностей – гонартроз.
Данную патологию нельзя считать самостоятельной болезнью, это результат какой-либо травмы или врожденного дефекта. Можно сказать, что практически любая тяжелая травма колена грозит контрактурами, так как в результате травмы поврежденные ткани рубцуются, то есть покрываются неэластичной соединительной тканью, что и будет ограничивать подвижность. Также приобретенные контрактуры можно классифицировать, в зависимости от поврежденной ткани:
- Десмогенные. Рубцевание происходит в результате повреждений, дистрофических процессов на соединительнотканных капсулах сустава, сумках или заворотах. Это приводит к снижению эластических показателей этих структур, следовательно ограничивается подвижность.
- Контрактуры сустава миогенной природы, то есть движение сустава, не осуществляется или затруднено из-за пораженной мышцы, например, миозитом или другими воспалительными процессам. Также развивается в результате ишемии или сдавления мышечных волокон.
- Тендогенное начало контрактуры будет обусловлено травматическими или воспалительными поражениями связочного аппарата.
- Артрогенная контрактура коленного сустава появляется при комплексной патологии различных суставных структур, связок, поверхностей в результате вывиха, ушиба или переломов.
- Контрактуры дерматогенной этиологии возникают в результате обширных, тяжелых поражений кожных покровов в области сустава. В результате чего поврежденная кожа подвергается фиброзу, рубцуется и в последующем становится не такой эластичной, тем самым сковывает амплитуду движения в коленном суставе.
Также рекомендуется прочесть другую статью про остеофиты.
Также недуг можно классифицировать по природе его происхождения, то есть врожденная форма или приобретенная. В зависимости от типа движения, которое нарушено, выделяются сгибательная контрактура коленного сустава и разгибательная – это основные виды нарушения. Также еще можно выделить вращательную и боковую форму.

Как выглядит контрактура колена.
Симптомы
При контрактуре коленного сустава можно наблюдать определенную симптоматическую картину. В первую очередь это явные признаки, то есть ограниченность или невозможность согнуть, разогнуть ногу, вращать голень. Также очень часто этому сопутствуют явные деформации сустава. Кроме основной может провялятся следующая симптоматика:
- болевой синдром в области сустава, при движении и без;
- отечность;
- внешняя деформированность сустава;
- отсутствие или нарушение опорной функции;
- укорочение длины поврежденной конечности;
- неудобное и нестандартное положение голени.
Данный симптомокомплекс определят непосредственно контрактуру коленного сустава и является дополнительным, так как имеет место клиническая картина основного, провоцирующего заболевания. При наличии данных симптомов после внешнего осмотра и определения степени тяжести ограничения движений путем замера их амплитудности выставляется диагноз. Также врач выявляет непосредственно характер и причину, основное заболевание, вызвавшее контрактуру коленного сустава.
Для этого определяют анамнез болезни, и пациенту назначается рентгенологическое исследование коленного сустава.
Для справки! Выявить более точно характер пораженной ткани внутри сустава и ее причину помогают диагностические артроскопии, компьютерная томография(КТ) и Магнитно резонансная томография(МРТ).
Пациентам с контрактурами нейрогенного характера назначаются консультации у соответствующих специалистов, таких как неврологи или нейрохирурги.
О том, что такое лигаментит, узнайте в другой статье.
Лечение
Преследуемой целью при лечении контрактур коленного сустава является восстановление нормальной подвижности в суставе. Успех лечебных мероприятий в данном случае зависит от многих факторов, каждый из которых очень важен.
- вид, степень природа контрактуры;
- срок обращения пациента за помощью;
- состояние и возраст пациента.
Как правило, чем раньше начинается терапия, тем вероятнее положительная динамика выздоровления и, соответственно, прогноз.
Важно! При наличии ограничения подвижности в коленном суставе необходимо незамедлительно обратится к врачу, как показывает практика, чем больше оттягивается время обращение, тем сложнее вылечить данный недуг.
Современная медицина предлагает консервативный и оперативный варианты лечении контрактур.
Консервативная терапия
Это занятия упражнениями лечебной физкультуры, при соблюдении некоторых особенностей которой можно будет добиться скорого восстановления. То есть, начинать упражнения следует как можно раньше, все необходимо делать в меру, насильственные разгибания и сгибания, приводящие к боли, будут только ухудшать положение. Также необходимо строго соблюдать план занятий и размеренно увеличивать нагрузку.
Почему немеют ноги? Ответ тут.
Восстановить нормальную подвижность колена помогут лечебный массаж, физиотерапевтические процедуры и мази с компрессами. В домашних условиях при лечении контрактур самостоятельно рекомендуется выполнять определенные упражнения для разработки сустава. Эффективность этих упражнений увеличивается в купе с различными лечебными ванночками и теплыми повязками на основе лечебных настоек, солей, масел.
Операции
В случае неэффективности лечебных упражнений и прочей консервативной терапии прибегают к оперативному лечению контрактур. В ходе хирургической операции в зависимости от причины и типа контрактуры, используя артроскопические операции или осредством прямого оперативного входа, производят следующие манипуляции:
- иссечение рубцовых дефектов;
- удаление рубцов с костных или хрящевых поверхностей;
- рассечение синовиальной оболочки коленного сустава;
- удлинение сухожилий и мышц, сковывающих движения;
- также освобождаются связки и сухожилия от рубцовой ткани.
В итоге удаление рубцованых, неэластичных, нарушающих и препятствующих нормальному движению структур приводит к нормализации движений в суставе.
Контрактуры – это патологии, которые легче предотвращать, чем лечить. По причине того, что контрактуры проявляются в результате рубцевания и потери эластичности ткани, претерпевающей некро – дистрофические изменения вследствие травм или воспалительных процессов, в качестве профилактики будет адекватное и своевременное лечение таких состояний.
prokoleni.ru
Контрактура коленного сустава: лечение, реабилитация, массаж
Ограничение движения конечности вследствие формирования рубцов и стягивания кожи называется контрактура коленного сустава. Такое заболевание встречается у детей и у взрослых. Проявляется контрактура отеканием в области поражения, болевым синдромом и нарушением опоры. При длительном протекании заболевания развивается множество осложнений, которые через время приводят к инвалидности. Поэтому для предупреждения развития таких последствий необходимо на первой стадии болезни обратиться к специалистам, пройти обследования и применить все терапевтические мероприятия.
Контрактура в коленном суставе: особенности патологии
Какие существуют виды болезни?
Выделяют следующие типы контрактуры:
- Разгибательная. Характеризуется невозможностью выправления ноги в колене. А также больной не может стоять ровно.
- Сгибательная контрактура. Пациент не может согнуть ногу в коленном суставе.
- Комбинированная. Характеризуется полным отсутствием подвижности в суставном сочленении. Такой тип является тяжелой степенью заболевания, который сложно поддается консервативным методам лечения.
Что вызывает недуг?
Чаще всего контрактура колена развивается вследствие травмы (посттравматическая). А также заболевание появляется из-за влияния на организм таких факторов:
- воспалительные процессы в суставе,
- артрит и артроз,
- врожденные аномалии строения коленного сустава,
- механические повреждения,
- ожоги,
- поражение центральной нервной системы,
- инфекционные заболевания.
Механизм развития
Вследствие влияния негативных факторов снижается эластичность, уменьшается длина мышц, связок и суставной капсулы. А также под воздействием длительного воспаления в суставном сочленении происходит деформация костей и деструкции хрящевой ткани. Это все ведет к рубцовым изменениям в связочном аппарате, что и становится причиной развития контрактуры правого или левого коленного сустава.
Какие проявления заболевания?
Контрактура коленного сустава проявляется такой симптоматикой:
- ограничение двигательной функции,
- выраженная болезненность,
- укорочение пораженной нижней конечности,
- искривление голени,
- отекание пораженной области,
- нарушение опоры,
- неудобное положение нижней конечности,
- деформация колена.
Тонкости диагностики при контрактуре коленного сустава
Если у человека развилась контрактура левого коленного сустава или правого, ему необходимо срочно обратиться в медицинское учреждение, и начать лечить патологию. При поступлении в стационар врач опросит больного об особенностях развития болезни, а затем проведет объективный осмотр и определит степень патологии. После этого доктор выявит отличия от других заболеваний сустава и выставит предварительный диагноз. Для его подтверждения специалист направит больного на такие лабораторные и инструментальные методики диагностики:
- общее исследование мочи и крови,
- биохимия плазмы,
- рентгенографическое исследование,
- УЗИ сустава,
- КТ,
- МРТ.
Какие необходимо применить лечебные мероприятия?
Если у человека развилась контрактура в коленном суставе 1 степени, ему необходимо пойти к специалисту, так как только врач сможет выставить правильный диагноз и составить план терапевтических мер, чтобы эффективно помочь больному вылечиться в кратчайшие сроки. Применять лечебные мероприятия в домашних условиях без консультации доктора нельзя, потому что это приведет к усугублению заболевания. При обращении в больницу специалист проведет необходимые методы обследования, выставит диагноз и подберет оптимальный курс терапии. Для избавления от контрактуры врач назначит медикаменты, массаж и ЛФК, а также оперативное лечение.
Терапия медикаментами
При развитии контрактуры назначают лекарства, представленные в таблице:
| Фармакологические группы | Препараты |
| Нестероидные противовоспалительные | «Мелоксикам» |
| «Вольтарен» | |
| Обезболивающие средства | «Денебол» |
| «Индометацин» | |
| Гормональные препараты | «Дипроспан» |
| «Медрол» |
Массаж и ЛФК
Для эффективного восстановления двигательной функции при заболевании необходима лечебная физкультура.
Все упражнения при контрактуре коленного сустава подбираются индивидуально для каждого больного, которые должны быть дозированными и выполняться регулярно. Разработка плана занятия проводится тренером. Каждую тренировку пациенты проходят под наблюдением медицинского персонала для предупреждения перенапряжения и травмирования колена. А также чтобы разработать пораженный сустав, всем больным нужно посещать курсы массажа. Все массажные движения направлены на устранение болевого синдрома, отека и воспалительного процесса.
Хирургическое лечение
При неэффективности консервативных методов лечения и несвоевременном обращении к врачу, пациенту для излечения рекомендуют проведение операции. Для проведения хирургического вмешательства применяют артроскопическое оборудование, но также можно проводить операцию методом открытого доступа. Целью оперативной терапии служит коррекция формы поверхности суставов, увеличение длинны мышц и иссечение рубцов на тканях. При выраженном разрушении сустава применяют эндопротезирование.
Реабилитация при заболевании
Для восстановления после консервативной терапии и хирургического вмешательства каждому больному необходимо пройти восстанавливающий период. Реабилитация при контрактурах коленного сустава включает в себя такие пункты:
- применение ортопедических ортезов,
- посещение физиотерапевтических процедур,
- регулярное проведение лечебной физкультуры и сеансов массажа,
- посещение санаторно-курортного лечения.
Какие прогнозы и методы профилактики?
При своевременном обращении к врачам и соблюдении рекомендаций по лечению, прогноз заболевания благоприятный. Для профилактики возникновения контрактуры в коленном суставе необходимо своевременно проводить терапию различных заболеваний колена, дозировать нагрузку и посещать курсы массажа, лечебной физкультуры. При появлении неприятных симптомов в ноге, нужно обратиться к лечащему врачу и пройти обследования.
Загрузка…xn--h1aeegmc7b.xn--p1ai
Контрактура коленного сустава после эндопротезирования: операция
Контрактура – это нарушение подвижности коленного сустава, возникающее в ранние или поздние сроки после эндопротезирования. Для патологии характерно ограничение не только активных, но и пассивных движений в колене. Это значит, что прооперированный сустав не гнется даже под действием внешних сил.

Пример контрактуры.
Совет! Если вы подозреваете у себя наличие контрактуры – попробуйте аккуратно разогнуть и согнуть колено с помощью рук. Если у вас не получилось сделать это – скорее всего ваше предположение верно. В этом случае вам нужно обратиться к врачу чтобы тот подтвердил диагноз и назначил лечение.

Эндопротезирование колен в Чехии: гарантии, цены, реабилитация, отзывы и статистика.
Узнать подробнееПричины развития контрактуры
Появление контрактуры может быть обусловлено неудачным выполнением операции, длительной иммобилизацией коленного сустава или неправильным поведением пациента в послеоперационном периоде. Отметим, что легкое ограничение подвижности колена в первые дни после хирургического вмешательства – это вполне нормальное явление.
Таблица 1. Виды контрактур.
| По времени развития | |
| Временная | Появляется сразу после операции и обычно исчезает без каких-либо последствий. Ее причина – рефлекторное сокращение мышц ноги в ответ на болезненные ощущения в колене. |
| Стойкая | Характеризуется нарушением подвижности коленного сустава на протяжении более трех недель. Причиной может быть некачественно выполненная операция или плохая реабилитация. |
| По причинам и механизму развития | |
| Функциональная | Развивается из-за длительной иммобилизации коленного сустава и не сопровождается изменениями в параартикулярных тканях. Хорошо поддается консервативному лечению. |
| Органическая | Возникает вследствие некорректной установки эндопротеза, интраоперационного повреждения суставной капсулы, связок, сухожилий. Причиной может быть образование спаек в параартикулярных тканях или длительное бездействие мышц нижней конечности в послеоперационном периоде. |


Приспособление для увеличения амплитуды движения.
Функциональная временная контрактура наименее опасна. При своевременной диагностике и адекватном лечении от нее можно быстро избавиться. Если же ограничение подвижности колена стойкое и сопровождается органическими изменениями в суставе или околосуставных тканях – вылечиться будет гораздо сложнее. Скорее всего избавиться от такой контрактуры получится лишь с помощью хирургического вмешательства.
Любопытно! При отсутствии активных движений мышцы могут постепенно атрофироваться и становиться неспособными нормально сокращаться. Избежать этого можно с помощью ранней мобилизации. Именно поэтому врачи следят за тем, чтобы пациент как можно раньше вставал с кровати при помощи костылей, начинал ходить и выполнять специальные упражнения.
Методы лечения контрактур
Свежие функциональные контрактуры лечат консервативным путем. Больному подбирают комплекс упражнений, направленных на восстановление сократительной способности мышц. Вместе с этим ему назначают теплые ванны, массаж, физиотерапевтические процедуры. Все это помогает восстановить кровообращение и трофику в тканях, что благоприятно сказывается на состоянии пациента.
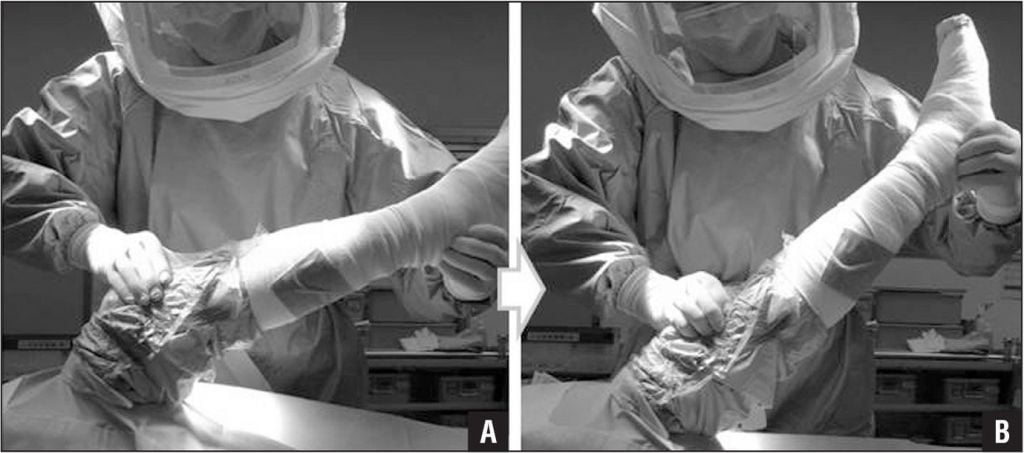

Хирургическая операция.
При стойких контрактурах, вызванных рубцовыми изменениями параартикулярных тканей, больному требуется хирургическое вмешательство. В ходе операции врачи иссекают рубцы, после чего подвижность сустава восстанавливается. Отметим, что при неправильной установке протеза избавиться от деформации колена можно лишь с помощью ревизионного эндопротезирования.
Факт! Отличить функциональную контрактуру от органической можно с помощью магнитно-резонансной томографии (МРТ). Для первой характерно отсутствие патологических изменений на томограммах, для второй – наличие рубцов или спаек.
msk-artusmed.ru
Контрактура коленного сустава – Медицинский справочник
Контрактура коленного сустава
Контрактура коленного сустава – это стойкое уменьшение объема движений в суставе. Возможно ограничение как сгибания, так и разгибания. Степень контрактуры может значительно различаться – от умеренного ограничения до практически полной неподвижности. Патология обычно сопровождается внешней деформацией и болевым синдромом различной степени выраженности. Для уточнения диагноза и выявления причины контрактуры может быть назначена рентгенография, КТ, МРТ, артроскопия и другие исследования. Лечение может быть как консервативным, так и оперативным.
Контрактура коленного сустава
Контрактура коленного сустава (от лат. contractio – связываю) – стойкое ограничение движений, обусловленное травмой, врожденным пороком развития, воспалением, дегенеративно-дистрофическим процессом или продолжительной иммобилизацией. Является достаточно широко распространенной патологией, нередко становится причиной ограничения трудоспособности и выхода на инвалидность. Лечением контрактур занимаются травматологи-ортопеды.
Причины
Наиболее распространенными причинами развития контрактур коленного сустава являются травмы и дегенеративно-дистрофические процессы (гонартроз). При гонартрозе ограничение подвижности возникает в результате постепенно усугубляющихся изменений всех структур сустава, а также нарушения формы суставных поверхностей бедренной и большеберцовой кости. При травмах коленного сустава контрактура может образоваться в результате действия нескольких механизмов. Возможно непосредственное повреждение сустава с нарушением его формы и образованием рубцов в мягких тканях (при внутрисуставных переломах), укорочение четырехглавой мышцы вследствие длительного пребывания конечности в положении разгибания (при переломах бедра и переломах голени, фиксируемых гипсовой повязкой), а также изменение структуры суставного хряща из-за длительной неподвижности.
Установлено, что контрактура коленного сустава может развиться даже при иммобилизации в течение 3 недель. Каждую неделю иммобилизации сила мышц уменьшается на 20%. При этом за 6 недель жесткость суставной сумки увеличивается примерно в 10 раз. То есть, для совершения обычного движения больному приходится прилагать гораздо больше сил при том, что его мышцы существенно ослаблены. Профилактика иммобилизационных контрактур является одной из важнейших задач при переломах бедра и голени. Для того чтобы избежать негативных последствий длительной иммобилизации, в настоящее время все шире используют оперативные методы лечения (фиксацию пластинами, стержнями и аппаратами внешней фиксации) и назначают ранние занятия ЛФК.
Кроме того, ограничение подвижности коленного сустава может возникнуть вследствие гнойного артрита и обширных ожогов с образованием стягивающих кожу рубцов. Реже причиной ограничения движений становятся рубцы после глубоких рваных и рваноушибленных ран в области коленного сустава, на передней и задней поверхности бедра и на задней поверхности голени. В числе врожденных аномалий развития коленного сустава, при которых могут наблюдаться контрактуры, – врожденный вывих коленного сустава, гипоплазия и аплазия большеберцовой кости.
Классификация
В зависимости от причины возникновения выделяют две большие группы контрактур суставов: активные (неврогенные) и пассивные (структурные). Структурные контрактуры возникают при наличии чего-то, препятствующего движениям в суставе. Неврогенные контрактуры являются следствием нарушения иннервации и развиваются при параличах, парезах и некоторых психических заболеваниях.
В зависимости от локализации препятствия все структурные контрактуры подразделяются на:
- Артрогенные – при деформациях сустава.
- Миогенные – при укорочении мышц.
- Десмогенные – при образовании соединительнотканных рубцов.
- Дерматогенные – при образовании рубцов на коже.
- Иммобилизационные – при длительном ограничении подвижности.
С учетом причины возникновения неврогенные контрактуры делят на:
- Центральные неврогенные – обусловленные травмами и заболеваниями головного и спинного мозга.
- Психогенные – возникающие при истерии.
- Периферические – развивающиеся при повреждении периферических нервов. Могут быть болевыми, рефлекторными, ирритационно-паретическими либо являются следствием нарушений вегетативной иннервации.
Кроме того, в зависимости от типа ограничения движений в травматологии и ортопедии выделяют сгибательные (сустав сведен в положении сгибания) и разгибательные (сустав сведен в положении разгибания) контрактуры.
Симптомы контрактуры
Основным симптомом контрактуры коленного сустава является ограничение сгибания или разгибания. Как правило, имеется более или менее выраженная деформация сустава. Может наблюдаться один или несколько из следующих признаков: отек, нарушение опоры, боли в суставе, укорочение и вынужденное положение конечности. В остальном клиническая картина зависит от основного заболевания. При длительном существовании контрактуры обычно выявляются признаки артроза коленного сустава. Для оценки выраженности контрактуры производятся замеры объема активных и пассивных движений.
Диагностика
Диагноз контрактуры выставляется на основании внешнего осмотра. Для уточнения причины возникновения патологии врач выясняет анамнез заболевания и назначает рентгенографию коленного сустава. При подозрении на рубцовые изменения мягкотканных структур больного могут направить на артроскопию, КТ или МРТ коленного сустава. При подозрении на неврогенную контрактуру вследствие поражения периферических нервов, головного или спинного мозга показана консультация невролога или нейрохирурга. При истерических контрактурах необходима консультация психиатра или психотерапевта.
Лечение контрактуры коленного сустава
Лечение может быть как консервативным, так и оперативным и проводиться в условиях травмпункта, травматологического или ортопедического отделения. Основными методами консервативной терапии являются ЛФК, физиотерапия (электрофорез, ударно-волновая терапия), массаж, механотерапия и бескровное исправление положения конечности с использованием сменяемых гипсовых повязок и специальных фиксирующих устройств. При неэффективности консервативного лечения проводятся хирургические операции.
Оперативное вмешательство может осуществляться через открытый доступ или с использованием артроскопического оборудования. Целью операции является восстановление формы суставных поверхностей, удаление рубцовых тканей или удлинение мышц. При значительном разрушении суставных поверхностей и сохранности мышц бедра и голени выполняют эндопротезирование коленного сустава. В отдельных случаях оптимальным решением становится артродез сустава в функционально выгодном положении. В послеоперационном периоде назначают лечебную физкультуру. Для повышения тонуса мышц и улучшения кровоснабжения используют массаж и физиотерапевтические процедуры.
Эффективность лечения неврогенных контрактур в значительной степени зависит от успеха терапии основного заболевания. При сгибательных контрактурах, возникших вследствие церебрального или спинального паралича, для распрямления конечности накладывают шины или используют приспособления с грузами. При истерических контрактурах проводят психиатрическое лечение или применяют различные психотерапевтические методики.
Прогноз и профилактика
Прогноз в значительной степени зависит от основного заболевания, выраженности патологических изменений в суставе и окружающих тканях. Свежие иммобилизационные контрактуры при адекватном лечении и регулярных занятиях лечебной физкультурой, как правило, хорошо поддаются консервативной коррекции. При застарелых контрактурах любого генеза прогноз менее благоприятный, поскольку с течением времени изменения в суставе усугубляются, развивается рубцовое перерождение не только поврежденных, но и ранее здоровых тканей, возникают вторичные артрозы.
| Литература1. Травматология и ортопедия/ Шапошников Ю.Г.- 19972. Травматология и ортопедия/ Котельников Г.П., Миронов С.П., Мирошниченко В.Ф. — 20063. Контрактуры и анкилозы суставов: лекция для клинических ординаторов/ Рикун О.В. — 20034. Профилактика и лечение посттравматических контрактур коленного сустава/ Ипполитов И.Ю., Бровкин В.В., Кисткин А.И.// Вестник Мордовского университета — 2006 — №2 | Код МКБ-10M24.5 |
Вконтакте
Google+
LiveJournal
Одноклассники
Мой мир
mukpomup.ru
Медикаментозное лечение контрактуры коленного сустава. Что такое контрактура коленного сустава, причины и методы лечения. Почему мы этим болеем
– это стойкое уменьшение объема движений в суставе. Возможно ограничение как сгибания, так и разгибания. Степень контрактуры может значительно различаться – от умеренного ограничения до практически полной неподвижности. Патология обычно сопровождается внешней деформацией и болевым синдромом различной степени выраженности. Для уточнения диагноза и выявления причины контрактуры может быть назначена рентгенография, КТ, МРТ, артроскопия и другие исследования. Лечение может быть как консервативным, так и оперативным.
Причины
Наиболее распространенными причинами развития контрактур коленного сустава являются травмы и дегенеративно-дистрофические процессы (гонартроз). При гонартрозе ограничение подвижности возникает в результате постепенно усугубляющихся изменений всех структур сустава, а также нарушения формы суставных поверхностей бедренной и большеберцовой кости. При травмах коленного сустава контрактура может образоваться в результате действия нескольких механизмов. Возможно непосредственное повреждение сустава с нарушением его формы и образованием рубцов в мягких тканях (при внутрисуставных переломах), укорочение четырехглавой мышцы вследствие длительного пребывания конечности в положении разгибания (при переломах бедра и переломах голени , фиксируемых гипсовой повязкой), а также изменение структуры суставного хряща из-за длительной неподвижности.
Установлено, что контрактура коленного сустава может развиться даже при иммобилизации в течение 3 недель. Каждую неделю иммобилизации сила мышц уменьшается на 20%. При этом за 6 недель жесткость суставной сумки увеличивается примерно в 10 раз. То есть, для совершения обычного движения больному приходится прилагать гораздо больше сил при том, что его мышцы существенно ослаблены. Профилактика иммобилизационных контрактур является одной из важнейших задач при переломах бедра и голени. Для того чтобы избежать негативных последствий длительной иммобилизации, в настоящее время все шире используют оперативные методы лечения (фиксацию пластинами, стержнями и аппаратами внешней фиксации) и назначают ранние занятия ЛФК .
Кроме того, ограничение подвижности коленного сустава может возникнуть вследствие гнойного артрита и обширных ожогов с образованием стягивающих кожу рубцов. Реже причиной ограничения движений становятся рубцы после глубоких рваных и рваноушибленных ран в области коленного сустава, на передней и задней поверхности бедра и на задней поверхности голени. В числе врожденных аномалий развития коленного сустава , при которых могут наблюдаться контрактуры, – врожденный вывих коленного сустава, гипоплазия и аплазия большеберцовой кости.
Классификация
В зависимости от причины возникновения выделяют две большие группы контрактур суставов : активные (неврогенные) и пассивные (структурные). Структурные контрактуры возникают при наличии чего-то, препятствующего движениям в суставе. Неврогенные контрактуры являются следствием нарушения иннервации и развиваются при параличах, парезах и некоторых психических заболеваниях.
В зависимости от локализации препятствия все структурные контрактуры подразделяются на:
- Артрогенные – при деформациях сустава.
- Миогенные – при укорочении мышц.
- Десмогенные – при образовании соединительнотканных
store-e.ru
виды, причины, признаки, симптомы и лечение
Контрактура коленного сустава – это патологическое состояние, при котором происходит нарушение объёма движений в этом суставе. Степень выраженности болезни может варьировать от незначительного ограничения подвижности до полного отсутствия сгибания и/или разгибания.
Онлайн консультация по заболеванию «Контрактура коленного сустава».
Задайте бесплатно вопрос специалистам: Травматолог.Вызвать недуг может большое количество факторов, которые практически все связаны с перенесёнными ранее травмами или наличием других заболеваний.
Болезнь имеет специфическую и ярко выраженную симптоматику, что в значительной мере упрощает процесс диагностики. Основными симптомами принято считать болевой синдром и деформацию сустава.
Чтобы поставить правильный диагноз, необходимо проведение объективного осмотра поражённой области и инструментальных обследований. Лечить контрактуру можно несколькими способами – консервативно и хирургически.
Международная классификация болезней выделяет отдельное значение для такого расстройства опорно-двигательного аппарата. Код МКБ-10 – М24.5.
Этиология
Основополагающим фактором формирования недуга выступает травма или дегенеративно-дистрофический процесс.
Другими источниками формирования контрактуры коленного сустава принято считать:
- непосредственное повреждение сустава, что происходит при внутрисуставных переломах;
- укорочение четырехглавой мышцы – это возникает на фоне того, что нога долгое время находилась в разгибательном положении;
- нарушение структуры суставного хряща – зачастую это возникает из-за длительной иммобилизации. Однако клиницисты утверждают, что контрактура может формироваться даже после трёхнедельного обездвиживания конечности;
- перенесённый ранее гнойный артрит;
- обширные ожоги;
- снижение эластичности связок колена;
- глубокие рваные раны в зоне коленного сустава, на передней или задней части бедра, а также на голени. Это одна из самых редких причин развития болезни.
Помимо этого, такое серьёзное заболевание может носить врождённый характер. В таких случаях предрасполагающими факторами принято считать:
- врождённую форму вывиха коленного сустава;
- гипоплазию или аплазию этой анатомической области.
Крайне редко недуг развивается на фоне поражения нервной системы, зачастую контрактура носит механический характер.
Основную группу риска составляют профессиональные спортсмены, а также те, у кого работа связана с тяжёлыми физическими нагрузками.
Классификация

Контрактура левого коленного сустава
В зависимости от факторов возникновения подобная патология конечностей бывает:
- артрогенной – представляет собой следствие дегенеративного процесса непосредственно в суставе, реже в системе связок;
- дерматогенной – развивается на фоне наличия серьёзных кожных дефектов. Сюда стоит отнести ранения и ожоги, а также протекание воспалительных процессов, после которых отмечается формирование рубцов;
- десмогенной – возникает сморщивание околосуставных тканей, что происходит после воспаления или механического повреждения колена. Подобные процессы становятся причиной развития соединительнотканных рубцов;
- миогенной – такая контрактура образуется по причине продолжительного сдавливания мышечной ткани. Помимо этого, фактором может послужить мышечная ишемия и различные формы миозита, что может повлечь за собой укорочение мышц;
- тендогенной – представляет собой изменение связок и сухожилий травматического или воспалительного происхождения;
- неврогенной – является следствием паралича и патологий, поражающих нервную систему.
По причине возникновения неврогенная контрактура коленного сустава разделяется на:
- периферическую – развивается в случаях повреждения периферических нервов;
- центральную – на фоне травм головного и/или спинного мозга
- психогенную.
По характеру течения выделяют следующие формы:
- сгибательная контрактура коленного сустава – происходит нарушение процесса сгибания ноги, т. е. пациент попросту не сможет согнуть ногу в области колена;
- разгибательная контрактура – характеризуется тем, что человек не может выпрямить конечность, согнутую в колене;
- смешанная – отличается полным отсутствием подвижности сустава. Комбинированный тип контрактуры считается наиболее опасной формой такой болезни, что характеризуется тяжёлым состоянием больного и невозможностью вылечить недуг консервативными методами или упражнениями.
Помимо этого, контрактура коленного сустава бывает хронической и острой.
Симптоматика
Первым и главным клиническим проявлением является невозможность осуществления процесса сгибания или разгибания конечности. На фоне главного признака могут возникнуть такие симптомы:
- деформация сустава;
- отёчность поражённой области;
- сильная и ноющая боль в колене;
- укорочение поражённой ноги;
- вынужденное положение, которое занимает человек, для того чтобы снизить дискомфорт;
- искривление голени;
- нарушение опоры;
- изменение походки.
Яркое проявление признаков характерно для острой формы заболевания, в то время как при хроническом течении отмечаются только умеренные болевые ощущения и нарушение двигательной функции. Вторая форма течения недуга часто приводит к инвалидности пациента.
Диагностика
Установление правильного диагноза требует комплексного подхода, но основывается на инструментальных обследованиях.
Перед назначением обследования доктору необходимо провести:
- уточнение жалоб пациента;
- изучение истории болезни и анамнеза жизни;
- объективный осмотр больного – для оценивания состояния поражённой конечности, а также определения объёма активных и пассивных движений конечности.
Чтобы окончательно определиться с диагнозом «контрактура коленного сустава» врач назначает инструментальные обследования пациента, среди которых:
- рентгенография конечности;
- артроскопия;
- КТ и МРТ поражённой области.

Артроскопия коленного сустава
В дополнение нередко назначают консультации специалистов из области:
- неврологии;
- нейрохирургии;
- психиатрии.
Лечение
В зависимости от тяжести болезни, для её устранения могут потребоваться либо консервативные, либо хирургические методики.
Неоперабельное лечение контрактуры коленного сустава включает в себя:
- физиотерапевтические процедуры;
- приём лекарственных препаратов;
- механотерапию – при которой гимнастика для разработки поражённой конечности проводится при помощи специальных приспособлений;
- безоперационное исправление положения поражённой конечности – это выполняется при помощи применения гипсовых повязок и специальных фиксаторов;
- ЛФК — лечебная физкультура при контрактуре коленного сустава играет главную роль в терапии;
- использование рецептов народной медицины – показано только на ранних этапах развития патологии и с разрешения лечащего врача.
Физиотерапевтические процедуры предполагают выполнение:
- электрофореза;
- ударно-волновой терапии;
- тепловых процедур;
- мануальной терапии.
ЛФК при контрактуре коленного сустава направлено на выполнение следующих упражнений;
- поочерёдное сгибание колен и подтягивание их к животу;
- подъем согнутой ноги, её выпрямление и опускание на пол;
- «велосипед» — поочерёдно каждой ногой;
- сгибание нижних конечностей и выпрямление вверх;
- поднятие прямой ноги;
- круговые движения голенью;
- надавливание ногой на гимнастический мяч;
- сгибание конечностей с зажатым между ними мячом;
- катание мяча от себя и к себе положенными на него ногами;
- помещение мяча под колени и надавливание на него пятками;
- подъем согнутой ноги и её выпрямление в махе – такое упражнение выполняется лёжа на боку;
- поднятие ноги и удерживание её на весу – исходное положение аналогичное тому, что указано выше;
- сгибание колен лёжа на животе;
- подъем прямой ноги – при этом также необходимо лежать на животе;
- отведение прямой ноги в сторону – исходное положение не меняется.
Разработка контрактуры коленного сустава осуществляется под строгим наблюдением лечащего врача, однако при улучшении состояния пациента не запрещается такое лечение в домашних условиях.
При неэффективности консервативных методов, а также при выраженной деформации коленного сустава осуществляется хирургическое удаление контрактуры. Операции выполняются несколькими методиками:
- через открытый доступ;
- путём применения артроскопического оборудования.
Задачами операбельной терапии выступают:
- нормализация формы суставных поверхностей;
- иссечение рубцовых тканей;
- удлинение мышц.
При выраженном поражении сустава применяются эндопротезирование или артродез сустава.

Эндопротезирование коленного сустава
Восстановительный период после операции предусматривает физиолечение, массажи и лечебную физкультуру.
Профилактика и прогноз
Для того, чтоб избежать проблем с формированием контрактуры коленного сустава необходимо избегать травм и своевременно обращаться за квалифицированной помощью при появлении вышеназванных признаков недуга.
Исход недуга зависит от нескольких факторов:
- источник двигательных нарушений;
- степень выраженности патологических изменений не только в суставе, но и в окружающих его тканях;
- промежуток времени, который прошёл с момента появления первых симптомов до начала лечения.
Острые контрактуры имеют более благоприятный прогноз, в сравнении с хронической формой патологии, которая может привести к инвалидности человека.
simptomer.ru